Нужны ли антибиотики при обструктивном бронхите у ребенка

Антибиотики – это природные или синтетические препараты, подавляющие рост патологических бактерий. Без них нельзя обойтись при терапии бактериальных инфекций, например обструктивного бронхита. Как использовать антибиотики для лечения детей раннего возраста, какие препараты получили хорошую оценку у врачей и родителей, расскажем в нашей статье.
Можно ли вылечить бронхит без антибиотиков
Бронхит – распространенное заболевание у детей с рождения до 5 лет. Малыши с 0 до 12 месяцев входят в группу риска по быстрому развитию осложнений бронхита – пневмонии, дыхательной недостаточности. Из 100 тысяч грудничков до года около 200 умирают из-за гипоксемии, отека слизистой вследствие воспаления бронхов и некорректной терапии стремительно развивающейся болезни.
Бронхит возникает по двум основным причинам: заражение вирусом и бактериальной инфекцией. Аденовирусы, грибки, ротовирусы лечить антибиотиками бесполезно. Эти микроорганизмы на воздействие противомикробных препаратов не реагируют. Антибиотик убивает бактерии, действуя на образование клеточной стенки, у вирусов ее нет.
Совсем другая картина при лечении бактериальной инфекции. Антибиотик разрушительно действует на синтез белка, прерывает процесс размножения вредоносной клетки. Назначение препарата противомикробной группы в этом случае необходимо.
Выбирать метод лечения нужно врачу. Но у педиатров на это слишком мало времени. Поиск причины с помощью лабораторных анализов занимает от 5 до 7 дней. За это время состояние ребеночка ухудшается, мамы истерично смотрят на доктора и ждут помощи.
Поэтому антибиотики назначаются по внешним признакам бактериальной инфекции (гипертермия, сильный влажный кашель, гной в мокроте и другие), иногда для подстраховки. Это не значит, что доктор не профессионал. Он спасает жизнь маленькому ребенку – у грудничков быстро развиваются осложнения.
В редких случаях, когда родители обращаются к врачу сразу при обнаружении малейших симптомов бронхита и педиатр правильно диагностировал начинающуюся болезнь, даже бактериальную инфекцию можно вылечивать без противомикробных препаратов.
Таким образом, лечение бронхита у детей без антибиотиков возможно, если:
- Воспаление бронхов провоцирует вирус. Наблюдаются симптомы острого вирусного бронхита. Воспалением затронуты только верхние дыхательные пути, мокрота густая и трудно отходит, инкубационный период длился не более 2 дней. Учтите, что отличить типы бронхитов по провоцирующему фактору без анализов крови и мокроты очень сложно.
- Младенец переносит болезнь легко. Для излечения достаточно дыхательной гимнастики, массажа и противокашлевых сиропов Состояние улучшается через 3–5 дней после появления первых симптомов.
- У ребенка аллергический тип бронхита.
Также об этом говорит и доктор Комаровский.
Важно! Вирусный бронхит быстро переходит в бактериальный, когда воспалительный процесс спускается в нижние отделы дыхательной системы.
Когда назначаются антибиотики
Назначать антибиотики при бронхите у детей однозначно нужно при следующих симптомах бактериальной инфекции:
- Фебрильная температура держится 3 суток и дольше. Показания градусника застывают на уровне 38–39°С.
- Есть ощущение сильной боли в горле без кашля. Это симптом бактериальной инфекции, наблюдается 1–3 дня до проявления других симптомов болезни.
- Начинается сильный влажный кашель. Выделяется мокрота с примесью гноя. Это признак обструктивного бронхита, который можно вылечить только антибиотиками.
- Анализ крови показывает повышенный уровень лейкоцитов, СОЭ.
- Самочувствие больного к 3–5-му дню болезни ухудшается. Ребенок отказывается от еды, питья, задыхается во время кашля.
Популярные средства

При бронхите маленьким детям назначают антибиотики в виде сиропа, в таблетках, растворимых в воде. Уколы ставятся при тяжелом течении болезни. Противомикробные препараты принято разделять на три группы по механизму воздействия на опасные бактерии.
Пенициллиновая группа
Подходят для первого опыта приема антибиотиков маленькими пациентами. Действуют мягко, щадят кишечную микрофлору. Перечень популярных и эффективных средств представлен в таблице. (Важно! Таблицу можно прокрутить вправо и влево)
| Торговое название | Действующее вещество | Форма выпуска | Показания | Как принимать | С какого возраста |
|---|---|---|---|---|---|
| «Амоксициллин» | Амоксициллин | Сироп, гранулы, таблетки | Воспаление дыхательной системы, тканей | До 2 лет сироп принимают по 20 мг/кг на один прием три раза в сутки 5–7 дней; с 2 до 5 лет по 125 мл суспензии в сутки. С 5 лет по 1 таблетке в день – 250 мг | Сироп – с рождения, таблетированная форма – с 2 лет |
| «Флемоксин Солютаб» (аналог «Амоксициллина» нового поколения) | Амоксициллин | Таблетки для приготовления суспензии | Отит, бронхит, пневмония | По 125 мл – с 1–3 лет три раза в сутки, с 3 до 6 лет – по 250 мл три раза. Курс лечения – 5–7 дней | С 1 года |
| «Амоксиклав» | Амоксициллин с клавулановой кислотой | Таблетки, сироп | Острый синусит, хронический бронхит, цистит, пневмония | Суспензия: по 30 мг/кг в сутки детям до 3 месяцев, с 4 месяцев – по 30–40 мг/кг. Суточную дозу делят на три раза | С рождения в виде сиропа, с 12 лет – таблетки |
Макролиды
Противомикробные препараты широкого спектра действия. Назначаются детям с рождения. Имеют минимальный список побочных эффектов. (Важно! Таблицу можно прокрутить вправо и влево).
| Торговое название | Действующее вещество | Форма выпуска | Показания | Как принимать | С какого возраста |
|---|---|---|---|---|---|
| «Сумамед» | Азитромицин | Порошок для суспензии | Ангина, тонзиллит, бронхит, скарлатина, отит | 1 раз в сутки по 30 мг на 1 кг веса, курс — 3 дня | С рождения |
| «Макропен» | Медикамицин | Таблетки, суспензия | ОИВДП, скарлатина, дифтерия, бронхиты | Курс – 7–10 дней. Доза рассчитывается по весу: на 1 кг 0,7 мл лекарства | С рождения – в форме суспензии |
| «Азитромицин» | Азитромицин | Суспензия, таблетки | Синусит, гайморит, трахеит, дерматит, отит | Между приемами пищи 1 раз в сутки. Суспензия принимается по 0,5 мл медикамента на 1 кг веса | С рождения |
| «Клацид» | Кларитромицин | Порошок для суспензии, таблетки | Бронхит, отит, пневмония | 2 раза в любой форме по 250 мг | С 3 лет |
Цефалоспорины
Сильный антибиотик, назначается чаще в уколах. Из-за большого списка побочных эффектов детям до 5 лет применяют редко. Полезен для лечения гнойного бронхита, если пенициллиновые и макролидные препараты не помогли. (Важно! Таблицу можно прокрутить вправо и влево)
| Торговое название | Действующее вещество | Формы выпуска | Показания | Как принимать | С какого возраста |
|---|---|---|---|---|---|
| «Зиннат» | Цефоруксим | Гранулы, таблетки | ИВДП | Курс – 5–10 дней. Суспензию принимают 2 раза в день по 10 мг/кг веса. Таблетки – 3 раза по 125 мг | С рождения, таблетки – в 3 года и старше |
| «Супракс» | Цефиксим | Капсулы, гранулы | Обструктивный бронхит | Однократно в следующих дозировках: • с полугода – по 4 мл ежедневно; • с 2–4 лет суточная доза – 5 мл; • с 5 до 11 лет – суточная доза 6–10 мл; • с 12 лет –8 мл в день. Курс – 5–7 дней | С полугода |
| «Цефтриаксон» | Цефтриаксон | Уколы | ОИВДП, бронхит, тонзиллит, ангина, цистит | Внутримышечно, внутривенно, курс – 5–7 дней | С рождения |
Как правильно принимать
Терапия антибиотиками не проводится хаотично и бесконтрольно. Есть четкие правила приема медикаментов:
- В домашних условиях пользуйтесь разрешенными формами препаратов по возрасту: таблетками и сиропами. Колоть инъекции лучше в больнице или поликлинике, приглашать домой медицинскую сестру.
- Принимайте лекарства в одно время суток.
- Соблюдайте кратность приемов, временной промежуток между ними.
- Сироп встряхивайте до полного растворения осадка.
- Давайте лекарство детям во время еды или сразу после. Пусть запивают водой в небольших количествах.
- Придерживайтесь дозировки, пользуйтесь мерными ложками или шприцами.
- Не принимайте противомикробные одновременно с отхаркивающими, энтеросорбентами и антигистаминными, сделайте перерыв от 30 минут до 2 часов.
- Не прекращайте лечение, когда бронхит, по вашему мнению, начал проходить. Курс терапии нужно доводить до конца.
- Давайте больному больше питья.
- Ведите дневник наблюдений за малышом раннего возраста при приеме антибиотиков. Это поможет определить эффективность лекарства, заметить аллергическую реакцию.
- Покупайте медикамент по рецепту. Не нужно приобретать взрослую дозировку, а потом делить таблетку пополам.
Как часто можно давать
Использовать аптечные лекарства нужно реже. Частое и бесконтрольное применение противомикробных медикаментов приводит к потере резистентности к терапии. Это осложняет процесс лечения серьезных заболеваний в будущем.
Любовь к антибиотикам чревата потерей естественных защитных функций, поэтому при выборе методов терапии учитывайте следующие рекомендации педиатров:
- Не используйте противомикробные препараты для вылечивания ОРВИ, насморка, несерьезных заболеваний бактериальной природы.
- Первый антибиотик должен быть слабым, дозировка – минимальной. Обязательно сообщите доктору, что противомикробные препараты ребенку с рождения еще не давали. Наиболее безопасным в раннем возрасте считается любой препарат из пенициллиновой группы.
- По возможности избегайте приема антибиотиков внутрь (таблетки, уколы). Если есть возможность наружного лечения, применения спреев, мазей, капель, остановитесь на них.
- Восстанавливайте микрофлору кишечника малыша пробиотиками.
- Выводите токсины в период приема противомикробных препаратов с помощью энтеросорбентов. Это «Смекта», «Полисорб», «Энтеросгель».
В чем есть опасность
У антибиотиков есть противопоказания и побочные эффекты. Чтобы не навредить детскому здоровью, врачам и родителям нужно знать:
- Лекарства из группы аминогликозидов оказывают сильнейшее воздействие на почки и органы слуха. Детям их принимать нельзя.
- «Миноциклин», «Тетрациклин», «Доксициклин» нарушают усвоение кальция, в результате истончается зубная ткань, замедляется рост ребенка. До 8 лет запрещены.
- «Пефлоксацин», «Офлоксацин» нарушают формирование хрящей, суставов.
- «Левомицетин» развивает апластическую анемию, угнетает кроветворную систему в костном мозге, поражая стволовые клетки.
- Детский организм чаще взрослого отрицательно реагирует на антибиотики в любых дозах. Дети жалуются на тошноту, мигрень, диарею, головокружения. У малышей дошкольного возраста наблюдаются аллергические реакции даже на разрешенные по возрасту противомикробные препараты.
Лечение бронхита у детей антибиотиками – эффективный метод борьбы с тяжелым бактериальным недугом, но препараты не могут действовать только положительно. Под ударом находятся почки, печень, кровеносная система, ЦНС. Используйте инъекции и таблетки противомикробной группы только в том случае, если без них никак обойтись нельзя.
Как поднять иммунитет после лечения

Антибиотики принимают для уничтожения вредоносных бактерий, но вместе с ними погибают и полезные, живущие в кишечнике. В результате у детей начинаются поносы, нарушается пищеварение, пропадает аппетит, снижается содержание витаминов и минералов в крови.
Оказать помощь и поддержку маленькому организму нужно в первые дни терапии противомикробными препаратами. Одновременно с антибиотиками и еще пару недель после завершения курса лечения давайте детям пробиотики. Это препараты для восстановления микрофлоры кишечника. Список пробиотиков очень широкий, действуют они примерно одинаково. При выборе ориентируйтесь на кошелек и собственные предпочтения:
- «Бифидумбактерин». Разрешен с рождения, производится на основе живых кисломолочных бактерий. Восстанавливает работу ЖКТ, повышает иммунитет. Выпускается в виде свечей, в сухом виде. Хранить ампулы с порошком нужно в холодильнике. Детям до 3 лет использовать суппозитории нельзя.
- «Лактобактерин». Продается во флаконах, содержимое растворяется кипяченой водой. Дозировка зависит от возраста и показаний к применению. Противопоказаний, побочных действий нет.
- «Линекс». Порошок, суспензия. Предназначен для терапии и профилактики дисбактериоза.
- «Хилак форте». Разрешен с первых дней жизни. Выпускается для детей в форме капель. Быстро нейтрализует расстройства ЖКТ, повышает местный иммунитет.
- «Бифиформ Бэби». БАД к пище, разрешен для грудничков с 0 месяцев. Нормализует кишечную флору.
- «Лактив-ратиофарм». Рекомендуется при ощущении тяжести, вздутиях, повышенном газообразовании, в период лечения антибиотиками. Можно давать детям с 2 лет. Курс лечения – 1–2 недели. Детям с непереносимостью, атопическим дерматитом «Лактив-ратиофарм» принимать нужно с осторожностью, препарат может вызвать аллергическую реакцию.
Хронические бронхиты чаще атакуют малышей с пониженным иммунитетом, прием антибиотиков для излечения бронхов дополнительно ухудшает ситуацию. Таким пациентам рекомендуется принимать иммуномодуляторы:
- «Афлубин». Гомеопатический препарат в каплях, дозировка назначается по возрасту. Укрепляет иммунитет, помогает снять воспаление, нормализует терморегуляцию.
- «Иммуноглобулин человеческий». Способствует повышению уровня сопротивляемости вирусам и бактериям. Детям назначается только по показаниям, запрещен при аллергиях. Выпускается в виде раствора для инъекций, инфузий.
- «Интерферон». Для повышения иммунитета используется препарат в жидкой форме (пероральный раствор). Обладает противовирусными свойствами, активизирует защитные функции детского организма.
- «Анаферон». Таблетки и капли иммуностимулирующего действия. Используются для восстановления после затяжных болезней, как средство профилактики вирусных и бактериальных инфекций.
Рекомендации для родителей
Терапия противомикробными препаратами будет более эффективной, если соблюдать следующие рекомендации:
- Проводите полный курс терапии антибиотиками, даже если малыш чувствует себя здоровым. Прекращение лечения приведет к возвращению симптомов бронхита. Сколько и какое время принимать лекарства, спрашивайте не в аптеке, а у лечащего врача.
- Четко соблюдайте кратность, дозировку препарата, рекомендации по количеству жидкости для запивания, времени приема.
- Обеспечьте ребенку полноценный покой, возможность лежать весь день, спать в любое время суток.
- Поите больного чаще. Вода помогает выводить патологические бактерии и токсины.
- Не забывайте о профилактике дисбактериоза. Если не начать прием пробиотиков в период приема противомикробных препаратов, диарея и недомогание дополнят список проблем со здоровьем через 1–2 недели. Просите доктора выписать антибиотики, полезные бактерии и иммуномодуляторы одновременно.
- Не отказывайтесь от госпитализации. Детей до 5 лет лучше пролечивать в больнице под круглосуточным наблюдением врачей.
Лечение бронхита антибиотиками требует от родителей внимательного отношения к самочувствию ребенка. Следите за температурой, проявлением аллергических реакций, прислушивайтесь к жалобам на ухудшение состояния или появление нетипичных для бронхита симптомов – тошноты, мигрени, поноса.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/antibiotiki_pri_bronhite_u_detej.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Автор admin На чтение 6 мин. Просмотров 57 Опубликовано 14.04.2016
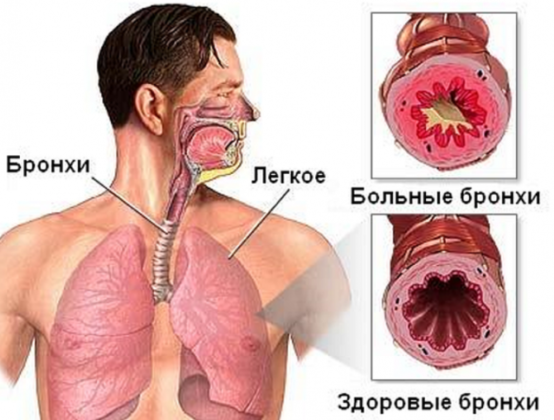
Обструктивный бронхит у ребенка – воспаление бронхов, результатом которого становится отек бронхиальной стенки, сужение просвета бронхов и развитие дыхательной недостаточности.
Почему у детей развивается обструктивный бронхит?
Механизм бронхиальной обструкции состоит из трех компонентов: спазма мышц бронхиальной стенки, избыточной выработки слизи и отека бронхиальной стенки. У грудничка или маленького ребенка для развития бронхиальной обструкции достаточно даже одного из перечисленных факторов.
Некоторые инфекционные возбудители провоцируют усиленную выработку бронхиального секрета, ряд вирусов может внедряться в нервы в бронхах и нарушать регуляцию тонуса бронхиальной стенки. Аллергическая реакция может провоцировать отек слизистой оболочки бронхов. Кроме того, предрасполагающим к развитию бронхообструктивного синдрома у детей фактором может быть ожирение.
Симптомы обструктивного бронхита у детей
- Внезапное начало, обычно ночью, быстрое ухудшение состояния малыша.
- Ребенок беспокоен, плачет, мечется в постели.
- Дыхание шумное, «клокочущее», сопровождается свистящими хрипами.
- Сильная одышка. В дыхании активно участвуют вспомогательные мышцы — межреберные, передней брюшной стенки, что легко заметить при осмотре ребенка.
- Кашель. Он сильнее в начале обструкции бронхов, уменьшается при их сильном спазме, при разрешении обструкции снова усиливается, становится влажным, с обильной мокротой.
- Дыхательная недостаточность, которая проявляется бледностью, синюшностью кожи, учащением дыхания и сердечных сокращений.
Лечение обструктивного бронхита у детей
Учитывая молниеносное ухудшение состояния ребенка, лечение обструктивного бронхита должно быть начато немедленно. В первую очередь необходимо ликвидировать бронхиальную обструкцию. Обычно семья, в которой ребенок впервые заболел обструктивным бронхитом, не может самостоятельно провести все нужные мероприятия – в таком случае нужно вызвать скорую помощь. Надеяться, что ситуация как-то разрешится сама, пытаться снять бронхоспазм домашними средствами, опасно для жизни ребенка.
Неотложные меры по купированию бронхообструкции
Нужно успокоить малыша, возбужденное состояние усиливает одышку и спазм. Врач может ввести ребенку успокоительные препараты.
Ингаляция препаратов, расширяющих бронхи – основное мероприятие. Для вдыхания препарата используют портативные ингаляторы, небулайзеры, бебихалеры. Препарат при ингаляции «работает» непосредственно в бронхах, что делает минимальными его побочные действия, и ускоряет наступление лечебного эффекта — обычно уже через несколько минут спазм бронхов проходит.
Вдыхание увлажненного кислорода поможет прекратить кислородное голодание внутренних органов.
Иногда ингаляционное введение расширяющих бронхи препаратов эффекта не приносит — в таком случае лекарство вводят внутривенно.
Когда бронхообструктивный синдром купирован, у родителей возникает закономерный вопрос: как лечить ребенка дальше? В первую очередь нужно установить причину бронхообструкции и устранить ее. Например, если обструктивный бронхит стал результатом воздействия вирусной или бактериальной инфекции — ее необходимо лечить, если причина лежит в аллергической реакции — нужно исключить дальнейший контакт с аллергеном и провести противоаллергическое лечение. Кроме того, нужно предпринять меры, которые будут способствовать облегчению состояния ребенка.
Обильное питье
Скопление избыточного количества густой слизи в бронхах становится причиной большинства случаев обструктивного бронхита у детей. Меры по снижению вязкости слизи и ее отхождению очень важны для скорейшего излечения ребенка. Доказано, что чем больше малыш пьет жидкости (воды, чая, сока, компота, морса), тем более жидкой будет бронхиальная слизь, и тем лучше она будет отходить при кашле.
Здоровый микроклимат
Влажный прохладный воздух – одно из важнейших условий скорейшего излечения любого респираторного заболевания. Температура воздуха в комнате, в которой находится заболевший ребенок, должна быть не выше 20°С, влажность — не менее 60%. Конечно, мерзнуть ребенок не должен — если ему холодно, нужно тепло одеть малыша, но дышать он должен прохладным и увлажненным воздухом.
Нужны ли антибиотики при обструктивном бронхите у детей?
Обычно в антибиотиках необходимости нет. Чаще всего обструктивный бронхит развивается на фоне вирусной инфекции дыхательных путей или вследствие воздействия на организм малыша аллергенов — антибиотики, воздействующие исключительно на болезнетворные бактерии, в таких случаях никакой пользы не принесут.
Единственный вариант обструктивного бронхита, при котором антибиотики необходимы — бронхообструктивный синдром, развившийся на фоне пневмонии. Но самолечение антибиотиками недопустимо, их должен назначать врач. Кроме того, до полного излечения заболевания ребенку обычно требуются ингаляции бронхорасширяющих препаратов – их также назначает педиатр.
Массаж при обструктивном бронхите
Специальный массаж помогает очистить бронхи от скопившегося секрета, облегчить его отхождение. Проводить такой массаж могут родители в домашних условиях – он прост и безопасен.
Ребенок ложится на колени взрослому лицом вниз, с небольшим наклоном тела так, чтобы голова находилась ниже поясницы – так мокрота будет лучше отходить из бронхов.
Взрослый в течение 2-3 минут постукивает кончиками пальцев по спинке малыша в направлении от нижнего края лопаток к плечам. Постукивать нужно достаточно энергично, но легко – нужно создать вибрации в бронхах, а не причинить боль ребенку.
Ребенка нужно перевести в вертикальное положение и попросить откашляться.
Повторить постукивание и откашливание 3-4 раза.
Массаж нельзя проводить очень маленьким детям, которые еще не могут покашлять по просьбе. Нельзя делать массаж ребенку, если у него высокая температура.
Чем лечить обструктивный бронхит нельзя?
- Нельзя дышать над паром, делать ингаляции. Сгустки мокроты в бронхах под воздействием горячего пара быстро увеличиваются, а откашлять их из-за незрелости дыхательных мышц, малыш пока не может.
- Принимать ванны – по той же причине, горячий пар, поднимающийся над водой, лишь резко увеличит количество мокроты в бронхах, что может стать причиной ухудшения состояния ребенка.
- Лечить малыша отхаркивающими препаратами. Такие лекарства способствуют разжижению слизи в бронхах, и резко увеличивают ее объем, что при обструктивном бронхите недопустимо. Известный педиатр Евгений Комаровский считает использование муколитиков при обструктивном бронхите крайне опасным, а у детей первых двух лет жизни – смертельно опасным.
- Лечить ребенка иммуностимулирующими препаратами. Как и отхаркивающие средства, они способствуют резкому увеличению объемов бронхиальной секреции.
- Держать ребенка в постели. Постельный режим – частая рекомендация при респираторных заболеваниях, и рекомендация обоснованная, но не в случае обструктивного бронхита. В лежачем положении откашливать мокроту намного труднее, она скапливается и может стать причиной нового приступа бронхообструкции. Если малыш чувствует себя удовлетворительно, температура тела не превышает 37-37,5°С, а на улице хорошая погода – нужно выйти на прогулку, свежий воздух принесет малышу только пользу.
Если лечение обструктивного бронхита проводится по всем правилам, в течение недели-двух все проявления болезни исчезают. Если же синдром бронхиальной обструкции периодически повторяется – нужна консультация врачей и всестороннее обследование ребенка – возможно болезнь перешла в хроническую стадию или у малыша начинается бронхиальная астма.