Нп при бронхиальной астме ребенку
Бронхиальная астма — самое распространенное хроническое заболевание среди детей. Более того, с каждым годом количество ребятишек с диагнозом «бронхиальная астма» в нашей стране (да и в мире в целом) значительно увеличивается. Что должны знать об астме родители, чтобы коварные проявления этого заболевания у их детей были минимальны?
Несмотря на то, что бронхиальная астма — крайне тяжелая и весьма распространенная болезнь в мире среди детей, современная медицина имеет в своем арсенале эффективные средства, которые позволяют астматикам жить долго, полноценно и счастливо.
Чем дальше в лес, тем меньше астматиков
Сегодня из общего количества людей на земле чуть более 300 млн болеют бронхиальной астмой. Каждые 10 лет число астматиков увеличивается на 50%. По мнению медиков — это весьма удручающая статистика!
Интересно, что по статистике в развитых, цивилизованных странах астматиков больше и риск приобрести это заболевание в течение всей жизни гораздо выше, чем в тех регионах, где пока еще технический прогресс не представляет серьезную угрозу экологии.
В этом смысле связь бронхиальной астмы и качества окружающей среды очевидна — дышать «тяжелым» загрязненным воздухом людям (и детям — в особенности!) без риска для здоровья действительно сложно. Меж тем, точные и бесспорные причины возникновения и развития этой болезни до сих пор учеными не выявлены. В одном и том же регионе одни люди могут буквально задыхаться в ежедневных приступах бронхиальной астмы, а другие — даже не знать, что это такое.
Бронхиальная астма взяла ребенка за горло
Бронхиальная астма представляет собой хроническое воспаление дыхательных путей, которое усиливается под воздействием тех или иных факторов или раздражителей. Эти факторы (или раздражители) вызывают гиперреакцию бронхов, которая проявляется как сильнейший отек слизистой оболочки дыхательных путей, чрезмерным образованием слизи и бронхоспазмом. В итоге в дыхательных путях возникает так называемая бронхиальная обструкция — серьезное препятствие к полноценному дыханию.
Внешне приступ бронхиальной астмы хорошо узнаваем — ребенок хрипит и задыхается, в его горле слышен характерный повторяющийся свист, возникает одышка и признаки удушья.
Иногда приступы бронхиальной астмы проходят самостоятельно, без вмешательства препаратов. Однако чаще всего подобная обструкция бронхов, ввиду явной угрозы удушения, требует немедленного использования особых лекарственных средств.
Редко когда приступ бронхиальной астмы возникает «на пустом» месте, чаще всего его «вспышка» бывает спровоцирована определенным условиями или факторами: сильный резкий запах, чрезмерные физические нагрузки, стресс и т.п.
Факторы, которые вызывают обострение бронхиальной астмы у детей и взрослых:
- Дым (обычный и в особенности — табачный);
- Шерсть животных (а если быть предельно точными, то не сама шерсть, а частички эпителия на ней);
- Плесень внутри помещения;
- Домашние клещи, которые обитают в бытовой пыли;
- Пыльца некоторых растений;
- Физические нагрузки;
- Сильный стресс или эмоциональное потрясение;
- Аллергическая реакция на некоторые лекарства (самое распространенное из них — аспирин);
- Ожирение и малоподвижный образ жизни;
- Холодный морозный воздух.
Один из способов лечения бронхиальной астмы — попытка устранить из жизни астматика неблагоприятные факторы, способные спровоцировать приступы удушья.
Симптомы бронхиальной астмы у детей
В основном все признаки и симптомы бронхиальной астмы у детей сводятся к затрудненному дыханию, которое проявляется время от времени на фоне вполне обычных обстоятельств. Например — ночью во время сна, после физической активности, или в момент эмоционального потрясения (испуга, восторга и т.п.).
Главный симптом наличия бронхиальной астмы — это затрудненное дыхание. А именно — проблемный выдох. Если вы заметили, что ваш ребенок вдыхает легко, глубоко и тихо, а выдыхает тяжело, долго и с характерным свистом, вам следует записаться на консультацию к пульмонологу — у вашего ребенка очевидный признак бронхиальной астмы.
Обратите внимание, что у ребенка затрудненное дыхание с хрипами и свистом может быть и при других заболеваниях: например, при сильном насморке у детей, при обычном бронхите или простуде (ОРВИ). Однако, в этом случае проблемы с дыханием будут сопровождаться и другими симптомами — повышенной температурой, отсутствием аппетита, слезотечением. Но как только пройдет сама болезнь, заметно улучшится и дыхание. И только при бронхиальной астме затрудненное дыхание случается «беспричинно» и в отсутствие прочих симптомов.
Вы уже знаете, что главный симптом астмы — это затрудненный выдох. Но мало кто знает (даже среди врачей!), что скорость выдоха можно измерить. Для этого придуманы особые приборы, которые называются пикфлоуметры. С помощью этих приборов — компактных, не слишком дорогих и доступных каждой семье — можно не только достоверно узнать, если ли у ребенка признаки астмы или нет, но также и удостовериться — помогает ли ему введенное лекарство или же нет.
Лечение бронхиальной астмы у детей
Бронхиальная астма — болезнь «со стажем», ее не вчера открыли. И если медикам пока еще не вполне ясны причины ее возникновения у того или иного человека, то уж эффективные планы ее лечения уже давно разработаны и усовершенствованы. В арсенале медиков существуют специальные протоколы, четко предписывающие, чем и как должна лечиться бронхиальная астма у того или иного ребенка в зависимости от степени тяжести приступов, которое у него случаются.
Эти протоколы поддерживающей терапии помогают существенно облегчить жизнь больных детей в 99,9% случаев заболевания бронхиальной астмой. Причем не только облегчить, но и позволить этим деткам жить полноценной жизнью: заниматься спортом, путешествовать, заводить домашних питомцев.
Популярный детский врач, доктор Е. О. Комаровский: «Поверьте мне, ребенок, больной бронхиальной астмой, вполне может стать в будущем олимпийским чемпионом! Но только в том случае, если он получает адекватную и квалифицированную медицинскую помощь».
Основной группой лекарственных препаратов, с помощью которых осуществляется поддерживающая терапия при бронхиальной астме, так называемые топические стероиды.
И не нужно пугаться каких-либо (зачастую надуманных, а не реальных) побочных эффектов или привыкания. В случае лечения бронхиальной астмы, применяемые топические стероиды не оказывают влияния на весь организм в целом, попросту потому, что они не попадают в кровь.
Какой именно препарат группы топических стероидов подходит именно вашему ребенку, и как правильно его использовать — вам подробно расскажет лечащий врач.
Что делать в случае приступа бронхиальной астмы?
В случае серьезного приступа бронхиальной астмы (который может случиться где угодно и когда угодно, внезапно и зачастую без причины), необходимо применять уже меры не поддерживающей терапии, а неотложной помощи.
Ведь в ситуации с мгновенным воспалением в дыхательных путях (отек, нагнетание слизи и бронхоспазм) нет иного способа быстро и эффективно облегчить дыхание посиневшему и задыхающемуся ребенку, кроме как доставить в его дыхательные пути сильное бронхорасширяющее средство. Наилучший способ сделать это — опять же использовать ингалятор, который позволяет мельчайшим частицам лекарства за секунды достичь пораженной области в бронхах. А один из наиболее эффективных и проверенных препаратов для экстренной помощи при приступе бронхиальной астмы у детей — это аэрозоль сальбутамол.
Уже в возрасте 6-7 лет ребенка можно обучить самостоятельно пользоваться карманным ингалятором в случае необходимости.
Назначить сальбутамол вправе только врач, но пользоваться им должен уметь всякий родитель, чей ребенок болен бронхиальной астмой.
Однако, правильно сделать вдох при нажатии на ингалятор (в момент пшика необходимо глубоко вдохнуть, чтобы лекарство достигло бронхов) способны не все дети — малыши примерно до 5-6 лет обычно сделать этого еще не могут. Но и эти крохи тоже страдают бронхиальной астмой!
Для таких деток разработаны особые ингаляторы — небулайзеры. Кроме того, при лечении малышей нередко используются так называемые спейсеры. Эти устройства являются своего рода переходным элементом между ингалятором (который вставляется в спейсер) и ребенком.
Если вы родитель малыша, у которого бронхиальная астма, то строго говоря — вы не имеете морального права выйти с ребенком из дома, не имея при себе «заряженного» ингалятора со спейсером или небулайзера.
Как правило, один пшик ингалятора обеспечивает одну дозу лекарства. При остром приступе бронхиальной астмы ребенку с признаками удушья вводят 2-4 дозы препарата каждые 10 минут — до тех пор, пока его состояние не улучшится и он не начнет свободно дышать. Если же препарат не помогает и очевидных улучшений не происходит — это повод для экстренной госпитализации.
И не бойтесь пользоваться ингаляторами в условиях приступа! Даже если пшикать бронхорасширяющий препарат (типа сальбутамола) по 4 дозы каждые 10 минут в течение часа (ребенку любого возраста) — передозировки не будет. Такой режим одобрен и рекомендован ВОЗ при неотложной помощи в случае приступа бронхиальной астмы.
Доктор Е. О. Комаровский: «Когда вы видите, как ваш ребенок задыхается и синеет в приступе бронхиальной астмы, вы должны не глаза к небу подкатывать, а уверенно и адекватно пользоваться ингаляторами и лекарствами! Если ваш малыш астматик — вы просто обязаны это уметь!»
Упомянутый выше прибор пикфлоуметр поможет определить, насколько эффективно помогает (или не помогает) лекарство при приступе бронхиальной астмы. Нужно измерить силу выдоха до введения препарата, а потом измерить ее спустя 10-15 минут после использования аэрозоля. Показатели должны увеличиться минимум на 10-15%.
Лечение бронхиальной астмы у детей: 3 шага к полноценной жизни
Итак, лечение бронхиальной астмы сводится к трем основным методам:
- 1 Поддерживающая лекарственная терапия (которая позволяет держать под контролем воспалительный процесс в дыхательных путях и вести нормальный образ жизни);
- 2 Избегание факторов, способных спровоцировать приступ бронхиальной астмы и удушья (почаще делайте влажную уборку в доме, удалите все «пылесборники» типа ковров, библиотек до потолка и оконных штор с рюшами и кистями);
- 3 Умение самостоятельно (а постепенно вы должны обучить и своего ребенка) пользоваться карманным ингалятором для экстренной помощи в случае приступа бронхиальной астмы.
Чего категорически нельзя делать в случае приступа бронхиальной астмы у ребенка
Увы, но не все приступы бронхиальной астмы заканчиваются благополучно — это заболевание имеет и свою статистику летальных исходов. И что самое досадное — нередко виновата в смерти маленьких астматиков не только болезнь, но и опрометчивые, неразумные действия взрослых, которые пытаются использовать для снятия приступа бронхиальной астмы не адекватные этой ситуации лекарства. Итак, ребенку с приступом бронхиальной астмы нельзя давать:
- Муколитики (отхаркивающие средства, используемые для лечения кашля). Муколитики стимулируют образование слизи в дыхательных путях, а ее при приступе астмы и так — избыточное количество;
- Седативные препараты. Любые успокаивающие средства уменьшают глубину дыхания, что недопустимо при приступе астмы;
- Антибиотики. Антибиотики имеют отношение к астме только в одном-единственном случае — когда возникает осложнение в виде воспаления легких, но в любом другом случае антибиотики при астме — самое бестолковое и никчемное «оружие».
Возможно, лет 20-25 назад астматики действительно были вынуждены «рабски» подстраивать свое существование под «прихоти» своей болезни: любой спорт (кроме разве что шахмат) был для них под запретом; перспектива завести котенка была для них примерно столь же удаленной, как и возможность слетать на Марс; заниматься домашней уборкой они могли разве что только в респираторе и т.п. И, конечно же, сильнее всех страдали дети с бронхиальной астмой — ни попрыгать, ни побегать, ни щенка потискать…
Но в наши дни картина в корне иная! Сегодняшний уровень медицины позволяет астматикам (в том числе и детям с бронхиальной астмой) наслаждаться жизнью практически наравне со всеми остальными людьми.

Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
Общие сведения
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
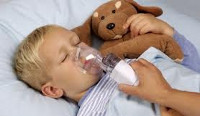
Бронхиальная астма у детей
Причины
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям — поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители гриппа, парагриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
Патогенез
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Симптомы
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии — коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
Диагностика
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
Лечение бронхиальной астмы у детей
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Прогноз и профилактика
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.


