Не изучено при бронхиальной астме
 При бронхиальной астме бронхи слишком чувствительные на определенные вещества, что приводит к тому, что человек задыхается, если возникают астматические приступы. Это заболевание слишком похожее на обычную простуду, и если астму вовремя не диагностировать, она будет развиваться и часто напоминать о себе мучительными приступами. На ранних этапах избавиться от астмы значительно легче, чем при запущенной форме, когда приступы имеют тяжелые формы. В современной медицине диагностика астмы имеет разные методы — от визуального до аппаратного, что позволяет не только диагностировать болезнь, но и уверенно отстранить ее от других, похожих заболеваний. Если астму определить и потом лечить правильно, то приступов удушья со временем можно избежать, или же их минимизировать и сделать дыхание комфортным.
При бронхиальной астме бронхи слишком чувствительные на определенные вещества, что приводит к тому, что человек задыхается, если возникают астматические приступы. Это заболевание слишком похожее на обычную простуду, и если астму вовремя не диагностировать, она будет развиваться и часто напоминать о себе мучительными приступами. На ранних этапах избавиться от астмы значительно легче, чем при запущенной форме, когда приступы имеют тяжелые формы. В современной медицине диагностика астмы имеет разные методы — от визуального до аппаратного, что позволяет не только диагностировать болезнь, но и уверенно отстранить ее от других, похожих заболеваний. Если астму определить и потом лечить правильно, то приступов удушья со временем можно избежать, или же их минимизировать и сделать дыхание комфортным.
Сбор информации о пациенте
 Диагностика бронхиальной астмы начинается с того, что доктор должен устно опросить пациента, собрав всю необходимую информацию, в медицине это называется анамнезом. Вслед за этим идет прослушивания дыхательных органов стетоскопом (аускультация), а также специальным методом простукивания нужно изучить звуковые явления в грудной клетке (этот метод называется перкуссия). Уже изучив жалобы пациента, и прослушав его грудную клетку, доктор может предварительно диагностировать астму. Но нужны другие факторы и подтверждения, чтобы не спутать это заболевание с другими.
Диагностика бронхиальной астмы начинается с того, что доктор должен устно опросить пациента, собрав всю необходимую информацию, в медицине это называется анамнезом. Вслед за этим идет прослушивания дыхательных органов стетоскопом (аускультация), а также специальным методом простукивания нужно изучить звуковые явления в грудной клетке (этот метод называется перкуссия). Уже изучив жалобы пациента, и прослушав его грудную клетку, доктор может предварительно диагностировать астму. Но нужны другие факторы и подтверждения, чтобы не спутать это заболевание с другими.
Обследование, основанное на сборе анамнеза, внешнем осмотре, пальпации, прослушивании и простукивании называется физикальным. Именно с такого метода диагностики начинается определение типа болезни.
 При опросе больного следует узнать из его слов следующую информацию:
При опросе больного следует узнать из его слов следующую информацию:
- В каком возрасте начались астматические приступы, возможно какие детские болезни привели к астме. Это может быть коклюш, корь и другие, которые могут негативно повлиять на дыхательную систему.
- Были ли среди родственников астматики, это позволяет проследить генетическую связь, возможно кто-то из близких имел сильные аллергии.
- С какими раздражителями связаны приступы. Такие раздражители называются триггерами, и среди них может быть физическая нагрузка, холодный влажный воздух, микроскопические частицы шерсти и кожи собак, кошек, пыльца цветов разных растений, запыленность в помещении пылью определенного типа, продукты питания.
- Нужно узнать, как именно проходят приступы. Ведь при астматическом кашле пациенты принимают положение, при котором вдох менее мучительный, например, опираются руками о стол, расслабляя при этом плечевой пояс.
- Есть ли звуки при кашле, ведь свист при дыхании — это признак астматического сужения бронхов. Чтобы услышать характерные звуки при дыхании и приступах, не нужно прослушивать грудь стетоскопом, их хорошо слышно и на небольшом расстоянии.
- Долго ли длится приступообразный кашель, пропадает ли он после приема бронхолитических лекарств.
- После приступа наблюдается выделения вязкой, но прозрачной, как стекло мокроты, которая освобождает бронхи, таким образом облегчается дыхание, такие особенности также нужно узнавать при опросе.

Внешний осмотр проходит следующим образом:
- Врач смотрит на грудную клетку, которая может иметь вид, похожий на бочку. Такую форму грудная клетка приобретает вследствие развития эмфиземы, расширения легких, и, как результат — увеличение размеров грудной клетки;
-
 Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе.
Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе. - Постукивание пальцами не может эффективно сообщить информацию на ранних этапах астмы. Но если болезнь длится долго, то пальпацией и постукиванием можно услышать пустоту (звук картонной коробки), которая образовалась из-за эмфиземного расширения легких.
Анализы
Лабораторные исследования проводятся в следующих направлениях:
- анализ крови направлен на определение количества эозинофилов — этот вид лейкоцитов является показателем аллергических процессов в организме;
-
 если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии;
если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии; - в мокроте под микроскопом можно обнаружить эозинофилы;
- в анализе мокроты присутствуют кристаллические вкрапления — особенные кристаллы Шарко-Лейдена и спиралевидные кристаллы Куршмана;
- мокрота при астме специфическая, отличается от мокроты при бронхите, структура двухслойная, консистенция густая, по густоте вязкая;
- методом проделывания царапин на коже (скарификации) берут пробы на аллергены, по которым уточняют аллергический возбудитель (триггер) бронхоспазма, аллергены вызывают на коже покраснение и зудящие ощущения;
- кал берут для определения гельминтов, которые могут размножиться до инвазивного количества и вызвать аллергическую интоксикацию организма, что также может влиять на возникновение приступов.
Специализированные медицинские аппараты
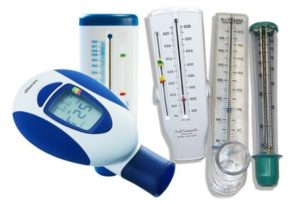
Пикфлуометрия
С помощью специально разработанных аппаратов проводится инструментальная диагностика. На первом месте в аппаратной диагностики стоит пикфлуометрия. На пикфлоуметре, который являет собой трубочку с нанесенной шкалой, измеряется самая большая скорость потока воздуха при выдохе, сделанном с максимальным усилием (форсированный выдох). Такая пиковая скорость выдоха называется ПСВ. Этот тест доступен детям с четырех лет, также он применяется и для взрослых.
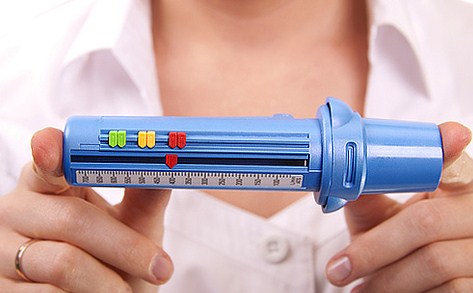 Результаты зависят от возраста и физических характеристик человека, но в целом скорость выдоха ниже при суженных бронхах (что характерно для обструкции). Особенно важна пиклоуметрия при контроле состояния у детей.
Результаты зависят от возраста и физических характеристик человека, но в целом скорость выдоха ниже при суженных бронхах (что характерно для обструкции). Особенно важна пиклоуметрия при контроле состояния у детей.
Измерительные процессы проводятся дважды в день, сутра и ближе к вечеру. Делаются три попытки, из которых выбирается та, которая сделана наиболее правильно. На трубку нанесена шкала с зеленой, желтой и красной зоной, которые обозначают степень проблемы. Но эта шкала не унифицирована, она подбираются путем индивидуальных двухнедельных исследований каждого больного. Если показатели в зеленой зоне, значит, что симптомы астмы под контролем, желтая зона — возможно обострение, при красной зоне нужно немедленно спешить человеку на помощь.
 Пиклфлоуметрию делать очень просто, поэтому ее часто делают дома. Удобство состоит в том, что начальные стадии обструкции могут быть без видимых симптомов, однако если бронхи суженные, прибор это покажет сужение бронхов, поэтому с помощью пиклфлуометра можно не допустить начала удушья.
Пиклфлоуметрию делать очень просто, поэтому ее часто делают дома. Удобство состоит в том, что начальные стадии обструкции могут быть без видимых симптомов, однако если бронхи суженные, прибор это покажет сужение бронхов, поэтому с помощью пиклфлуометра можно не допустить начала удушья.
Больной должен зафиксировать лучшее значения ПСВ, и при дальнейшем использовании прибора при определении обструктивных изменений надобно соотносить с этим значениям другие показатели шкалы. Нужно правильно делать выдох форсированным способом, результаты записывать в дневник, чтобы с этими результатами ознакомить позже лечащего врача. Возможно, в вашем городе есть школа для больных астмой (где доктора рассказывают, как лечить это заболевание), поинтересуйтесь у доктора.
Спирограф
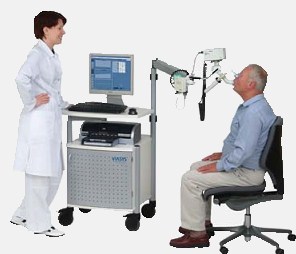
 Также при изучении особенностей выдоха важно пройти тест на спирографе и сделать спирограмму. Это исследование делают без медикаментов и с особенным веществом, который расслабляет мышечную стенку бронхов и увеличивает их просвет — бронходилататаром. Спирограф — с виду простой прибор, но тесты на нем довольно сложные, поэтому пользоваться можно только под контролем врача, который исследует функцию внешнего дыхания (ФВД).
Также при изучении особенностей выдоха важно пройти тест на спирографе и сделать спирограмму. Это исследование делают без медикаментов и с особенным веществом, который расслабляет мышечную стенку бронхов и увеличивает их просвет — бронходилататаром. Спирограф — с виду простой прибор, но тесты на нем довольно сложные, поэтому пользоваться можно только под контролем врача, который исследует функцию внешнего дыхания (ФВД).
Спирограмма показывает форсированную жизненную емкость легких, сокращенно ФЖЕЛ, а также объем форсированного выдоха за одну секунду, сокращенно — ОФВ1, и так называемую пиковую скорость выдоха (ПСВ). Высчитывается индекс Тиффно, который составляет ОФВ1 поделить на ФЖЕЛ, у здоровых людей этот показатель выше 0,75.
Если при подозрениях на астму показатели спирографа в пределах нормы, делают медицинскую провокацию — дают больному метхолин или гистамин в виде ингаляций и сравнивают спирограмму с обычной обструкцией и под действием этих лекарств.

Пневмотахограф
 Из медицинских аппаратов также используют пневмотахограф, который определяет объемность дыхания на пике и самую большую объемную скорость на специальных тестовых уровнях 75, 50 и 25 процентов.
Из медицинских аппаратов также используют пневмотахограф, который определяет объемность дыхания на пике и самую большую объемную скорость на специальных тестовых уровнях 75, 50 и 25 процентов.
Но анализ дыхания может не дать четких результатов в случае, если заболевание являются профессиональным и приступ вызывает вещество, присутствующее только на работе. Чтобы диагностировать профессиональную астму, нужно кроме тестов дыхания изучить анализы и с помощью опроса выявить аллерген на рабочем месте пациента.
Рентген и томография
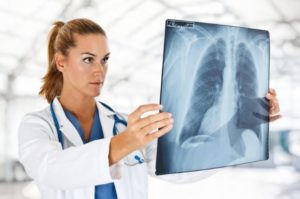 В случаях, когда симптомы астмы схожие с другими заболеваниями, делают рентген и томографию. Рентген практически бесполезен на ранних стадиях заболевания, поскольку картина в легких выглядит как у здорового человека.
В случаях, когда симптомы астмы схожие с другими заболеваниями, делают рентген и томографию. Рентген практически бесполезен на ранних стадиях заболевания, поскольку картина в легких выглядит как у здорового человека.
Если болезнь уже долго прогрессирует, развивается эмфизема, увеличение в объеме легких, которые на рентгенологической фотографии видимы как более прозрачные.
Томографию также назначают не во всех случаях, а только тогда, когда кашель и удушье не проходят длительное время, не смотря на лечение, и есть подозрения на наличие других болезней.
В детском возрасте
Диагностика астматических приступов у детей имеет особенности, поскольку они часто болеют респираторными и другими заболеваниями с похожими симптомами. Прежде всего у детей выясняют зависимость приступов от действий аллергенов, также возможную склонность к аллергии на генетическом уровне — есть ли близкие родственники с сильной аллергией на что-либо, это позволяет уточнить диагноз.
 У детей на ранних стадиях заболевания частые ночные приступы, что не свойственно для обычных бронхитов. Ведь при бронхитах ребенок ночью почти не кашляет, а накопившуюся слизь откашливает сутра, а астматический приступ немного похож на коклюшевый кашель и может продолжаться всю ночь.
У детей на ранних стадиях заболевания частые ночные приступы, что не свойственно для обычных бронхитов. Ведь при бронхитах ребенок ночью почти не кашляет, а накопившуюся слизь откашливает сутра, а астматический приступ немного похож на коклюшевый кашель и может продолжаться всю ночь.
У детей исследуют внешнее дыхание с помощью приборов, предварительно дав бронходилататоры (препараты, расширяющие просвет в бронхах). Также сдают анализы, чтобы отследить наличие гельминтов и воспалительного процесса в организме, иногда проводят аллергологический тест. Но некоторые современные врачи отказываются от тестов на аллергены, резонно указывая на то, что в большинстве случаев аллергены вполне обычны и избежать их влияния довольно трудно.
У детей бронхиальная астма полностью излечима в большинстве случаев, однако для успешного лечения имеет большое значение своевременная диагностика бронхиальной астмы и правильное лечение, которое состоит не только в приеме медикаментов, но и в укреплении организма.
Пожилые люди
Люди пожилого возраста имеют множество заболеваний, которые могут хронически проходить долгие годы. Симптомы этих болезней могут накладываться на астматические, и клиническая картина становится нечеткой.
 Но после полного обследования на аппаратах, сдачи всех анализов, картина должна прояснится. У пожилых людей диагностика бронхиальной астмы должна обязательно включать исследование сердечной мышцы, ведь люди старшего возраста склонны к сердечной астме, ишемической болезни сердца, при которых левый сердечный желудочек имеет симптомы сердечной недостаточности. Поэтому к аппаратным исследованиям и анализам обязательно добавляют электрокардиограмму, возможно флюорографию и только после этого ставят диагноз.
Но после полного обследования на аппаратах, сдачи всех анализов, картина должна прояснится. У пожилых людей диагностика бронхиальной астмы должна обязательно включать исследование сердечной мышцы, ведь люди старшего возраста склонны к сердечной астме, ишемической болезни сердца, при которых левый сердечный желудочек имеет симптомы сердечной недостаточности. Поэтому к аппаратным исследованиям и анализам обязательно добавляют электрокардиограмму, возможно флюорографию и только после этого ставят диагноз.
Кроме того, рекомендуется проводить функциональные методы выявления бронхиальной астмы, включающие ЭКГ, рентгенографию, пикфлоуметрию (это исследование нужно делать в течение 2 недель). Только после выполнения всех диагностических мероприятий назначается симптоматическое лечение бронхиальной астмы.
Бронхиальная астма — тяжелое хроническое заболевание, впервые манифестирующее обычно в детском возрасте. Сопровождается опасными для здоровья и жизни приступами из-за временной непроходимости бронхов. Проявляет себя кашлем, одышкой, удушьем, давлением в грудной клетке. В мировой медицине заболевание называют астмой, добавочный термин «бронхиальная» принят в России.
История болезни бронхиальной астмы
История болезни «бронхиальная астма» начинается в глубине веков. Патология известна с древности. В норме бронхи — путь, проводящий внешний воздух в легкие и отработанный обратно. Воспалительный процесс провоцирует утолщение стенок, сокращение мышц. Суммарно это приводит к спазму; накапливается слизь, воздушные протоки не функционируют нормально.
Хотя симптомы бронхиальной астмы известны давно, врачи еще не смогли однозначно определить механизм развития, стартовый момент формирования патологии. Изучение патогенеза бронхиальной астмы с уверенностью позволило установить: абсолютное излечение невозможно. Единожды столкнувшись с приступами, необходимо понимать риск их повторения в любой момент.
В развитии болезни важную роль играют:
- генетика;
- чистота воздуха;
- загрязненность дымом;
- контакт с вирусами, бактериями;
- наличие иных раздражителей.
Действие агентов отличается, поэтому признаки бронхиальной астмы от случая к случаю варьируются. Врачи выбирают терапию, исходя из того, какой отдел бронхов подвержен воспалению.
Причины астмы
Существует экзогенная, эндогенная бронхиальная астма. Известно несколько групп причин, вызывающих хронический воспалительный процесс. Преимущественно наблюдается комбинация нескольких внешних, внутренних факторов.
Основные группы внутренних причин:
- слабая иммунная защита;
- нарушение функционирования дыхательных органов;
- эндокринные сбои.
Внешние факторы риска бронхиальной астмы:
- аллергены;
- экологически неблагоприятные условия;
- стресс;
- курение.
У большинства взрослых больных наблюдается комбинация аллергии и курения.
Нюансы факторов
Существует профессиональная бронхиальная астма. Она считается одной из опаснейших; провоцируется условиями труда. Наблюдается у взрослого населения. Причина — материалы, вещества, с которыми контактирует человек по работе. В среднем 15% случаев объясняется рабочими условиями.
Бытовые аллергены не менее опасны. Каждый человек окружен множеством потенциально вредных веществ, предметов. Аллергию вызывают испарения, пыль, плесень, шерсть. Даже новый предмет интерьера может оказаться опасным для хозяина. Каждый аллерген — провокатор приступа бронхиальной астмы, поскольку активирует хронический процесс, провоцирует воспаление. Аллергическая форма встречается чаще прочих.
Выясняя этиологию бронхиальной астмы, обязательно знакомятся с семейной историей болезни. Генетические отклонения, наследственность влияют на вероятность развития хронического отклонения. В среднем каждый третий пациент сталкивается с первыми проявлениями в детском возрасте. В подростковом периоде симптоматика ослабевает, у многих приступы полностью прекращаются. Это не означает полного излечения. Хоть и не стоит вопрос о том, сколько живут с бронхиальной астмой (при соблюдении правильного образа, назначенного лечения человек живет долго и полноценно), но есть опасность манифестации вновь. Чем хуже экология, больше вредных привычек, тем риски значительнее. Пока генетики устанавливают, какая часть генома ответственна за вероятность обструкции, но окончательные выводы еще впереди. К счастью, не приходится думать о том, заразна ли бронхиальная астма: она не передается между людьми.
Исследования показали, что есть связь обструкции бронхов и избыточного веса. На фоне ожирения болезнь развивается чаще, одышка при бронхиальной астме беспокоит сильнее, подобрать адекватную терапию сложнее.
Триггеры астмы
Так называют причины, провоцирующие приступ. Он начинается, когда раздражитель попадает в бронхи. Зачастую триггер экзогенный: пыль, пыльца, плесень, белок, питание. Чем больше аллергенов опасны для человека, тем выше опасность приступа. Атопическая бронхиальная астма часта у детей. Опасный, часто встречающий в повседневности триггер — моющие средства, содержащие химические компоненты. Испарения при использовании составов проникают в бронхи, вызывая воспалительную реакцию.
Реже встречаются эндогенные триггеры. Обострение бронхиальной астмы возникает из-за инфицирования, большой физической нагрузки, контакта с химическим компонентом, лекарственным средством. Свою роль играют простудные, респираторные заболевания. Иногда приступ возникает, потому что человек внезапно вдыхает холодный воздух.
Это любопытно! Специалисты ВОЗ прогнозируют учащение летальных случаев по причине обструкции в 10 раз.
Триггеры бронхиальной астмы. Фото: bronhialnaya-astma.com
Симптомы астмы
Многие знают, что при бронхиальной астме затруднен вдох или выдох. Есть другие проявления, позволяющие предположить процесс обструкции. Они включают:
- Одышку, удушье. Чаще наблюдается после физической активности, но возможно в состоянии покоя. Беспокоит, если с вдыхаемым воздухом в организм попадает аллерген. Состояние возникает внезапно.
- Кашель. Характеризуется как надсадный. Появляется на фоне одышки. Кашель при бронхиальной астме непродуктивный. Незначительное количество мокроты иногда выделяется в конце приступа.
- Поверхностное дыхание. Наблюдается при приступе. Больной не в силах вдохнуть полной грудью.
- Хрипы. Отчетливо слышны при обострении.
- Ортопноэ. Вынужденное положение пациента при приступе бронхиальной астмы, называемое этим словом, наблюдается на остром этапе. Больной принимает позу, подчиняясь рефлексам: сидит, свесив ноги, схватившись руками за опору, пытаясь выдохнуть, вдохнуть глубже.
На начальном этапе жалобы при бронхиальной астме включают часть перечисленных особенностей. Они появляются ненадолго, исчезают самостоятельно, приходят изредка. Без адекватной терапии обструкция прогрессирует, частота обострений возрастает, длительность увеличивается. Переносить приступы становится тяжелее. Предупредить существенное ухудшение состояния может лекарственная терапия.
Прогресс патологии сопровождается:
- посинением кожных покровов;
- затруднением дыхания;
- постоянной одышкой;
- слабостью;
- сухим, непродуктивным кашлем;
- повышением частоты сердечного ритма;
- головными болями;
- головокружением;
- склонностью к всевозможным болезням;
- ослабеванием иммунитета.
При диагностике бронхиальной астмы учитывают семейную историю болезни, опрашивают пациента, дабы определить триггер. Спазм возникает на фоне даже незначительного контакта с аллергеном. Процесс сопровождается выработкой медиаторов воспаления, сужением путей проведения воздуха, отечностью тканей, обильным выделением железистого секрета. Грудная клетка при бронхиальной астме словно разрывается болью.
Механизм развития астмы. Фото: zdorovie-prosto.ru
Аллергическая, неаллергическая бронхиальная астма чаще обостряется в ночное время, ранним утром. Если триггеры — аллергены, то приступ стартует резко, непредсказуемо, тяжело. Иногда наблюдается постепенное развитие.
Последовательность возникновения ощущений:
- Дискомфорт в груди.
- Кашель.
- Чих.
- Затрудненное дыхание носом.
- Выделение назального секрета.
- Удушье.
Больной дышит со свистом, жалуется на давление в груди.
Чем дольше развивается патология, тем лучше человек знает, как проявляется бронхиальная астма. Частота приступов возрастает, каждый из них протекает тяжело. У некоторых симптомы фиксируются раз в неделю, другие страдают ими несколько раз в сутки.
Симптомы бронхиальной астмы. Фото: nspzdorov.com
Формы бронхиальной астмы
Классификация бронхиальной астмы предполагает деление по формам и степеням. Три основных типа:
- аллергическая;
- неаллергическая;
- смешанная.
- Аллергическая бронхиальная астма наблюдается, если приступ провоцируется аллергеном или группой таковых. Типовые триггеры — пища, пыль, шерсть.
- Вторая форма (неаллергическая) обусловлена факторами, не связанными с аллергией. Бывает инфекционно-зависимая бронхиальная астма; иногда обструкция объясняется гормональными нарушениями. Нередко встречается ассоциированная с медикаментами.
- Смешанная форма бронхиальной астмы включает триггеры аллергической и неаллергической природы.
Все степени тяжести бронхиальной астмы возможны и при экзогенной, и при эндогенной форме. Первым термином обозначают аллергическую. Вторая не связана с повышенной чувствительностью.
Статистика показывает, что аллергический тип чаще формируется с детства. Заметно реже выявляется влияние пищевых факторов. Чаще приступы провоцируют опасные добавки, реже — натуральные продукты. Возможное осложнение бронхиальной астмы для такого случая — рефлюкс-эзофагит, при котором желудочные массы попадают в пищевод. Патологии взаимно связаны.
Медицинская статистика свидетельствует: до 10% обострений обусловлены приемом медикаментов. Наиболее часта аспириновая бронхиальная астма. Повышенная чувствительность, непереносимость аспирина, других НПВС обычно формируется в возрасте 20-30 лет. Несколько реже обострения ассоциированы с приемом бета-адреноблокаторов. Иногда кашлевая форма бронхиальной астмы объясняется использованием глазных капель.
Это любопытно! Безответственное отношение к диагнозу, пренебрежение назначенным лечением может спровоцировать летальный исход.
Код бронхиальной астмы
В МКБ-10 бронхиальная астма шифруется комбинацией J45. Группа включает диагнозы:
- J45.0 — преимущественно аллергическая;
- J45.1 — неаллергическая;
- J45.8 — комбинированная;
- J45.9 — неуточненная.
Степени тяжести астмы
Разделение на виды бронхиальной астмы включает анализ тяжести течения случая. Учитывают частоту обострений, особенности их протекания. Деление следующее:
- 1 ступень: частота — менее раза в неделю в дневное время, менее чем дважды в месяц ночами;
- 2 ступень: по определению бронхиальная астма такого типа проявляет себя в дневное время еженедельно, но не ежедневно, ночью беспокоит дважды ежемесячно и чаще;
- 3 ступень: диагноз «бронхиальная астма» ставят, если в дневное время приступы повторяются ежедневно, по ночам беспокоят более раза еженедельно;
- 4 ступень: приступы беспокоят в течение дня; часты ночные.
Степени тяжести бронхиальной астмы. Фото: bronhialnaya-astma.com
Ежегодно проводимый день борьбы с бронхиальной астмой посвящен информированию населения о риске болезни и ее последствиях, включая связь с апноэ. Частота апноэ в сочетании с обструкцией значительно возросла в последние десятилетия. Это обусловлено общим патогенезом. Обструктивное апноэ — гетерогенная патология, характеризующаяся глоточными коллапсами. При этом резко меняется уровень насыщения кислородом крови. Сочетание обструкции и апноэ — тяжелый случай, требующий комбинированного лечения. Вероятность такого нарушения выше, если индекс массы превышает 29 единиц. Если ожирение скомбинировано с обструкцией, значительно растет риск апноэ. Интермиттирующая гипоксия, в свою очередь, провоцирует, усиливает воспалительные процессы. Интермиттирующая бронхиальная астма с большей вероятностью сопровождается тяжелыми осложнениями, приводит к летальному исходу, если развивается обструктивное апноэ.
Диагностика бронхиальной астмы
При бронхиальной астме спирометрия — стандартный диагностический подход. Исследование проводят с помощью специального аппарата, в который выдыхает пациент. Машина оценивает, как много воздуха выдыхается за секунду, анализирует максимальную объемную скорость.
Индекс Тиффно при бронхиальной астме менее 75%.
Проверяют взаимосвязь с влиянием бронходилататоров: дают пациенту порцию медикамента и повторяют пробу. После постановки диагноза одна из клинических рекомендаций при бронхиальной астме связана с регулярной проверкой функциональности дыхательной системы. Спирометрию делают, даже если жалоб со стороны пациента нет. Уместна пикфлоуметрия при бронхиальной астме. Ее проводят дома с помощью небольшого прибора.
Спирометрия при бронхиальной астме. Фото: cf.ppt-online.org
Между обострениями легочное функционирование зачастую в норме. Подозревая обструкцию, необходимо организовать провокационную пробу. Для этого обычно используют метахолин. Если результат негативный, диагноз исключен; при позитивном — необходимо подтверждение. Не всегда реакция на препарат указывает персистирующую бронхиальную астму; иногда наблюдается у абсолютно здорового человека.
При тяжелых приступах показана рентгенография. Если обструкция привела к осложнениям, снимок — лучший способ их быстрого выявления.
Чтобы определить причину проблем с дыханием (психосоматика, бронхиальная астма, другие нарушения), обязательно изучают анамнез. Опрашивают пациента, выясняя наличие аллергии у него и близких родственников. Нередко направляют на анализ крови для определения концентрации иммуноглобулинов.
Это любопытно! Обструкция бронхов в равной степени распространена во всех странах мира, среди всех социальных слоев.
Механизм бронхиальной астмы
Хроническая бронхиальная астма характеризуется стабильным механизмом вне зависимости от спровоцировавших ее факторов. Агрессивные агенты влияют на дыхательные пути, а внутренние силы не способны воспротивиться из-за избыточной чувствительности, генетических нарушений и иных особенностей. Развивается обструкция бронхов, увеличивается объем слизистых выделений в проходах. На фоне этого дыхание при бронхиальной астме ухудшается, человек страдает одышкой, часто кашляет, задыхается.
Патогенез астмы. Фото: badiga.ru
Мокрота при бронхиальной астме
Анализ мокроты при бронхиальной астме — обязательный этап диагностики. Оценивают концентрацию эозинофилов для определения инфекционного очага. Проверяют бактериальную активность, содержание гноя, крови. Иногда мокрота при бронхиальной астме содержит высокий процент нейтрофилов, свидетельствующих о тяжелом течении.
Врач анализирует, как мокрота отходит, каковы ее параметры (цвет, запах). Чем гуще секрет, тем больше опасность закупорки дыхательных путей.
Обструкция считается подтвержденной, если анализ показывает 50-90 единиц лейкоцитов; более 25 единиц нейтрофилов. На болезнь указывает присутствие макрофагов, спиралей Куршмана, кристаллов Шарко-Лейдена.
Вывод
В среднем обструкция бронхов — самая распространенная хроническая детская болезнь. Больных в мире — не менее 235 миллионов, до 10% всего населения планеты. Реальное количество, вероятно, больше официальных цифр. Чаще патологию выявляют у детей; зависимости от половой принадлежности нет. Нарушение хроническое, возможна стойкая ремиссия. Снять диагноз не получится, болезнь считается неизлечимой, но при продолжительной ремиссии нет противопоказаний к физическим нагрузкам.