Национальное руководство по педиатрии анемии
В статье освещены клинико-анамнестические и лабораторные особенности железодефицитной, фолиеводефицитной и витамин В12-дефицитной анемий у детей. Представлены основные принципы дифференциальной диагностики и лечения указанных дефицитных анемий у детей.
В настоящей публикации на основании данных литературы и анализа собственных наблюдений представлены клинико-анамнестические и лабораторные особенности железодефицитной, фолиеводефицитной и витамин В12-дефицитной анемий, а также принципы их лечения у детей. Установлено, что основной формой дефицитных анемий (ДА) в педиатрической популяции является анемия, обусловленная недостаточным содержанием в организме железа. При этом особо подчеркивается, что железодефицитная анемия (ЖДА) не только наиболее распространенная ДА, но и самое частое гематологическое заболевание у детей [1–3]. С учетом того, что другие типы анемий (в т. ч. развивающиеся при дефиците таких витаминов, как фолиевая кислота и В12) хуже известны врачам-педиатрам, их верификация, как правило, запаздывает, т. к. они ошибочно принимаются за ЖДА. Поздняя диагностика и отсутствие адекватной терапии при этом приводят к прогрессированию патологических процессов. Это негативно сказывается на росте и развитии детского организма и ухудшает качество жизни ребенка. Принимая во внимание актуальность данной проблемы, авторы пришли к выводу о необходимости представить для практикующих врачей-педиатров ключевые положения дифференциальной диагностики и лечения анемий, обусловленных дефицитом железа, фолиевой кислоты и витамина В12 у детей.
Дифференциальная диагностика ДА у детей
Критерием анемии, независимо от этиологии, является снижение уровня гемоглобина (Hb) ниже возрастной нормы. Так, синдром анемии констатируют, если концентрация Hb в капиллярной крови ниже: 110 г/л — у детей в возрасте от 1 мес. до 5 лет, 115 г/л — у детей 6–12 лет, 120 г/л — у детей старше 12 лет и подростков. Кроме этого, зная уровень Hb, можно определить тяжесть анемического синдрома. Так, для детей, достигших месячного возраста и старше, снижение Нb до 90 г/л является признаком анемии легкой степени, уровень Нb в пределах 70–90 г/л характерен для анемии средней тяжести, а падение Нb ниже 70 г/л определяет тяжелую степень анемии [1–4].
Нозологическая верификация характера анемии проводится на основе анализа клинико-анамнестических данных, результатов лабораторного и, если необходимо, инструментального обследования пациента. Общими клиническими проявлениями анемии, независимо от этиологии, являются повышенная утомляемость, снижение работоспособности, склонность к инфекциям. Среди дополнительных симптомов, которые могут отмечаться при ЖДА, — извращение аппетита и пристрастие к необычным запахам, изменение ногтевых пластин, расслоение ногтей, выпадение волос, атрофия сосочков языка, дисфагия. В свою очередь, при витамин В12-дефицитной анемии имеют место неврологические нарушения (атаксия, парестезии, гипорефлексия и другие проявления фуникулярного миелоза), «лакированный» язык и желтуха. Непрямая гипербилирубинемия может также отмечаться и при фолиеводефицитной анемии (табл. 1).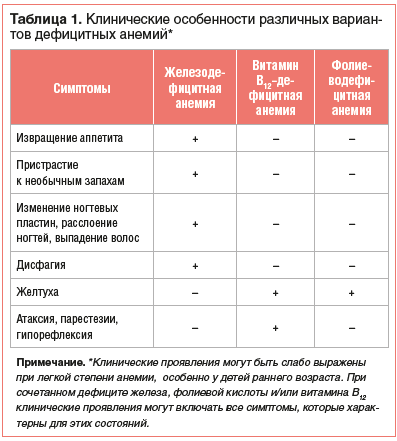
Наличие желтухи и анемии при этом нередко становится причиной ошибочного заключения о гемолитическом характере анемии, если врач не обращает внимания на отсутствие ретикулоцитоза. Следует отметить, что иктеричность при анемиях, обусловленных дефицитом витамина В12 или фолиевой кислоты, связана с неэффективным эритропоэзом и повышенным разрушением предшественников эритроцитов в костном мозге [1–3, 5–7].
Несмотря на описанные выше симптомы, типичные для конкретных ДА, их клинические проявления могут быть слабо выражены при легкой степени анемии, особенно у детей раннего возраста. В связи с этим этиологическая верификация генеза анемического синдрома проводится на основании не только клинических проявлений и анамнестических данных. Обязательным условием установления диагноза является корректная трактовка результатов лабораторного обследования. При этом минимально достаточным уровнем лабораторного обследования является проведение клинического и биохимического анализов крови.
Хорошо известно, что показаниями к исследованию клинического анализа крови для исключения анемии у детей являются анамнестические (недоношенность, задержка внутриутробного развития, исключительно грудное вскармливание ребенка, если мать имеет хронические заболевания кишечника или является вегетарианкой и др.) и/или клинические факторы риска (геморрагический синдром, синдром мальабсорбции, инфекционно-воспалительные заболевания, желтуха, лимфаденопатия, гепато- или спленомегалия и другие патологические состояния). При оценке результатов клинического анализа крови нельзя ограничиваться только поиском лабораторных признаков анемии. Обязательно должны быть проанализированы все параметры гемограммы (эритроциты и их индексы, ретикулоциты, тромбоциты и их индексы, общее количество лейкоцитов, лейкоцитарная формула, а также абсолютное количество нейтрофилов, лимфоцитов, моноцитов и эозинофилов, СОЭ). Это позволяет уже при первичном обращении пациента очертить круг основных причин выявленной анемии и наметить основные диагностические мероприятия для расшифровки генеза заболевания [1–4].
Так, для ЖДА типичными признаками являются: гипохромия и микроцитоз эритроцитов при нормальном уровне ретикулоцитов, если недостаточное содержание железа в организме обусловлено алиментарными факторами или синдромом мальабсорбции. В тех же случаях, когда ЖДА имеет постгеморрагический генез, гипохромия и микроцитоз эритроцитов будут сопровождаться ретикулоцитозом [1–4]. В свою очередь для анемий, обусловленных недостатком в организме как фолиевой кислоты, так и витамина В12, характерны гиперхромия и макроцитоз эритроцитов, а также ретикулоцитопения (табл. 2).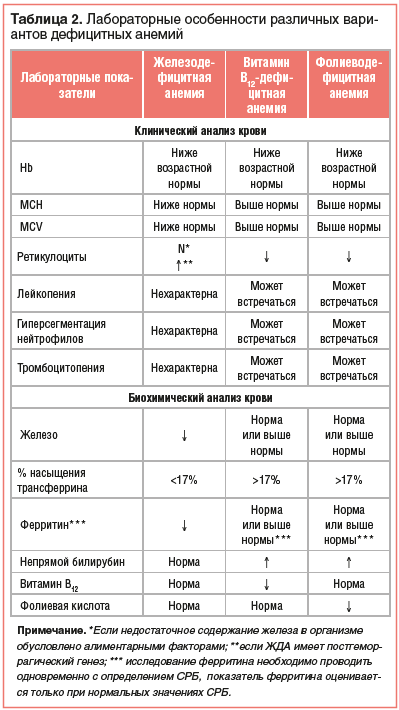
Кроме этого, при фолиево- и витамин В12-дефицитной анемиях могут встречаться лейко- и тромбоцитопения, гиперсегментация нейтрофилов. С учетом того, что в ряде случаев ДА имеет комбинированный генез, при котором дефицит железа сочетается с дефицитом фолиевой кислоты или витамина В12, типичные гематологические признаки могут не выявляться или быть разнонаправленными. Это определяет необходимость обязательного проведения биохимического анализа крови с определением, кроме общепринятых показателей, таких параметров, как железо, железосвязывающая способность, процент насыщения трансферрина, ферритин, фолиевая кислота и витамин В12 [6, 7]. Особо следует подчеркнуть, что ферритин должен определяться вместе с С-реактивным белком (СРБ). При этом оценивать уровень ферритина можно только в тех случаях, когда значения СРБ находятся в пределах нормативных. Это объясняется тем, что ферритин относится к протеинам воспаления и его уровень повышается при воспалительных процессах в организме. В связи с этим нормальный или высокий уровень ферритина при повышенных значениях СРБ может стать причиной ошибочного заключения об отсутствии железодефицитного состояния [2–4]. Особенности биохимического анализа крови при различных вариантах ДА представлены в таблице 2.
Лечение ДА у детей
Корректная трактовка клинико-анамнестических данных и результатов лабораторного обследования позволяет верифицировать причину ДА и своевременно назначить адекватную терапию. Принципиально важным при этом является положение о том, что компенсировать дефицитные состояния невозможно только за счет нормализации рациона питания. Основная роль в купировании дефицита железа, фолиевой кислоты и витамина В12 принадлежит заместительной фармакотерапии [1–7]. При этом для лечения ЖДА используются солевые препараты железа или препараты на основе железа гидроксид полимальтозата. Суточная доза препаратов зависит от массы тела и возраста ребенка, расчет при этом проводится по элементарному железу. Так, для солевых препаратов железа, назначаемых внутрь, используются следующие дозы (расчет по элементарному железу!): для детей до 3 лет — 3 мг/кг/сут, для детей старше 3 лет — 45–60 мг/сут, для подростков —
до 120 мг/сут. При использовании пероральных форм железа гидроксид полимальтозата рекомендованные дозы составляют 5 мг/кг/сут (расчет по элементарному железу!). Продолжительность терапии препаратами железа зависит от степени тяжести ЖДА. При легкой ЖДА курс лечения составляет 3 мес., при среднетяжелой форме — 4,5 мес., при тяжелой — до 6 мес. [3].
В случае диагностики фолиеводефицитной анемии заместительная терапия проводится препаратами фолиевой кислоты. Рекомендовано использовать следующие суточные дозы фолиевой кислоты: для детей до 1 года — 0,25–0,5 мг/сут, для детей старше 1 года — 1,0 мг/сут. При синдроме мальабсорбции доза может быть повышена до 5–15 мг фолиевой кислоты в сутки. Терапия проводится в указанных дозах ежедневно на протяжении 4–6 нед. Через 7 дней от начала лечения необходимо выполнить клинический анализ крови с обязательным подсчетом ретикулоцитов (рис. 1). Повышение уровня ретикулоцитов на фоне приема фолиевой кислоты указывает на правильно установленный диагноз и является обоснованием для продолжения терапии. Купирование анемии достигается через 4–6 нед. от начала лечения [6].
Для лечения витамин В12-дефицитной анемии используют препараты цианокобаламина для парентерального введения. При этом рекомендовано придерживаться следующего режима дозирования: для детей до 1 года — 5 мкг/кг/сут, для детей старше 1 года — 100 мкг/сут, для подростков — 200 мкг/сут. Препарат вводится внутримышечно 1 р./сут ежедневно. На 7–10-й день терапии проводят клинический анализ. Выявление ретикулоцитоза позволяет сделать вывод об эффективности проводимого лечения. Терапию следует продолжить в том же режиме дозирования еще в течение 3–4 нед. В дальнейшем, при достижении нормализации уровня гемоглобина, переходят на поддерживающее лечение: цианокобаламин вводят в терапевтической дозе 1 раз в 7 дней в течение 2 мес., а затем 1 раз в 14 дней в течение 6 мес. (рис. 2). Учитывая, что дефицит витамина В12, как правило, редко обусловлен алиментарными факторами, одновременно проводят поиск причин данного патологического состояния (болезнь Крона, целиакия, инвазия широким лентецом, наследственные нарушения всасывания и/или транспортировки витамина В12 и др.) [7]. В тех случаях, когда имеют место полидефицитные состояния с развитием анемического синдрома, оправданно комбинированное заместительное лечение. Чаще всего у детей встречается сочетанный дефицит железа и фолиевой кислоты, что требует одновременного назначения препаратов железа и фолиевой кислоты.
Заключение
Таким образом, выявление анемии у ребенка определяет необходимость обязательного уточнения причин указанного патологического состояния. Своевременная верификация этиологии анемии позволяет без промедления начать адекватную терапию, что определяет ее эффективность и улучшает качество жизни ребенка. Авторы выражают надежду, что информация, представленная в настоящей публикации, будет полезна практикующим врачам-педиатрам.

ПЕДИАТРИЯ
НАЦИОНАЛЬНОЕ РУКОВОДСТВО КРАТКОЕ ИЗДАНИЕ
Под редакцией акад. РАН и РАМН А.А. Баранова
Подготовлено под эгидой Союза педиатров России
и Ассоциации медицинских обществ по качеству
2014

УДК 616-053.2(035.3) ББК 57.3я81
П24
Краткое издание национального руководства рекомендовано Союзом педиатров России и Ассоциацией медицинских обществ по качеству
П24 Педиатрия. Национальное руководство. Краткое издание / под ред. А. А. Баранова. — М. : ГЭОТАР-Медиа, 2014. — 768 с. : ил.
ISBN 978-5-9704-2787-3
Издание представляет собой сокращенную версию книги «Педиатрия. Национальное руководство», вышедшей в 2009 г. под эгидой Союза педиатров России и Ассоциации медицинских обществ по качеству, и содержит современную и актуальную информацию о ведении хронических больных, питании здорового ребенка, иммунопрофилактике, диагностике
илечении заболеваний крови, суставов, почек и мочевыводящих путей. Представлены базовые принципы оказания помощи при острых состояниях, рассмотрены онкологические заболевания у детей, патология легочной и сердечно-сосудистой системы.
Впереработке руководства приняли участие ведущие педиатры. В редакционный совет вошли главные специалисты-эксперты Минздрава России, руководители профессиональных медицинских обществ, академики РАН и РАМН, руководители научно-исследовательских учреждений
имедицинских вузов.
Актуальность издания этой книги определяется ограниченным выбором на рынке медицинской литературы отечественных компактных руководств такого уровня для повседневного использования врачами.
Руководство предназначено педиатрам, студентам старших курсов медицинских вузов, интернам, ординаторам и аспирантам.
УДК 616-053.2(035.3) ББК 57.3я81
Авторы, редакторы и издатели руководства предприняли максимум усилий, чтобы обеспечить точность представленной информации, в том числе дозировок лекарственных средств. Учитывая постоянные изменения, происходящие в медицинской науке, мы рекомендуем уточнять дозы лекарственных средств по соответствующим инструкциям. Пациенты не могут использовать эту информацию для диагностики и самолечения.
Права на данное издание принадлежат ООО Издательская группа «ГЭОТАР-Медиа». Воспроизведение и распространение в каком бы то ни было виде части или целого издания не могут быть осуществлены без письменного разрешения ООО Издательская группа «ГЭОТАР-Медиа».
© Коллектив авторов, 2014 | |
© ООО Издательская группа | |
«ГЭОТАР-Медиа», 2014 | |
© ООО Издательская группа | |
ISBN 978-5-9704-2787-3 | «ГЭОТАР-Медиа», оформление, 2014 |
ОГЛАВЛЕНИЕ | |
Предисловие……………………………………………………………………………. | 9 |
Участники издания………………………………………………………………… | 10 |
Список сокращений и условных обозначений………………………… | 18 |
Глава 1. Общие принципы ведения хронического | |
больного. Румянцев А.Г., Делягин В.М. ………………………………….. | 20 |
Глава 2. Неотложная и скорая догоспитальная | |
помощь детям и подросткам. Блохин Б.М…………………………… | 26 |
Глава 3. Питание здорового ребенка первого | |
года жизни ………………………………………………………………………….. | 30 |
Естественное вскармливание. Верещагина Т.Г., | |
Цветкова Л.Н., Чубарова А.И., Филин В.А., Михеева И.Г. …….. | 30 |
Искусственное и смешанное вскармливание. | |
Цветкова Л.Н., Дубровская М.И., Чубарова А.И. …………………… | 34 |
Прикорм. Верещагина Т.Г., Дубровская М.И., Сорвачева Т.Н. … | 38 |
Питание детей в возрасте 1–3 лет. Цветкова Л.Н., | |
Дубровская М.И., Вартапетова Е.Е. ……………………………………. | 44 |
Глава 4. Иммунопрофилактика. | |
Авдеева Т.Г., Шамшева О.В. ……………………………………………………. | 51 |
Глава 5. Болезни нейтрофильных гранулоцитов | |
и лимфатической системы. Щербина А.Ю., Румянцев С.А. …. | 64 |
Первичные наследственные нейтропении…………………………… | 65 |
Заболевания, обусловленные или сопровождаемые | |
изменением количества лейкоцитов (нейтропении) …………… | 68 |
Глава 6. Болезни эритрона. Сметанина Н.С., Чернов В.М., | |
Тарасова И.С., Румянцев А.Г. ………………………………………………….. | 76 |
Железодефицитная анемия ………………………………………………… | 81 |
Мегалобластные анемии …………………………………………………….. | 89 |
Наследственные гемолитические анемии……………………………. | 95 |
Приобретенные гемолитические анемии ………………………….. | 112 |
Глава 7. Патология гемостаза. Донюш Е.К., Румянцев А.Г. … | 122 |
Гемофилия ……………………………………………………………………….. | 122 |
Тромбофилия …………………………………………………………………… | 133 |
Заболевания тромбоцитов………………………………………………… | 138 |
Глава 8. Ювенильный ревматоидный артрит. | |
Алексеева Е.И., Бзарова Т.М. ………………………………………………… | 156 |
Глава 9. Реактивный артрит. | |
Алексеева Е.И., Чистякова Е.Г. …………………………………………….. | 177 |
Глава 10. Васкулиты. Лыскина Г.А. ……………………………………. | 196 |
Системные васкулиты ………………………………………………………. | 196 |
Ювенильные системные васкулиты…………………………………… | 197 |
4 | Оглавление | |
Глава 11. Системная красная волчанка. | ||
Подчерняева Н.С. …………………………………………………………………. | 222 | |
Глава 12. Ювенильный дерматомиозит. | ||
Лыскина Г.А. ………………………………………………………………………… | 250 | |
Глава 13. Ювенильная системная склеродермия. | ||
Осминина М.К. …………………………………………………………………….. | 262 | |
Глава 14. Острый постстрептококковый | ||
гломерулонефрит. Длин В.В. ……………………………………………… | 277 | |
Глава 15. Хронический гломерулонефрит. Приходина Л.С. …. | 282 | |
Глава 16. Наследственные тубулопатии. Игнатова М.С….. | 291 | |
Болезнь де Тони–Дебре–Фанкони ……………………………………. | 293 | |
Глава 17. Острая почечная недостаточность. | ||
Чугунова О.Л., Зверев Д.В., Эмирова Х.М. ………………………………. | 299 | |
Глава 18. Хроническая почечная недостаточность. | ||
Чугунова О.Л., Зверев Д.В., Эмирова Х.М., Длин В.В. ………………. | 311 | |
Глава 19. Мочекаменная болезнь. Длин В.В., Османов И.М. 321 | ||
Инфекция мочевой системы у детей. Коровина Н.А., | ||
Горяйнова А.Н. ……………………………………………………………………….. | 327 | |
Глава 20. Заболевания пищевода …………………………………….. | 337 | |
Пороки развития пищевода. Дубровская М.И., | ||
Корниенко Е.А., Луппова Н.Е. …………………………………………….. | 337 | |
Ахалазия пищевода. Дубровская М.И., Корниенко Е.А., | ||
Луппова Н.Е. …………………………………………………………………….. | 340 | |
Дискинезии пищевода. Дубровская М.И., Корниенко Е.А., | ||
Луппова Н.Е. …………………………………………………………………….. | 342 | |
Гастроэзофагеальная рефлюксная болезнь. | ||
Приворотский В.Ф., Луппова Н.Е……………………………………….. | 343 | |
Глава 21. Хронический гастрит и гастродуоденит у детей. | ||
Цветкова Л.Н., Мельникова И.Ю., Новикова В.П. ………………….. | 352 | |
Глава 22. Язвенная болезнь желудка и | ||
двенадцатиперстной кишки у детей. Цветкова Л.Н., | ||
Мельникова И.Ю., Бельмер С.В. ……………………………………………. | 365 | |
Глава 23. Болезни поджелудочной железы. | ||
Римарчук Г.В., Мельникова И.Ю. …………………………………………… | 376 | |
Пороки развития поджелудочной железы…………………………. | 376 | |
Хронический панкреатит у детей………………………………………. | 381 | |
Глава 24. Воспалительные заболевания кишечника. | ||
Шумилов П.В………………………………………………………………………… | 393 | |
Глава 25. Синдром раздраженного кишечника. | ||
Мухина Ю.Г., Дубровская М.И., Шумилов П.В………………………… | 401 | |
Глава 26. Лихорадочные состояния. Блохин Б.М., | ||
Копылева О.Д. ………………………………………………………………………. | 406 | |
Оглавление | 5 |
Глава 27. Острая сердечно-сосудистая | |
недостаточность. Блохин Б.М., Неудахин Е.В., | |
Школьникова М.А. ……………………………………………………………….. | 410 |
Острая сердечная недостаточность …………………………………… | 410 |
Острая сосудистая недостаточность …………………………………. | 413 |
Нарушения ритма сердца …………………………………………………. | 416 |
Глава 28. Шок. Блохин Б.М., Макрушин И.М. ……………………… | 421 |
Глава 29. Острая дыхательная недостаточность. | |
Блохин Б.М., Стешин В.Ю., Лоайса У. …………………………………… | 430 |
Нарушения легочного газообмена ……………………………………. | 430 |
Острый приступ бронхиальной астмы ……………………………… | 435 |
Инородные тела дыхательных путей | |
и аспирационный синдром ………………………………………………. | 437 |
Отек легких ……………………………………………………………………… | 438 |
Синдром острого внутриплеврального напряжения …………. | 438 |
Глава 30. Болевой синдром. Блохин Б.М., Делягин В.М. ……. | 440 |
Головные боли …………………………………………………………………. | 440 |
Боли в области грудной клетки ………………………………………… | 442 |
Острые боли в животе ……………………………………………………… | 443 |
Боли в спине и конечностях ……………………………………………… | 446 |
Глава 31. Острые аллергические заболевания. | |
Блохин Б.М., Каграманова К.Г. ……………………………………………… | 450 |
Аллергический ринит и конъюнктивит ……………………………. | 450 |
Аллергическая крапивница, отек Квинке …………………………. | 451 |
Аллергодерматозы …………………………………………………………… | 452 |
Анафилактический шок …………………………………………………… | 455 |
Глава 32. Неотложная эндокринология. Блохин Б.М., | |
Логачев М.Ф., Овчаренко Е.Ю. ……………………………………………… | 457 |
Острая надпочечниковая недостаточность ……………………….. | 457 |
Катехоламиновый криз. Феохромоцитома ……………………….. | 458 |
Кетоацидотическая диабетическая кома ………………………….. | 459 |
Гиперосмолярная диабетическая кома …………………………….. | 460 |
Лактацидемическая диабетическая кома ………………………….. | 461 |
Гипогликемическая кома …………………………………………………. | 462 |
Гипокальциемический криз ……………………………………………… | 462 |
Гиперкальциемический криз ……………………………………………. | 464 |
Тиреотоксический криз ……………………………………………………. | 465 |
Глава 33. Неотложная неврология. Петрухин А.С., | |
Овчаренко Е.Ю., Блохин Б.М. ……………………………………………….. | 467 |
Коматозные состояния …………………………………………………….. | 467 |
Отек головного мозга ………………………………………………………. | 469 |
Острая полиневропатия | |
(синдром Гийена–Барре) …………………………………………………. | 469 |
Делириозный синдром …………………………………………………….. | 471 |
Мигренозный статус ………………………………………………………… | 472 |
Судорожный синдром ………………………………………………………. | 472 |
6 | Оглавление | |
Глава 34. Несчастные случаи. Блохин Б.М., | ||
Овчаренко Е.Ю., Стешин В.Ю. ……………………………………………… | 475 | |
Утопление ………………………………………………………………………… | 475 | |
Термические ожоги ………………………………………………………….. | 476 | |
Отморожение …………………………………………………………………… | 477 | |
Химические ожоги …………………………………………………………… | 478 | |
Поражение электрическим током …………………………………….. | 480 | |
Синдром длительного сдавливания ………………………………….. | 481 | |
Острые ингаляционные поражения ………………………………….. | 482 | |
Отравление угарным газом ………………………………………………. | 483 | |
Поражения, вызванные морской фауной …………………………. | 484 | |
Укусы ядовитых змей ………………………………………………………. | 484 | |
Укусы пчел и других перепончатокрылых | ||
насекомых ……………………………………………………………………….. | 486 | |
Глава 35. Аллергический ринит. Огородова Л.М., | ||
Намазова-Баранова Л.С., Смирнова Г.И. ………………………………. | 487 | |
Глава 36. Атопический дерматит. Огородова Л.М., | ||
Намазова-Баранова Л.С., Смирнова Г.И. ………………………………. | 495 | |
Глава 37. Инфекции верхних дыхательных путей. | ||
Самсыгина Г.А., Богомильский М.Р. ………………………………………. | 513 | |
Острый ринофарингит …………………………………………………….. | 514 | |
Острый тонзиллит/тонзиллофарингит | ||
и острый фарингит …………………………………………………………… | 521 | |
Острый синусит ……………………………………………………………….. | 526 | |
Острый ларингит ……………………………………………………………… | 532 | |
Глава 38. Бронхиты. Таточенко В.К., Бакрадзе М.Д. ………….. | 539 | |
Глава 39. Бронхиальная астма. Огородова Л.М., | ||
Намазова-Баранова Л.С., Смирнова Г.И., Ильина Н.И. …………… | 546 | |
Глава 40. Пневмонии. Самсыгина Г.А., | ||
Козлова Л.В., Симонова О.И. ………………………………………………… | 565 | |
Глава 41. Муковисцидоз. Капранов Н.И. ……………………………. | 585 | |
Глава 42. Миокардиты. Басаргина Е.Н. ……………………………… | 598 | |
Глава 43. Кардиомиопатии. Басаргина Е.Н. ……………………… | 610 | |
Дилатационная кардиомиопатия ……………………………………… | 610 | |
Гипертрофическая кардиомиопатия …………………………………. | 615 | |
Рестриктивная кардиомиопатия ………………………………………. | 620 | |
Аритмогенная кардиомиопатия правого желудочка …………. | 623 | |
Глава 44. Болезни перикарда. Басаргина Е.Н. …………………… | 627 | |
Перикардиты …………………………………………………………………… | 627 | |
Тампонада сердца …………………………………………………………….. | 636 | |
Постперикардиотомный синдром …………………………………….. | 637 | |
Врожденные дефекты перикарда ……………………………………… | 637 | |
Дивертикулы и кисты перикарда ………………………………………. | 638 | |
Оглавление | 7 |
Глава 45. Врожденные пороки сердца. Мурашко Е.В. ……… | 639 |
Врожденные пороки сердца бледного типа ………………………. | 643 |
Врожденные пороки сердца синего типа ………………………….. | 650 |
Врожденные пороки сердца с препятствием к выбросу | |
из желудочков ………………………………………………………………….. | 653 |
Глава 46. Ожирение. Башнина Е.Б. ……………………………………. | 657 |
Глава 47. Заболевания щитовидной железы. | |
Башнина Е.Б. ……………………………………………………………………….. | 660 |
Гипотиреоз ………………………………………………………………………. | 660 |
Диффузный токсический зоб ……………………………………………. | 664 |
Диффузный нетоксический зоб ………………………………………… | 667 |
Эндемический зоб ……………………………………………………………. | 668 |
Узловой зоб ……………………………………………………………………… | 669 |
Хронический тиреоидит …………………………………………………… | 669 |
Глава 48. Заболевания надпочечников. Башнина Е.Б. …….. | 672 |
Надпочечниковая недостаточность ………………………………….. | 672 |
Врожденная дисфункция коры надпочечников ………………… | 676 |
Гиперкортицизм ………………………………………………………………. | 680 |
Глава 49. Болезни гипоталамо-гипофизарной | |
системы. Башнина Е.Б. ……………………………………………………….. | 682 |
Гипопитуитаризм …………………………………………………………….. | 682 |
Несахарный диабет ………………………………………………………….. | 687 |
Глава 50. Нарушения полового развития. | |
Башнина Е.Б. ……………………………………………………………………….. | 689 |
Гипогонадизм. Задержка полового развития …………………… | 689 |
Преждевременное половое развитие ………………………………. | 691 |
Нарушение половой дифференцировки ………………………….. | 693 |
Глава 51. Болезни околощитовидных желез. Башнина Е.Б. … | 696 |
Гипопаратиреоз ………………………………………………………………. | 696 |
Гиперпаратиреоз …………………………………………………………….. | 698 |
Глава 52. Мукополисахаридозы. Захарова Е.Ю., | |
Михайлова С.В. ……………………………………………………………………. | 700 |
Мукополисахаридоз, тип I ………………………………………………. | 700 |
Мукополисахаридоз, тип II ……………………………………………… | 705 |
Мукополисахаридоз, тип III ……………………………………………. | 707 |
Мукополисахаридоз, тип IV …………………………………………….. | 708 |
Мукополисахаридоз, тип VI …………………………………………….. | 710 |
Мукополисахаридоз, тип VII …………………………………………… | 711 |
Глава 53. Острые респираторные вирусные | |
инфекции. Учайкин В.Ф., Шамшева О.В. …………………………….. | 714 |
Грипп ……………………………………………………………………………… | 714 |
Парагрипп ………………………………………………………………………. | 720 |
Аденовирусная инфекция ……………………………………………….. | 722 |
Респираторно-синцитиальная инфекция ………………………… | 726 |
8 | Оглавление | |
Риновирусная инфекция………………………………………………….. | 729 | |
Реовирусная инфекция…………………………………………………….. | 732 | |
Глава 54. Конъюнктивиты и кератиты у детей. | ||
Майчук Ю.Ф., Вахова Е.С. …………………………………………………….. | 735 | |
Бактериальные конъюнктивиты и кератиты ……………………. | 736 | |
Хламидийные конъюнктивиты………………………………………… | 738 | |
Вирусные конъюнктивиты ………………………………………………. | 740 | |
Аллергические конъюнктивиты ………………………………………. | 746 | |
Глава 55. Неотложные состояния при инфекционных | ||
заболеваниях. Молочный В.П., Учайкин В.Ф., Шамшева О.В. … | 750 | |
Острый энцефалит, менингит и менингоэнцефалит ………… | 750 | |
Нейротоксикоз (токсическая энцефалопатия) ………………… | 751 | |
Токсикоз с эксикозом (дегидратация) ……………………………… | 753 | |
Предметный указатель ………………………………………………………… | 758 | |
9
ПРЕДИСЛОВИЕ
Уважаемые коллеги!
В 2009 году были изданы 2 тома Национального руководства по педиатрии, которое создавалось как современное издание, объединяющее опыт ведущих научных педиатрических школ России. В работе над книгой принимали активное участие сотрудники медицинских образовательных и научно-исследовательских учреждений Москвы, Санкт-Петербурга, Новокузнецка, Новосибирска, Смоленска и ряда других городов России.
Информация, представленная в руководстве, опирается на стандарты оказания педиатрической медицинской помощи в России и оказывает незаменимую помощь в повседневной практической деятельности педиатров, инфекционистов, специалистов узкого профиля, практикующих докторов, а также при обучении студентов старших курсов, врачей-интернов и ординаторов.
Настоящее издание представляет собой сокращенную версию Национального руководства по педиатрии, что значительно облегчает его использование. Издание переработано и дополнено.
Любые замечания и предложения по совершенствованию данного руководства будут с благодарностью приняты авторами и учтены при переиздании книги.
10
УЧАСТНИКИ ИЗДАНИЯ
ГЛАВНЫЙ РЕДАКТОР
Баранов Александр Александрович — д-р мед. наук, проф., акад. РАН и РАМН, вице-президент РАМН, директор ФГБУ «Научный центр здоровья детей» РАМН и НИИ педиатрии им. Г.Н. Сперанского, зав. кафедрой педиатрии педиатрического факультета ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова», председатель исполкома Союза педиатров России, главный педиатр России
ОТВЕТСТВЕННЫЙ РЕДАКТОР
Буслаева Галина Николаевна — д-р мед. наук, проф. кафедры факультетской педиатрии № 1 педиатрического факультета ГБОУ ВПО «РНИМУ им. Н.И. Пирогова Минздрава РФ», декан педиатрического факультета ГБОУ ВПО «РНИМУ им. Н.И. Пирогова Минздрава РФ»
АВТОРЫ
Авдеева Татьяна Григорьевна — д-р мед. наук, проф., заслуженный врач РФ, зав. кафедрой поликлинической педиатрии ГБОУ ВПО «Смоленская государственная медицинская академия Минздрава РФ»
Алексеева Екатерина Иосифовна — д-р мед. наук, проф., руководитель ревматологического отделения ФГБУ «Научный центр здоровья детей РАМН», декан педиатрического факультета ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова Минздрава РФ»
Бакрадзе Майя Джемаловна — д-р мед. наук, зав. отделением диагностики и восстановительного лечения ФГБУ «Научный центр здоровья детей РАМН»
Басаргина Елена Николаевна — д-р мед. наук, проф. кафедры педиатрии и детской ревматологии ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова Минздрава РФ», зав. кардиологическим отделением НИИ Педиатрии ФГБУ «Научный центр здоровья детей РАМН»
Башнина Елена Борисовна — д-р мед. наук, проф. к


