Мкб обструктивного бронхита у детей
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Обструктивный бронхит у детей.

Обструктивный бронхит у детей
Описание
Обструктивный бронхит у детей. Воспалительное поражение бронхиального дерева, протекающее с явлением обструкции, т. Е. Нарушением проходимости бронхов. Течение обструктивного бронхита у детей сопровождается малопродуктивным кашлем, шумным свистящим дыханием с форсированным выдохом, тахипноэ, дистанционными хрипами. При диагностике обструктивного бронхита у детей учитываются данные аускультации, рентгенографии грудной клетки, спирометрии, бронхоскопии, исследования крови (общего анализа, газов крови). Лечение обструктивного бронхита у детей проводится с помощью ингаляционных бронхолитиков, небулайзерной терапии, муколитиков, массажа, дыхательной гимнастики.
Дополнительные факты
Бронхиты у детей являются самими распространенными заболеваниями респираторного тракта. У детей раннего возраста воспаление бронхов нередко протекает с бронхообструктивным синдромом, обусловленным отеком слизистой, повышенной бронхиальной секрецией и бронхоспазмом. В первые три года жизни обструктивный бронхит переносят около 20% детей; у половины из них в дальнейшем эпизоды бронхообструкции повторяются, как минимум 2-3 раза.
Дети, неоднократно болеющие острыми и обструктивными бронхитами, составляют группу риска по развитию хронической бронхолегочной патологии (хронического бронхита, облитерирующего бронхиолита, бронхиальной астмы, бронхоэктатической болезни, эмфиземы легких). В связи с этим вопросы трактовки этиологии и патогенеза, клинического течения, дифференциальной диагностики и современного терапевтического лечения являются приоритетными для педиатрии и детской пульмонологии.
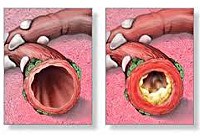
Обструктивный бронхит у детей
Причины
В этиологии обструктивного бронхита у детей первостепенную роль играют респираторно-синцитиальный вирус, вирус парагриппа 3 типа, энтеровирусы, вирусы гриппа, адено- и риновирусы. Подтверждением ведущего значения вирусных возбудителей служит тот факт, что в большинстве наблюдений манифестации обструктивного бронхита у ребенка предшествует ОРВИ.
При повторных эпизодах обструктивного бронхита у детей в смыве с бронхов часто выявляется ДНК персистирующих инфекций — хламидий, микоплазм, герпесвирусов, цитомегаловируса. Часто бронхит с обструктивным синдромом у детей провоцируется плесневым грибком, который интенсивно размножается на стенах помещений с повышенной влажностью. Оценить этиологическое значение бактериальной флоры довольно затруднительно, поскольку многие ее представители выступают условно-патогенными компонентами нормальной микрофлоры дыхательных путей.
Немаловажную роль в развитии обструктивного бронхита у детей играет аллергический фактор – повышенная индивидуальная чувствительность к пищевым продуктам, лекарственным препаратам, домашней пыли, шерсти животных, пыльце растений. Именно поэтому обструктивному бронхиту у детей часто сопутствуют аллергический конъюнктивит, аллергический ринит, атопический дерматит.
Рецидивам эпизодов обструктивного бронхита у детей способствует глистная инвазия, наличие очагов хронической инфекции (синуситов, тонзиллита, кариеса и тд ), активное или пассивное курение, вдыхание дыма, проживание в экологически неблагоприятных регионах.
Патогенез
Патогенез обструктивного бронхита у детей сложен. Вторжение вирусного агента сопровождается воспалительной инфильтрацией слизистой бронхов плазматическими клетками, моноцитами, нейтрофилами и макрофагами, эозинофилами. Выделение медиаторов воспаления (гистамина, простагландинов и тд ) и цитокинов приводит к отеку бронхиальной стенки, сокращению гладкой мускулатуры бронхов и развитию бронхоспазма.
Вследствие отека и воспаления увеличивается количество бокаловидных клеток, активно вырабатывающих бронхиальный секрет (гиперкриния). Гиперпродукция и повышенная вязкость слизи (дискриния) вызывают нарушение функции реснитчатого эпителия и возникновение мукоцилиарной недостаточности (мукостаза). Вследствие нарушения откашливания, развивается обтурация дыхательных путей бронхиальным секретом. На этом фоне создаются условия для дальнейшего размножения возбудителей, поддерживающих патогенетические механизмы обструктивного бронхита у детей.
Некоторые исследователи в бронхообструкции видят не только нарушение процесса внешнего дыхания, но и своего рода приспособительные реакции, которые в условиях поражения реснитчатого эпителия защищают легочную паренхиму от проникновения в нее патогенов из верхних дыхательных путей. Действительно, в отличие от простого бронхита, воспаление с обструктивным компонентом значительно реже осложняется пневмонией у детей.
Для обозначения обструктивного бронхита у детей иногда используются термины «астматический бронхит» и «спастический бронхит», однако они являются более узкими и не отражают всей полноты патогенетических механизмов заболевания.
По течению обструктивный бронхит у детей может быть острым, рецидивирующим и хроническим или непрерывно-рецидивирующим (при бронхолегочной дисплазии, облетирующем бронхиолите и тд ). По степени выраженности бронхиальной обструкции выделяют: легкую (I), среднетяжелую (II), тяжелую (III) степень обструктивного бронхита у детей.
Симптомы
Чаще всего первый эпизод обструктивного бронхита развивается у ребенка на 2-3-м году жизни. В начальном периоде клиническая картина определяется симптомами ОРВИ – повышенной температурой тела, першением в горле, насморком, общим недомоганием. У детей раннего возраста нередко развиваются диспептические симптомы.
Бронхиальная обструкция может присоединяться уже в первые сутки заболевания или через 2-3 дня. При этом отмечается увеличение частоты дыхания (до 50-60 в мин. ) и продолжительности выдоха, который становится шумным, свистящим, слышимым на расстоянии. Кроме тахипноэ, экспираторной или смешанной одышки у детей с обструктивным бронхитом отмечается задействованность в акте дыхания вспомогательной мускулатуры, увеличение переднезаднего размера грудной клетки, втяжение ее уступчивые мест при дыхании, раздувание крыльев носа. Кашель у детей с обструктивным бронхитом малопродуктивный, со скудной мокротой, иногда мучительный, приступообразный, не приносящий облегчения. Даже при влажном кашле мокрота отходит с трудом. Отмечается бледность кожных покровов или периоральный цианоз. Проявления обструктивного бронхита у детей могут сопровождаться шейным лимфаденитом. Бронхообструкция держится 3-7 дней, исчезает постепенно по мере стихания воспалительных изменений в бронхах.
У детей первого полугодия, особенно соматически ослабленных и недоношенных, может развиваться наиболее тяжелая форма обструктивного синдрома — острый бронхиолит, в клинике которого преобладают признаки тяжелой дыхательной недостаточности. Острый обструктивный бронхит и бронхиолит нередко требуют госпитализации детей, поскольку данные заболевания приблизительно в 1% случаев заканчиваются летальным исходом.
Диагностика
Клинико-лабораторное и инструментальное обследование детей с обструктивным бронхитом проводится педиатром и детским пульмонологом; по показаниям ребенку назначаются консультации детского аллерголога-иммунолога, детского отоларинголога и других специалистов.
При аускультации выслушивается удлиненный выдох, разнокалиберные влажные и рассеянные сухие хрипы с двух сторон; при перкуссии над легкими определяется коробочный оттенок.
На рентгенограммах органов грудной клетки выражены признаки гипервентиляции: повышение прозрачности легочной ткани, горизонтальное расположение ребер, низкое стояние купола диафрагмы. В общем анализе крови может выявляться лейкопения, лимфоцитоз, небольшое увеличение СОЭ, эозинофилия. При исследовании газового состава крови обнаруживается умеренная гипоксемия. В случае необходимости дополнительно проводится иммунологическое, серологическое, биохимическое исследование крови; определение ДНК основных респираторных патогенов в крови методом ПЦР, постановка аллергологических проб. Выявлению возбудителей могут способствовать микроскопическое исследование мокроты, бакпосев мокроты на микрофлору, исследование смывов из носоглотки.
При обструктивном бронхите у детей необходимо исследование дыхательных объемов (ФВД), в том числе с лекарственными пробами. С целью визуальной оценки состояния слизистой оболочки бронхов, проведения бронхоальвеолярного лаважа, цитологического и бактериологического исследования промывных вод детям с обструктвиным бронхитом выполняется бронхоскопия.
Повторные эпизоды обструктивного бронхита требуют дифференциальной диагностики с бронхиальной астмой у детей.
Лечение
Терапия обструктивного бронхита у детей раннего возраста проводится в стационаре; более старшие дети подлежат госпитализации при тяжелом течении заболевания. Общие рекомендации включают соблюдение полупостельного режима и гипоаллергенной (преимущественно молочно-растительной) диеты, обильное питье (чаи, отвары, морсы, щелочные минеральные воды). Важными режимными моментами служат увлажнение воздуха, регулярная влажная уборка и проветривание палаты, где лечатся дети с обструктивным бронхитом.
При выраженной бронхообструкции активно применяется кислородотерапия, горячие ножные ванны, баночный массаж, удаление слизи из верхних дыхательных путей электроотсосом. Для снятия обструкции целесообразно использовать ингаляции адреномиметиков (сальбутамола, тербуталина, фенотерола) через небулайзер или спейсер. При неэффективности бронхолитиков лечение обструктивного бронхита у детей дополняется кортикостероидами.
Для разжижения мокроты показано применение препаратов с муколитическим и отхаркивающим эффектами, лекарственных и щелочных ингаляций. При обструктивном бронхите детям назначаются спазмолитические и противоаллергические средства. Антибактериальная терапия проводится только в случае присоединения вторичной инфекции.
С целью обеспечения адекватного дренажа бронхиального дерева детям с обструктивным бронхитом показана дыхательная гимнастика, вибрационный массаж, постуральный дренаж.
Прогноз
Около 30-50% детей склонны к повторению обструктивного бронхита в течение одного года. Факторами риска рецидива бронхообструкции служат частые ОРВИ, наличие аллергии и очагов хронической инфекции. У большинства детей эпизоды обструкции прекращаются в дошкольном возрасте. Бронхиальная астма развивается у четверти детей, перенесших рецидивирующий обструктивный бронхит.
Профилактика
К мерам профилактики обструктивного бронхита у детей относится предупреждение вирусных инфекций, в том числе при помощи вакцинации; обеспечение гипоаллергенной среды, закаливание, оздоровление на климатических курортах. После перенесенного обструктивного бронхита дети находятся на диспансерном наблюдении у педиатра, возможно — детского пульмонолога и аллерголога.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
1. Купирование явлений дыхательной недостаточности и приступов удушья, восстановление дыхательных функций.
2. Ликвидация симптомов интоксикации, улучшение самочувствия, нормализация аппетита и температуры тела.
Немедикаментозное лечение:
1. Адекватная гидратация (обильное теплое питье).
2. Поощрение грудного вскармливания и адекватное питание соответственно возрасту.
3. Постельный режим на период лихорадки и дыхательной недостаточности.
Медикаментозное лечение
Амброксол в таблетках по 30,0 мг 3 раза в день, в течение 7-10 дней; детям до 1 года – сироп 15 мг/5 мл 3 раза в день.
Антибиотикотерапия назначается лишь в случае затяжной лихорадки и наличия других признаков пневмонии: амоксициллин 15 мг/кг 3 раза в день, в течение 5 дней или защищенные пенициллины (амоксициллин + клавулановая кислота 20-40 мг/кг 3 раза в день).
Купирование лихорадки – выше 38,5 (парацетамол – 10-15 мг/кг 4 раза в день).
Лечение сальбутамолом применяют только детям от 1 года в дозах: ингаляции 0,2-0,3мг/кг/сут. или по 1-2 дозы 2-4 раза в сутки, а также в капсулах 2,0 мг по 1 капс. 3 р. в день.
Показания к госпитализации:
1. Астматический статус.
2. Неэффективность бронхолитиков в течение 3 дней.
3. Признаки тяжелой дыхательной недостаточности.
4. Стридор в покое.
Профилактические мероприятия:
— ограничение контактов с больными и вирусоносителями;
— ношение масок и мытье рук членов семьи с заболеванием ОРВИ;
— поддержание оптимального воздушного режима в помещении;
— проведение закаливающих мероприятий.
Дальнейшее ведение, принципы диспансеризации:
1. Повторный осмотр участкового врача через 2 дня или раньше, если ребенку стало хуже или он не может пить или сосать грудь, появляется лихорадка, учащенное или затрудненное дыхание (научить мать, в какой ситуации необходимо срочно вновь обратиться к врачу).
2. При рецидиве обструктивного синдрома ребенок нуждается в консультации и дальнейшем лечении у пульмонолога и аллерголога.
Перечень основных медикаментов:
1. ** Амброксол 30,0 мг табл., 15 мг/5,0 или 30 мг/5,0 сироп
2. *Амоксициллин + клавулановая кислота, таблетки, покрытые оболочкой 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения во флаконах 500 мг/100 мг, 1000 мг/200 мг
3. **Амоксициллин 500-1000 мг табл.; 250-500 мг капсула; 250 мг/5 мл пероральная суспензия
4. ** Парацетамол 500 мг табл.
5. ** Сальбутамол 100 мкг/доза; 2 мг, 4 мг капсула; 20 мл раствор для небулайзера
6. **Флутиказон аэрозоль 50 мкг/120 доз, 125 мкг/60 доз, 250 мкг/120 доз
7. Сальметерол 25 мкг/120 доз
8. Сальметерол + флутиказон 25 мкг/50 мкг, 120 доз, 25/125 мкг/120 доз, 25/250 мкг/120 доз аэрозоль, 50 мкг/100 мкг 60 доз, 50/250 мкг 60 доз, 50/500 мкг 60 доз порошковый ингалятор
Перечень дополнительных медикаментов: нет
Индикаторы эффективности лечения:
— купирование обструктивного синдрома;
— нормализация температуры тела;
— исчезновение кашля.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
** — входит в перечень видов заболеваний, при амбулаторном лечении которых лекарственные средства отпускаются по рецептам бесплатно и на льготных условиях
Редактор
Мария Богатырева
Врач высшей категории, преподаватель
Обструктивный бронхит – воспаление стенки мелких и средних бронхов, сопровождающееся резким уменьшением просвета бронхиального дерева и нарушением его проводимости.
Причиной бронхообструктивного синдрома у детей являются преимущественно вирусы и бактерии. Немаловажную роль играет отягощенный аллергический и астматический анамнез. Возрастная группа до 5 лет лидирует по количеству случаев диагностированного обструктивного бронхита у детей.
Согласно Международному классификатору 10 пересмотра заболевание имеет код по МКБ-10 – J44.
Причины
У детей раннего возраста около 25% бронхитов протекают с бронхообструктивным синдромом и чаще всего причиной выступают ОРВИ.
Дыхательные пути маленьких детей отличаются гиперплазированными бронхиальными железами, узким просветом, недостаточно развитой мышечной составляющей бронхов, слабым местным иммунитетом. Указанные особенности провоцируют сужение, отек и гиперсекрецию слизи.
К бронхообструктивному синдрому инфекционного генеза приводят следующие микроорганизмы:
- большинство респираторных вирусов с преобладанием в структуре вирусов парагриппа, гриппа, аденовирусов, респираторно-синтициальных, цитомегаловируса;
- микоплазмы и хламидии.
В меньшей степени этиологическим фактором бронхообструкции у маленьких детей становятся гемофильная палочка, пневмококк, золотистый стафилококк.
Если у детей раннего возраста среди причин преобладают вирусы, то у старших – микоплазмы и хламидии, особенно у посещающих организованные коллективы.
В процессе развития у ребенка обструктивного синдрома важную роль играют некоторые предрасполагающие факторы. При их действии практически любой микроорганизм может привести к обструкции. К провокаторам относят:
- гиперреактивность бронхов, чаще наследственно обусловленная;
- аденоидит;
- бронхолегочная дисплазия и респираторный дистресс-синдром у недоношенных;
- задержка внутриутробного развития плода;
- пассивное курение;
- фетальный алкогольный синдром;
- экссудативно-катаральная или лимфатико-гипопластическая аномалия конституции.
Чаще всего бронхообструктивный синдром встречается у детей, имеющих приступы бронхиальной астмы в анамнезе или наоборот, инфекционный бронхит с обструкцией становится пусковым механизмом астмы у предрасположенных детей. При наличии склонности к астматическому компоненту бронхи реагируют на инфекционный агент сужением и нарушением проводимости.
Внимание! Наиболее часто заболевание регистрируют у детей, болеющих респираторными инфекциями несколько раз в год (от 6-8). В таких случаях формируется рецидивирующий бронхит, который является благоприятной почвой для повторяющейся обструкции.
При повторяющихся бронхитах практически каждый эпизод воспаления сопровождается сужением и нарушением проводимости бронхиального дерева.
Патофизиологические механизмы
Обструкция бронха – это сужение или закупорка бронха среднего и мелкого калибра. В основе развития процесса лежат:
- скопление слизи в просвете;
- отек слизистой;
- спазм мышечной стенки;
- сдавление бронха извне.
Скопление слизи в просвете бронха
В происхождении бронхиальной обструкции выделяют два звена:
- Обратимый. К данному механизму относят воспалительную реакцию бронхов, их спазм, недостаточность мукоцилиарного транспорта, избыточную продукцию густой и вязкой слизи, дискинезию бронхов, сильный отек.
- Необратимый. Подразумевает врожденное сужение бронхов.
В происхождении обструкции у детей основную роль играет обратимый механизм.
Первой реакцией эпителия бронхов на инфекционный агент является воспаление. В ответ на это железы слизистой оболочки начинают активно продуцировать слизь. До определенного момента времени такой механизм носит защитные свойства, но с течением времени реснички мерцательного эпителия перестают справляться с дренажной функцией.
Замедление выведения мокроты провоцирует фиксацию и дальнейшее внедрение бактерий и вирусов в толщу стенки бронха. При этом меняется и качественный состав слизи. Снижается количество интерферона, лизоцима, иммуноглобулина А, подавляется функция макрофагов. Местный иммунодефицит провоцирует дальнейшее размножение микроорганизмов. Скапливающаяся в мелких бронхах мокрота представляет питательную среду для бактерий, вирусов, что также провоцирует дальнейшее воспаление.
Описанный механизм, заключающийся в отеке, гиперпродукции мокроты включен в понятие «относительный бронхоспазм». Это явление характерно для детей первого года жизни. Данная реакция бронхов у растущего ребенка обусловлена возрастными особенностями бронхиального дерева.
В последнее время все чаще высказывается мысль об аллергической реакции бронхов в ответ на антигены микроорганизмов, особенно вирусов. Зачастую при обструктивном бронхите становится повышенным иммуноглобулин Е, отражающий аллергическую настроенность организма ребенка.
Клинические симптомы
Симптоматика заболевания определяется возрастом, клинической разновидностью бронхита.
Признаки острого бронхита с нарастающей обструкцией проявляются следующим:
- повышение температуры тела (38-39°С);
- признаки типичного ОРЗ (боль в горле и его покраснение, заложенность носа);
- появление сухого кашля;
- постепенное формирование свистящего, тяжелого, шумного дыхания;
- учащение дыхания, означающее одышку, которая может проявляться даже при разговоре;
- появление синеватого оттенка кожи вокруг рта, около носа.
Очень высокая температура чаще свидетельствует о вирусной природе болезни, субфебрильная – о микоплазменной или хламидийной.
При отягощенном аллергическом анамнезе, наличии астматической предрасположенности, обструкция при инфекциях развивается в первые дни острого процесса.
Главным отличием обструктивного бронхита от простого острого считается прогрессирующее учащение дыхания – нарастание одышки.
У малышей до года одышка появляется довольно рано и быстро набирает обороты, а также появляется отчетливый цианоз губ и носогубного треугольника, температура тела может быть очень высокой. Отмечается участие в дыхании вспомогательной мускулатуры, грудная клетка может вздуваться, свисты слышны на расстоянии. Кормление затруднено.
Обострение рецидивирующего бронхита напоминает по клинике острый процесс. По мере течения заболевания нарастает обструкция, однако, при повторных обструкциях она появляется быстрее, продромальный период укорачивается. При рецидивирующей форме в анамнезе отмечается частая повторяемость, а также длительность инфекций. С целью идентификации аллергической составляющей обструкции необходимо учитывать наследственную отягощенность, наличие факта пассивного курения, вдыхания ингаляционных аллергенов.
В процессе аускультации отмечается удлинение выдоха за счет того, что бронхи сужены и выход воздуха затруднен. Также при выдыхании воздуха отмечаются свистящие хрипы, они могут быть мелко или крупнопузырчатыми, музыкальными.
Во время выполнения перкуссии звук преимущественно коробочный, короткий.
На рентгенограмме легких отмечается усиление легочного рисунка, инфильтрация корней, стертость их рисунка, отсутствие четкости.
Согласно мнения популярного в Сети педиатра Комаровского, обструктивный бронхит у детей начинается с симптома сильной заложенности носа. Затем присоединяются классические признаки заболевания при отсутствии принятия действенных мер.
Устранение аллергенов, промывание и уход за слизистой носа, увлажнение воздуха, проветривание, создание оптимального микроклимата – залог успешной борьбы с обструкцией – считает доктор.
Важно дифференцировать инфекционную обструкцию от начинающейся бронхиальной астмы у ребенка. Если на протяжении длительного времени часто случаются приступы бронхоспазма без температуры, а антибактериальное лечение не приносит успех, необходимо обследоваться на предмет астмы.
Диагностика
Диагностика обструктивного бронхита у детей включает лабораторные и инструментальные методики. Основная цель проведения диагностических мероприятий – дифференцировать дебютирование бронхиальной астмы от инфекционного обструктивного бронхита.
В процессе дифференциальной диагностики инфекционного обструктивного и астматического бронхита определяют некоторые показатели крови, выполняют дыхательные тесты, проводят микробиологические исследования.
В пользу астматической обструкции свидетельствует рост уровня эозинофилов в крови, повышение иммуноглобулина Е. В мазке со слизистой носа также обнаруживают эозинофилы. При выполнении спирометрии отмечается улучшение показателей после вдыхания бронходилататора. Аллергопробы на пищевую или респираторную аллергию положительные.
В пользу инфекционной обструкции свидетельствует отсутствие эозинофилии, уровень лейкоцитов, лимфоцитов, СОЭ повышается. При определении наличия антител могут быть положительными иммуноглобулины к микоплазмам и хламидиям, аллергические иммуноглобулины Е – отрицательные. Существенных изменений при вдыхании бронхорасширяющих средств в процессе спирометрии не отмечается.
Лечение
Лечение обструктивного бронхита у детей согласно клиническим рекомендациям включает несколько групп препаратов, направленных на ликвидацию причины обструкции, облегчение кашля и выведения мокроты, устранения дыхательной недостаточности, нормализации температуры.
- При наличии симптомов вирусной инфекции (грипп, парагрипп, аденовирус и другие вирусы) назначают иммуномодуляторы и противовирусные препараты.
- Санацию носовых ходов осуществляют с помощью солевых растворов, затем закапывают сосудосуживающие капли.
- С целью купирования бронхоспазма применяется группа ингаляционных и пероральных бронхолитиков. В тяжелых случаях приходится использовать гормональные средства (дексаметазон, преднизолон).
- Для облегчения выведения мокроты назначают муколитики.
- В рамках подавления воспалительного ответа бронхов и снижения температуры используют нестероидные противовоспалительные средства.
Антибиотики
Обструктивный бронхит у детей по протоколу лечения подразумевает назначение антибиотиков в случае:
- гипертермии более трех суток;
- отсутствия эффекта от бронхорасширяющей терапии;
- при нарастании дыхательной недостаточности, признаках пневмонии;
- если возраст ребенка до одного года.
Выполнить быстро диагностику микоплазмоза и хламидиоза сложно, поэтому затяжной обструктивный бронхит является поводом для подозрения данной этиологии заболевания. В таких случаях назначают самые действенные антибиотики на данные микроорганизмы – макролиды (джозамицин, азитромицин, рокситромицин, кларитромицин).
В остальных случаях назначают цефалоспорины 2 поколения или защищенные пенициллины.
Терапия в домашних условиях
Оптимальный микроклимат в комнате, где находится болеющий ребенок, подразумевает температуру воздуха 18-21°С, влажность 55-70%. При использовании увлажнителя, дезинфицировать и просушивать резервуар воды необходимо не реже 2 раз в неделю. Следует исключить потенциальные бытовые аллергены: убрать ковры, перьевые подушки, домашних животных.
Для снятия интоксикации, полноценного откашливания мокроты требуется обильное питье из расчета 100 мл в час у детей до 10 кг, 150 мл в час у детей до 20 кг, 200 мл в час – до 30 кг, 300 мл в час – до более 30 кг. Для домашних ингаляций через небулайзер применяют аптечный физиологический раствор, минеральную воду типа «Боржоми» без газа.
На фоне этиотропной терапии при стабилизации состояния ребенка, можно применять народные методы, имеющие исключительно вспомогательный характер. Полезным станет прием теплого отвара ромашки, шалфея, мать-и-мачехи, шиповника при отсутствии аллергии.
При лечении амбулаторно многих родителей волнует, как лечить обструктивный бронхит у детей в домашних условиях народными средствами, чтобы не спровоцировать прогрессирование бронхоспазма.
Важно! Горчичники при обструкции не применяются.
Тепловые процедуры у некоторых детей могут стать причиной усугубления сужения бронхов, поэтому применяются с большой осторожностью.
Прогноз
Обструктивный бронхит у детей более опасен, чем простой формированием локального воспаления легочной ткани в месте сужения мелких бронхов, что чревато развитием очаговой пневмонии. При правильно подобранном лечении прогноз благоприятный, выздоровление наступает спустя 7-12 дней. У аллергиков заболевание может часто повторяться – при любой инфекции респираторных путей. Рецидивирующая форма способна трансформироваться в хроническое воспаление, прогностические менее благоприятное. Многие дети «перерастают» обструкции ввиду роста бронхиального дерева и становления местного иммунитета.
Профилактика
Профилактические мероприятия заключаются в исключении влияния на ребенка негативных ингаляционных факторов: пассивного курения, действия различных аллергенов, загрязненного воздуха.
Прививки против вакциноуправляемых инфекций позволяют сократить количество респираторных заболеваний, способствующих снижению местного и общего иммунитета, хронизации процессов.
Сбалансированное питание, рациональные физические нагрузки, исключение переутомлений, полноценное лечение ОРЗ играют не последнюю роль в борьбе за здоровье дыхательных путей ребенка.
Полезное видео
Подробно о том, что такое обструктивный бронхит, как его обнаружить и вылечить, а также, какие существуют методы профилактики.
Заключение
В основе борьбы с обструктивным бронхитом у детей лежит полноценное и последовательное выполнение профилактических и лечебных мероприятий. Для этого надо знать что такое обструкция и как это возникает. Выяснение причины заболевания, правильно подобранная терапия позволяют быстро и надежно справиться с болезнью.


