Мкб хобл хронический обструктивный бронхит
Международная классификация болезней (МКБ) в десятой версии разработана Всемирной организацией здравоохранения в 1989 г. для систематизации всех известных болезней и патологических состояний. В соответствии с МКБ-10 хроническая обструктивная болезнь проходит под 4 кодами:
- J44. 0 – ХОБЛ с острой респираторной инфекцией нижних дыхательных путей;
- J44. 1 – ХОБЛ с обострением неуточненная;
- J44. 8 – Другая уточненная обструктивная легочная болезнь;
- J44. 9 – ХОБЛ неуточненная.
Определение заболевания, код по МКБ-10, классификация
Давайте разберемся, что это такое – ХОБЛ, как лечится? Хроническая обструктивная болезнь легких – воспалительное заболевание хронического характера, которому присущи необратимые или только частично обратимые изменения в нижних дыхательных путях. Характер этих изменений вызывает частичное ограничение воздушного потока, поступающего в легкие.
Для всех разновидностей ХОБЛ характерно прогрессирование заболевания, со временем состояние больных ухудшается. Главным образом болезнь поражает курильщиков, и если больной не ограничивает свою вредную привычку, то на протяжении всей жизни нуждается в медицинской помощи. Даже полный отказ от курения не может в полной мере восстановить пораженные ткани.
Термин «ХОБЛ» чаще всего подразумевает сочетание хронического бронхита и вторичной эмфиземы легких – расширения воздушных пространств дистальных бронхиол, приводящее к ряду негативных необратимых изменений и нарушению процесса дыхания.
Причины возникновения
Главными причинами, по которым начинаются патологические изменения в нижних дыхательных путях, являются постоянные раздражающие факторы. К ним чаще всего относятся загрязненный воздух или влияние патогенной микрофлоры.
В число наиболее частых причин возникновения и развития ХОБЛ входят:
- Табакокурение. Содержащиеся в табачном дыме вещества действуют раздражающе на слизистую дыхательных путей и вызывают воспаление. Происходит повреждение пневмоцитов (клеток легких). У курильщиков с большим стажем велика вероятность развития эмфиземы. ХОБЛ может возникать и при пассивном курении;
- Профессиональные вредности. Загрязнение вдыхаемого воздуха на протяжении длительного времени – еще одна из наиболее часто встречающихся причин ХОБЛ. К профессиям повышенного риска относятся: шахтеры, строители (работа с цементом), металлурги, железнодорожники, рабочие, занятые на переработке зерна и хлопка;
- Генетические нарушения. Встречаются не так часто, однако могут стать решающим фактором при возникновении ХОБЛ;
- Частые ОРВИ и ОРЗ. Перенесенные в детстве инфекции нижних дыхательных путей – одна из причин изменения в работе легких в более старшем возрасте, под воздействием факторов окружающей среды. Причины частых простуд у взрослых описаны в данном материале.
На сегодняшний день до 90% случаев смертности от ХОБЛ отмечается в странах с низким социальным уровнем, где проведение мероприятий по борьбе и профилактике возникновения заболевания не всегда доступно.
Симптомы
Самый главный симптом, который свидетельствует о патологических изменениях – наличие кашля. Вначале периодический, постепенно симптом переходит в постоянный, сопровождающийся одышкой. Нехватка воздуха также носит прогрессирующий характер. Появляясь при физических нагрузках, одышка сопровождается тяжестью в грудной клетке, невозможностью сделать полный вдох.
В соответствии с классификацией, различают 4 стадии заболевания:
- Характеризуется отсутствием сколько-нибудь значимых симптомов, кроме периодически возникающего кашля. Постепенно этот симптом приобретает хронический характер;
- Интенсивность кашля возрастает, он уже носит постоянный характер. Пациент вынужден обратиться к врачу, т. к. даже незначительные физические нагрузки вызывают одышку;
- На этой стадии состояние больного диагностируется как тяжелое: ограничено поступление воздуха в органы дыхания, поэтому одышка становится постоянным явлением даже в спокойном состоянии;
- Этот этап болезни уже несет угрозу для жизни пациента: легкие закупориваются, а одышка появляется даже при переодевании. В этой стадии больному присваивается инвалидность.
На начальных стадиях ХОБЛ поддается лечению, и возможно обращение процесса нарушения вентиляции легких вспять. Однако более позднее обнаружение патологии резко сокращает шансы пациента на выздоровление и чревато появлением ряда тяжелых негативных последствий.
Возможные осложнения
Хроническое течение заболевания приводит к постоянному прогрессированию симптомов и, при отсутствии должной медикаментозной помощи, к возникновению серьезных осложнений в здоровье пациента:
- Острая или хроническая дыхательная недостаточность;
- Застойная сердечная недостаточность;
- Воспаление легких;
- Пневмоторакс (проникновение воздуха в плевральную полость в результате разрыва измененной легочной ткани);
- Бронхоэктазы (деформация бронхов, в результате чего нарушается их функциональность);
- Тромбоэмболия (закупорка сосуда тромбом с нарушением кровообращения);
- Хроническое легочное сердце (утолщение и расширение правых отделов сердца в результате повышения давления в легочной артерии);
- Легочная гипертензия (повышенное давление в легочной артерии);
- Фибрилляция предсердий (нарушение сердечного ритма).
Любое из приведенных осложнений может в значительной степени нарушить качество жизни, именно поэтому особое значение приобретает ранняя диагностика и своевременно оказанная медикаментозная помощь.
Как лечиться взрослым
Для диагностирования ХОБЛ на самых ранних стадиях могут использоваться следующие методики:
- Спирометрия;
- Исследование мокроты;
- Исследование крови;
- Рентгенография легких;
- ЭКГ;
- Бронхоскопия.
Методом, позволяющим установить точный диагноз, может быть спирометрия, с помощью которой определяется скорость входа и выхода воздуха из легких, а также его объем. Эти же исследования могут дать представление о степени тяжести заболевания.
Медикаментозное лечение
Медикаментозное лечение ХОБЛ может быть разделено на стадии в зависимости от состояния больного.
При обострении используются средства из следующих групп:
Цена от 140 р.
- Бронхолитики: Сальбутамол, Фенотерол, Серевент, Оксис. Не только устраняют одышку, но и положительно влияют на ряд звеньев патогенеза;
- Глюкокортикостероиды: Преднизолон (системный), Пульмикорт (ингаляционный). Системные препараты обеспечивают более стабильный эффект при длительном применении, однако ингаляционные обладают меньшим количеством побочных эффектов из-за местного воздействия;
- Антибиотики: Амоксициллин, Аугментин, Амоксиклав, Левофлоксацин, Зиннат. Выбор препарата зависит от тяжести состояния больного и может быть сделан только лечащим врачом;
- Муколитики: Амброксол, Лазолван, Ацетилцистеин. Назначаются при наличии вязкой мокроты в период обострения. Как правило, в стабильном состоянии не используются;
- Вакцины противогриппозные. Для профилактики обострения в период вспышек гриппа рекомендуется проведение вакцинации в осенний период убитыми или инактивированными вакцинами;
- Вакцина пневмококковая. Также используется в профилактических целях, предпочтительным считается применение бактериальных вакцин перорально: Рибомунил, Бронхомунал, Бронховаксом.
На поздних стадиях болезни при неэффективности медикаментозного лечения могут быть использованы кислородотерапия, неинвазивная и инвазивная вентиляция легких. В некоторых случаях при эмфиземе легких единственным приемлемым решением может стать хирургическое вмешательство.
В комплексном лечении обязательным пунктом должно присутствовать снижение факторов риска: отказ от курения, профилактические мероприятия, призванные свести к минимуму влияние производственных вредностей, атмосферных и домашних поллютантов (вредных химических реагентов).
Одним из направлений лечения является осуществление образовательных программ на темы: отказ от курения, базовая информация о ХОБЛ, общие подходы к терапии, специфические вопросы. Также читайте про то, можно ли при пневмонии делать ингаляции по ссылке.
Народные средства – лечение в домашних условиях без аптечных препаратов
Для нормализации дыхания в период ремиссии используют в качестве дополнительного средства лекарства по народным рецептам:
- Делают смесь из ромашки, мальвы и шалфея в пропорции 2: 2: 1. Одну столовую ложку сбора заливают 200 мл кипятка. Настаивают, процеживают и принимают дважды в день по 0,5 стакана в течение 2 месяцев, после чего меняют лекарство;
- Измельчают на терке по одному корнеплоду свеклы и черной редьки. Добавляют кипяченую воду и настаивают 6 часов. Настой принимают по 4 ст. л. трижды в сутки в течение 30 дней, после чего делают недельный перерыв;
- Чайную ложку семян аниса настаивают в термосе, залив 200 мл кипятка на 15 мин. После чего настой остужают и пьют по 50 г перед едой 4 р. в день;
- На ночь каждый день пьют кипяченое молоко (слегка остывшее) с 1 ч. л. любого внутреннего жира: барсучьего, свиного, козьего;
- Смешивают березовый сок со свежим молоком в пропорции 3: 1, добавляют щепотку муки на стакан и выпивают за раз 1 стакан смеси. Курс лечения – 1 месяц;
- Заливают стаканом кипятка 1 ст. л. высушенного вереска, настаивают, процеживают и выпивают в течение дня за несколько приемов;
- Вымытые и измельченные корни крапивы перетирают с сахаром в соотношении 2: 3, после чего настаиваются 6 часов. Полученный сироп принимают по 1 ч. л. несколько раз в сутки.
Использование средств по народным рецептам должно проводиться только после консультации лечащего врача, с учетом индивидуальных особенностей здоровья пациента.
Профилактика хронической обструктивной болезни легких
Для предупреждения возникновения или развития ХОБЛ могут быть предприняты следующие профилактические действия:
- Отказ от курения;
- Ношение респираторов на вредных производствах;
- Своевременное лечение легочных заболеваний;
- Ограждение детей от табачного дыма в роли пассивных курильщиков;
- Укрепление иммунитета: полноценное витаминизированное питание, постепенное закаливание, занятия спортом, длительные прогулки, стабильное психоэмоциональное состояние.
Симптомы пневмонии у детей с температурой и без
Помимо температуры есть и другие симптомы детского воспаления легких, которые описаны здесь.
Признаки пневмонии у взрослого //drlor.online/zabolevaniya/legkix/pnevmoniya/pervye-priznaki-vospaleniya-u-vzroslyx.html
Видео
Данное видео расскажет о том, что такое ХОБЛ.
Выводы
Прогноз при развитии заболевания крайне неблагоприятный. Поэтому при каких-либо симптомах или подозрениях необходимо пройти тщательное обследование. Если болезнь обнаружена на ранних стадиях, то велика вероятность, при соблюдении рекомендаций врача и ведения здорового образа жизни, стабилизировать состояние на долгие годы.
Действенной мерой профилактики выступает также своевременная вакцинация от пневмонии и гриппа, способная защитить от развития большинства тяжелых осложнений инфекционных заболеваний. Можно ли вылечить воспаление легких народными средствами, узнайте в статье.
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Обструктивный бронхит.

Обструктивный бронхит
Описание
Обструктивный бронхит. Диффузный бронхит малого и среднего калибра, протекающий с острым бронхоспазмом и прогрессирующим нарушением вентиляции легких. Обструктивный бронхит проявляется кашлем с мокротой, одышкой выдоха, одышкой, дыхательной недостаточностью. Диагноз обструктивного бронхита основан на аускультативных и рентгенологических данных, а также на результатах тестов внешнего дыхания. Лечение обструктивного бронхита включает назначение спазмолитиков, бронхолитических средств, муколитиков, антибиотиков, ингаляционных кортикостероидов, дыхательной гимнастики, массажа.
Дополнительные факты
Бронхит (простой, рецидивирующий, хронический, обструктивный) представляет собой большую группу воспалительных заболеваний бронхов, различающихся по этиологии, механизмам возникновения и клинической эволюции. Обструктивный бронхит в пульмонологии включает случаи острого и хронического воспаления бронхов, возникающего с синдромом обструкции бронхов, возникающим в контексте отека слизистой оболочки, гиперсекреции слизи и бронхоспазма. Острый обструктивный бронхит обычно развивается у маленьких детей, хронический обструктивный бронхит у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, возникающими при прогрессирующей обструкции дыхательных путей (эмфизема, бронхиальная астма), обычно называют хронической обструктивной болезнью легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также входят муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.
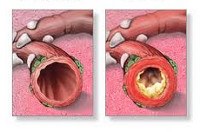
Обструктивный бронхит
Причины
Острый обструктивный бронхит этиологически связан с респираторно-синцитиальными вирусами, вирусами гриппа, вирусом парагриппа типа 3, аденовирусами и риновирусами, вирусно-бактериальными ассоциациями. При исследовании приливов бронхов у пациентов с рецидивирующим обструктивным бронхитом часто выделяют ДНК стойких инфекционных патогенов, таких как вирус герпеса, микоплазма, хламидия. Острый обструктивный бронхит встречается преимущественно у маленьких детей. Развитие острого обструктивного бронхита наиболее восприимчиво к детям, часто страдающим острыми респираторными вирусными инфекциями, с ослабленным иммунитетом и повышенным аллергическим фоном, генетической предрасположенностью.
Основными факторами, способствующими развитию хронического обструктивного бронхита, являются курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязнение воздуха (в основном диоксид серы), дефицит антипротеаз (альфа1-антитрипсин) и , В группу риска развития хронического обструктивного бронхита входят шахтеры, работники строительной, металлургической и сельскохозяйственной отраслей, железнодорожники, офисные работники, занимающиеся печатью на лазерных принтерах и т. Д. Хронический обструктивный бронхит чаще встречается у мужчин.
Патогенез
Сочетание генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в котором участвуют мелкие и средние бронхи и перибронхиальная ткань. Это вызывает нарушение движения ресничек ресничного эпителия, затем его метаплазию, потерю цилиарных клеток и увеличение количества бокаловидных клеток. После морфологической трансформации слизистой оболочки происходит изменение состава бронхиального секрета с развитием слизистой оболочки и закупоркой мелких бронхов, что приводит к нарушению вентиляционно-перфузионного баланса.
В секрете бронхов снижено содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и антимикробную защиту: лактоферен, интерферон и лизоцим. Густая вязкая бронхиальная секреция с пониженными бактерицидными свойствами является хорошей питательной средой для различных патогенных микроорганизмов (вирусов, бактерий, грибков). В патогенезе обструкции бронхов важная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Комплекс этих механизмов приводит к отеку слизистой бронхов, гиперсекреции слизи и спазму гладких мышц, т. Е. Развитию обструктивного бронхита. Если компонент бронхиальной обструкции является необратимым, следует рассмотреть ХОБЛ — добавление эмфиземы и перибронхиального фиброза.
Симптомы
Как правило, острый обструктивный бронхит развивается у детей с первых 3 лет жизни. Заболевание имеет острое начало и проявляется в виде симптомов инфекционного токсикоза и обструкции бронхов.
Токсические инфекционные проявления характеризуются низкой температурой, головной болью, диспепсическими расстройствами, слабостью. Нарушения дыхания приводят клинику к обструктивному бронхиту. Детей смущает сухой или мокрый навязчивый кашель, который не дает облегчения и усиливается по ночам, затрудненное дыхание. Отек крыльев носа при вдохе, участие в акте дыхания вспомогательных мышц (мышцы шеи, плечевого пояса, брюшного пресса), втягивание соответствующих частей грудной клетки при дыхании (межреберные промежутки, яремная ямка, супра и подключичная область). При обструктивном бронхите издалека слышны хрипы и сухие стоны («музыкальные»).
Длительность острого обструктивного бронхита составляет от 7-10 дней до 2-3 недель. В случае рецидива эпизодов острого обструктивного бронхита три или более раз в год они говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов в течение двух лет устанавливается диагноз хронического обструктивного бронхита.
Основой клинической картины хронического обструктивного бронхита является кашель и одышка. При кашле небольшое количество слизистой мокроты обычно отделяется. В периоды обострения количество мокроты увеличивается, и ее характер становится слизисто-гнойным или гнойным. Кашель постоянный и сопровождается хрипами. На фоне артериальной гипертонии могут отмечаться эпизоды кровохарканья.
Респираторная одышка при хроническом обструктивном бронхите обычно включается позже, но в некоторых случаях заболевание может появиться сразу из-за одышки. Выраженность одышки варьируется в широких пределах: от ощущения нехватки воздуха во время тренировки до тяжелой дыхательной недостаточности. Степень одышки зависит от степени тяжести обструктивного бронхита, наличия обострения и сопутствующей патологии.
Обострение хронического обструктивного бронхита может быть спровоцировано респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, приемом некоторых лекарств, декомпенсацией сахарного диабета и т. Д. Факторы. В то же время появляются признаки дыхательной недостаточности, субфебрильного состояния, потоотделения, усталости, миалгии.
Объективное состояние при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, отдаленным хрипом, отеком вен шеи и изменением формы ногтей («очки по рецепту»). С увеличением гипоксии появляется цианоз.
Степень тяжести хронического обструктивного бронхита, согласно методическим рекомендациям Российского общества пульмонологов, оценивают по показателю FEV1 (объем форсированного выдоха за 1 секунду).
• Стадия I хронического обструктивного бронхита характеризуется значением ОФВ1, превышающим 50% от стандартного значения. На этом этапе заболевание незначительно влияет на качество жизни. Пациенты не нуждаются в постоянном наблюдении у пульмонолога.
• Стадия II хронического обструктивного бронхита диагностируется с уменьшением ОФВ1 до 35-49% от стандартного значения. В этом случае болезнь существенно влияет на качество жизни; пациенты нуждаются в систематическом наблюдении у пульмонолога.
• Стадия III хронического обструктивного бронхита соответствует индексу FEV1 менее 34% от должного значения. В то же время наблюдается заметное снижение толерантности к физической нагрузке, что требует стационарного и амбулаторного лечения в условиях легочных отделений и отделений.
Осложнениями хронического обструктивного бронхита являются эмфизема легочного сердца, амилоидоз, дыхательная недостаточность. Для диагностики хронического обструктивного бронхита следует исключить другие причины хрипов и кашля, особенно туберкулез и рак легких.
Боль в груди слева. Боль в груди справа. Боль в грудной клетке. Влажный кашель. Высокая температура тела. Кашель. Кровохарканье. Ломота в теле. Мокрота. Нехватка воздуха. Ночная потливость у мужчин. Одышка. Поперхивание во время еды. Постоянная жажда. Потливость.
Диагностика
Программа обследования людей с обструктивным бронхитом включает физические, лабораторные, рентгенологические, функциональные и эндоскопические исследования. Тип физических данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания тремор в голосе уменьшается, над легкими возникает стук, а подвижность краев легких уменьшается. Затрудненное дыхание, хрипы при обнаружении принудительного выдоха, мокрые хрипы при обострении. Тон или количество хрипов меняется после кашля.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких с целью выявления сопутствующих заболеваний. Как правило, через 2–3 года при обструктивном бронхите отмечается увеличение бронхиального рисунка, деформация корней легких и эмфизема. Диагностическая бронхоскопия при обструктивном бронхите позволяет обследовать слизистую бронхов под мокротой и бронхоальвеолярным лаважем. Бронхография может потребоваться, чтобы исключить бронхоэктазию.
Необходимым критерием диагностики обструктивного бронхита является изучение функции внешнего дыхания. Данные спирометрии (включая ингаляционные тесты), измерение пикового расхода, пневмотахометрия имеют первостепенное значение. На основании полученных данных определены наличие, степень и обратимость обструкции бронхов, нарушение вентиляции легких, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики, общих анализов крови и мочи, изучаются биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансфераза, глюкоза, креатинин и ). В иммунологических тестах определяется функциональная способность субпопуляции Т-лимфоцитов, иммуноглобулинов и ЦИК. Определение CBS и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводятся микроскопические и бактериологические исследования мокроты и ирригационной жидкости, а для исключения туберкулеза легких проводится анализ мокроты с использованием ПЦР и КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктазов, бронхиальной астмы, пневмонии, туберкулеза и рака легких и легочной эмболии.
Лечение
При остром обструктивном бронхите назначают отдых, пьянство, увлажнение, щелочные и лечебные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др. ;). При тяжелой бронхиальной обструкции используются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол), бронхолитические ингаляторы (сальбутамол, орципреналин, гидробромид фенотерола). Для облегчения выделения мокроты проводятся перкуссионный массаж грудной клетки, вибрационный массаж, массаж мышц спины и дыхательные упражнения. Антибактериальная терапия назначается только при наличии вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита является замедление прогрессирования заболевания, уменьшение частоты и продолжительности обострений, а также улучшение качества жизни. Основой фармакотерапии хронического обструктивного бронхита является базисная и симптоматическая терапия. Отказ от курения является обязательным требованием.
Базовая терапия включает применение бронхолитических препаратов: антихолинергиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Муколитические препараты (амброксол, ацетилцистеин, бромгексин) используются для улучшения проходимости бронхов. Лекарства могут вводиться перорально в форме аэрозольных ингаляций, небулайзерной терапии или парентерального введения.
Когда бактериальный компонент расслаивается в периоды обострения хронического обструктивного бронхита, макролиды, фторхинолоны, тетрациклины, бета-лактамы, цефалоспорины назначают на курс 7-14 дней. При гиперкапнии и гипоксемии кислородная терапия является обязательным компонентом лечения обструктивного бронхита.
Прогноз
Острый обструктивный бронхит хорошо поддается лечению. У детей с аллергической предрасположенностью может возникнуть рецидив обструктивного бронхита, что приведет к развитию астматического бронхита или бронхиальной астмы. Переход от обструктивного бронхита к хронической форме является менее благоприятным прогнозом.
Правильная терапия помогает замедлить прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, ухудшающими прогноз, являются пожилые пациенты, сопутствующая патология, частые обострения, продолжающееся курение, плохой ответ на терапию, формирование легочного сердца.
Профилактика
Основными мерами по профилактике обструктивного бронхита являются поддержание здорового образа жизни, повышение общей устойчивости к инфекциям и улучшение условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают профилактику и адекватное лечение обострений, которые могут замедлить прогрессирование заболевания.
Список литературы
1. Хронический обструктивный бронхит: Методические рекомендации/ Доценко Э. А. , Змачинская И. М. , Неробеева С. И. – 2006.
2. Рецидивирующий обструктивный бронхит у детей младшего возраста: критерии диагностики и терапия: Автореферат диссертации / Лукашова И. В. – 2005.
3. Острый обструктивный бронхит у детей раннего возраста: риск развития и особенности течения/ Денисевич И. О. , Кальченко К. О. // Сборник материалов конференции «Актуальные проблемы современной медицины и фармации — 2015».
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

