Миелограмма при в12 дефицитной анемии
Витамин
В-12 необходим:
— для
образования тетрагидрофолиевой кислоты,
участвующей в синтезе тимидинмонофосфата,
а, следовательно, и ДНК;
— для
обезвреживания метилмалоновой кислоты.
При
дефиците витамина В-12
нарушается синтез ДНК, а, соответственно,
и воспроизводство кроветворных клеток
и клеток эпителия
слизистых оболочек ЖКТ, а также
накапливается метилмалоновая кислота,
токсичность которой вызывает поражение
нервной системы – демиелинизацию
нервных волокон.
В
результате указанных изменений возникает
мегалобластный тип кроветворения,
депрессия красного, гранулоцитарного
и тромбоцитарного ростков кроветворения.
Развивается атрофия слизистых оболочек
желудка и кишечника, а также поражение
нервной системы в виде фуникулярного
миелоза.
Клиника
витамин-В-12
дефицитной анемии.
Складывается
из анемического синдрома и симптомов
поражения пищеварительной и нервной
систем.
Анемический
синдром
– см. выше.
Особенностью
анемического синдрома при
витамин-В12-дефицитной
анемии
является:
—
легкий лимонно-желтый оттенок кожи,
обусловленный гипербилирубинемией
вследствие распада мегалобластов;
—
незначительное увеличение печени и
селезенки вследствие усиленного
гемолиза;
—
оссалгии (боль при поколачивании по
костям или при их пальпации).
Поражение
органов пищеварения проявляется:
—
глосситом;
—
развивается так называемый хантеровский
глоссит, проявляющийся болями и чувством
жжения в языке; при осмотре в начале –
«географический» язык, потом — ярко-красный,
блестящий, гладкий, «полированный»;
—
атрофией слизистых оболочек рта, глотки;
—
клиникой гастрита со сниженной секреторной
функцией;
—
атрофической энтеропатии с диареей.
Поражение
нервной системы
(фуникулярный миелоз) обусловлено
дегенерацией
и склерозом задних и боковых столбов
спинного мозга. Фуникулярный миелоз
проявляется кожными парестезиями,
атрофией мышц конечностей, полиневритом,
расстройством походки, арефлексией,
нарушением функции мочевого пузыря и
прямой кишки, расстройством сна,
эмоциональной лабильностью, нарушением
зрения.
Особенностью
клинической картины фолиеводефицитной
анемии является отсутствиеневрологического
синдрома.
Гемограмма
при витамин-В-12
фолиеводефицитной
анемии.
Снижено
количество эритроцитов и концентрация
гемоглобина, гиперхромия, макроцитоз,
анизоцитоз и пойкилоцитоз эритроцитов.
В эритроцитах базофильная пунктация,
тельца Жолли, тельца Кебота (Кабо) –
остатки ядерной субстанции. Лейкопения
с гранулоцитопенией и относительным
лимфоцитозом. Нейтрофилы большие,
«старые», с полисегментацией ядер.
Тромбоцитопения. Ускорена СОЭ. Повышен
уровень свободного билирубина.
Миелограмма.
Миелограмма при витамин-В-12
фолиево-дефицитной анемии.
Миелограмма
С
целью изучения морфологии костного
мозга проводят стернальную пункцию. Из
пунктата костного мозга готовят мазки.
После фиксации и окраски мазков по
Романовскому-Гимзе в них подсчитывают
и дифференцируют не менее 500 ядросодержащих
клеток и определяют их процентное
отношение, отражающее морфологическую
картину стернального пунктата.
Количество
миелокариоцитов
определяют в счетной камере Горяева. В
норме в костном мозге 46,2 – 196,2 х 109/л
ядросодержащих клеток (40-200х 109/л).
Далее
производят микроскопию костного мозга
и определяют процентное содержание
клеточных элементов, содержащих ядра.
Клетки
белых ростков крови
(лимфоидного, миелоидного, моноцитарного)
составляет 70-85%.
Клетки
красного ростка
составляют 15-30%.
Мегакариоциты
определяются в очень небольшом количестве
– 0,3-0,5%. Далее определяют соотношение
клеточных элементов белых и красного
ростков (коэффициент
лейко/эритро),
который в норме составляет 4:1 – 3:1.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Складывается из анемического синдрома
и симптомов поражения пищеварительной
и нервной систем.
Анемический синдром – см. выше.
Особенностью являются:
— легкий лимонно-желтый оттенок кожи,
обусловленный гипербилирубинемией
вследствие распада мегалоболастов;
— незначительное увеличение печени и
селезенки вследствие усиленного
гемолиза;
— оссалгии (боль при поколачивании по
костям или при их пальпации).
Поражение органов пищеварения проявляется:
— глоссит – боли и жжение в языке. Язык
ярко-красный, блестящий, гладкий.,
«полированный», «географический» —
хантеровский глоссит;
— атрофия слизистой оболочки рта, глотки;
— клиника гастрита со сниженной секреторной
функцией.
Поражение нервной системы (фуникулярный
миелоз): кожные парэстезии, атрофия мышц
конечностей, полиневрит, расстройства
походки, арефлексия, нарушения функции
мочевого пузыря и прямой кишки,
расстройства сна, эмоциональная
лабильность, нарушение зрения.
22. Гемограмма при в-12 дефицитной анемии.
Снижено количество эритроцитов и
концентрация гемоглобина, гиперхромия,
макроцитоз, анизоцитоз и пойкилоцитоз
эритроцитов. В эритроцитах базофильная
пунктация, тельца Жолли, тельца Кебота
(Кабо).
Лейкопения с гранулоцитопенией и
относительным лимфоцитозом, нейтрофилы
большие, страрые, с полисегментацией
ядер.
Тромбоцитопения.
Ускорена СОЭ.
Повышен уровень свободного билирубина.
23. Миелограмма при в-12 дефицитной анемии
Костный мозг богат миелокариоцитами,
красный росток расширен, тип кроветворения
мегалобластический.
24. В чем состоят особенности клинической картины фолиево-дефицитной анемии?
Отсутствует неврологический синдром.
III. Геморрагический синдром
Синдром избыточной кровоточивости или
геморрагический синдром – один из
важнейших гематологических синдромов,
являющийся следствием нарушений,
возникающих в системе гемостаза.
Патология системы гемостаза относится
к наиболее сложным для диагностики и
лечения, опасным для жизни патологическим
состояниям. Поэтому своевременное
распознавание и идентификация этих
нарушений имеет чрезвычайно важное
значение в практической деятельности
врача любой специальности.
Контрольные вопросы:
Что такое геморрагический синдром и
геморрагические гемостазиопатии?Что такое система гемостаза? Назовите
ее основные функции и функционально-структурные
компоненты.Что такое гемостазиограмма? Какие
показатели характеризуют каждую из
ваз свертывания крови?Основные клинические варианты
геморрагических гемостазиопатий
(классификация).Какие типы кровоточивости вы знаете?
Для каких болезней они характерны?Основные клинические признаки и
лабораторные методы диагностики
петехиально-пятнистого (микроциркуляторного)
типа кровоточивости.Основные клинические признаки и
лабораторные методы диагностики
макроциркуляторного (гематомного) типа
кровоточивости (диагностика коагулопатий).Основные клинические признаки и
лабораторные методы диагностики
ангиоматозного кровоточивости
(наследственная вазопатия).Основные клинические признаки и
лабораторные методы диагностики
васкулитно-пурпурного типа кровоточивости
(приобретенных вазопатий).
Ответы на вопросы:
Что
такое геморрагический синдром?
Это патологический симптомокомплекс,
характеризующийся наклонностью к
кровоточивости и повторным кровотечениям,
возникающим как спонтанно, так и под
влиянием незначительных травм, не
способных вызвать кровотечение у
здорового человека.
Что такое гемостазиопатии?
Это нарушения системы гемостаза,
проявляющиеся спонтанно или после травм
кровотечениями вследствие наследственного
или приобретенного дефекта коагуляционного,
тромбоцитарно-сосудистого или сосудистого
компонентов этой системы.
Причины возникновения геморрагических
гемостазиопатий:
нарушения в системе гемостаза.
Что
такое система гемостаза?
Это система организма, функциональной
особенностью которой являются: с одной
стороны – предупреждение путем
поддержания структурной целостности
стенок сосудов и быстрого локального
тромбирования последних при повреждениях,
а с другой стороны – сохранение крови
в жидком состоянии.
Основные функции гемостаза:
а) регуляция резистентности и проницаемости
сосудистой стенки;
б) остановка спонтанных и посттравматических
кровотечений и кровоизлияний в ткани;
в) поддержание крови в жидком состоянии.
Основные компоненты системы гемостаза:
а) сосудистая стенка;
б) тромбоциты;
в) плазменные и тканевые факторы
свертывающей и противосвертывающей
систем крови.
Что
такое гемостазиограмма?
Это набор клинических и лабораторных
тестов, отражающих функциональное
состояние основных компонентов системы
гемостаза:
а) сосудистой стенки;
б) тромбоцитов;
в) коагулограму.
Показатели, характеризующие
тромбоцитарно-сосудистый компонент
системы гемостаза:
Количество тромбоцитов: норма – 180–320
х 109/л;Длительность кровотечения по Дуке:
норма – 2-4 мин.;Манжеточная проба Кончаловского-Румпеля-Лееде:
норма – 10 петехий;Баночная проба Нестерова: норма –
появление петехий при 200 мм.рт.ст.Ретракция кровяного сгустка: норма –
33-43%.
Имеются также методы, позволяющие
определить состояние агрегационной и
адгезивной функции тромбоцитов.
Показатели, характеризующие фазу
протромбинообразования:
Время свертывания крови по Ли-Уайту
(однопробирочный метод): норма – 5-10
мин.Аутокоагуляционный тест (АКТ): норма –
на 8 и 10 мин. – 7-11 сек.;Коалин-кефалиновое время: норма – 35-50
сек.Время рекальцификации плазмы: норма –
60-120 сек.
Показатели, характеризующие фазу
образования тромбина:
Протромбиновый индекс: норма – 0,85-1,05
(85-105%)
Показатели, характеризующие фазу
образования фибрина:
Фибриноген плазмы крови: норма – 2-4
г/л;Активность фибриназы: норма – 60-80 сек.
Показатели, характеризующие
посткоагуляционную фазу (основные):
ретракция кровяного сгустка: норма –
33-43%спонтанный фибринолиз: норма – 10-20%
Классификация
геморрагических гемостазиопатий
Патология тромбоцитарного гемостаза:
а) тромбоцитопении
— наследственные;
— приобретенные.
б) тромбоцитопатии
— наследственные;
— приобретенные.
2) Патолгия коагуляционного гемостаза
(коагулопатии):
а) наследственные (гемофилии)
б) приобретенные (ДВС-синдром)
3) Патология сосудистой стенки (вазопатии):
а) наследственные (болезнь Рондю-Ослера);
б) приобретенные (геморрагический
васкулит).
5. Какие типы кровоточивости вы знаете?
Для каких болезней они характерны?
а) петехиально-пятнистый (микроциркуляторный)
– тромбоцитопении, тромбоцитопатии;
б) гематомный (макроциркуляторный) –
гемофилии, ДВС-синдром.
в) ангиоматозный – наследственные
вазопатии (болезнь Рондю-Вебера-Ослера,
Луи-Бар, Казабаха-Меррита и др.)
г) васкулитно-пурпурный (геморрагический
васкулит Шенлейна-Геноха);
д) Смешанный (микроциркуляторно-макроциркуляторный)
– болезнь Вилебранда, синдром
Вилебранда-Юргенса.
6. Основные клинические проявления
петехиально-пятнистого типа кровоточивости.
Петехиально-пятнистый тип кровоточивости
(микроциркуляторный) является проявлением
патологии тромбоцитарного звена системы
гемостаза. Он характерен для:
а) снижения количества тромбоцитов в
периферической крови (кровоточивость
возникает при снижении числа тромбоцитов
до критического уровня – 50х109/л)
– тромбоцитопений.
Чаще всего тромбоцитопении являются
приобретенныи и имеют иммунный генез.
Старое их название – болезнь Вергольфа.
б) Тромбоцитопатий, проявляющихся
геморрагиями. Они обычно относятся к
наследственным заболеваниям (болезни
Глянцмана, Бернара-Сулье).
Клиника:
а) Жалобы – на длительные, беспричинно
или после легкой травмы возникающие
кровотечения, на десневые кровотечения
после чистки зубов, на появление крови
в кале и моче;
— женщины отмечают длительные, по 7-12
суток обильные менструальные кровотечения;
— жалобы на спонтанное, или после легких
травм (рукопожатие, дружеское похлопывание
по плечу) появление на коже петехий,
экхимоз, «синяков», имеющих характерное
для «синяка» «цветение».
б) Осмотр: на коже и слизистых оболочках
выявляют петехии, «синяки» в разной
стадии «цветения».
Локализация кожных кровоизлияний –
места воздействия складок одежды,
наложения манжетки для измерения АД,
жгута для внутривенных инъекций, в
местах пальпации живота, в местах
подкожных и внутримышечных инъекций.
Часто выявляются кровоизлияния в
конъюнктиву глаза.
Опасны кровотечения после удаления
зуба, миндалин, но менее опасны кровотечения
после полостных операций.
Остановившись, кровотечения не
возобновляются.
Лабораторные методы диагностики,
применяемые при петехиально-пятнистом
типе кровоточивости.
Гемостазиограмма:
— при тромбоцитопениях количество
тромбоцитов ниже 150х109/л. В костном
мозге количество мегакариоцитов
увеличено, отшнуровка тромбоцитов от
них резко снижена.
— при тромбоцитопатиях количество
тромбоцитов жв крови нормальное, но
нарушена их адгезивная и агрегационная
функции.
— общими признаками являются:
а) увеличение длительности кровотечения
(более 4 мин.);
б) положительные «манжеточная» и
«баночная» пробы;
в) ретракция кровяного сгустка менее
3%
Общий анализ крови:
— при острых кровопотерях – нормохромная
анемия, через 3-7 дней после кровотечения
– нейтрофильный лейкоцитоз со сдвигом
ядерной формулы нейтрофилов влево;
— при хронических кровотечениях –
гипохромная анемия вследствие дефицита
железа.
Биохимический анализ крови:
— при хронических кровотечениях –
снижение уровня сывороточного железа;
— при иммунных тромбоцитопениях –
диспротеинемия с гиперглобулинемией
(чаще за счет гамма-фракции) и увеличение
концентрации сывороточных иммуноглобулинов
.
Иммунологические исследования:
Положительные реакции Кумбса, выявление
антител к тромбоцитам — при иммунных
тромбоцитопениях.
Основные
клинические признаки гематомного типа
кровоточивости.
Клинические признаки гематомного типа
кровоточивости обусловлены в подавляющем
большинстве случаев патологией
коагуляционного (вторичного) гемостаза,
поэтому этот тип кровоточивости является
проявлением коагулопатий, наиболее
частым представителем которых являются
гемофилии А и В (наследственная
недостаточность соответственно VIII
и IXфакторов свертывания
крови).
Для макроциркуляторного типа
кровоточивости характерны следующие
признаки:
а) возникновение гематом (кровоизлияний,
расслаивающих ткани) спонтанно или
после травм (чаще на бедрах, в паху, в
забрюшинном пространстве);
б) большая частота развития гемартрозов
(кровоизлияния в суставы, чаще всего в
крупные – коленные, локтевые, голеностопные
и лучезапястные);
в) поздние (возникающие через несколько
часов, а порой и суток после травмы или
операции) кровотечения (первичная
остановка кровотечения осуществляется
тромбоцититарно-сосудистым гемостазом
– рыхлой тромбоцитарной пробкой);
г) кровотечения из слизистых оболочек
рта, носа, желудочно-кишечного тракта,
почек, связанные с травмой, сопутствующими
заболеваниями (стоматит, ринит, гастрит,
ЯБЖ, энтероколит, пиелонефрит и др.) или
спонтанно;
д) Чередование обострений и ремиссий
заболевания;
е) смертельно опасные поражения нервной
системы (черепно-мозговые гематомы)
после травм головы;
ж) наследственный характер заболевания
(наследуется по закону Нассе – от деда
в внуку через внешне здоровую мать;
мужской пол является страдающим, женский
– передающим страдание).
Лабораторные методы диагностики,
применяемые при гематомном типе
кровоточивости:
Чаще всего это увеличение:
а) Времени свертывания крови по Ли-Уайту
более, чем на 10 мин.;
б) Времени АКТ более, че на 13 сек.;
в) Коалин-кефалинового времени более,
чем 50 сек.;
г) Времени рекальцификации плазмы более,
чем 120 сек.;
д) Количество тромбоцитов нормальное.
Наиболее надежными методами исследования
при коагулопатиях являются методы
определения концентрации в плазме
факторов свертывающей системы крови,
участвующих в реализации EEI,IIиIIIфаз (VIII,IX,V,VII,I,II,X,XI,XII).
В общем анализе крови, в случае обширных
гематом могут быть выявлены признаки
анемии (чаще нормохромной), а в первую
неделю после возникновения гематом или
гемартрозов – нейтрофильный лейкоцитоз
со сдвигом лейкоцитарной формулы влево.
В общем анализе мочи – гематурия,
различная по интенсивности (при травмах
или обострениях заболевания почек и
мочевыводящих путей).
Соседние файлы в папке доп
- #
- #
- #
- #
- #
- #
Источник
При подтверждении диагноза не менее важным моментом является выявление его причины, так как ее устранение (если оно возможно) может привести к излечению пациента.
Для выявления причины В12 дефицитной анемии используется:
· Оценка рациона пациента. Уточняется, как питается пациент, потребляет ли достаточное количество животных продуктов, как часто употребляет алкогольные напитки.
· Фиброгастродуоденоскопия (ФГДС).Метод исследования внутренней поверхности желудка и начального отдела кишечника посредством введения специальной трубки с видеокамерой на конце. Позволяет выявить атрофию слизистой, наличие рака или язвы.
· Биопсия слизистой оболочки желудка и/или кишечника. Подразумевает прижизненное взятие кусочка ткани слизистой оболочки и исследование его клеточного строения. Позволяет выявить атрофические процессы, а также различить доброкачественные и злокачественные опухоли.
· Анализ кала на яйца гельминтов (глистов).С помощью данного метода можно установить само наличие паразитов, а также определить их чувствительность к различным противопаразитарным препаратам, что позволит назначить максимально эффективное лечение.
· Определение специфических антител.В крови могут определяться антитела к внутреннему фактору Касла либо к париетальным клеткам слизистой оболочки, которые его продуцируют.
· Оценка функции печени.Определяется уровень печеночных ферментов в крови, проводится ультразвуковое исследование (УЗИ) органа.
· Определение уровня гормонов щитовидной железы в крови.При их увеличении потребление кобаламина организмом возрастает, что со временем может привести к развитию В12 дефицитной анемии.
Опишите типичную картину миелограммы и биохимического анализа крови при данном заболевании.
Задача 4.
Больная 46 лет, поступила с жалобами на слабость, головокружение, одышку при незначительной нагрузке, повышение температуры тела до 38 С. Считает себя больной в течение 2-х недель, когда стала отмечать повышение температуры тела до 37,8-38ºС, сердцебиение, одышку при ходьбе. По поводу предполагаемой пневмонии получала антибактериальные препараты без эффекта. Однократно отмечала выделение темной мочи. Госпитализирована в связи с нарастающей слабостью и одышкой.
Объективно состояние тяжелое, кожа бледная с желтушным оттенком. ЧСС 110 /мин, ЧД 24/мин, АД 110/70 мм рт.ст. Периферические лимфоузлы не увеличены. Селезенка выступает из-под края реберной дуги на 3 см. Со стороны других органов и систем без особенностей.
Общий анализ крови: Нb 80 г/ л, Эр 2 *106/л, Лейк 11,8*109/л, пя 12, ся 67, л 15, м 5, э 1, ретукоциты 70%0, Тр 150*10 9/л.
Б/Х анализ крови: общий белок 78 г/л, альбумины 36 г/л, альфа-1-глобулины 0,4 г/л, альфа-2-глобулины 8 г/л, бета-глобулины 12 г/л, гамма-глобулины 28 г/л, АлАТ 35 ЕД/л, АсАТ 30 ЕД/л, ЛДГ 320 ЕД/л, сывороточное железо 39 мкмоль/л, ОЖСС 53 мкмоль/ л, билирубин общий 46,1 мкмоль/л, непрямой 15 мкмоль/л, натрий140 ммоль/л, калий 5,5 ммоль/л.
Коагулограмма: фибриноген 2,5 г/л, протромбиновое время 13 с, продукты деградации фибрина (ПДФ) 0,15 г/л, гаптоглобин 0,12 г/л.
Иммунограмма: IgA 1,4 г/л, IgM 1,2 г/л, IgG 28 г/л. Прямая проба Кумбса +.
Общий анализ мочи: Удельный вес 1015, белок 0,99 г/л, реакция на гемосидерин +.
Цитологическое исследование костного мозга: соотношение лейко/эритро 1:2, процентное содержание базофильных и полихроматофильных эритронормобластов 28 %.
1. Проанализируйте результаты лабораторных исследований, дайте по ним клиническое заключение и сформулируйте диагноз. Гемолитическая анемия
В достаточном ли объеме обследован пациент?
Диагностика гемолитической анемии
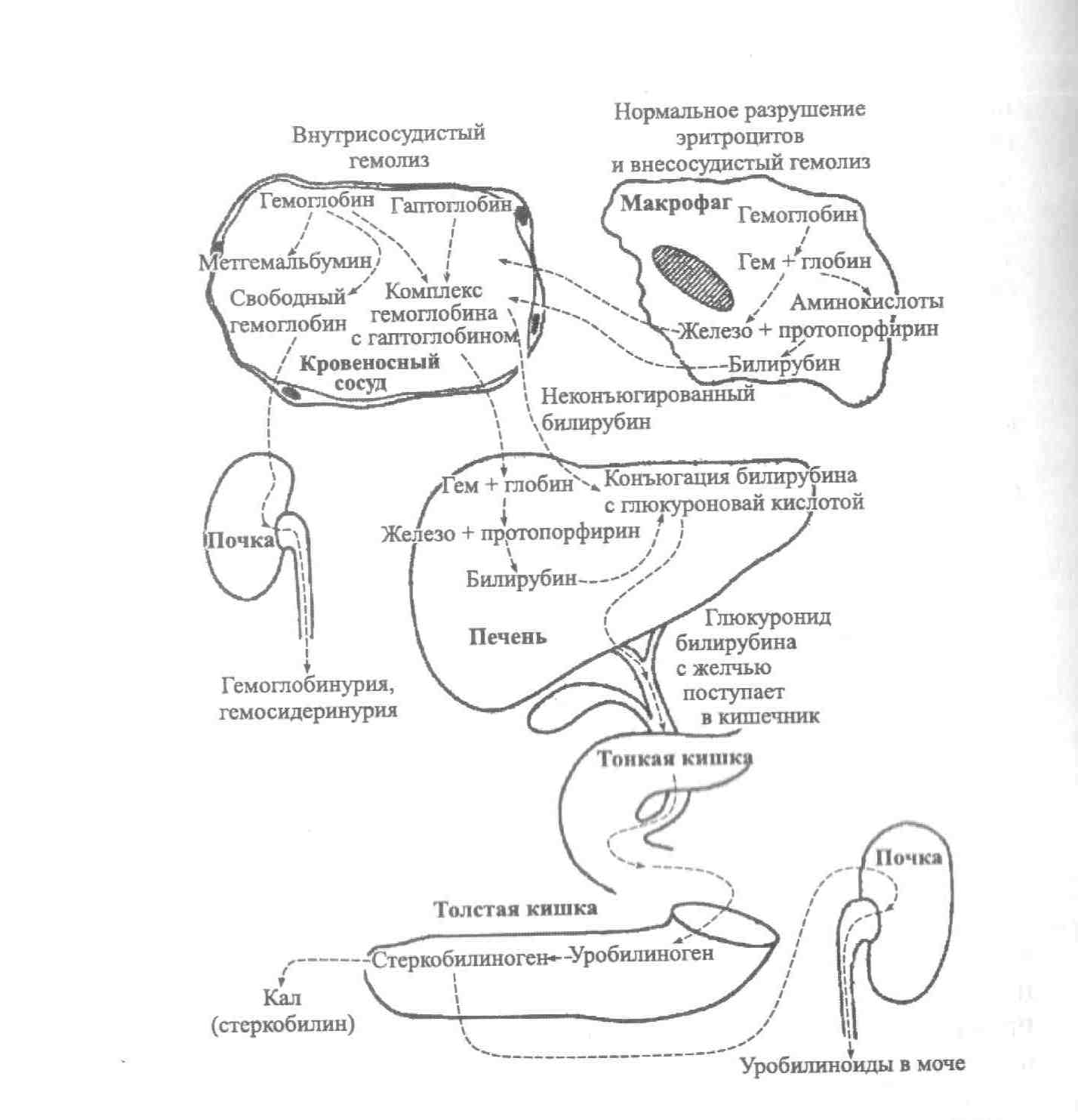
Диагностика гемолитической анемии проводится в два этапа. На первом этапе диагностируется непосредственно гемолиз, происходящий в сосудистом русле или в селезенке. На втором этапе проводятся многочисленные дополнительные исследования для определения причины разрушения эритроцитов.
Первый этап диагностики
Гемолиз эритроцитов бывает двух видов. Первый вид гемолиза называется внутриклеточным, то есть разрушение эритроцитов происходит в селезенке посредством поглощения дефектных эритроцитов лимфоцитами и фагоцитами. Второй вид гемолиза называется внутрисосудистым, то есть разрушение эритроцитов имеет место в кровеносном русле под действием циркулирующих в крови лимфоцитов, антител и комплемента. Определение вида гемолиза крайне важно, поскольку дает исследователю подсказку, в каком направлении далее продолжать поиски причины разрушения красных кровяных телец.
Подтверждение внутриклеточного гемолиза осуществляется при помощи следующих лабораторных показателей:
· гемоглобинемия – наличие свободного гемоглобина в крови вследствие активного разрушения эритроцитов;
· гемосидеринурия – наличие в моче гемосидерина – продукта окисления в почках избыточного гемоглобина;
· гемоглобинурия – наличие в моче неизмененного гемоглобина, признака крайне высокой скорости разрушения эритроцитов.
Подтверждение внутрисосудистого гемолиза осуществляется при помощи следующих лабораторных анализов:
· общий анализ крови – снижение количества эритроцитов иили гемоглобина, увеличение количества ретикулоцитов;
· биохимический анализ крови – увеличение общего билирубина за счет непрямой фракции.
· мазок периферической крови – при различных способах окраски и фиксации мазка определяется большинство аномалии строения эритроцита.
При исключении гемолиза исследователь переключается на поиск иной причины анемии.
Второй этап диагностики
Причин развития гемолиза огромное множество, соответственно их поиск может занять непозволительно много времени. В таком случае необходимо максимально детально выяснить анамнез заболевания. Иными словами, требуется выяснить места, которые посещал пациент в последние полгода, где работал, в каких условиях жил, очередность появления симптомов заболевания, интенсивность их развития и многое другое. Такая информация может оказаться полезной для сужения круга поиска причин гемолиза. При отсутствии таковой информации осуществляется ряд анализов на определение субстрата наиболее частых заболеваний, приводящих к разрушению эритроцитов.
Анализами второго этапа диагностики являются:
· прямой и непрямой тест Кумбса;
· циркулирующие иммунные комплексы;
· осмотическая резистентность эритроцитов;
· исследование активности ферментов эритроцита (глюкоза-6-фосфатдегидрогназа (Г-6-ФДГ), пируваткиназа и др.);
· электрофорез гемоглобина;
· проба на серповидность эритроцитов;
· проба на тельца Гейнца;
· бактериологический посев крови;
· исследование «толстой капли» крови;
· миелограмма;
· проба Хема, проба Хартмана (сахарозная проба).
Осмотическая резистентность эритроцитов
Снижение осмотической резистентности эритроцитов чаще развивается при врожденных формах гемолитических анемий, таких как сфероцитоз, овалоцитоз и акантоцитоз. При талассемии, напротив, наблюдается увеличение осмотической резистентности эритроцитов.
Исследование активности ферментов эритроцитов
С данной целью сначала осуществляют качественные анализы на наличие или отсутствие искомых ферментов, а затем прибегают к количественным анализам, осуществляемым при помощи ПЦР (полимеразной цепной реакции). Количественное определение ферментов эритроцитов позволяет выявить их снижение по отношению к нормальным значениям и диагностировать скрытые формы эритроцитарных ферментопатий.
Электрофорез гемоглобина
Исследование осуществляется с целью исключения как качественных, так и количественных гемоглобинопатий (талассемий и серповидноклеточной анемии).
Проба на серповидность эритроцитов
Сутью данного исследования является определение изменения формы эритроцитов по мере снижения парциального давления кислорода в крови. В случае если эритроциты принимают серповидную форму, то диагноз серповидноклеточной анемии считается подтвержденным.
Проба на тельца Гейнца
Целью данной пробы является обнаружение в мазке крови специальных включений, являющихся нерастворимым гемоглобином. Данная проба осуществляется для подтверждения такой ферментопатии как дефицит Г-6-ФДГ. Однако нужно помнить, что тельца Гейнца могут появиться в мазке крови при передозировке сульфаниламидов или анилиновых красителей. Определение данных образований осуществляется в темнопольном микроскопе или в обычном световом микроскопе при специальном окрашивании.
Бактериологический посев крови
Бак-посев проводится с целью определения видов циркулирующих в крови инфекционных агентов, которые могут взаимодействовать с эритроцитами и вызывать их разрушение прямым путем или посредством иммунных механизмов.
Исследование «толстой капли» крови
Данное исследование проводится с целью выявления возбудителей малярии, жизненный цикл которых тесно сопряжен с разрушением эритроцитов.
Миелограмма
Миелограмма является результатом пункции костного мозга. Данный параклинический метод позволяет выявить такие патологии как злокачественные заболевания крови, которые посредством перекрестной иммунной атаки при паранеопластическом синдроме разрушают и эритроциты. Помимо этого в пунктате костного мозга определяется разрастание эритроидного ростка, что свидетельствует о высоких темпах компенсаторной продукции эритроцитов в ответ на гемолиз.
Проба Хема. Проба Хартмана (сахарозная проба)
Обе пробы проводятся с целью определения длительности существования эритроцитов того или иного пациента. Для того чтобы ускорить процесс их разрушения, тестируемый образец крови помещают в слабый раствор кислоты или сахарозы, а затем оценивают процент разрушенных эритроцитов. Проба Хема считается положительной при разрушении более 5% эритроцитов. Проба Хартмана считается положительной, когда разрушается более 4% эритроцитов. Положительная проба свидетельствует о пароксизмальной ночной гемоглобинурии.
Помимо представленных лабораторных тестов для установления причины гемолитической анемии могут быть проведены другие дополнительные тесты и инструментальные исследования, назначаемые специалистом в области того заболевания, которое предположительно является причиной гемолиза.
Источник