Методическая разработка бронхиальная астма у детей
краевое государственное бюджетное
профессиональное образовательное учреждение
«Владивостокский базовый медицинский колледж»
Рассмотрено и согласовано
на заседании предметно-
цикловой комиссии
Протокол № ________
«___» ___________20 ___ г.
Председатель ПЦК
клинических
дисциплин
Радченко Т.В.________________
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
теоретического занятия
для обучающегося
Специальность 34.02.01. Сестринское дело
ПМ. 02 Участие в лечебно-диагностическом и реабилитационном процессах.
МДК 02.01 Сестринский уход при различных заболеваниях и состояниях.
Раздел 1. Оказание сестринской помощи пациентам в стационарных и амбулаторно-поликлинических условиях.
Тема 1. Сестринский уход при различных заболеваниях и состояниях пациентов терапевтического профиля
Тема 1.7 Сестринский уход при бронхиальной астме
2016 г
Методическая разработка подготовлена в соответствии с федеральным государственным образовательным стандартом по специальности среднего профессионального образования 34.02.01. Сестринское дело.
Материал разработан на основе характеристики профессиональной деятельности выпускников. Один из видов деятельности, к которому должен(а) быть готов(а)медицинская сестра, — это медицинская помощь пациентам различных возрастных групп терапевтического профиля.
Составитель: Васина Н.В., преподаватель высшей квалификационной категории
Рецензент:
Содержание
- Методический блок:
1.1.Обращение к обучающимся
1.2. Мотивация изучения темы
1.3. Цели обучения
2. Информационный блок:
2.1. Структура теоретической части:
2.2.1.Определение, факторы риска, клиника.
2.2.2.Методы обследования
2.2.3.Лечение, принципы ухода
3. Обобщение и систематизация изложенного материала
4. Список литературы
1.Методический блок
Уважаемый студент!
1.1. Материал в методической разработке построен таким образом, чтобы в результате изучения темы Вы умели проводить лечебно-диагностическую, профилактическую, санитарно-просветительскую работу с пациентами под руководством врача, знали факторы риска, проявления, осложнения заболеваний, особенности их течения особенно у лиц пожилого возраста.
1.2. Мотивация изучения данной темы обусловлена тем, что В России бронхиальная астма все больше привлекает внимание общественности.
Проблемы диагностики и лечения бронхиальной астмы приобрели международное значение. Статистические данные свидетельствуют о том, что в мире наблюдается неуклонный рост заболеваемости бронхиальной астмой, особенно у детей.
Наиболее распространена заболеваемость в районах с повышенной влажностью воздуха, в крупных городах.
В России заболеваемость бронхиальной астмой среди детей колеблется от 2% до 15%, а среди детей с хроническими рецидивирующими заболеваниями легких, больные бронхиальной астмой составляют 70%.
Среди взрослого населения цифры не утешительней, заболеваемость бронхиальной астмой составляет от 4% до 20% населения.
Излечима ли бронхиальная астма? Этот вопрос тревожит наших пациентов.
Бронхиальная астма – заболевание хроническое.
«Неправильный» ответ бронхов – явление генетически обусловленное, то есть имеется наследственная предрасположенность. Влиять на наследственность сегодня, не представляется возможным. Поэтому полного выздоровления достичь нельзя.
У пациентов всегда будет сохраняться возможность к «неправильной» реакции бронхов.
Тем не менее контролировать свое самочувствие, не допускать обострения болезни, бороться с воспалением, причем успешно, можно и нужно.
Если болезнь лечить грамотно, правильно проводить профилактику, то длительное время можно поддерживать качество жизни на высоком уровне.
Для более полного изучения дисциплины в помощь студентам создано методическое пособие, которое следует использовать как на практических занятиях, так и для самостоятельной работы студентов.
1.3. Цели обучения:
учебные:
-добиться прочного усвоения знаний
-логически рассуждать о факторах риска, проявлениях, осложнениях
— применять теоретические знания на практике;
развивающие:
-совершенствовать навыки самообразования, самореализации личности
— развивать культуру речи, память;
воспитательные:
— формировать общие человеческие ценности: гуманность, милосердие, сострадание, уважение к жизни и здоровью человека;
— развивать коммуникативные навыки и умение работать в команде.
После изучения темы Вы должны формировать общие и соответствующие профессиональные компетенции, уметь
осуществлять поиск и использование информации, необходимой для эффективного выполнения профессиональных задач, профессионального и личностного развития (ОК 4),
выполнять диагностические манипуляции самостоятельно в пределах своих полномочий (ПК 3.3);
использовать информационно-коммуникационные технологии в профессиональной деятельности (ОК 05);
— понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес (ОК 01);
знать
факторы риска, клинику заболеваний, особенности её течения у разных возрастных групп, методы обследования при различных патологиях.
Формируемые компетенции:
ПК 2.1. Представлять информацию в понятном для пациента виде, объяснять ему суть вмешательств
ПК 2.2. Осуществлять лечебно-диагностические вмешательства, взаимодействуя с участниками лечебного процесса.
ПК 2.3. Сотрудничать с взаимодействующими организациями и службами
ПК 2.4. Применять медикаментозные средства в соответствии с правилами их использования
ПК 2.5. Соблюдать правила пользования аппаратурой, оборудованием и изделиями медицинского назначения в ходе лечебно-диагностического процесса
ПК 2.6. Вести утвержденную медицинскую документацию
ПК 2.7. Осуществлять реабилитационные мероприятия
ПК 2.8. Оказывать паллиативную помощь.
- Информационный блок.
Теоретическая часть.
Сестринский уход при бронхиальной астме
Бронхиальная астма — хроническое рецидивирующее заболевание, в основе которого лежит изменённая реактивность бронхов, вызванная иммунологическими и неиммунологическими механизмами, и проявляющееся приступом удушья, вызванным бронхоспазмом, гиперсекрецией и отёком слизистой оболочки бронха.
По статистике бронхиальной астмой страдают от 3 до 10% населения.
Современная этиологическая классификация
бронхиальной астмы.
- Экзогенная (атопическая) бронхиальная астма, вызванная экзогенными этиологическими факторами (неинфекционными):
- бытовые аллергены (домашняя пыль, плесневые и дрожжевые грибы;
- пыльцевые аллергены (сорных злаков – тимофеевки, овсяницы; сорняков — полыни, лебеды, амброзии; деревьев – берёзы, ольхи, тополя);
- лекарственные аллергены (антибиотики, ферменты, иммуноглобулины, сыворотки, вакцины);
- пищевые аллергены (имеющие природный и синтетический краситель тартразин, а так же продукты, содержащие в свободном виде серотонин – чай, кофе, старый сыр, ананасы, бананы);
- профессиональные аллергены (пыль муки, кофейных зёрен, чешуйки телец и крыльев бабочек в шёлковой промышленности, соли платины в металлообрабатывающей промышленности, эпидермальные аллергены в животноводстве и т.д.)
- Эндогенная (неатопическая) бронхиальная астма, не имеющая в своей основе аллергической сенсибилизации, и не связанная с воздействием аллергена. В качестве этиологического фактора могут выступать:
- нарушения метаболизма арахидоновой кислоты («аспириновая астма»);
- эндокринные нарушения;
- нервно-психические нарушения;
- нарушения рецепторного и электролитного баланса дыхательных путей;
- физическая нагрузка.
3. Смешанная бронхиальная астма сочетает признаки экзогенной и эндогенной форм.
ПАТОГЕНЕЗ аллергической реакции при бронхиальной астме.
Выделяют 3 стадии.
- Иммунологическая – т.е. при первичном попадании аллергена в организм начинается активизация иммуноглобулинов, которые, соединяясь с аллергенами, образуют антитела.
- Патохимическая – заключается в том, что при повторном попадании аллергена в организм образуется комплекс АГ+АТ, который оседает на мембране тучной клетки шокового органа (слизистая оболочка бронхов). Тучная клетка открывается и выбрасывает медиаторы воспаления: ацетилхолин, серотонин, гистамин, брадикинин, лейкотриены, воспалительные простоглаидины, фактор, активизирующий тромбоциты.
- Патофизиологическая – развивается симптомокомплекс брохиальной астмы; приступ удушья, который возникает вследствие бронхоспазма, отёка слизистой бронхов, гиперсекреции.
Клиническая картина:
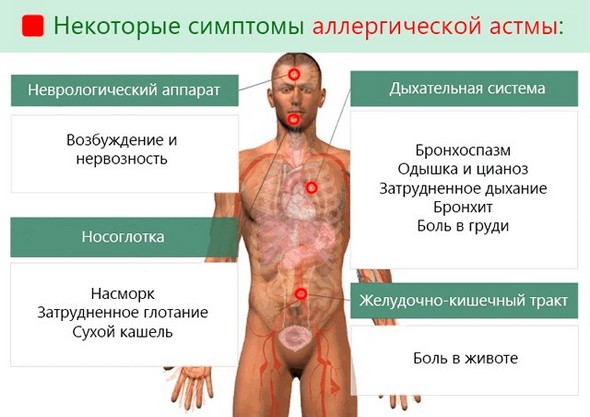
Нередко приступу предшествует так называемая аура, проявляющаяся мигренью, чиханием, чувством першения в горле, крапивницей, отёком Квинке, приступообразным кашлем, кожным зудом.
Приступ удушья – это:
- одышка на фоне резкого ограничения подвижности грудной клетки;
- свистящие дистанционные хрипы, меняющие свою интенсивность и локализацию после кашля;
- свистящие и жужжащие хрипы в лёгком при аускультации;
- кожные покровы бледные, сухие;
- в дыхании участвуют вспомогательные мышцы;
- приступ удушья всегда сопровождается тахикардией, глухостью тонов, загрудинными болями;
- больной принимает вынужденное положение (сидя, опёршись руками на край того, на чём сидит с наклоном вперёд);
- кашель чаще всего сухой, реже с вязкой, стекловидной мокротой.
Лечение приступа удушья:
- Больной принимает вынужденное положение: сидя, наклон вперед, опершись руками о край того, на чем сидит. И в таком положении, его необходимо транспортировать в отделение.
- Успокоить больного
- Обеспечить доступ свежего воздуха.
- Расстегнуть (по возможности снять) стесняющую одежду, горчичник на область бифуркации трахеи спереди, банки на межлопаточную область сзади, горячие ножные ванны.
- Обильное, теплое (горячее) питье, по возможности щелочное (горячее молоко, подогретая минеральная вода, раствор 2% соды, отхаркивающие травы).
- Увлажненный кислород
- Вибромассаж грудной клетки
- Сальбутамол (вентолин) под строгим контролем, прием препарата не более 4-5 раз в сутки, из-за опасности полной блокады β-рецепторов бронхиальной стенки.
- Преднизолон 5 мг на 1 килограмм веса (в 0,9%-200,0-400,0 мл раствора натрия хлорида внутривенно, капельно)
- Серетид (2 дозы) ингаляционный препарат, содержащий глюкокортикостероид (флутиказон пропионат) и бронходилятатор короткого действия (сальметерол), препарат подействует, если бронхи еще проходимы
- Если приступ не купируется, Преднизолон 30 мг порошком (независимо от времени суток, запить 0,5 литра молока) доза в 30 мг (6 таблеток) принимается в последующие дни до достижения терапевтического эффекта, затем, по схеме снижения глюкокортикоидов уменьшается на нет, а больной продолжает лечение ингаляционными глюкокортикоидами
Одним из тяжёлых осложнений является астматическое состояние, которое возникает вследствие блокады В2- рецепторов бронхиальной стенки.
ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ.
Основным критерием назначения антиастматических лекарственных средств при бронхиальной астме является степень её тяжести. При определении степени тяжести учитывается:
- Клинические признаки, характеризующие частоту, выраженность, время возникновения в течение суток эпизодов усиления симптомов, в т.ч. приступов удушья
- Результаты исследования пиковой скорости выдоха (ПСВ), измеряемой с помощью индивидуального пик-флоуметра
Пиковая скорость выдоха – это максимальная скорость, с которой воздух может выходить из дыхательных путей во время максимально быстрого и глубокого выдоха после полного вдоха.
(ПСВ вечером – ПСВ утром)× 100%.
Атопическая бронхиальная астма.
ЭТИОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ:
- Элиминационная терапия – это полное и постоянное прекращение контакта больного с аллергеном. Изоляция больного от окружающих его аллергенов (постоянная или временная перемена места жительства, работы).
- Безаллергенные палаты применяются в институте иммунологии ( Москва) с 1981 года в лечении больных с ингаляционной аллергией. Эти палаты снабжены тонкой системой очистки воздуха 5 раз в сутки. Воздух очищается от всех примесей и поступает в палату.
ПАТОГЕНЕТИЧЕСКОЕ ЛЕЧЕНИЕ
- Воздействие на иммунологическую фазу
Направлено на подавление образования антител (иммуноглобулинов Е) и соединения их с антигенами.
- Специфическая гипосенсибилизация (иммунотерапия).
Этот метод применяется при невозможности полного прекращения контакта с аллергеном. Используемые для иммунотерапии аллергены бывают различного вида:
# водно-солевые
# очищенные аллергены
# активные фракции аллергенов
# химические модифицированные аллергены
# обладающие усиленными иммуногенными и ослабленными аллергенными свойствами
# пролонгированные аллергены
Начинают введение аллергена с очень малой дозы (1:1000000 – 0,1 мл), в дальнейшем дозу увеличивают.
- Неспецифическая десенсибилизация
– это использование средств и методов, вызывающих снижение гиперсенсибилизации к аллергенам.
# разгрузочная диетотерапия;
# лечение гистоглобулином, аллергоглобулином по схеме;
# лечение адаптагенами, принимать в течение месяца:
- экстракт элеутерококка 30 капель x 3 раза в сутки
- сапарал (аралия маньчжурская) 0,05 г x 3 раза в сутки
- настойка китайского лимонника 30 капель x 3 раза в сутки
- настойка женьшеня 30 капель x 3 раза в сутки
- настойка радиолы розовой 30 капель x 3раза в сутки
- пантокрин 30 капель x 3 раза в сутки
- Воздействие на патохимическую фазу.
- Мембраностабилизирующие препараты, предупреждающие дегрануляцию тучных клеток:
- хромогликат натрия (интал, ифирал, кромолин, назалкром, оптикром)
- недокромил натрия (тайлед)
- кетотифен (задитен, позитан)
- Лечение глюкокортикоидами.
Механизм действия глюкокортикоидов:
- стабилизируют тучные клетки, предупреждая их дегрануляцию и выход медиаторов воспаления;
- увеличивают количество и чувствительность В2 адренорецепторов бронхов к бронхорасширящим воздейсвиям адреномиметиков и симпатолитиков;
- уменьшают отёк слизистой бронха.
Глюкокортикоидная терапия при бронхиальной астме используется в 2х вариантах:
I вариант – лечение ингаляционными формами
(выделяют два поколения ингаляционных глюкокортикоидов)
1е поколение:
Беклометазона дипропионат (бекломет, бекотид, беклокорт, альдецин)
(терапевтическая доза равна 400-800 мкг/сутки, 4 раза в день, поддерживающая доза 200-400 мкг/сутки при 2-кратном применении)
2е поколение:
будесонид (горакорт, пульмикорт)
ингакорт (флунизолид)
фликсотид (флютиказона пропионат)
терапевтическая доза 100-500 мкг 2 раза в сутки
Фликсотид обладает активностью в 18 раз больше дексаметазона, в 3 раза больше будесонида.
Побочные действия ингаляционных глюкокортикоидов:
- развитие фарингита, дисфонии, вследствие атрофии мышц гортани; кандидомикоза полости рта;
- системные побочные эффекты – кушингоидный синдром, угнетение гипофизарно-надпочечниковой системы, развитие остеопороза.
II вариант – лечение глюкокортикоидами внутрь и парентерально
(системная глюкокортикоидная терапия).
Системная глюкокортикоидная терапия проводится только по строгим показаниям:
- очень тяжёлое течение бронхиальной астмы при отсутствии эффекта от других методов лечения;
- кортикозависимая бронхиальная астма;
- астматический статус.
Используют три группы глюкокортикоидов:
1я группа – группа преднизолона:
- преднизолон (по 0,005 г таблетки, ампулы в 1 мл – 30 мг)
- метилпреднизолон (метипред, урбазон — таблетки 40 мг)
2я группа – группа триамцинолона:
- триамцинолон, кенакорт, полькортолон, беликорт (таблетки 40мг)
- кеналог (триамцинолон продлённого действия) 1 мл- 40мг
3я группа – группа дексаметазона:
- дексаметазон, дексон, дексазон (таблетки 0,005 г, ампулы 1-2 мл 0,4% — 4 и 8 мг)
Для лечения больных бронхиальной астмой наиболее приемлема группа преднизолона.
Побочные действия системного лечения глюкокортикоидами:
- ожирение (с перераспределением жира, преимущественно в области груди, живота, шейного отдела позвоночника, появление лунообразного лица)
- психозы, эмоциональная лабильность
- истончение, сухость кожи
- атрофия мышц
- остеопороз
- гипергликемия (стероидный сахарный диабет)
- артериальная гипертензия
- задержка натрия и отёки
- угнетение функции надпочечников
- Препараты, блокирующие действие медиаторов аллергии, воспаления, бронхоспазма
Антигистаминные средства (II поколение препаратов), применяются при поливалентной аллергии (вне приступа удушья)
- терфенафин (терфен, трилудан, телдан) по 0,06 г 2 раза в сутки
- астелизол (гисманал) 10 мг 1 раз в сутки (могут вызывать нарушения сердечного ритма, поэтому не принимаются при сопутствующих заболеваниях ССС)
- лератидин (кларитин) 0,01 г 2 раза в сутки
- акривастин (семпрекс) 1 капсула 2 раза в сутки
- цетиризин (зиртек) 10 мг 1 раз вечером
- Воздействие на патофизиологическую стадию.
- Бронходилятаторы
Селективные β2 адренорецепторы короткого действия:
- сальбутамол (вентолин) 100 мкг – 1-2раз в сутки
- вентодикс – 200-400 мкг – 2-4 раза в сутки
- сальмефамол – 200 мг — 2-4 раза в сутки
- тербутилин (бриканил) 250 мкг — 2-4 раза в сутки
- ипрадол – 200 мкг 2-4 раза в сутки
- Метилксантины
оказывают бронхорасширяющий эффект, улучшает почечный кровоток, усиливает диурез, понижает давление в МКК, улучшает функцию дыхательных мышц и диафрагмы, увеличивает частоту сердечных сокращений.
Пролонгированные теофиллины.
- нифил
- дилатрон
- эуфилонг
- филоконтин
Частота приёма – 1 раз в сутки
- Отхаркивающие средства и фитотерапия.
- Листья мать-и-мачехи, Трава душицы, Багульник, Березовые почки, Зверобой, Ромашка, Солодка (корни), Валериана (корни), Пустырник, Мята перечная
- Физиолечение.
- Электросон
- Электрофорез
- Ультразвук
- УФО грудной клетки
- Аэрофитотерапия
- Дыхательная гимнастика
- Барокамера
- Ультрафиолетовое облучение крови (УФОК)
- Лечение лазером (внутривенное)
- Ингаляции
- Массаж грудной клетки
- спелеокамера
Заключение (повторение основных положений занятия, обобщение изложенного, установление связей изложенного с последующим материалом, практические указания студентам)
Оснащение занятия: ПК; мультимедийный проектор;
Литература
- 1. Смолева Э.В. Сестринское дело в терапии с курсом первичной медицинской помощи. – Изд. 5-е. – Ростов н/Д.: Феникс, 2007. Стр. 105-113
- Лекции
Смоленское областное государственное бюджетное профессиональное образовательное учреждение
«Вяземский медицинский колледж имени Е.О. Мухина»
Опорный конспект лекции
ПМ.02. Участие в лечебно-диагностическом и реабилитационном процессах
МДК. 02.01.01. Особенности оказания сестринской помощи детям.
Специальность:
34.02.01. Сестринское дело – базовый уровень СПО
Тема: «Бронхиальная астма у детей»
Разработала: Мыринова Светлана
Николаевна, преподаватель
профессиональных модулей
г. Вязьма
2017 год
Рассмотрен
на заседании ЦМК специальных дисциплин № 2
протокол № 7
от 03 февраля 2017 г.
Председатель ЦМК специальных дисциплин № 1
_________________________
«Утверждаю»
Зам. директора по УВР СОГБПОУ «Вяземский медицинский колледж имени Е.О. Мухина»
____________________
06 февраля 2017 г.
Опорный конспект лекции по теме «Бронхиальная астма у детей» разработан в помощь обучающимся при проведении теоретического занятия по ПМ.02. Участие в лечебно-диагностическом и реабилитационном процессах МДК. 02.01.01. Особенности оказания сестринской помощи детям согласно ФГОС по специальности 34.02.01. Сестринское дело – базовый уровень СПО.
Разработала: Мыринова С.Н., преподаватель педиатрии СОГБПОУ «Вяземский медицинский колледж имени Е.О Мухина».
План лекции:
Этиология бронхиальной астмы.
Патогенез бронхиальной астмы.
Клиника бронхиальной астмы.
Диагностика бронхиальной астмы.
Лечение бронхиальной астмы.
Профилактика бронхиальной астмы.
Бронхиальная астма — это хроническое заболевание, характеризующееся периодически возникающими приступами экспираторной одышки (удушья), связанными с нарушением бронхиальной проходимости.
В детском возрасте выделяют три основные формы бронхиальной астмы:
1) атоническую;
2) инфекционно-аллергическую;
3) смешанную.
Этиология. В развитии атопической формы имеет значение сенсибилизация к неинфекционным аллергенам, к которым относятся пищевые и лекарственные аллергены, домашняя пыль, пыльца растений, шерсть и перхоть животных. Особую роль в возникновении инфекционно-аллергической формы играют вирусы (гриппа, парагриппа, РС-вирусы), бактерии и грибы. Развитию заболевания способствуют неблагоприятные психогенные и метеорологические воздействия, черезмерная физическая нагрузка.
Патогенез. В развитии всех форм бронхиальной астмы важное значение имеют аллергические механизмы. Склонность к аллергическим реакциям в значительной мере определяется наследственной предрасположенностью.
Приступ бронхиальной астмы обусловлен обструкцией дыхательных путей вследствие повышенной чувствительности трахеи и бронхов к различным раздражителям. Нарушение проходимости бронхов связано с бронхоспазмом, воспалительным отеком слизистой оболочки, обструкцией мелких бронхов вязкой, плохо эвакуируемой мокротой.
Клиника. В течении заболевания выделяют следующие периоды:
1) предвестников;
2) приступный;
3)послеприступный;
4) межприступный.
Период предвестников наступает за несколько минут, иногда дней до приступ а и характеризуется появлением беспокойства, раздражительности, нарушением сна. Нередко отмечаются чихание, зуд глаз и кожи, заложенность и серозные выделения из носа, навязчивый сухой кашель, головная боль.
Приступ удушья характеризуется ощущением нехватки воздуха, сдавлением в груди, выраженной экспираторной одышкой. Дыхание свистящее, хрипы слышны на расстоянии. Маленькие дети испуганы, мечутся в постели, дети старшего возраста принимают вынужденное положение — сидят, наклонившись вперед, опираясь локтями на колени, ловят ртом воздух. Речь почти невозможна. Лицо бледное, с синюшным оттенком, покрыто холодным потом. Крылья носа раздуваются при вдохе. Грудная клетка в состоянии максимального вдоха, в дыхании участвует вспомогательная мускулатура. Мокрота при кашле отделяется с трудом, вязкая, густая. При перкуссии определяется коробочный звук. Аускультативно на фоне жесткого или ослабленного дыхания выслушивается большое количество сухих свистящих хрипов, нередко — крепитация. Тоны сердца приглушены, тахикардия. в раннем возрасте У детей преобладают отек и гиперсекреция, поэтому приступ удушья развивается относительно медленно, протекает более продолжительно и тяжело.
При легком течении заболевания приступы редкие, 1-2 раза в год, легко купируются. Среднетяжелые приступы возникают 1 раз в месяц, купируются применением противоастматических средств, нередко вводимых парентерально. При тяжелом течении приступы удушья частые, длительные, трудно купируются и переходят в астматический статус, при котором приступ не удается купировать в течение 6-8 часов и более.
Развитие астматического статуса характеризуется нарастанием дыхательной недостаточности, при этом выслушивается большое количество сухих и/или влажных хрипов. Постепенно дыхание становится ослабленным, исчезают хрипы в легких — формируется «немое» легкое. При прогрессировании заболевания развивается гипоксемическая кома.
В послеприступном периоде состояние больного постепенно улучшается, но в течение нескольких дней сохраняется влажный кашель с отхождением светлой слизистой мокроты, могут прослушиваться хрипы.
Диагностика. В общем анализе крови характерна эозинофилия. В мокроте обнаруживают пласты и гранулы эозинофилов, вытесненные из разрушенных клеток (кристаллы Шарко-Лейдена). В крови повышен уровень иммуноглобулинов Е. Длявыявления специфического аллергена в межприступный период проводят кожные пробы с аллергенами. При необходимости — провокационные пробы.
Лечение. В лечении бронхиальной астмы выделют следующие этапы:
1) проведение терапевтических мероприятий, направленных на купирование приступа;
2) противорецидивное лечение;
3) специфическая иммунотерапия.
Для купирования приступа применяют следующие препараты: адреналин, эуфиллин, сальбутамол, изадрин, теофиллин, теофедрин,солутан, беродурал и др. Оказание неотложной помощи при приступе бронхиальной астмы проводят с учетом данных о дозах и сроках ранее применявшихся препаратов, тяжести резвившегося приступа. Для купирования легких приступов бронхолитические средства используют в виде ингаляций или внутрь. При среднетяжелом приступе бронхолитики применяют в основном парентерально. В случае их неэффективности подкожно вводят 0,1% раствор адреналина, через 15 минут – 5% раствор эфедрина (в возрастной дозировке). Если эффекта нет, переходя т к внутривенному введению 2,4% раствора эуфиллина, в тяжелых случаях прибегают к парентеральному введению преднизолона (3-5 мг/кг массы). Проводится оксигенотерапия; показаны антигистаминные средства, транквилизаторы, муколитики и протеолитические ферменты. При выявлении признаков иммунологической недостаточности используют иммуностимулирующие препараты.
При пищевой бронхиальной астме особое значение в лечении имеет соблюдение безаллергенной диеты, разгрузочная диетотерапия, назначение сорбентов, кетотифена.
Лечение больных с тяжелым течением заболевания проводится в отделении интенсивной терапии.
В послеприступном периоде бронхиальной астмы больного переводят на медикаментозное лечение в амбулаторных условиях. На этом этапе детей и родителей необходимо обучить правильному выполнению ингаляций, убедить в необходимости точного соблюдения рекомендаций.
Профилактика. Первичная профилактика бронхиальной астмы заключается в наблюдении за детьми, страдающими обструктивным бронхитом, бронхиолитом, стенозирующим ларингитом, пищевой и лекарственной аллергией. Вторичная профилактика направлена на предупреждение приступов у больных бронхиальной астмой.
Источники информации:
Основная литература
Тульчинская В.Д. Сестринский уход в педиатрии: учебное пособие / В.Д. Тульчинская, Н.Г. Соколова. – Ростов н/Д: Феникс, 2017, с. 89 — 92.
Дополнительная литература
Тульчинская В.Д. Сестринская помощь детям/ В.Д. Тульчинская. – Ростов н/Д: Феникс,2015, с.70 – 78.
Тульчинская В.Д. Сестринское дело в педиатрии / В.Д. Тульчинская, Н.Г. Соколова, Н.М. Шеховцева; под ред. Р.Ф. Морозовой. – Изд.19-е испр. – Ростов н/Д: Феникс, 2014, с. 91 – 117.
7