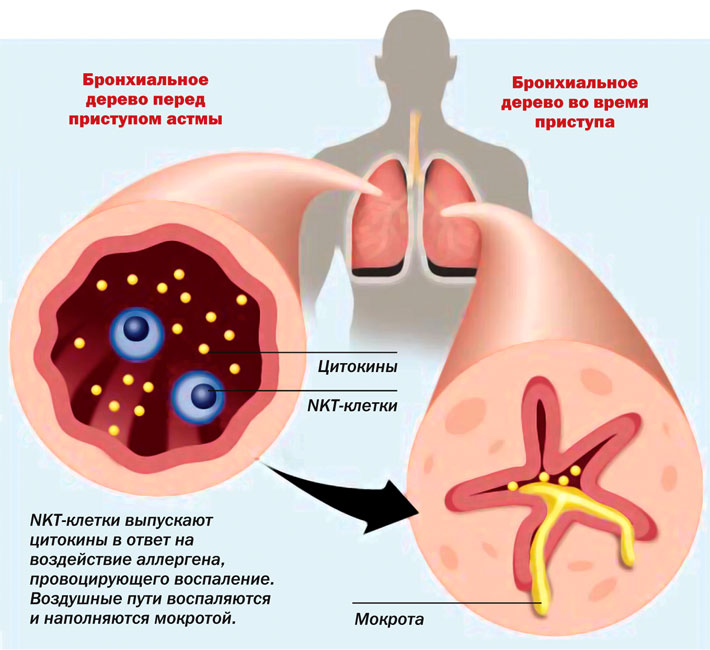
Клинические критерии тяжести бронхиальной астмы

КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Характеристика тяжести бронхиальной астмы у детей.
Согласно существующей классификации выделяют три степени тяжести бронхиальной астмы:
1. Легкая степень.
2. Среднетяжелая степень.
3. Тяжелая степень.
При решении вопроса о тяжести бронхиальной астмы необходимо учитывать:
♦ анамнез заболевания (частота, тяжесть, длительность приступов удушья и их эквивалентов, эффективность лечебных препаратов и процедур);
♦ данные физикального обследования;
♦ данные инструментального обследования;
♦ результаты лабораторного обследования.
1. Легкая степень:
Характеризуется редкими приступами (реже 1 раза в месяц), сравнительно быстро исчезающими в результате лечения. В периоде ремиссии общее состояние не страдает. Показатели внешнего дыхания колеблются в пределах возрастной нормы.
2. Среднетяжелая степень:
Приступы удушья повторяются до 3-4-х раз в месяц. Протекают с выраженными нарушениями функции дыхания и кровообращения: тахипное, тахикардия, приглушение тонов сердца, отчетливо регистирируется колебание максимального артериального давления во время дыхательного цикла — его повышение во время выдоха и снижение при вдохе. Показатели функции внешнего дыхания составляют от 60 до 80%.
Тяжелая степень:
Характеризуется частыми (несколько раз в неделю) приступами удушья, возникающими на фоне выраженного вздутия легких, одышки и тахикардии. Пациенты принимают вынужденное положение. Кожные покровы бледно-серого цвета, выражен периоральный цианоз, цианоз губ, ушных раковин, кистей рук. Кашель малопродуктивный, выдох шумный, продолжительный, появляется втяжение грудной клетки во время вдоха, в акте дыхания участвует вспомогательная мускулатура. Показатели функции внешнего дыхания составляют менее 60%.
Таблица 20
| Критерии тяжести | Легкая | Среднетяжелая | Тяжелая |
| Частота приступов | Не чаще 1 раза в месяц | 3-4 раза в месяц | Несколько раз в неделю или ежедневно |
| Клиническая характеристика приступов | Эпизодические, быстро исчезающие, легкие | Отчетливые нарушения функции внешнего дыхания | Постоянное наличие симптомов, астматические состояния |
| Ночные приступы | Отсутствуют или редкие | 2-3 раза в неделю | Почти ежедневно |
| Переносимость физической нагрузки и нарушение сна | Не изменены | Умеренно нарушены. | Значительно нарушены |
| Показатели пикфлоуметрии | 80% и более | 60-80% | менее 60% |
| Характеристика периодов ремиссии | Симптомы отсутствуют, Нормальная функция Внешнего дыхания | Неполная клинико-функциональная ремиссия | Неполная клинико- функциональная ремиссия (дыха- тельная недостаточ- ность разной степе- ни выраженности) |
| Длительность периодов ремиссии | 3 и более месяцев | менее 3-х месяцев | 1-2 месяца |
| Физическое развитие | Нормальное | Нормальное | Возможно отставание и дисгармоничность |
| Способ купирования приступов | Спонтанно либо однократный прием ингаляционных бронхолитиков | Бронхолитиками (в ингаляциях и парентерально), по показаниям — корти- костероидами (паренте- рально). | Бронхоспазмолитиками парентерально, в сочетании с кортикостероидами в условиях стационара |
| Базисная противовоспали- тельная терапия | Кромогликат натрия 4 раза в сутки или Недокромил натрия 2 раза в сутки | Кромогликат натрия 4 раза в сутки или недок- ромил натрия 2-4 раза в сутки, при неэффектив- ности через 6-8 недель замена на ингаляцион- ные кортикостероиды | Ингаляционные и системные корти- костероиды |
Основные принципы лечения:
Цель:
1. Определение и исключение воздействия аллергизирующих факторов.
2. Ликвидация или уменьшение клинических проявлений заболевания.
3. Уменьшение частоты и выраженности обострений.
4. Нормализация или улучшение показателей функции внешнего дыхания.
5. Восстановление и поддержание жизненной активности, в том числе переносимости физических нагрузок.
6. Выбор адекватной терапии.
7. Отмена или снижение потребности в бронхолитической терапии.
8. Предотвращение побочных эффектов лекарственной терапии.
9. Обучение пациентов умению управлять своим состоянием.
10. Предупреждение инвалидизации.
11. Предотвращение развития угрожающих жизни состояний и летальных исходов.
Главная цель лечения бронхиальной астмы — это контроль астматических проявлений.
Контроль достигается с помощью применения двух основных групп лекарственных средств:
1. Препараты для неотложной помощи (быстродействующие бронхорасширяющие средства, которые позволяют быстро прекратить или уменьшить приступ).
2. Препараты для длительного контроля (противовоспалительные средства, которые предотвращают появление симптомов и развитие обострений).
1. Препараты для неотложной помощи:
Вентолин (салъбутамол), тербуталин (бриканил), фенотерол — ингаляционные быстродействующие бронхорасширяющие средства — рУадреномиметики короткого действия ф2-агонисты), в высоких концентрациях попадают прямо в дыхательные пути, оказывая положительный лечебный эффект и не вызывая побочных действий на другие органы.
Основной их недостаток — короткая продолжительность действия от 4 до 6 часов.
В последние годы созданы пролонгированные ингаляционные бронхорасширяющие средства: салъметерол, формотерол, савентон — эффект продолжается до 12-14 часов, но, в отличие от сальбутамола, беротека и алупента, он наступает не так быстро, поэтому в критических ситуациях их применять нецелесообразно!
2. Препараты, оказывающие бронхолитический эффект:Эуфиллин, теофиллин — занимают особое место в ряду лекарственных средств, оказывающих выраженный бронхолитический эффект: они расширяют коронарные и почечные сосуды, снижают давление в малом круге кровообращения, возбуждают дыхательный центр, способствуют уменьшению дыхательной и сердечно-сосудистой недостаточности. Должны использоваться с осторожностью в связи с кумулирующим действием. Возможные побочные эффекты при применении эуфиллина: интоксикация, тошнота, рвота, тахикардия, гипотония, аритмия, судороги. Для предупреждения кумулирующего действия необходимо регулярное определение концентрации эуфиллина в крови. Детям от 3 до 14 лет доза эуфиллина составляет 10-15 мг/кг массы, до 3-х лет — 5-10 мг/кг массы (пиковая концентрация в крови при приеме внутрь достигается спустя 2 часа после приема, в свечах — через 2,5 часа). В последнее время появились новые препараты этой группы — пролонгированного действия: эуфилонг, унифил — прием 1 раз в сутки; теодур, теопэк, дурофиллин, слофиллин — 2 раза в сутки, что позволяет снизить кратность приема.
3. Препараты для длительного контроля астмы:Беклометазон (бекотид), триамцинолон ацетонид, флуни-залид, будесонид — противовоспалительные средства (ингаляционные кортикостероиды). В настоящее время они наиболее эффективны для длительного и поддерживающего лечения. Особенно эффективен будесонид — препарат нового поколения, который является прологированным глюкокортикоидом, обладает высокой местной противовоспалительной и противоаллергической активностью. За счет создания высокой локальной концентрации препарата, непосредственного воздействия на дыхательные пути и быстрой инактивации в печени он не вызывает побочных эффектов, характерных для глюкокортикоидов.
4. Препараты профилактического действия:
Кромогликат натрия (интал), его производные недокромил натрия и кетотифен (задитен) — оказывают хороший клинический эффект, удлиняют ремиссии, уряжают приступы и способствуют более легкому их течению. Их профилактическое действие связывают со способностью блокировать кальций-транспортные каналы и поступление ионов кальция в клетку, без чего не происходит высвобождения медиаторов аллергии. Препарат назначается детям до 7 лет — по 1 вдоху 3-4 раза в день, старше 7 лет — по 2 вдоха 3-4 раза в день в течение 6 месяцев.
Интал особенно эффективен при атопической форме бронхиальной астмы.
Ингаляционные лекарственные средства для купирования приступов бронхиальной астмы выпускаются в виде:
♦ дозированных аэрозолей в баллончиках;
♦ дозированных аэрозолей, активируемых дыханием;
♦ ингаляторов сухого порошка.
Детям лучше использовать дозированные аэрозоли со спейсером, лицевой маской или распылителем (небулайзером).
Дата добавления: 2014-01-11; Просмотров: 2847; Нарушение авторских прав?
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Рекомендуемые страницы:
Читайте также:
I. Проблема заболевания
Бронхиальная
астма является распространенным
заболеванием. Эпидемиологические
исследования последних лет свидетельствуют
о том, что от 4 до 10% населения планеты
страдают бронхиальной астмой различной
степени выраженности. В детской популяции
этот процент повышается до 10 — 15%. Несмотря
на четкое определение болезни, достаточно
яркие симптомы и большие возможности
функциональных методов исследования,
бронхиальную астму диагностируют как
различные формы бронхита и, как следствие
этого, неэффективно и неадекватно лечат
курсами антибиотиков и противокашлевых
препаратов. У 3-х из 5-ти больных бронхиальную
астму диагностируют на поздних стадиях
болезни. Таким образом, распространенный
тезис о том, что «все, что сопровождается
свистящими хрипами, еще не является
бронхиальной астмой», необходимо
изменить, так как более подходящей
точкой зрения является следующая — «все,
что сопровождается свистящими хрипами,
следует считать астмой до тех пор, пока
не будет доказано обратное».
II.
Определение: бронхиальная
астма
— хроническое заболевание дыхательных
путей, в котором принимают участие
многие клетки: тучные клетки, эозинофилы
и Т-лимфоциты. У предрасположенных лиц
это воспаление приводит к повторным
эпизодам хрипов, одышки, тяжести в
грудной клетке и кашлю, особенно ночью
иили ранним утром. Эти симптомы
сопровождаются распространенной, но
вариабельной обструкцией бронхиального
дерева, которая, по крайней мере частично
обратима, спонтанно или под влиянием
лечения. Воспаление также вызывает
содружественное увеличение ответа
дыхательных путей на различные стимулы.
Ключевые положения определения бронхиальной астмы:
1.
Бронхиальная астма — хроническое
персистирующее воспалительное заболевание
дыхательных путей вне зависимости от
тяжести течения.
2.
Воспалительный процесс приводит к
гиперреактивности бронхов, обструкции
и появлению респираторных симптомов.
3.
Обструкция дыхательных путей бывает
четырех форм:
—
острая бронхоконстрикция вследствие
спазма гладких мышц;
—
подострая — вследствие отека слизистой
дыхательных путей;
—
склеротическая — склероз стенки бронхов
при длительном и тяжелом течении
заболевания.
4.
Атопия, генетическая предрасположенность
к продукции иммуноглобулинов класса
Е.
III. Критерии постановки диагноза бронхиальной астмы:
1.
Анамнез
и оценка симптомов.
Наиболее распространенными симптомами
заболевания являются эпизодические
приступы удушья, одышки, появление
свистящих хрипов, ощущение тяжести в
грудной клетке, а также кашель. Однако
сами по себе эти симптомы еще не являются
диагнозом. Важный клинический маркер
бронхиальной астмы — исчезновение
симптомов спонтанно или после применении
бронходилататоров и противовоспалительных
препаратов. При оценке и сборе анамнеза
значение придается следующим фактам:
повторные обострения, чаще всего
провоцируемые аллергенами или
неспецифическими стимулами — холодным
и влажным воздухом, физической нагрузкой,
различными запахами, плачем, смехом или
вирусной инфекцией, а также сезонная
вариабельность симптомов и наличие
атопических заболеваний у больного или
его родственников.
2.
Клиническое
обследование.
Поскольку симптомы астмы меняются в
течение дня, при физикальном обследовании
врач может и не выявить при осмотре
характерных признаков болезни. При
обострении бронхиальной астмы больного
имеются симптомы астмы, то вероятность
клинических проявлений, таких как
одышка, раздутие крыльев носа при вдохе,
прерывистая речь, возбуждение, включение
вспомогательной дыхательной мускулатуры,
положение ортопноэ, постоянный или
прерывающийся кашель достаточно высока.
Аускультативно врач чаще всего выслушивает
сухие хрипы. Однако необходимо помнить,
что у некоторых больных даже в период
обострения при аускультации хрипы могут
не выслушиваться, в то время как с помощью
объективных исследований будет
зарегистрирована значительная
бронхообструкция, вероятно, за счет
преобладающего вовлечения в процесс
мелких дыхательных путей.
3.
Исследование
функции внешнего дыхания
значительно облегчает постановку
диагноза. Измерение функции внешнего
дыхания обеспечивает объективную оценку
бронхообструкции, а измерение ее
колебаний — непрямую оценку гиперреактивности
дыхательных путей. Существует широкий
диапазон различных методов для оценки
степени бронхиальной обструкции, но
наиболее широкое применение получили
— измерение объема форсированного выдоха
за 1 секунду (ОФВ1) и связанное с ним
измерение форсированной жизненной
емкости легких (ФЖЕЛ), а также измерение
форсированной (пиковой) скорости выдоха
(ПСВ). Важным диагностическим критерием
является значительное увеличение ОФВ1
(более 12%) и ПСВ (более 15%) после ингаляции
бета-2-агонистов короткого действия.
Необходимые приборы: спирометры,
позволяющие определить форсированную
жизненную емкость легких и объем
форсированного выдоха за 1 секунду. Эти
приборы в первую очередь применяются
в поликлиниках и стационарах.
Пикфлоуметрия
— наиболее важное нововведение в
диагностике и контроле бронхиальной
астмы.
Мониторирование
астмы с помощью пикфлоуметра дает
следующие возможности врачу:
—
определение обратимости бронхиальной
обструкции;
—
оценка тяжести течения заболевания;
—
оценка гиперреактивности бронхов;
—
прогнозирование обострений астмы;
—
определение профессиональной астмы;
—
оценка эффективности лечения.
Каждому
больному бронхиальной астмой показана
ежедневная пикфлоуметрия.
4.
Оценка
аллергологического статуса:
наряду с оценкой симптомов, анамнеза
физикальных данных и показателей функции
внешнего дыхания, для постановки диагноза
имеет большое значение изучение
аллергологического статуса. Наиболее
часто используются скарификационные,
внутрикожные и уколочные (прик-тест)
тесты. Однако в ряде случаев кожные
тесты приводят к ложнонегативным или
ложнопозитивным результатам. Поэтому
часто проводится исследование
специфических ИгЕ-антител в сыворотке
крови. Итак, диагностика астмы строится
на основании анализа симптомов и
анамнеза, а также исследовании функции
внешнего дыхания и данных аллергообследования.
Наиболее важными легочными функциональными
тестами являются выявление ответа на
ингаляции бета-2-агонистов, изменение
вариабельности бронхиальной проходимости
с помощью мониторирования пиковой
скорости выдоха (ПСВ), провокации с
помощью физической нагрузкой у детей.
Важным дополнением к диагностике
является определение аллергологического
статуса.
5.
С целью дифференциальной диагностики
необходимы: рентгенография легких, ЭКГ,
клинический анализ крови мокроты.
Затруднения
при диагностике:
как было уже сказано выше, бронхиальную
астму довольно часто неправильно
диагностируют, и, как следствие этого,
назначают неправильную терапию. Особенно
трудно диагностировать астму у детей,
пожилых людей, а также при воздействии
профессиональных факторов риска,
сезонной астме и при кашлевом варианте
астмы.
Астма
детского возраста.
Диагностика астмы у детей представляет
чаще всего большие трудности, так как
эпизоды свистящих хрипов и кашель —
наиболее частые симптомы при детских
болезнях. Помощь в постановке диагноза
оказывает выяснение семейного анамнеза,
атонического фона. Повторные приступы
ночного кашля у детей, в остальном
практически здоровых, почти наверняка
подтверждает диагноз бронхиальной
астмы. У некоторых детей симптомы астмы
провоцирует физическая нагрузка. Для
постановки диагноза необходимо
исследование ФВД с бронходилататором,
спирометрический тест с физической
нагрузкой, обязательное аллергообследование
с определением общего и специфического
ИгЕ, постановка кожных проб.
Астма
у пожилых.
Другой группой больных, в которой диагноз
астмы (при позднем начале) врач или не
ставит или пропускает, оказались люди
пожилого возраста. В пожилом возрасте
затруднена не только диагностика астмы,
но и оценка тяжести ее течения. Тщательный
сбор анамнеза, обследование, направленное
на исключение других заболеваний,
сопровождающихся подобной симптоматикой
и прежде всего ИБС с признаками
левожелудочковой недостаточности, а
также функциональные методы исследования,
включающие также регистрацию ЭКГ и
проведение рентгенологического
исследования, обычно проясняют картину.
Для постановки диагноза бронхиальной
астмы необходима пикфлоуметрия с
определением утренней и вечерней ПСВ
в течение 2 — 3 недель, проведение ФВД с
пробой с бронхолитиком.
Профессиональная
астма.
Диагноз профессиональной астмы также
представляет определенную сложность.
Известно, что многие химические соединения
вызывают астму, присутствуя в окружающей
среде. Они варьируют от высокоактивных
низкомолекулярных соединений, таких
как изоцианаты, до известных иммуногенов,
таких как соли платины, растительных
комплексов и продуктов животного
происхождения. Для постановки диагноза
нужен четкий анамнез: отсутствие
симптомов до начала работы, подтвержденная
связь между развитием симптомов астмы
на рабочем месте и их исчезновением
после ухода с данного рабочего места.
Успешно подтвердить диагноз бронхиальной
астмы можно при помощи исследования
показателей функции внешнего дыхания:
измерения ПСВ на работе и вне рабочего
места, проведение специфических
провокационных тестов. Следует учитывать,
что даже при прекращении воздействия
повреждающего агента сохраняются и
продолжают ухудшаться течение бронхиальной
астмы. Поэтому очень важна ранняя
диагностика профессиональной астмы,
прекращение контакта с повреждающим
агентом, а также рациональная
фармакотерапия.
Сезонная
астма.
Сезонная астма обычно связана с
аллергическим ринитом. В период между
сезонами симптомы бронхиальной астмы
могут полностью отсутствовать. При
постановке диагноза большое значение
имеет анамнез и углубленное
аллергообследование, а также измерение
показателей ФВД и проведение ингаляционных
тестов с бета-2-агонистами в период
обострения.
Кашлевой
вариант.
Кашлевой вариант астмы представляет
значительную трудность в диагностике
данного заболевания. Кашель практически
является основным, а иногда и единственным
симптомом. У этих больных кашель часто
возникает в ночные часы и, как правило,
не сопровождается свистящими хрипами.
При постановке диагноза бронхиальной
астмы необходимо проведение
аллергообследования с проведением
кожных тестов и определением уровня
общего и специфического ИгЕ, а также
ФВД с проведением тестом с бета-2агонистами
или провокационные тесты с метахолином
или гистамином.