Клиническая иммунология бронхиальная астма
ЧТО ТАКОЕ БРОНХИАЛЬНАЯ АСТМА?
– это хроническое заболевание, при котором в стенке бронха развивается аллергическое воспаление. Это воспаление чаще возникает в результате действия аллергенов, других веществ.
Именно воспаление приводит к симптомам болезни – затрудненному дыханию или даже удушью, кашлю, появлению хрипов в груди, что является следствием сужения дыхательных путей из-за развития спазма мышц бронхов (бронхоспазм), отека их слизистой оболочки и появления густой, вязкой слизи в их просвете. Все это – следствие воспалительного процесса.
Приступ астмы характеризуется коротким вдохом и удлиненным выдохом. Воздух с трудом проходит при вдохе в бронхи и с трудом выходит, создавая характерное шумное, «свистящее» дыхание, нередко слышимое на расстоянии. Дыхание учащается, одышка усиливается при нагрузке или при разговоре.
Приступы бронхиальной астмы возникают как днем, так и в течение ночи. Тяжелые затяжные приступы могут перейти в астматическое состояние – один из наиболее грозных вариантов течения болезни.
Когда симптомы бронхиальной астмы отсутствуют – этот период расценивается как ремиссия. Не выздоровление от астмы, а именно ремиссия (от латинского слова remissio – уменьшение, ослабление).
Мы уже говорили, что астма – хроническое заболевание и если приступов нет даже в течение нескольких месяцев или лет, можно говорить о длительной ремиссии, а не о полном выздоровлении ребенка. Он может прекрасно себя чувствовать, вести практически нормальный образ жизни, но склонность бронхов к бронхоспазму у подавляющего большинства пациентов остается практически на всю жизнь. Как только мы с вами об этом забываем, так эта коварная болезнь норовит вернуться.
Нужно еще помнить о том, что ремиссия может быть клиническая, то есть наступившая после успешного курса лечения или благоприятного изменения образа жизни, и фармакологическая – на фоне приема лекарственных препаратов. Конечно, клиническая ремиссия лучше, чем фармакологическая.
Но запомните! Если без лечения приступы (пусть по вашему мнению и нетяжелые) повторяются вновь и вновь или острых приступ удушья нет, а малыш кашляет по ночам, врач при осмотре выслушивает у него хрипы, исследование функции дыхания подтверждает, что бронхи сужены – может развиться хроническое аллергическое воспаление слизистой бронхов.
Именно аллергическое, а не инфекционное, которое требует лечения антибиотиками. Хроническое аллергическое воспаление слизистой оболочки при бронхиальной астме приводит к необратимым изменениям в стенке бронхов, а необратимые изменения, как вы понимаете, лечить поздно!
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ
Риск заболеть астмой существенно выше, если родственники (не только родители) страдали или страдают бронхиальной астмой. И не только астмой.
Такие заболевания как нейродермит, крапивница, сезонное воспаление слизистой носа и глаз, пищевая или лекарственная аллергия имеют прямое отношение к риску возникновения бронхиальной астмы.
К счастью, астма не относится к тем заболеваниям, которые обязательно проявятся в следующем поколении. Это объясняется тем, что наследуется не сама астма, а особенность иммунной системы. Иммунная система существует для защиты организма от воздействия чуждых для каждого конкретного человека веществ.
У больных астмой эта защитная система необоснованно бурно реагирует на контакт с веществами (аллергенами), которые у здоровых людей такой реакции не вызывают.
Наиболее распространенные аллергены — домашняя пыль, особенно клещи домашней пыли, аллергены животных, пыльца растений, плесневые и дрожжевые грибы, пищевые аллергены.
Приступ астмы может развиться при контакте с аэрозолями, красками, парфюмерией и другими резкими запахами. Физическая нагрузка, респираторные инфекции, холод, высокая влажность, колебания атмосферного давления, гроза часто влияют на самочувствие больных астмой. Эмоциональный стресс, нервные перегрузки, смех, плач, страх могут быть причиной приступа астмы.
АЛЛЕРГОЛОГИЧЕСКАЯ ДИАГНОСТИКА БРОНХИАЛЬНОЙ АСТМЫ
Уточнить, какие аллергены вызывают появление аллергических реакций, возможно с помощьюаллергообследования, которое включает в себя осмотр, подробный сбор аллергологического анамнеза больного и всей семьи, постановку кожных тестов, лабораторную диагностику.
Наиболее часто применяют скарификационные и уколочные тесты (прик-тесты). Они достаточно специфичны и высоко чувствительны.
Ставятся кожные тесты только в период клинической ремиссии бронхиальной астмы и после санации очагов хронической инфекции. Не проводят кожные тесты в период обострения бронхиальной астмы, атопического дерматита и аллергического ринита, а также при лечении гормональными и антигистаминными препаратами, поскольку они искажают (снижают) кожную чувствительность.
Противопоказаниями для аллергологического обследования с помощью кожного тестирования являются также острые интеркурентные инфекционные заболевания, острые психические расстройства. В случаях тяжелого течения бронхиальной астмы, постоянного рецидивирования, при необходимости выявления причинно-значимых аллергенов для проведения соответствующих элиминационных мероприятий, показано применение современных лабораторных методов диагностики для определения специфических IgE и IgG антител в крови.
Следует иметь в виду, что даже при положительных иммунологических тестах у больных бронхиальной астмой необходимо их сопоставление с данными анамнеза и результатами других методов диагностики, т.к. они могут отражать состояние латентной сенсибилизации, быть результатом перекрестной чувствительности, либо низкого качества аллергенов.
Одним из необходимых условий успешного лечения бронхиальной астмы является объективная оценка сужения бронхов. Оценку функции легких (функцию внешнего дыхания), в особенности обратимость ее нарушений после приема бронхорасширяющего препарата, проводят с помощью компьютерной пневмотахографии в кабинете аллерголога – иммунолога.
ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ
Лечение бронхиальной астмы в первую очередь заключается в борьбе с аллергическим воспалением.
В подавляющем большинстве случаев недостаточно просто расширять бронхи – через некоторое время дыхательные пути снова сузятся. Поэтому основой лечения являются мероприятия и лекарства, направленные на подавление аллергического воспаления в стенке бронхов.
Начинать лечение бронхиальной астмы нужно всегда с мероприятий по устранению контакта с известными и подозреваемыми аллергенами. Соблюдение противоаллергического режима является одной из важнейших мер на пути преодоления болезни. Однако не всегда аллерген нам известен и, кроме того, через некоторое время простое удаление аллергена уже не приводит к исчезновению симптомов. Поэтому почти всегда больной, страдающий бронхиальной астмой, должен принимать профилактические, или базисные, противоастматические препараты.
У больных со среднетяжелой и тяжелой бронхиальной астмой врачи добиваются ремиссии с помощью терапии и для того, чтобы больной мог вести нормальный образ жизни, такой же, как все сверстники, необходим длительный прием различных препаратов, которые рекомендует опытный аллерголог – иммунолог.
Самым эффективными противовоспалительными лекарствами являются гормоны. При бронхиальной астме важны гормоны, которые вырабатываются надпочечниками, на медицинском языке – глюкокортикостероиды. Эти вещества, помимо всего прочего, регулируют состояние бронхов. Много лет назад эти гормоны были выделены из крови, а затем созданы их синтетические аналоги. Гормоны в таблетках давно используются при астме. В настоящее время существуют гормоны для вдыхания в бронхи – дозированные аэрозоли и пудры для ингаляций, а также суспензия для ингаляции с помощью небулайзера. Попадая непосредственно в орган, который болеет (то есть в бронхи), эти гормоны не оказывают действия на весь организм и поэтому могут применяться длительно в качестве базисной терапии.
До сих пор в представлении большинства людей гормоны – это зло. Причем больной, как правило, не делает разницы между таблетками и ингаляторами. Лечение при бронхиальной астме должно быть строго индивидуализировано с учетом варианта течения, фазы болезни, наличия осложнений, сопутствующих заболеваний, переносимости больным лекарственных средств и наиболее рационального их применения в течение суток. Такое лечение может назначить только опытный аллерголог-иммунолог.

Патогенез
бронхиальной астмы определяется
клинико-патогенетическим вариантом.
Патогенез
атопической бронхиальной астмы. В
иммунологической фазе под влиянием
неинфекционного аллергена (пыльца
растений, растительные и животные белки,
лекарственные средства) в условиях
врожденного или приобретенного дефицита
Т-супрессорной функции В-лимфоцитами
продуцируются реагиновые IgE-антитела,
которые фиксируются на тучных клетках.
В патохимической стадии при повторном
контакте с аллергеном происходит его
связывание с иммуноглобулином Е на
поверхности тучных клеток слизистой
оболочки бронхов, агрегация мембранных
IgE-рецепторов, дегрануляция тучных
клеток — активный секреторный процесс
(экзоцитоз) с выделением медиаторов, не
сопровождающийся повреждением и гибелью
клетки. Выделяются следующие медиаторы:
обладающие бронхоспастическим и
вазоактивным эффектом (гистамин;
лейкотриены LTA4, LTB4, LTC4, LTD4; медленно
действующая субстанция, основными
компонентами которой являются LTC4 и
LTD4; калликреин-подобное вещество,
простагландины F2a, G2, D2, тромбоксан А2);
обладающие хемотаксическим действием
(эозинофильный и нейтрофильные
хемотаксические факторы); протеолитические
ферменты; лизосомальные ферменты; фактор
активации тромбоцитов. В патофизиологической
стадии под влиянием медиаторов развивается
гиперреактивность бронхов, что проявляется
бронхоспазмом, отеком слизистой оболочки
бронхов, гиперкринией и дискринией —
гиперсекрецией слизи и повышением ее
вязкости. Развитию гиперреактивности
бронхов способствует врожденный или
приобретенный недостаток в бронхах
фермента аденилциклазы. В дальнейшем
формируется условно-рефлекторный
механизм бронхиальной астмы.
Патогенез
инфекционно-зависимой бронхиальной
астмы. В
патогенезе инфекционно-зависимого
варианта БА участвуют следующие
механизмы:
гиперчувствительность
замедленного типа, основная роль в
развитии которой принадлежит Т-лимфоцитам.
При повторных контактах с инфекционным
аллергеном они гиперсенсибилизируются
и приводят к выделению медиаторов
замедленного действия: факторов
хемотаксиса нейтрофи-лов, эозинофилов,
лимфотоксина, фактора агрегации
тромбоцитов. Медиаторы замедленного
действия вызывают в клетках-мишенях
(тучные клетки, базофилы, макрофаги)
освобождение простагландинов (PgD2, F2a),
лейкотриенов (LNC4, LND4, LNE4) и др., вследствие
чего развивается бронхоспазм. Кроме
того, вокруг бронха формируется
воспалительный инфильтрат, содержащий
нейтрофилы, лимфоциты, эозинофилы. Этот
инфильтрат является источником
медиаторов немедленного типа (лейкотриены,
гистамин), вызывающих спазм бронха и
его воспаление. Из гранул эозинофилов
выделяются также белки, повреждающие
непосредственно мерцательный эпителий
бронхов, что затрудняет эвакуацию
мокроты;аллергическая
реакция немедленного типа с образованием
реагина IgE (аналогично атопической
астме). Развивается редко, на ранних
стадиях инфекционно-зависимой БА,
главным образом при грибковой и
нейссериальной астме;неиммунологические
реакции — повреждение токсинами
надпочечников и снижение глюкокортикоиднои
функции, нарушение функции мерцательного
эпителия и понижение активности
р2-адренорецепторов.
Патогенез
дисгормонального варианта бронхиальной
астмы. В
патогенезе четко участвуют гормональные
факторы. Наиболее изучены нарушения
глюкокортикоиднои функции и функции
половых желез. Глюкокортикоидная
недостаточность развивается преимущественно
вследствие длительного лечения
глюкокортикоидами, инфекционно-токсических
влияний на надпочечники и способствует
формированию гиперактивности тучных
клеток, повышению уровня гистамина и
PgF2a в крови и развитию бронхоспазма.
Дизовариальные расстройства проявляются
гиперэстрогенизмом и гипопрогестеронемией.
Гиперэстрогенизм повышает активность
транскортина, который связывает
гидрокортизон крови и усугубляет
надпочечниковую недостаточность,
снижает активность р2-адренорецепторов.
Гипопрогестеронемия понижает активность
р2-адренорецепторов и способствует
бронхоспазму.
Патогенез
аутоиммунного варианта бронхиальной
астмы.Этот
вариант является этапом дальнейшего
прогрессирования и усугубления течения
атопической и инфекционно-зависимой
БА. К патогенетическим механизмам этих
форм присоединяются аутоиммунные
реакции. При атопической БА выявляются
аутоантитела (антиядерные, противолегочные,
к гладким мышцам бронхов, к р-адренорецепторам
мышц бронхов). Формирование иммунных
комплексов (аутоантиген + аутоантитело)
ведет к иммунокомплексному повреждению
бронхов и р-адренергической блокаде.
Патогенез
нервно-психического варианта бронхиальной
астмы. Этот
вариант, как и другие, может быть ведущим
на определенных этапах болезни. Основные
патогенетические механизмы следующие.
Психоэмоциональные стрессы непосредственно
влияют на тонус бронхов, так как при
этом развивается повышенная чувствительность
бронхов к гистамину и ацетилхолину.
Кроме того, эмоциональное напряжение
вызывает гипервентиляцию, стимуляцию
ирритативных рецепторов бронхов
внезапным глубоким вдохом, кашлем,
смехом, плачем, что ведет к рефлекторному
спазму бронхов.
Патогенез
холинергичес кого варианта бронхиальной
астмы. Основной
патогенетический механизм — выраженная
ваготония, что приводит к возбуждению
ацетилхолиновых рецепторов и спазму
преимущественно крупных и средних
бронхов, а также к гиперсекреции слизистых
и серозных желез трахеи и бронхов.
Патогенез
формы «Первично-измененная реактивность
бронхов» (в
том числе «аспириновой астмы» и
«астмы от физического усилия»). Это
неиммунологическая бронхиальная астма,
она связана не с первичными иммунологическими,
эндокринными, нервно-психическими
нарушениями, а с врожденной гиперреактивностью
бронхов. В развитии гиперреактивности
бронхов имеет значение увеличение
межэпителиальных промежутков (это
способствует прохождению через них
различных химических раздражителей из
воздуха, вызывающих дегрануляцию тучных
клеток) и чрезвычайно выраженная
реактивность бронхиальных ирритационных
рецепторов, реагирующих сокращением
бронха на воздействие холодного воздуха,
табачного дыма и т. д.
«Астма
от физического усилия» возникает
вследствие повышенной чувствительности
тучных клеток, альвеолярных макрофагов,
слизеобразующих желез и гладких мышц
бронхов к различным воздействиям. При
интенсивном физическом усилии развивается
гипервентиляция, в результате чего
происходит испарение влаги бронхов, их
охлаждение и дегрануляция тучных клеток,
выделение медиаторов аллергии и
воспаления, что ведет к спазму и отеку
бронхов.
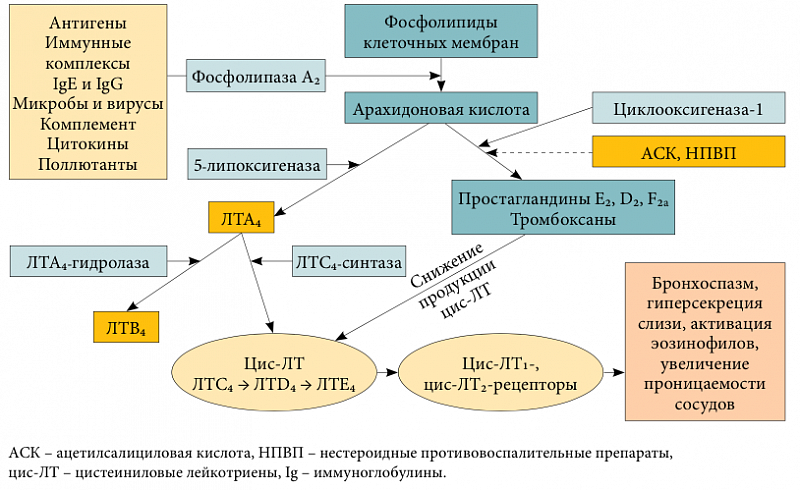
В
основе «аспириновой астмы» лежит
нарушение метаболизма арахидоновой
кислоты под влиянием аспирина и других
нестероидных противовоспалительных
средств. После их приема из арахидоновой
кислоты мембраны клеток вследствие
активации 5-липооксигеназного пути
образуются лейкотриены, вызывающие
бронхоспазм. Одновременно угнетается
циклооксигеназный путь метаболизма
арахидоновой кислоты, что ведет к
уменьшению образования PgE (расширяет
бронхи) и увеличению — PgF2a (суживает
бронхи). «Аспириновую астму» вызывают
аспирин, нестероидные противовоспалительные
средства (индометацин, бруфен, вольтарен
и др.), баралгин, антастман, теофедрин,
а также продукты, содержащие салициловую
кислоту (огурцы, цитрусовые, томаты,
различные ягоды) или желтые красители
(тартразин).
КЛИНИЧЕСКАЯ
КАРТИНА БА .
Основным
клиническим проявлением БА типичным
для данного заболевания является приступ
удушья, в
котором различают 3 периода: период
предвестников, период разгара и период
обратного развития.Клинически он
проявляется –экспираторной одышкой и
приступами кашля с отхождением вязкой
трудноотделяемой мокротой.
Типичная
поза с приподнятым верхним плечевым
поясом,грудная клетка цилиндрической
формы.Больной делаетт короткий вдох и
без паузы продолжительный мучительный
выдох,сопровождающийся сухими
дистанционными хрипами.В дыхании активно
учавствует вспомогательная мускулатура
грудной клеттки,плечевого пояса, брюшного
пресса.Межреберныепромежутки расширены
и расположены горизонтально.
При
перкуссии-характерный коробочный
звук.Нижние границы легких смещены
вниз,снижена экскурсия легочных полей.
Нередко экспираторная одышка провоцируется
физической нагрузкой, резкими запахами,
но затруднение дыхания при этом не
достигает интенсивности приступа
удушья, проходит самостоятельно.
Бронхообструктивный
синдром у больных проявляется сильным,
приступообразным кашлем, усиливающимся
от разных запахов, при снижении температуры
вдыхаемого воздуха, ночью и утром при
вставании с постели, при заболевании
гриппом, острым катаром верхних
дыхательных путей, от физической
нагрузки, нервного напряжения и других
причин. Кашель утихает или становится
менее интенсивным после приёма внутрь
или ингаляции бронхолитиков.
При
аускультации-ослабленное дыхание,сухие
хрипы по всей легочной поверхности.После
кашля количество хрипов увеличивается.При
продуктивном кашле их количество
уменьшается и дыхание из ослаблленного
становится жестковатым.
.
Внелёгочные проявления: вазомоторный
ринит, крапивница, нейродермит,
вазомоторный отёк Квинке, мигрень.
При
длительно протекающих приступах удушья
могут появляться признаки недостаточности
правого желудочка. При рентгенологическом
исследовании определяется повышенная
прозрачность лёгочных полей, низкое
стояние диафрагмы.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Курсовая работа по учебной дисциплине «Медицинская сестра стационара» Тема: «Сестринский процесс при бронхиальной астме» (стр. 1 )
| Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 |
Государственное бюджетное образовательное учреждение
«Медицинский колледж № 4 Департамента здравоохранения
«Медицинская сестра стационара»
Тема: «Сестринский процесс при бронхиальной астме»
Специальность Сестринское дело
1. БРОНХИАЛЬНАЯ АСТМА
1.3. Клиническая картина
1.6. Помощь при неотложных состояниях
1.8.Профилактика, реабилитация, прогноз
2. СЕСТРИНСКИЙ ПРОЦЕСС ПРИ БРОНХИАЛЬНОЙ АСТМЕ
2.1. Манипуляции, выполняемые медицинской сестрой
2.1.1. Правила пользования ДАИ
2.1.2. Проведение пикфлоуметрии
3. ПРАКТИЧЕСКАЯ ЧАСТЬ
3.1. Наблюдение из практики 1
3.2. Наблюдение из практики 2
ОРВИ – острая респираторная вирусная инфекция
НПВП — нестероидные противовоспалительные препараты
СОЭ – скорость оседания эритроцитов
АД – артериальное давление
ДАИ – дозированный аэрозольный ингалятор
ЧДД – частота дыхательных движений
ЧСС – частота сердечных сердцебиений
ПСВ — пиковая скорость выдоха
ВБИ – внутрибольничная инфекция
ДН – дыхательная недостаточность
ЛС – лекарственные средства
ВВЕДЕНИЕ
Бронхиальная астма — одно из самых распространенных заболеваний человечества, которому подвержены люди всех возрастов. В настоящее время число больных БА во всем мире достигло 300 миллионов человек. В большинстве регионов продолжается рост заболеваемости и к 2025 году увеличится на 100-150 млн. В каждой из 250 смертей в мире повинна БА, причем, большую часть из которых можно было бы предотвратить. Анализ причин смерти от БА свидетельствует о недостаточной базисной противовоспалительной терапии у большинства больных и несвоевременно оказанной неотложной помощи при обострении. Но все же достигнуты определенные успехи в лечении БА: начали применяться новые методы иммунотерапии аллергической БА, переоценены существующие методы фармакотерапии, внедряются новые методы лечения тяжелой БА.
Таким образом, главным показателем эффективности терапии БА является достижение и поддержание контроля над заболеванием.
Высокая распространенность и социально-экономическое влияние БА на жизнь общества и каждого пациента обуславливают необходимость предупреждения и своевременного выявления факторов риска, адекватность проводимой терапии, профилактики обострений заболевания. И в этом большая роль отводится медицинской сестре. Поэтому изучение сестринского процесса при БА является актуальным.
изучение сестринского процесса при бронхиальной астме.
· два случая, иллюстрирующие тактику медицинской сестры при осуществлении сестринского процесса при бронхиальной астме;
· основные результаты обследования и лечения описываемых больных в стационаре необходимые для заполнения листа сестринских вмешательств;
сделать выводы по осуществлению сестринского процесса у данных пациентов.
Объект исследования: пациенты с бронхиальной астмой.
Предмет исследования: сестринский процесс при бронхиальной астме.
1. БРОНХИАЛЬНАЯ АСТМА
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкцией дыхательных путей в легких, которая часто бывает обратимой либо спонтанно, либо под действием лечения.
Причины точно не известны.
ü Предрасполагающие факторы (генетически обусловленные): атопия и наследственность — определяют склонность организма к болезни.
Клинические проявления атопии: вазомоторный ринит, конъюнктивит, аллергический дерматит.
ü Причинные факторы (индукторы) — сенсибилизируют дыхательные пути и вызывают начало заболевания: пыль, шерсть и перхоть домашних животных, грибковый, тараканий аллерген, пыльца растений, аспирин, химические вещества на рабочем месте (хлорсодержащие, формальдегид, канифоль и др.)
ü Усугубляющие факторы – увеличивают вероятность развития астмы при воздействии индукторов: ОРВИ, курение, загрязнение воздуха, паразитарные инфекции, низкий вес при рождении.
Триггерные факторы – провоцируют обострения БА:
ü аллергены (клещ домашней пыли, пыльца растений, перхоть животных, плесень, тараканы)
ü раздражающие вещества (табачный дым, вещества, загрязняющие воздух, резкие запахи, пары, копоть)
ü физические факторы (физическая нагрузка, холодный воздух, гипервентиляция, смех, крик, плач)
ü эмоциональные перегрузки (стресс)
ü лекарственные препараты ( β -блокаторы, НПВП, пищевые добавки — тартразин)
ü изменение погоды
ü эндокринные факторы (менструальный цикл, беременность, заболевания щитовидной железы)
ü время суток (ночь или раннее утро)
Классификация (Адо, Булатова, Федосеева)
ü биологические дефекты у практически здоровых людей
ü состояние предастмы
ü клинически выраженная бронхиальная астма
2. Клинико-патогенетические варианты БА:
ü дисгормональный (гормонозависимый)
ü первично измененная реактивность бронхов и др.
Классификация БА по степени тяжести:
симптомы реже 1 раза в неделю; обострения короткие; ночные симптомы не чаще 2 раз в месяц.
симптомы чаще 1 раза в неделю, но реже 1 раза в день; обострения могут влиять на физическую активность и сон: ночные симптомы чаще 2 раза в месяц.
Персистируюшая средней тяжести :
ежедневные симптомы; обострения могут влиять на физическую активность и сон; ночные симптомы чаще 1 раза в неделю; ежедневный прием ингаляционных бета-2-агогнистов короткого действия.
ежедневные симптомы; частые обострения; частые ночные симптомы; ограничение физической активности.
Классификация БА по уровню контроля:
полное отсутствие всех проявлений БА и нормальным уровнем спирометрии
Частично контролируемая БА:
наличие ограниченного числа симптомов.
обострение БА в течение 1 недели.
1.3. Клиническая картина
Клиническая картина БА характеризуется появлением приступов удушья легкой, средней тяжести или тяжелых.
В развитии приступа удушья условно выделяют следующие периоды:
вазомоторные реакции со стороны слизистой носа, чихание, сухость в носовой полости, зуд глаз, приступообразный кашель, затруднение отхождения мокроты, одышка, общее возбуждение, бледность, холодный пот, учащенное мочеиспускание.
удушье экспираторного характера, с чувством сжатия за грудиной. Положение вынужденное, сидя с упором на руки; вдох короткий, выдох медленный, судорожный (в 2-4 раза длиннее вдоха), громкие свистящие хрипы, слышные на расстоянии («дистанционные» хрипы); участие вспомогательной мускулатуры в дыхании, кашель сухой, мокрота не отходит. Лицо бледное, при тяжелом приступе – одутловатое с синюшным оттенком, покрыто холодным потом; страх, беспокойство. Пациент с трудом отвечает на вопросы. Пульс слабого наполнения, тахикардия. При осложненном течении может переходить в астматический статус.
Период обратного развития приступа:
Имеет разную продолжительность. Мокрота разжижается, лучше откашливается, уменьшается количество сухих хрипов, появляются влажные. Удушье постепенно проходит.
Течение болезни циклическое: фаза обострения с характерными симптомами и данными лабораторно-инструментальных исследований сменяется фазой ремиссии.
ü Клинический анализ крови: эозинофилия, может быть лейкоцитоз, увеличение СОЭ.
ü Анализ мокроты общий: мокроты стекловидная, при микроскопии — эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена.
ü Аллергологическое обследование:
— кожные пробы (скарификационные, аппликационные, внутрикожные)
— в некоторых случаях — провокационных тесты ( конъюнктивальный, назальный, ингаляционный ).
ü Исследования иммуноглобулинов Е и G.
ü Рентгенография органов грудной клетки: при длительном течении усиление легочного рисунка, признаки эмфиземы легких.
СМОТРИТЕ ЕЩЕ:
Бронхиальной атопической астме
По степени тяжести бронхиальная астма
Мы вылечили бронхиальную астму
Бронхиальный астма диагностика
Бронхиальная астма лечение народными средствами в домашних условиях
JMedic.ru
Сестринский процесс при бронхиальной астме — одна из важнейших составляющих поддержки пациента, основная роль которой — сделать его жизнь нормальной, невзирая на болезнь.
Работа медицинской сестры с астматическими больными
Бронхиальная астма – болезнь, которая на сегодняшний день, к сожалению, является неизлечимой. Все, что может сделать медицина – это сократить количество приступов у больного и, насколько возможно, улучшить его состояние и качество жизни. Но, к сожалению, часто после постановки диагноза у пульмонолога в поликлинике или в пульмонологическом отделении больницы, человека с астмой в нетяжелой форме просто отпускают домой, не проконсультировав его надлежащим образом о том, как вести себя дальше, как жить с болезнью, какой уход за ним должен быть организован в периоды обострения. По этой причине часто болезнь усугубляется, приступы удушья учащаются и становятся более интенсивными и продолжительными, больной вновь нуждается в медицинской помощи. Страдает и его психологическое состояние – астматик чувствует себя оставленным наедине со своей болезнью, его страхи перед приступами удушья усиливаются невежеством или неосведомленностью.
В идеале, уход за астматическими больными должен осуществляться по плану. В реализации этого плана велика роль медсестры. Сестринский процесс при бронхиальной астме у взрослых и детей имеет своей целью нормализацию состояния больного и последующее его обучение самостоятельному удовлетворению его ежедневных потребностей.
Особенности работы медсестры с пациентами с бронхиальной астмой
Сестринский процесс при бронхиальной астме подразумевает три вида вмешательства:
- Такое, которое осуществляется исключительно по назначению лечащего врача, то есть зависимое. Например, только врач назначает лекарственные препараты.
- Такое, которое может быть осуществлено медицинской сестрой по собственному усмотрению, то есть независимое. К этой группе можно отнести измерение пульса, давления, предоставление рекомендаций по диетическому питанию.
- Такое, которое осуществляется исключительно медицинской бригадой, то есть взаимозависимое. Это консультации специалистов из различных областей, лабораторные исследования, прочее.
Собственно работа медицинской сестры с больными бронхиальной астмой происходит в несколько этапов:
- Оценка физического и психического состояния пациента.
Роль медсестры на этом этапе, во-первых, сводится к сбору информации о больном посредством опроса его самого, а также его родственников. Она задает примерно такие вопросы:
- как часто происходят приступы удушья?
- какие обстоятельства им предшествуют?
- известно ли, что их провоцирует?
- насколько они интенсивны?
- проходят ли приступы сами по себе?
- если нет, какими медикаментами они снимаются?
- на что у больного есть аллергия?
Во-вторых, еще одна задача для медицинской сестры – осмотр взрослых или детей, больных астмой. Информативными показателями являются:
- наличие или отсутствие вынужденной позы;
- присутствие и характер одышки;
- присутствие признаков дыхательной недостаточности (бледность, цианоз, обеспокоенность, прочее).
Также медсестра должна измерить у больного пульс и артериальное давление.
- Определение проблем и потребностей больного.
Тяжелая болезнь вносит коррективы в жизнь взрослых и детей. Из-за риска приступов удушья и собственно этих приступов у них возникает множество физиологических и социально-психологических проблем.
К физиологическим можно отнести:
- ограничения в еде (доказана роль пищевых аллергенов в развитии бронхиальной астмы);
- нарушение дыхания (оно выражается в одышке и приступах удушья);
- нарушения сна (ночные приступы мешают многим астматическим больным нормально спать);
- ограничения физической активности (часто приступы возникают во время физической нагрузки).
К социально-психологическим можно отнести:
- подавленное состояние из-за самого наличия болезни;
- присутствие страха перед следующим приступом;
- ограниченное общение (преградами для полноценного общения у детей и взрослых, больных астмой, являются одышка, усиливающаяся во время разговора, приступы удушья в ответ на сильные эмоции, вызванные общением, возможность аллергической реакции на запах духов собеседника, прочее);
- ограничение трудоспособности (астматикам противопоказаны работы, сопряженные с контактами с потенциальными аллергенами и вредными веществами, а также такие, которые требуют значительных физических усилий или эмоционального перенапряжения);
- депрессии из-за невозможности самореализоваться;
- уход в болезнь (больной живет от приступа до приступа, просит помощь даже тогда, когда она ему не нужна, считает, что из-за недуга сам абсолютно не в состоянии о себе позаботиться, что ему нужен постоянный уход со стороны окружающих, прочее).
- Подготовка пациента к обследованиям.
На данном этапе роль медицинской сестры – проинформировать больного о необходимости провести ту или иную манипуляцию (провести забор крови, мокроты, прочее), получить его согласие на эту манипуляцию, подготовить самого пациента и оснащение для проведения процедуры.
Исходя из диагноза, результатов обследования, собранной медицинской сестрой информации, она совместно с врачом и самим больным бронхиальной астмой составляет план, по которому ему будет оказана последующая помощь (в решении этих проблем) и организован правильный уход (с целью стабилизации состояния больного и профилактики у него новых приступов удушья).
Как осуществляется сестринский план ухода за астматическим больным?
Сестринский процесс при бронхиальной астме, в рамках ухода за больным, направлен на оказание ему помощи в решении выявленных у него при сборе информации физиологических проблем, а также стабилизацию его психологического состояния. Медсестра осуществляет следующие действия:
- Информирует больного. Медсестра проводит с пациентом беседу с целью предоставить ему максимально полную, доступную информацию о заболевании. Она может порекомендовать ему соответствующую литературу, обучающие фильмы, например, «Жизнь с астмой».
- Обучает правильной технике дыхания.
Правильное дыхание играет первостепенную роль в профилактике новых приступов удушья. Здесь необходимо научить взрослых и детей:
- в спокойном состоянии и при отсутствии физической нагрузки вдыхать и выдыхать воздух;
- делать небольшие паузы между выдохом и последующим вдохом;
- дышать полной грудью.
- Учит осуществлять самоконтроль над своим состоянием и пользоваться пикфлуометром.
Пикфлуометр – это компактный аппарат, используя который, больной бронхиальной астмой сможет самостоятельно определить функцию внешнего дыхания. Этот прибор выдает два показателя выдоха – его пиковую и максимальную скорость.
Регулярное использование пикфлуометра играет важную роль в определении приближения очередного приступа удушья, а также того, насколько эффективной была оказанная медицинская помощь.
Если измерения показывают прогрессирующее возрастание скорости выдоха, можно сделать вывод, что помощь была адекватной, лечение произвело эффект.
Если бронхиальная астма обостряется, бронхиальный просвет сужается, скорость выдоха уменьшается. В данном случае есть шанс забить тревогу еще до того, как приступ случился, и предпринять меры по его предотвращению.
- Дает рекомендации касательно диетического питания.
Медсестра должна побеседовать с пациентом на тему питания при бронхиальной астме, рассказать ему, какую роль в ухудшении его состояния может сыграть употребление продуктов, являющихся аллергенами.
Важно настроить больного на то, что некоторые огра