Какую пить минеральную воду пить при бронхите взрослым
Почему может помочь?
Молоко с минералкой обладает уникальными лечебными свойствами, что обусловлено совокупностью биохимических составов этих двух компонентов:
| Минеральная вода | Молоко |
| Йод, железо, натрий, магний, фтор, железо, хлор, калий и кальций, бром, сероводород. | В молоке содержится до 87% воды и 13% сухого вещества, куда входят белки – 3,3%, жиры – 3,6%, молочный сахар – 4,8% и минеральные элементы – 1%. А также: витамины, иммунные тела, зольные вещества, аминокислоты, холин, лактоза, ферменты. |
Благодаря веществам, содержащемся в молоке, происходит смягчение горла и слизистой дыхательных путей. А минералка усиливает отхаркивающий эффект.
От какого кашля может помочь?
Кашель может быть сухим, при котором у человека не выделяется слизь, и влажным – когда интенсивно отделяется мокрота. Молочко с минеральной водой помогает и в том и другом случае.
Описание лечебного эффекта
Сухой кашель обычно сопровождается болевыми ощущениями. А молоко с минералкой помогает снизить данные проявления и улучшить самочувствие больного. Такое народное лекарство подходит взрослым и детям.
 Лечебный эффект заключается в следующем:
Лечебный эффект заключается в следующем:
- Способствует более быстрому и безболезненному отхождению мокроты (добавленная минералка только усиливает это).
- Избавляет от першения в горле.
- Снимает воспалительный процесс.
Сочетание этих двух ингредиентов уникально и помогает улучшить общее состояние человека при простуде, сопровождающейся изнурительным кашлем. Но рецепт не действенен при более серьезных дыхательных заболеваниях.
Возможный вред
При неправильном приготовлении молочно-минерального напитка, возможен следующий вред для организма:
- вздутие живота;
- колики;
- расстройство органов пищеварения, сопровождающееся метеоризмом;
- аллергическая реакция, вплоть до отека Квинке (если есть непереносимость лактозы).
Если во время лечения молоком с минералкой употреблять кислые продукты (к примеру, цитрусовые фрукты или черную смородину), то велик риск получить несварение желудка.
Противопоказания к употреблению
 Несмотря на массу положительных моментов, даже у такого чудо-средства от кашля имеются противопоказания:
Несмотря на массу положительных моментов, даже у такого чудо-средства от кашля имеются противопоказания:
- Острая стадия подагрического артрита.
- Почечная недостаточность.
- Мигрень.
- Сахарный диабет.
- Индивидуальная непереносимость отдельных компонентов в составе.
Мамам, намеревающимся лечить таким средством малышей, следует соблюдать осторожность. Предварительно лучше посетить врача, чтобы он дал профессиональную оценку состоянию крохи. К тому же, у многих детей имеются противопоказанию к молоку.
Выбор минеральной воды
Многие люди отдают предпочтение минералке в стеклянных бутылях, считая ее более качественной. Но это ошибочное мнение, поскольку вода в пластмассовой таре не хуже. Так что она вполне подойдет для приготовления лекарства от кашля. Но лучше все же приобретать минералку в аптеке, что исключает вероятность натолкнуться на подделку.
На этикетке минеральной воды должна присутствовать надпись, что она лечебная (например, «Рекомендована Минздравсоцразвитием России»).
Какую конкретно минералку выбрать для использования в лечебных целях, лучше узнать у своего лечащего врача. Наиболее востребованными в этом плане считаются следующие марки щелочной воды (желательно без газа):
- Боржоми;
- Нарзан;
- Аксу;
- Ессентуки.
Для детей и беременных женщин больше подойдет «Славянская», «Смирновская» и «Лазаревская».
Рецепты
Важно соблюдать определенные правила при приготовлении и приеме внутрь:
-
 Соблюдают точные пропорции, прописанные в рецепте.
Соблюдают точные пропорции, прописанные в рецепте. - Минералку нагревают на пару (нельзя ее кипятить).
- Используют исключительно теплое молоко (температурой не более 50 ᵒС).
- Первым наливают молоко, затем минералку.
- Напиток пьют медленно маленькими глотками.
- После употребления ничего не едят и не пьют около получаса.
Когда после приема молока с минералкой натощак в ЖКТ появляется дискомфорт, лучше делать это спустя час после еды.
Классический
Требуемые ингредиенты:
- молоко – 1 литр;
- минеральная вода – 0,5 литра.
Способ приготовления:
- В эмалированную кастрюлю заливают молоко и ставят на слабый огонь. Подогревают до 50 ᵒС.
- Затем добавляют минералку.
- На протяжении 5-10 минут помешивают, чтобы составляющие полностью соединились.
- Отключают и обертывают кастрюлю полотенцем. Ждут, пока напиток остынет.
Желательно готовить ежедневно свежую порцию. Но и приготовленный напиток благополучно сохранит свои целебные свойства, если поставить в холодильник.
Взрослым следует пить такой лечебный коктейль натощак, за 15-20 минут до приема пищи. Рекомендуемая разовая норма – 200 мл. Придерживаются курсового лечения в количестве 10 дней.
 Детская дозировка (возраст ребенка от 3 до 12 лет) по приему напитка должна быть меньше взрослой в 2 раза – 100 мл. Давать следует 2-3 раза в сутки. Предварительно лекарство слегка подогревают.
Детская дозировка (возраст ребенка от 3 до 12 лет) по приему напитка должна быть меньше взрослой в 2 раза – 100 мл. Давать следует 2-3 раза в сутки. Предварительно лекарство слегка подогревают.
В случае простуды беременным женщинам, чтобы избавиться от кашля, можно употреблять теплое молоко с минеральной водой в количестве 100 мл. Принимают лекарство за четверть часа до еды (3 раза в день). Для полного исцеления достаточно будет десяти дней.
Только от такого лечения надо воздержаться в первом триместре. А прежде чем начать терапию молоком и минералкой, следует проконсультироваться с врачом-гинекологом.
Тем, кто не переносит молоко, можно вместо молока взять настойку прополиса: на 200 мл теплой минералки берут 5 мл. Если средство предназначается ребенку, то количество прополиса берется из расчета его возраста – столько капель, сколько ему лет.
С маслом
При сильном раздражении в горле и сухости слизистой, когда необходимо снять болевые ощущения, рекомендуется классический рецепт дополнить кусочком (15-20 г) сливочного масла.
Сливочное можно заменить малом-какао (продается в аптеке) — будет достаточно половины десертной ложки. Такой вариант особо по вкусу детям.
Как сделать напиток с маслом-какао:
- В теплое молоко подмешивают 10-15 г жидкого меда и столько же масла-какао.
- Затем добавляют минералку.
- Держат состав на плите до полного растворения составляющих, но не допускают закипания.
Поскольку напиток оказывает тонизирующее воздействие, то лучше пить его за 2-3 часа до сна и утром до завтрака в количестве 250 мл. Детям будет достаточно 100 мл.
С медом
 На вкус молоко с минералкой не всем нравится – присутствует не особо приятная солоноватость. Чтобы ее убрать, можно подмешать 1 ч. л. натурального меда.
На вкус молоко с минералкой не всем нравится – присутствует не особо приятная солоноватость. Чтобы ее убрать, можно подмешать 1 ч. л. натурального меда.
К тому же, мед благотворно действует на иммунитет и эффективно прогревает горло.
Состав готовят стандартно:
- Сначала нагревают молоко.
- В нем растворяют мед и доливают минералку.
- Держат на слабом огне около 10 минут и снимают.
Если такой вариант отрицательно сказывается на пищеварении, то надо добавить щепотку пищевой соды. Она нейтрализует остатки газа и избавляет от коликов в кишечнике.
Употребляют такой напиток утром и вечером по 200-250 мл – взрослые и 100-150 мл – дети.
Когда кашель сопровождается высокой температурой, то нельзя использовать мед в приготовлении коктейля, поскольку это может поднять температуру еще больше.
Как применять для ингаляций?
От кашля хорошо помогают ингаляции с минерально-молочной смесью. Для этого используется специальное приспособление – небулайзер либо обычную кастрюлю.
Ингаляции может назначить только врач. Поскольку при ряде заболеваний они противопоказаны, так как способствуют спуску инфекции ниже по дыхательным путям. А это вызывает серьезные осложнения.
Взрослым
Как необходимо действовать:
-
 Сначала открывают минеральную воду и дают ей время (около 6 часов) для выхода газа.
Сначала открывают минеральную воду и дают ей время (около 6 часов) для выхода газа. - Перед использованием воду немного нагревают, но так, чтобы ее температура была не выше 35 ᵒС. Дополнительно можно растворить в ней 1 таблетку мукалтина (детям – 0,5 таблетки) или чайную ложку соды.
- С помощью шприца заправляют небулайзер. Главное, чтобы объем жидкости был меньше того, что допустим в аппарате.
- Наклоняются над паром, сверху накрывают голову полотенцем и дышат около 5 минут. Вдыхать следует попеременно через рот и нос.
На протяжении дня повторяют эту процедуру 2-3 раза.
При использовании вместо небулайзера кастрюли, действуют аналогично. Только лечебную смесь нагревают максимум до 50 ᵒ. Потом переставляют ее на ровную поверхность и также склоняются над паром.
Для детей
Если ингаляции делают ребенку, то алгоритм действий аналогичный. Только взрослый должен следить за процессом, чтобы маленький пациент не обжог лицо паром.
Детям достаточно будет подышать 2-3 минуты. Затем укладывают больного под теплое одеяло.
Отзывы
 Отклики врачей по поводу лечения кашля молоком с минералкой в большинстве своем одобрительные.
Отклики врачей по поводу лечения кашля молоком с минералкой в большинстве своем одобрительные.
Только они предупреждают, что подобный способ поможет исключительно при обычном в период простуды кашле.
Если он вызван более серьезными патологиями, то смесь будет бесполезной (с мнением врачей можно ознакомиться здесь).
Отзывы потребителей тоже в основном положительные. Пишут, что уже после суточного приема напитка из молока и минералки становится легче дышать и быстрее откашливаться. А если добавлять мед, то он снимает боль.
А также этот напиток эффективно справляется с першением, что часто беспокоит человека при продолжительном и надсадном кашле. Было отмечено, что уже через 2-3 дня першение уменьшалось. Реальные отзывы можно просмотреть по этой ссылке.
Видео по теме
Как приготовить и употреблять молоко с «Боржоми» от кашля, подскажет видео:
Заключение
Минеральная вода полезна при множестве заболеваний, в том числе и в случае с кашлем. Она в сочетании с молоком и рядом других компонентов, хорошо выводит мокроту, успокаивает слизистую рта и горла, снимает воспаление.
Такой напиток станет лучшим вариантом, когда имеется аллергия на аптечные лекарства.
А какова Ваша оценка данной статье?
Бронхит — это воспаление слизистой оболочки бронхов, которое проявляется навязчивым мучительным кашлем. Обычно болезнь становится следствием простуды — острой респираторной вирусной инфекции. Бронхит — серьезное заболевание, способное перейти в хроническую форму, поэтому лечить его нужно обязательно, ни в коем случае не ограничиваясь народными средствами.
Бронхит: что это? Причины и проявления болезни
Если представить дыхательные пути в виде дерева, его «стволом» станет трахея, а «ветвями» — бронхи. Воспаление этих «ветвей», подводящих воздух к собственно тканям легких, и называется бронхитом.
В структуре всех воспалений нижних дыхательных путей (так врачи называют отделы дыхательной системы, расположенные дальше трахеи) острый бронхит занимает 72% и еще 15% приходится на обострение хронического бронхита[1]. Такова ситуация у взрослых. Если же говорить о детях, то в год на каждую тысячу малышей заболевают бронхитом 75–250 человек, чаще всего — в возрасте от года до трех лет. Хронические бронхиты у детей бывают редко, и статистики по ним, по крайней мере, в России, не существует.
В 90% случаев острый бронхит становится результатом вирусной инфекции[2]. Чаще всего его вызывают вирусы гриппа, парагриппа, аденовирусы, респираторно-синцитиальный вирус, то есть все те, что известны как возбудители ОРВИ. Реже причиной болезни (обычно у детей) становятся коревые или коклюшные вирусы.
Примерно 10% случаев острого бронхита бывают вызваны бактериями: патогенными стафилококками, стрептококками, реже — пневмококками и другими.
Иногда бронхит возникает под действием физических и химических факторов: чрезмерно сухого горячего или холодного воздуха, вдыхания пыли, раздражающих веществ. Обычно это удел людей, сталкивающихся с «профессиональными вредностями».
Человеческий организм имеет мощные защитные системы, поэтому для распространения инфекции в нижние дыхательные пути кроме нее самой важны и сопутствующие факторы:
- промышленное и бытовое (печи, табачный дым) загрязнение воздуха;
- аллергическая предрасположенность;
- хроническая инфекция носоглотки (тонзиллиты, синуситы, аденоидиты);
- хроническая сердечно-сосудистая недостаточность и вызванные ею застойные явления в легких;
- курение, злоупотребление алкоголем.
На фоне обычной простуды с традиционным для нее недомоганием, слабостью и насморком появляется саднение за грудиной (болезненные ощущения), сухой кашель. При тяжелом бронхите он становится мучительным, навязчивым, может появиться одышка, затрудненное дыхание. Из-за постоянного кашля появляется боль в нижних отделах грудной клетки и в верхней части живота — это ноют перенапряженные мышцы. Через несколько дней болезни появляется обильная мокрота, она может быть слизистой или, если присоединится бактериальная инфекция, гнойной. Обычно кашель наблюдается пять–семь дней, но при аденовирусной или РС-вирусной инфекции может продолжаться до двух недель.
Если бронхит сопровождается обструкцией (нарушением проходимости) дыхательных путей, появляется одышка. Больной старается сесть, так как сидя ему легче дышать. Сухие свистящие хрипы могут быть слышны и «невооруженным» ухом.
Хронические бронхиты обычно обостряются весной и осенью. При обострении температура у больного поднимается до 38 °C, появляется кашель с обильной гнойной мокротой, слабость, потливость, снижение работоспособности. Если к проявлениям хронической инфекции присоединяется бронхоспазм, возникает одышка (причем дыхание сильнее затруднено на выдохе), свистящие хрипы.
Виды бронхита, возможные осложнения
По длительности болезни бронхит может быть острым или хроническим. Острым считается заболевание, которое длится менее трех недель.
По характеру воспаления бронхит делится на катаральный и гнойный. Характер воспаления обычно определяется свойствами мокроты: при катаральном воспалении она слизистая, при гнойном — соответственно, гнойная.
В зависимости от того, есть ли признаки нарушения проходимости (обструкции) дыхательных путей, бронхит бывает необструктивным и обструктивным. Обструктивный компонент чаще всего присоединяется из-за бронхоспазма на фоне общей аллергической предрасположенности организма.
Если бронхит не лечить, он может осложниться пневмонией или перейти в хроническую форму (у взрослых). У детей с аллергической предрасположенностью бронхит может стать пусковым толчком для бронхиальной астмы.
Что делать при бронхите: принцип — не навреди
Прежде всего нужно обратиться к врачу. Причем сделать это следует до того, как обычная простуда перейдет в бронхит, ведь, если начать лечиться вовремя, можно предупредить это заболевание.
Больного лучше всего уложить в постель, но одеяло не должно быть чрезмерно теплым: перегрев способствует нарастанию температуры. Комнату необходимо регулярно проветривать: это снизит концентрацию вируса в помещении. К тому же холодный и влажный воздух успокаивает воспаленную слизистую, снижая интенсивность кашля. В отопительный сезон воздух нужно дополнительно увлажнять. Если в доме нет увлажнителя, можно закрыть батареи мокрыми махровыми полотенцами или сложенными в несколько слоев простынями.
Чтобы уменьшить интоксикацию, неизбежную при любом сильном воспалении, больному нужно давать много жидкости. Если при обычной простуде подойдет любое питье: сок, чай, морс, — то при бронхите лучше всего взять щелочную (гидрокарбонатную) минеральную воду. Пузырьки предварительно надо выпустить. Щелочь способствует лучшему отхождению мокроты.
Если в доме есть небулайзер, то можно увлажнить непосредственно слизистую оболочку бронхов. Для этого в аппарат нужно залить физиологический раствор, купленный в аптеке или сделанный самостоятельно (девять грамм поваренной соли на литр воды). В дальнейшем врач может порекомендовать использовать небулайзер для ингаляции антибиотиками, средствами для разжижения мокроты или препаратами, расширяющими бронхи (подробней об этом чуть ниже). Без консультации врача ничего больше добавлять в небулайзер нельзя. Ни в коем случае нельзя заливать в него отвары или спиртовые настои трав: это не только не поможет пациенту, но может усилить бронхоспазм. Если уж очень хочется подключить к лечению фитотерапию, то отвары иван-чая, мяты, эвкалипта, шалфея, шиповника лучше дать выпить.
На первой стадии болезни, пока не появилась мокрота, врач может назначить средства на основе бутамирата, тормозящие кашлевой рефлекс, если кашель сильный и изматывающий. После того как появляется мокрота, рекомендуются лекарства, улучшающие ее отхождение, на основе таких веществ, как ацетилцистеин, амброксол.
Если из-за воспаления развивается бронхоспазм, врач может назначить препараты, расширяющие бронхи: сальбутамол, ипратропия бромид.
Если бронхит имеет вирусную природу (начался в период эпидемии ОРВИ или гриппа, развился в течение первой недели болезни, мокрота слизистая — прозрачная или беловатая), антибиотики не нужны. Чтобы устранить причину болезни в случае вирусной природы заболевания, назначают противовирусные — умифеновир, занамивир, осельтамивир.
Из симптоматических (облегчающих состояние, но не влияющих на причину болезни) средств нередко рекомендуют жаропонижающие (парацетамол, ибупрофен).
Не стоит мучить больного, тем более ребенка, горчичниками, перцовыми пластырями, банками, водить на электрофорез, УВЧ и другие физиопроцедуры. Все эти, с позволения сказать, лечебные методы не имеют доказанной эффективности.
При обострении хронического бронхита необходимы антибиотики и средства, улучшающие отхождение мокроты. Конкретные препараты, дозировки и продолжительность курса должен определять только врач.
Итак, бронхит — серьезное заболевание, но если вовремя начать лечение, то пациент полностью выздоравливает и болезнь не оставляет каких-либо последствий. Важно строго соблюдать все рекомендации врача и не прерывать курс медикаментов самостоятельно. Не стоит полагаться на народные методики вроде горчичников или банок: они не ускоряют выздоровление и только утомляют больного.
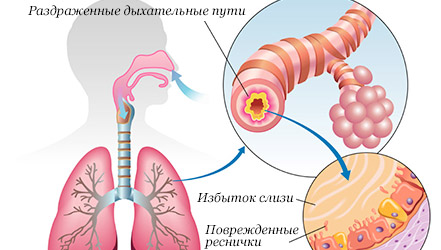
Бронхит – это воспалительное заболевание, поражающее слизистую
оболочку бронхов.
Нозологические формы бронхита:
- 1 острый бронхит – это воспаление слизистой
оболочки бронхов, вызванное респираторными вирусами или микробной
флорой (стрептококками, пневмококками, гемофильной палочкой и
др.). Как осложнение, бронхит возникает при кори, гриппе, коклюше
и может протекать вместе с ларингитом, трахеитом или ринофарингитом. - 2 хронический бронхит – это неаллергическое
воспаление бронхов, которое характеризируется необратимым поражением
бронхиальных тканей и прогрессирующим нарушением функции кровообращения
и дыхания.
Причины возникновения: вирусы, вторичная бактериальная
инфекции, вдыхание пыли, табачного дыма, токсичных газов.
Симптомы: кашель, чувство болезненности и спазма
в горле, хрипы, затрудненное дыхание, повышение температуры.
Для успешного лечения бронхита очень важно придерживаться диеты,
которая уменьшает интоксикацию и экссудацию в бронхах, повышает
защитные силы организма, улучшает регенерацию эпителия дыхательных
путей. Диета восполняет потери витаминов, белков и минеральных солей,
щадит сердечнососудистую систему, стимулирует желудочную секрецию
и процесс кроветворения. Дневной рацион должен содержать высокоэнергетические
продукты (около трех тыс. калл в сутки), среди которых большая часть
полноценных белков животного происхождения, а вот количество жиров
и углеводов остается в пределах физиологической нормы.
Полезные продукты при бронхите
белковая пища (сыр, нежирный творог, мясо птиц и животных, рыба)
восполняют потерю белка при «мокром» кашле;
- пища с повышенным содержанием кальция (молочные продукты) предотвращает
развитие воспалительных процессов; - пищевые
добавки с высоким содержанием омега-3-жирные кислоты (эйконоловое
масло, печень трески, рыбий жир) способствуют уменьшению гиперреактивности
бронхов и приступов удушья; - пищевой магний (пшеничные отруби, проросшие зерна, подсолнечник, чечевица,
семена тыквы, орехи, соя, горох, неочищенный рис, фасоль, кунжут,
бананы, гречка, оливки, помидоры, цельнозерновой или ржаной хлеб,
морской окунь, камбала, сельдь, палтус, треска, скумбрия) способствует
улучшению общего состояния и снятию симптомов бронхиальной астмы; - продукты с витамином С (апельсин, грейпфрут, лимон, клубника, гуайява, мускусная
дыня, малина) повышают иммуннозащитные способности организма и предотвращают
нарушение бронхиальной реактивности. - отвары лекарственных растений (цветы липы, бузина, мята,
шалфей, анис, чай с малиновым вареньем, имбирный чай) или горячее
молоко со щепоткой соды и перекипяченным медом (без кипячения
мед вызывает сильный кашель), свежевыжатые овощные и фруктовые
соки (свекла, морковь, яблоки, капуста) увеличивают процесс диуреза
и эффективного очищения организма; - растительные продукты с витамином
А и Е
(морковь, шпинат, тыква, папайя, зеленая листовая капуста, броколли,
авокадо, абрикос, кочанный салат, спаржа, зеленый горошек и фасоль,
персик) выступают катализаторами обменных процессов при бронхите.
Примерное меню
- 1 Ранний завтрак: фруктовый сок и ягодное
суфле. - 2 Поздний завтрак: несколько ломтиков мускатной
дыни или клубника. - 3 Обед: суп с печенью, запеченная рыба
в молочном соусе. - 4 Полдник: тушеная морковь, цитрусовый
сок. - 5 Ужин: тыквенный сок, салат из шпината,
гуляш из мидий.
Народные средства при бронхите
- порошок корня
куркумы (в салате или с молоком); - репчатый
лук как противовирусное и противомикробное средство, способствует
очищению бронхов и отхаркиванию мокроты; - цикорий с
медом; - травяной
чай (смесь из цветов шиповника,
лимонной мяты,
чебреца, цветов душицы
и липы); - корень хрена
с медом в соотношении четыре к пяти (одна столовая ложка трижды
в день); - земляничный
сок с молоком (на стакан сока три ложки молока); - витаминный
сок (в равных пропорциях сок моркови,
свеклы, редьки,
мед и водка, принимать по столовой ложки трижды вдень до еды); - луковые ингаляции
и луковый мед (на литр воды один стакан сахара, одну-две луковицы
с шелухой, кипятить пока жидкость не уменьшится наполовину, выпить
за два дня).
Опасные и вредные продукты при бронхите
Употребление сахара во время бронхита создает благотворную почву
для развития болезнетворных микробов и купированию воспалительных
процессов.
А поваренная соль, в которой содержится высокий уровень натрия,
может ухудшить бронхиальную проходимость и вызывает неспецифическую
гиперрактивность бронхов.
Также, следует исключить или ограничить прием продуктов с повышенным
содержанием аллергенов (крепкие мясные и рыбные бульоны, острые
и соленые продукты, пряности, приправы, кофе, чай, шоколад, какао)
провоцирующих выработку гистамина, который развивает отеки и повышает
выделение секреции желез, способствует развитию бронхоспазмов.

Достоверность информации
0


