Какие из перечисленных анемий относят к гемоглобинопатиям
Гемоглобинопатии – это группа тяжелых наследственных заболеваний крови, обусловленных нарушением структуры гемоглобина или снижением синтеза одной и более глобиновых цепей. Клиническая картина крайне разнообразна. Общими симптомами являются гемолитическая анемия, увеличение селезенки, поражение костей. Диагностика осуществляется с помощью микроскопии мазка периферической крови, электрофореза гемоглобина, генетических исследований. Для лечения применяют переливание компонентов крови, препараты гидроксимочевины, инфузионную терапию. У тяжелых пациентов выполняется спленэктомия, аллотрасплантация стволовых клеток.
Общие сведения
Гемоглобинопатии – ряд врожденных гемолитических анемий, характеризующихся изменением аминокислотной последовательности гемоглобина или подавлением образования цепей глобина. Данные патологии нередко заканчиваются летально уже в раннем детском возрасте. Известно около 50 видов гемоглобинопатий. Самыми частыми и опасными для жизни считаются серповидно-клеточная анемия (СКА), талассемии. Гемоглобинопатии распространены на территории Центральной Африки, Южной Азии и наблюдаются преимущественно у лиц негроидной расы. Талассемии также встречаются в странах Средиземноморья. Ежегодно рождается около 350000 детей с дефектами гемоглобина.
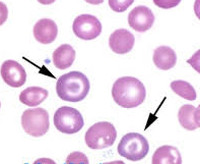
Гемоглобинопатии
Причины гемоглобинопатий
Гемоглобинопатии относятся к аутосомно-рецессивным генетическим заболеваниям. Качественные гемоглобинопатии развиваются вследствие мутаций генов, ответственных за синтез определенных аминокислот в бета-цепи глобина. В результате происходит замена одной аминокислоты на другую (глутаминовой кислоты на валин, лизин и пр.). Это приводит к образованию аномального гемоглобина, гораздо менее растворимого, чем нормальный гемоглобин А, придающего красным кровяным тельцам иную форму (мишеневидную, серповидную), что нарушает их функции и уменьшает продолжительность жизни.
Количественные гемоглобинопатии обусловлены мутацией генов, которые кодируют целую цепь глобина (чаще альфа и бета). При этом сдвигается баланс между глобиновыми цепями – при недостаточном синтезе альфа-цепей возникает избыток бета-цепей, и наоборот. Уменьшаются размеры эритроцитов, в них снижается содержание гемоглобина, а мембрана становится более подверженной различным повреждениям.
Существуют факторы, провоцирующие тяжелые приступы (кризы). К ним относятся обезвоживание, переохлаждения, инфекции, сопровождающиеся высокой лихорадкой. У женщин обострения нередко развиваются на фоне беременности. Но главный патологический стимул качественных гемоглобинопатий – уменьшение концентрации в крови кислорода (гипоксия). Это может произойти, например, при подъеме на большую высоту (восхождение на гору, полет на самолете), где снижено парциальное давление кислорода воздуха, или при тяжелых болезнях дыхательной системы (пневмонии).
Патогенез
Гемоглобинопатии имеют сходные патогенетические механизмы. Измененная структура гемоглобина предрасполагает к интенсивному гемолизу. Длительно текущая анемия способствует компенсаторной гиперплазии костного мозга. Возникает деформация костей черепа, искривление позвоночника. Развиваются экстрамедуллярные очаги кроветворения, приводящие к увеличению размеров печени и селезенки (гепатоспленомегалии). Вследствие спленомегалии наступает гиперспленизм – усиленная деструкция красных клеток крови синусоидами селезенки.
Из-за регулярного гемолиза эритроцитов печень секретирует в желчь большое количество билирубина, что создает условия для образования камней желчного пузыря. У больных гемоглобинопатиями часто возникает перегрузка железом, как за счет постоянных переливаний крови, так и из-за повышения абсорбции железа желудочно-кишечным трактом. Большое количество железа в тканях усиливает процессы перекисного окисления липидов, что повреждает различные органы.
При качественных гемоглобинопатиях под влиянием сниженного содержания кислорода в крови молекулы нерастворимого аномального гемоглобина растягивают мембрану эритроцитов, что приводит к изменению их формы. Деформированные эритроциты хуже переносят кислород, а также способны приклеиваться к сосудистому эндотелию, тем самым закупоривая мелкие сосуды, вызывая тромбозы, окклюзии и инфаркты.
Классификация
Гемоглобинопатии подразделяются на качественные, обусловленные нарушением структуры (последовательности аминокислот) гемоглобина, и количественные, характеризующиеся снижением образования глобиновых цепей. Качественные гемоглобинопатии представлены следующими формами:
- Серповидно-клеточная анемия (Гемоглобинопатия S). Наиболее частый вид. Подразделяется на гомозиготную форму (собственно СКА) с яркой клинической симптоматикой и гетерозиготное носительство (серповидно-клеточную аномалию), имеющее бессимптомное или легкое течение.
- Гемоглобинопатия С. Клиника схожа с СКА, но менее выражена. Отличается большей степенью спленомегалии, чем при СКА.
- Гемоглобинопатия CS (Африканский ревматизм). По течению напоминает СКА. Преобладают приступообразные костно-суставные боли.
- Гемоглобинопатии Е и D. Протекают с небольшой гемолитической анемией.
- Наследственная метгемоглобинемия. При этой разновидности под влиянием различных факторов образуется окисленная форма гемоглобина – метгемоглобин, который более стойко связывается с кислородом и не отдает его тканям.
- Анемия, вызванная носительством нестабильных гемоглобинов. Это доброкачественная патология, при которой возникает незначительная гемолитическая анемия после приема сульфаниламидных препаратов.
К количественным аномалиям гемоглобина относят:
- Бета-талассемии. Наиболее распространенный вариант. Подразделяется на малую талассемию (гетерозиготное носительство с бессимптомным течением или легкой гемолитической анемией) и большую талассемию (анемию Кули) с развернутой тяжелой клинической картиной.
- Альфа-талассемии. Течение может быть различным в зависимости от количества мутантных генов. В основном сходны с гетерозиготной бета-талассемией.
- Синдром водянки плода c гемоглобином Барт (Hb Bart’s). Наиболее тяжелый вид альфа-талассемии. Ребенок погибает внутриутробно.
- Гемоглобинопатию H. Благоприятная малосимптомная форма альфа-талассемии.
- Бета-дельта-талассемии. Практически неотличима от бета-талассемии.
- Гемоглобинопатию Lepore. Эта форма развивается вследствие слияния бета-цепей глобина и схожа с бета-талассемией.
Симптомы гемоглобинопатий
Клиническая картина гемоглобинопатий разнообразна. Гетерозиготные больные имеют либо бессимптомное, либо легкое течение. Гомозиготные формы начинают себя проявлять уже с раннего детства (6 месяцев — 1 год). Общая симптоматика включает признаки гемолитической анемии (бледность, желтушность кожи и слизистых, увеличение селезенки), патологию развития скелета – башенный череп (четырехугольный), уплощенная переносица, искривленный позвоночник.
Из-за повышенной секреции билирубина в желчь могут беспокоить симптомы желчнокаменной болезни уже в детском возрасте – тяжесть или ноющие боли в правом подреберье, приступы желчной колики, обесцвечивание кала. На коже голеней часто возникают длительно незаживающие язвы. Для болезней с дефектом в структуре гемоглобина характерно кризовое течение. Самые тяжелые приступы, нередко заканчивающиеся летально, встречаются при серповидно-клеточной анемии.
Вазоокклюзивный криз
Наиболее типичный. Происходит закупорка мелких сосудов различных органов. Дети испытывают боли в длинных трубчатых костях, у них отекают кисти, стопы, что затрудняет движения лучезапястных, голеностопных суставов (hand-foot синдром). Микротромбозы сосудов кишечника вызывают абдоминальные боли. У молодых мужчин нередко развивается приапизм, впоследствии приводящий к эректильной дисфункции. Кризу сопутствует лихорадка, тахикардия, потливость.
Гемолитический криз
При гемолитическом кризе происходит массивное разрушение красных телец с резким снижением содержания гемоглобина, эритроцитов в крови. Усиливается имеющаяся желтушность, бледность кожных покровов, слизистых, возникают лихорадка, поясничные и абдоминальные боли, присоединяются симптомы снижения артериального давления (головокружение, обмороки). Моча приобретает темный цвет за счет большого количества гемоглобина.
Секвестрационный криз
Во время секвестрационного криза также стремительно падает уровень гемоглобина. Но это происходит не из-за гемолиза, а вследствие венозного тромбоза и скопления большого количества крови в расширенных синусоидах печени и селезенке, что и приводит к обеднению общего кровотока. Кроме симптомов тяжелой анемии по причине выраженной гепатоспленомегалии появляются сильные и распирающие боли в левом и правом подреберье.
Апластический криз
Достаточно редкая форма криза. Она развивается при инфицировании парвовирусом В19, который способен угнетать костномозговое кроветворение. Это сопровождается стремительным (но обратимым) снижением концентрации не только эритроцитов, но и всех других клеток периферической крови (лейкоцитов, тромбоцитов). Поэтому к признакам анемии присоединяется геморрагический синдром (кровотечения из носа, десен), различные инфекции (в основном ОРВИ).
Осложнения
Общими осложнениями гемоглобинопатий считаются ЖКБ, патологические переломы длинных трубчатых костей. Гетерозиготные формы редко сопровождаются неблагоприятными событиями, так как имеют легкое течение. При количественных гемоглобинопатиях из-за отложения избыточного количества железа во внутренних органах развивается сердечная недостаточность, цирроз печени, сахарный диабет 2 типа.
Качественные патологии гемоглобина характеризуются широким спектром неблагоприятных последствий. Наиболее опасными считаются эмболия легочных сосудов, инфаркт миокарда, ОНМК, которые примерно у 10% пациентов приводят к смерти. Закупорка микрососудов, питающих кости, ведет к асептическому некрозу головки бедренной кости (АНГБК). Вследствие постоянных инфарктов селезенки возникает функциональный асплезнизм, из-за чего часто развиваются бактериальные инфекции (бронхиты, пневмонии) с тяжёлым течением, нередко с летальным исходом.
Диагностика
Курацией больных с гемоглобинопатиями занимаются врачи-гематологи, генетики. Во время общего осмотра обращается внимание на цвет кожных покровов (бледность, желтуха), конституциональные нарушения (задержку нервно-психического, физического развития ребенка, аномалии строения скелета). Дополнительное обследование включает:
- Анализы крови. Для общего анализа крови пациентов с качественными гемоглобинопатиями типична нормоцитарная анемия средней степени тяжести, для больных с количественными гемоглобинопатиями – тяжелая микроцитарная анемия. В мазке крови обнаруживаются измененные деформированные эритроциты (серповидные, сферические). В биохимическом анализе крови повышены концентрации свободного железа, ферритина и непрямого билирубина.
- Электрофорез гемоглобина. Основной метод диагностики патологий гемоглобина, широко применяемый в клинической гематологии, который определяет соотношение фракций гемоглобина – электрофорез на пленке с ацетатом целлюлозы или лимоннокислым агаром. Выявляется высокое содержание аномальных гемоглобинов (HbS, HbF, HBA2).
- Генетические исследования. ДНК-тестирование методом ПЦР выполняется только в рамках пренатальной диагностики с целью генетического консультирования семей, имеющих повышенный риск развития патологий гемоглобина. Образцы ДНК получают путем амниоцентеза на 8-10 и 14-16 неделе беременности. Определяют наличие мутаций различных генов.
- Инструментальные исследования. На рентгенографии костей конечностей отмечаются признаки разрастания костного мозга – истончение кортикального слоя, участки остеопороза, расширение костномозгового канала. На рентгене костей черепа выявляется игольчатый периостоз («феномен волосатого черепа»). При УЗИ брюшной полости обнаруживаются гепатоспленомегалия, камни в желчном пузыре.
Гемоглобинопатии дифференцируют с другими врожденными гемолитическими анемиями (мембранопатиями, ферментопатиями, микросфероцитарной анемией Минковского-Шоффара). Постоянные тромбозы нужно дифференцировать от различных тромбофилий. Перегрузку железом следует отличать от наследственного гемохроматоза. Анемия, оссалгии требуют исключения злокачественных миелопролиферативных заболеваний.
Лечение гемоглобинопатий
Людям, страдающим гемоглобинопатиями, требуется проведение сложной многокомпонентной терапии, поэтому все пациенты с гомозиготными формами подлежат обязательной госпитализации в гематологический стационар. Больным с гетерозиготными формами лечение не показано. Основные принципы ведения качественных и количественных патологий гемоглобина несколько отличаются друг от друга.
Консервативная терапия
Подбор консервативной терапии производится с учетом вида гемоглобинопатии, течения заболевания, наличия тех или иных осложнений. Оценивается как клиническая симптоматика, так и лабораторные данные (главным образом, показатели красной крови). Выделяют следующие направления лечения:
- Купирование кризов. При вазоокклюзивных кризах используются обезболивающие препараты (нестероидные противовоспалительные средства), а при выраженном болевом синдроме — наркотические анальгетики. Также для подавления преципитации деформированных эритроцитов назначаются ингаляции кислородом, пероральная или внутривенная регидратация.
- Предупреждение кризов. Для постоянного приема больным качественными гемоглобинопатиями назначается гидроксимочевина. Этот препарат стимулирует образование фетального гемоглобина, подавляющего экспрессию гена, ответственного за синтез аномальных нерастворимых гемоглобинов, что уменьшает склонность эритроцитов к деформации, снижает частоту кризов.
- Терапия осложнений. Инфекционные осложнения до получения результатов бактериологических исследований лечат антибактериальными препаратами, активными против пневмококка, гемофильной палочки, менингококка. Используются антибиотики из группы пенициллинов (амоксициллин). При развитии тромбозов применяются антикоагулянты (низкомолекулярные, нефракционированные гепарины).
- Гемотрансфузии. Так как анемия у пациентов с количественными патологиями гемоглобина всегда тяжелая, основу лечения составляют регулярные гемотрансфузии. Людям, страдающим качественными гемоглобинопатиями, переливания крови проводятся только при секвестрационных, гемолитических, а также апластических кризах.
- Борьба с перегрузкой железа и дефицитом фолатов. Для выведения избытка железа из организма используются хелатирующие средства (дефероксамин). Этот препарат обычно назначается вместе с аскорбиновой кислотой, так как она потенцирует хелатирующее действие дефероксамина. Из-за постоянного гемолиза у больных повышен расход фолатов, поэтому им показан длительный прием больших доз фолиевой кислоты.
Хирургическое лечение
Для ряда пациентов с выраженными признаками гемолиза эффективным лечением является спленэктомия – оперативное удаление селезенки. Другой хирургический вид лечения, позволяющий добиться полной ремиссии – аллотрансплантация гемопоэтических стволовых клеток. Однако этот метод применяется редко, только в очень тяжелых случаях, так как он сопряжен с высокой частотой летальных исходов. При холелитиазе выполняется холецистэктомия.
Экспериментальное лечение
В настоящее время ведутся клинические исследования по поиску лекарства для излечения гемоглобинопатий. Есть успешные результаты генной терапии СКА. Суть лечения заключается во введении в стволовые клетки пациента гена, кодирующего синтез нормальной бета-глобиновой цепи, с помощью обезвреженного лентивируса. Препарат называется LentiGlobin BB305. Его применение привело к улучшению показателей крови, что позволило отказаться от постоянной стандартной терапии. Также проводятся испытания данного препарата при бета-талассемии.
Прогноз и профилактика
Гемоглобинопатии являются тяжелыми заболеваниями с опасными жизнеугрожающими осложнениями. Пациенты с гомозиготной альфа-талассемией умирают еще до рождения в утробе матери. Больные бета-талассемией погибают до наступления пубертатного возраста от сердечной недостаточности. Люди, имеющие качественные гемоглобинопатии, при грамотном лечении могут прожить дольше 50 лет. Основная причина смерти – бактериальные инфекции, тромботические осложнения. При гетерозиготных формах заболевания в большинстве случаев продолжительность жизни не отличается от общей популяции.
Первичная профилактика проводится среди семей, имеющих высокий риск развития гемоглобинопатий. Она заключается в пренатальной диагностике с прерыванием беременности по медпоказаниям. Пациенты, страдающие качественными аномалиями гемоглобина, обязательно должны получить вакцину от гемофильной палочки, пневмококка, менингококка. Детям от 4 месяцев до 6 лет показано длительное применение пенициллиновых антибиотиков для профилактики инфекций. То же касается больных, перенесших спленэктомию.
Процесс разрушения эритроцитов называется гемолизом. В организме здорового человека постоянно происходит так называемый физиологический гемолиз вследствие естественного старения эритроцитов.
Продолжительность жизни эритроцитов в среднем колеблется от 100 до 130 дней. При наличии дефекта эритроцитов или в результате воздействия на них различных патологических факторов жизненный цикл эритроцитов укорачивается. Именно это и является характерным признаком гемолитических анемий.
Гемолитические анемии – это группа заболеваний, при которых разрушение эритроцитов происходит быстрее, чем их выработка костным мозгом. При этой патологии наблюдается уменьшение количества эритроцитов и концентрации гемоглобина вследствие укорочения жизни эритроцитов. При этом костный мозг не реагирует на анемический синдром.
Причины возникновения
Гемолитические анемии разделяют по признаку врожденности и приобретенности. Врожденные формы патологии связаны с дефектами структуры и функции эритроцитов.
Приобретенные гемолитические анемии развивается в результате влияния факторов окружающей среды:
- инфекции вирусные и бактериальные – малярия, анаэробный сепсис;
- интоксикации гемолитическими ядами – фосфор, мышьяк, змеиный яд, грибной яд;
- сильное воздействие физических факторов – переохлаждение, ожоги;
- переливание несовместимой крови;
- вакцинация;
- психоэмоциональное напряжение;
- физические нагрузки;
- лекарственные средства – хинин, сульфаниламиды, антибиотики.
Приобретенная гемолитическая анемия может быть спровоцирована многими инфекционными болезнями: корь, краснуха, эпидемический паротит, ангина и другие.
Врожденная форма
Основные формы врожденных (наследственных) гемолитических анемий:
- гемолитические анемии, связанные с нарушением мембраны эритроцита – мембранопатии;
- гемолитические анемии, связанные с нарушением активности ферментов эритроцитов – ферментопатии;
- гемолитические анемии, связанные с нарушением структуры или синтеза гемоглобина – гемоглобинопатии.
Из врожденных гемолитических анемий наиболее часто встречается болезнь Минковского-Шоффара.
Мембранопатии
Болезнь Минковского-Шоффара (микросфероцитоз, сфероцитоз)
Сфероцитоз – это группа врожденных гемолитических анемий, характеризующихся появлением шаровидных эритроцитов (микросфероцитов) вследствие дефекта белков мембраны эритроцита.
При мембранопатии этого вида эритроциты уменьшаются в размере за счет своей сферичности. Изменения в структуре белков клеточной мембраны приводят к ее натяжению. Вместо двояковогнутых дисков (такую форму имеют здоровые эритроциты) образуются сферы. Это в свою очередь сопровождается нарушением способности эритроцитов к деформации. Эритроциты не могут пройти через красную пульпу селезенки, теряют часть мембраны в селезенке, увеличивая орган в размерах. В результате в крови появляются совершенно круглые эритроциты.
Основные признаки микросфероцитоза – анемия, желтуха, увеличение селезенки. При тяжелых формах патологии этого вида у больных отмечаются деформации скелета: башенный череп, уменьшение глазного яблока, высокое верхнее нёбо, изменяется расположение зубов. У некоторых больных бывают укорочены мизинцы. Иногда возникают трофические язвы ног.
Единственным методом лечения анемии при микросфероцитозе является удаление селезенки. Показанием к хирургической операции являются:
- анемия тяжелой степени;
- кризовое течение анемии;
- значительное повышение билирубина;
- боли в правом подреберье, связанные с наличием камней в желчном пузыре;
- значительное увеличение селезенки;
- отставание у детей в развитии.
После удаления селезенки обычно уменьшается симптоматика болезни (устраняется анемия), но дефект эритроцитов остается.
Распространенность заболевания составляет 1 случай на 1000 – 4500 человек.
Овалоцитоз (эллиптоцитоз)
Овалоцитоз – редкое врожденное заболевание, при котором эритроциты имеют характерную овальную форму.
Выраженная анемия наблюдается нечасто. Из-за повышенного разрушения эритроцитов может наблюдаться образование желчных камней. Это вызывает необходимость удаления желчного пузыря. В случае этой операции рекомендуется провести одномоментно и удаление селезенки даже в отсутствие выраженной анемии.
Стоматоцитоз
Стоматоцитоз характеризуется уменьшением центрального просветления в эритроците до размеров щели. Причиной является нарушение проницаемости мембраны эритроцитов для одновалентных катионов при сохраненной проницаемости для двухвалентных катионов и анионов.
Мембранопатия этого вида может быть следствием врожденного дефекта и нередко наблюдается в течение двух недель после приема алкоголя.
Лечение наследственной патологии этого вида – хирургическая операция по удалению селезенки. Это уменьшает, но не устраняет процесс разрушения эритроцитов. Однако существует опасность тромботических осложнений у больных, перенесших операцию. Эти осложнения плохо купируются лекарственными средствами.
Ферментопатии (энзимопатии)
Среди всех случаев недостаточности ферментов более 95 % случаев приходится на недостаточность пируваткиназы. Остальные ферментопатии встречаются крайне редко, в основном в отдельных семьях.
Дефицит пируваткиназы
Фермент пируваткиназа – один из заключительных ферментов гликолиза. При его недостаточности происходит дегидратация и сморщивание эритроцитов. Уменьшение количества воды в эритроцитах затрудняет отдачу кислорода гемоглобином.
При недостаточности пируваткиназы описано много мутаций, приводящих к замене одних аминокислот на другие в молекуле фермента. Поэтому клинические и лабораторные проявления дефицита пируваткиназы характеризуются большим многообразием – от тяжелых гемолитических кризов до бессимптомного течения.
У больных отмечается:
- анемия;
- желтуха;
- увеличение селезенки;
- увеличение печени;
- камни в желчном пузыре;
- иногда трофические язвы голеней.
Гемолитические кризы могут быть вызваны инфекцией, возникать в период менструации, при беременности.
Лечение патологии этого вида не разработано. Удаление селезенки дает лишь некоторый эффект. Во время проведения хирургической операции у больных с камнями в желчном пузыре одновременно удаляют и его.
Дефицит глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) – фавизм
Распространенность этого вида гемолитической анемии высока среди представителей негроидной расы – у 10 % чернокожего населения США. В белой расе патология встречается значительно реже.
Разрушение эритроцитов развивается в тот момент, когда они контактируют с лекарственными препаратами, вызывающими образование перекиси водорода, окисление гемоглобина и мембран эритроцитов. Такими лекарствами являются:
- примахин,
- салицилаты,
- сульфаниламиды,
- нитрофураны,
- фенацетин,
- некоторые производные витамина К.
Аналогичным эффектом могут обладать и конские бобы.
Разрушается обычно 25 % циркулирующих эритроцитов, редко – больше. Лица, имеющие дефект глюкозо-6-фосфатдегидрогеназы, должны исключить применение указанных лекарственных средств.
Гемолитические кризы, не спровоцированные приемом лекарственных средств, наблюдаются при лихорадках, острых вирусных и бактериальных инфекциях, при диабетическом ацидозе (смещении кислотно-щелочного баланса организма в сторону увеличения кислотности).
Заболевание возникает неожиданно. Могут наблюдаться невыраженная желтуха, присутствие крови в моче, могут быть и острые нарушения функции почек.
Гемоглобинопатии
Гемоглобинопатии – это группа наследственных заболеваний, обусловленных присутствием в эритроцитах дефектных глобинов. Существует достаточно большое число различных видов этой патологии. Из всех видов гемоглобинопатий чаще других встречаются серповидноклеточная анемия и талассемия.
Талассемия
Талассемия – наиболее распространенный вид гемоглобинопатий, наиболее частая врожденная аномалия у человека. Это патология, связанная с нарушением баланса в скорости синтеза различных цепей глобина. Причем сами по себе эти цепи являются нормальными.
Выделяют β-талассемию и α-талассемию, что соответствует снижению синтеза определенной цепи глобина. Клинические проявления заболевания при всех формах сходны, но варьируют по своей выраженности: при малой форме они менее выражены, при большой талассемии признаки заболевания максимальны.
При заболевании присутствуют общие симптомы наследственных гемолитических анемий:
- выраженные изменения лицевого скелета, черепа, длинных трубчатых костей, что сопровождается их переломами;
- сильно замедленное физическое и половое развитие ребенка;
- низкий рост.
Постоянное разрушение эритроцитов развивает цирроз печени, сердечную недостаточность, желчекаменную болезнь. Характерно увеличение селезенки, иногда до значительных размеров.
Малая талассемия не нуждается в лечении. Лечение большой талассемии направлено на устранение проявлений гемохроматоза – нарушение обмена железа с накоплением его в тканях и органах. Назначаются препараты для связывания и ускорения выведения железа из организма.
При сильном увеличении селезенки выполняется операция по ее удалению. Это уменьшает степень гемолиза.
Серповидноклеточная анемия (гемоглобиноз S)
Серповидноклеточная анемия характеризуется изменением структуры эритроцита. Он принимает серповидную форму и не может проходить через капиллярное русло. Повышается вязкость крови, замедляется кровоток в микроциркуляторном русле, вызывая инфаркты органов.
Исторически серповидноклеточная анемия оказалась первой болезнью, при которой было продемонстрировано присутствие у пациента другого, отличного от нормального, гемоглобина. Это гемоглобин S. Серповидноклеточная анемия встречается практически только у чернокожих жителей Африки.
Различают гетерозиготную и гомозиготную форму серповидноклеточной анемии.
Основная часть пациентов болеет в гетерозиготной форме. Больной практически здоров до момента попадания в условия напряжения кислорода в артериальной крови: подъем в горы, полет на самолете, тяжелая физическая нагрузка. При этом развивается тяжелый гемолитический криз с характерными проявлениями вплоть до полного отсутствия урины в мочевом пузыре (острая анурия) и смерти.
У гетерозиготных больных даже без тяжелых гемолитических кризов наблюдается поражение почек в виде выделения мочи постоянно низкого удельного веса и периодического спонтанного присутствия крови в моче.
Прогноз патологии этого вида в целом благоприятный. Многие больные и не подозревают о наличии у них гемоглобинопатии.
Пациенты с гомозиготной формой патологии имеют тяжелую гемолитическую анемию. Тяжелые кризы происходят на фоне инфекции. Характерные жалобы:
- боль в трубчатых костях, в кистях и стопах;
- эпизодические боли в суставах с лихорадкой;
- нарушение кровоснабжения головки бедренной кости.
Могут быть приступы болей в животе психогенной природы, болей в спине, инсульты. В большинстве случаев имеют место тяжелые инфекции, прогрессирует дыхательная и почечная недостаточность. Иногда возникает аномально длительная болезненная эрекция полового члена, не связанная с сексуальным возбуждением. Изменения кроветворения приводят к нарушениям строения скелета.
При необходимости больным переливают донорские эритроциты. Особенно важно это при беременности или при подготовке больных к операции. Переливание эффективно при длительно незаживающих язвах на ногах.
Приобретенная гемолитическая анемия
Основные формы приобретенных гемолитических анемий:
- анемии, связанные с воздействием антител – аутоиммунные;
- анемии, связанные с изменением структуры мембраны в связи с соматической мутацией – пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели);
- анемии, связанные с механическим повреждением оболочки эритроцитов с появлением фрагментированных эритроцитов (шистоцитов) – протезы клапанов, маршевая гемоглобинурия;
- анемии, обусловленные химическим повреждением эритроцитов – воздействие гемолитических ядов (свинец, тяжелые металлы, органические кислоты, змеиный яд), малярия; клострилиальный, стафилококковый, стрептококковый сепсис;
- анемии, обусловленные недостатком витаминов;
- анемии, обусловленные разрушением эритроцитов паразитами.
Примером приобретенной гемолитической анемии являются гемолитическая болезнь плода и новорожденного при несовместимости матери и плода по резус-фактору, острая гемолитическая анемия при осложнениях после переливания крови, вызванная несовместимостью группы крови.
Аутоиммунные анемии
Аутоиммунные гемолитические анемии связаны с появлением в крови больного антител против эритроцитов. Эти виды патологии связаны с тепловыми антителами – при лимфопролиферативных заболеваниях, опухолях; с холодовыми антителами – при инфекциях.
Гемолитическая анемия с тепловыми антителами (идиопатическая аутоимунная)
Встречается чаще у женщин, являясь самой частой гемолитической анемией. Заболевание начинается остро, манифестирует гемолитическим кризом, нередко тяжелым. Уровень гемоглобина снижается за считанные часы до 20 – 30 г/л.
Тепловые антитела появляются:
- при системной красной волчанке;
- при хроническом лимфолейкозе, лимфомах;
- после приема некоторых лекарственных средств – а-метилдопа, L-дофа.
Нередко причиной появления антител становятся пенициллины, цефалоспорины. В этих случаях антитела направлены против комплекса антибиотик-мембрана эритроцита и исчезают вскоре после отмены препаратов.
Течение заболевания может быть и хроническим. Патология может возникнуть и на фоне полного здоровья. Этот вид анемии сложно определить. Диагноз подтверждается постановкой прямой пробы Кумбса, выполняемой при t 37°С.
Лечение лекарственных форм гемолитической анемии начинают с отмены препарата, вызвавшего гемолиз. В первые часы заболевания целесообразно проведение плазмафереза. Эффективность глюкортикостероидных лекарств при этой форме анемии не подтверждена.
Для лечения аутоиммунной гемолитической анемии назначают большие дозы стероидов (100 мг преднизолона в сутки), что в 30% случаев позволяет достичь стойкой ремиссии заболевания. В случае рецидива или невозможности быстрого (в течение нескольких недель) прекращения стероидной терапии показано удаление селезенки. Операция эффективна у 30 % больных.
В случае неэффективности описанных методов лечения назначают длительную стероидную терапию. Иногда прибегают к применению циклоспорина, цитостатиков.
Болезнь холодовых антител
Болезнь холодовых антител – это гемолитическая анемия, вызванная антителами (холодовые агглютинины), вступающими в реакцию при температуре ниже 37° и даже ниже 30° С.
Клинически проявляется:
- острой формой, нередко связанной с инфекцией – микоплазменной, инфекционным мононуклеозом;
- хронической – при идиопатическом варианте, при хроническом лимфолейкозе и других заболеваниях лимфатических тканей.
В клинической картине наряду с признаками гемолитической анемии (обычно умеренной), нередко наблюдаются синюшность кожи и боли в кончиках пальцев при снижении температуры окружающей среды (синдром Рейно).
При анемии этого вида необходимо избегать переохлаждения.
Пароксизмальная ночная гемоглобинурия (Синдром Маркиафавы-Микели)
Для пароксизмальной ночной гемоглобинурии характерны гемолитические кризы и эпизоды появления гемоглобина в моче.
Причина заболевания, вероятно, связана с приобретенным дефектом строения мембраны эритроцита, приводящим к повышенной чувствительности к гемолитическим агентам. Дефект является результатом соматической мутации, возможно, на уровне стволовых клеток.
Клиническая картина – хроническая гемолитическая анемия с периодическими гемолитическими кризами (гемоглобин может снижаться до 30 – 50 г/л), с появлением утром желтухи и мочи почти черного цвета за счет гемоглобинурии.
Болеют преимущественно лица среднего возраста. Кризы провоцируются инфекциями, приемом препаратов железа, вакцинациями, физической нагрузкой, иногда менструациями.
Симптомы гемолитической анемии у взрослых
Клинические проявления гемолитической анемии зависят от выраженности гемолиза: от острых, угрожающих жизни состояний до слабых симптомов, которые могут проявляться только увеличением количества билирубина в сыворотке крови и увеличением селезенки при нормальном гемоглобине.
Основные клинические признаки гемолитической анемии:
- общий анемический синдром – слабость, утомляемость, бледность, головокружение, сердцебиение, одышка;
- специфический синдром гемолиза – желтушное окрашивание склер, кожи, темное окрашивание кала, темная моча, темно-красная, черная моча.
Для гемолитической анемии характерно образование билирубиновых камней в желчном пузыре, увеличение в размерах селезенки, печени.
Острые гемолитические анемии могут привести к резкому обострению признаков разрушения эритроцитов. Гемолитический криз развивается со следующими симптомами:
- высокая температура;
- слабость;
- головные боли, головокружение;
- боли в животе, спине, пояснице;
- тошнота, рвота;
- резкое учащенное сердцебиение;
- одышка;
- бледность кожных покровов с желтушным оттенком;
- желтушность белка склер;
- снижение артериального давления;
- лихорадка;
- моча приобретает почти черный цв?