Экг признаки при атеросклерозе
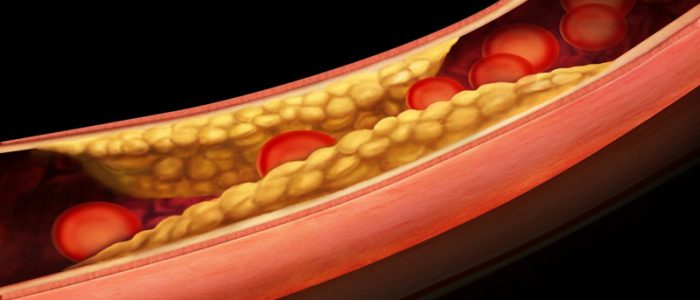
При подозрениях на развитие патологии, показана диагностика атеросклероза. Болезнь разрушает стенки сосудов, характеризуется отложением на них холестериновых бляшек. Отклонение негативным образом влияет на здоровье больного, затрудняет приток крови к внутренним органам. Своевременные диагностические исследования, такие как ЭКГ, биохимические исследования крови или лодыжечно-плечевой индекс позволяют выявить недуг на начальной стадии его развития и назначить правильное лечение.
Показания
При начальной форме атеросклероз артерий не имеет ярко выраженной клинической картины. Показанием для обследования могут послужить нарушения функции сердечной мышцы, такие как гипертония, стенокардия, инфаркт миокарда, сердечная дисфункция. При атеросклерозе больной будет чувствовать дискомфорт в нижних конечностях во время незначительной нагрузки, мышечные боли, разовьется ишемия, появятся сбои в работе почек и печени, невралгия. Симптоматика зависит от динамики и степени развития поражения.
Вернуться к оглавлению
Первичная диагностика и сбор анамнеза
Во время первичного визуального осмотра доктор проведет оценку состояния пациента. Симптомы атеросклероза индивидуальны. Часто наблюдается повышенная волосатость в ушах, появление множественных жировиков, отечность или резкая потеря массы тела. Во время сбора анамнеза человеку нужно подробно описать симптоматику, не упуская мелочей. С помощью аускультации и пальпации, врач сможет определить состояние больного, в индивидуальном порядке подобрать методы терапии. При необходимости назначается дополнительная диагностика, некоторые показатели крови при атеросклерозе значительно отклоняются от нормы.
Вернуться к оглавлению
Лабораторная диагностика
 Исследования крови на холестерин проводится натощак, при этом последнее употребление пищи должно быть минимум за восемь часов до процедуры.
Исследования крови на холестерин проводится натощак, при этом последнее употребление пищи должно быть минимум за восемь часов до процедуры.
Перед процедурами рекомендуют 8-часовой отказ от еды. При развитии отклонения анализы покажут чрезмерное количество вредного холестерина, триглицеридов в крови. Лабораторная диагностика атеросклероза назначается в индивидуальном порядке, как правило, это такие методы:
- определение ферментов печени и белков;
- коагулограмма;
- исследование мочи и крови.
Вернуться к оглавлению
ОАМ и ОАК при атеросклерозе
Если есть подозрения на развитие отклонения, медики советуют делать общий анализ крови. Процедура позволит установить доктору содержание СОЭ, количество гемоглобина и красных телец, а также лейкоцитов и тромбоцитов. Материал берется с пальца, желательно в утреннее время и натощак. Мочу собирают для выявления сопутствующих болезней или воспалительного процесса. О наличии болезни говорит лактатдегидрогеназа, при патологическом процессе в миокарде происходит клеточное кислородное голодание. Перед сдачей мочи нужно провести гигиенические процедуры, тщательно помыть половые органы. После результатов обследования назначают лечение.
Вернуться к оглавлению
Биохимический анализ
Процедуру делают для выяснения соотношения липопротеидов высокой и низкой плотности. На развитие заболевания указывает значительное превышение показателей и повышение коэффициента атерогенности. В медицине принято считать нормой 3,0—5,0 mm/l, при стремительном развитии недуга наблюдается превышение от 6 до 20 единиц и выше. Биохимические материалы берут с вены, отчет будет готов в течение 3 часов.
Перед биохимией нельзя ничего есть и пить, кроме обычной воды. За 3 дня до процедуры больному лучше отказаться от физических нагрузок.
Вернуться к оглавлению
Иммуноферментные анализы
 Для проведения иммуноферментного анализа, забор плазмы делается из вены, после чего ее очищают реагентами.
Для проведения иммуноферментного анализа, забор плазмы делается из вены, после чего ее очищают реагентами.
Тест позволяет выявить возможность развития сердечных болезней. В основе лежит реакция антитело-антиген — это ответ иммунитета на попадание в организм чужеродного вещества. Методика сверхточная, к недостаткам относят необходимость знать информацию о том, какой антиген спровоцировал сбой. Кровь берется из вены, для исследований ее очищают реагентами.
Вернуться к оглавлению
Анализ на Апо-В-протеин
Вещество — белок кровяной плазмы, он синтезируется в кишечнике, влияет на регуляцию метаболизма и синтеза холестерина. Методика позволяет диагностировать развитие атеросклероза. Повышенный уровень вещества в крови пациента может говорить о предрасположенности больного к заболеваниям сердечно-сосудистой системы. В качестве материала нужно сдать венозную кровь.
Вернуться к оглавлению
Электрофорез
Специальная подготовка перед манипуляциями не нужна. Для анализов берется кровь из вены. С помощью специализированного медицинского оборудования производится разделение белков сыворотки крови на мелкие частички. Таким путем определяется роль и влияние липопротеидов на состояние здоровья.
Вернуться к оглавлению
Иммунологическая диагностика
 При высокой концентрации липопротеинов в крови диагностируется заболевания сердца или атеросклероз.
При высокой концентрации липопротеинов в крови диагностируется заболевания сердца или атеросклероз.
Для определения липопротеинов в организме берется венозная кровь. Вещество производится печенью, состоит из жиров и белков. Влияет на транспортировку жировых элементов. Его чрезмерное содержание в крови у представителей мужского и женского пола (норма не больше 30 мг/дл), говорит о развитии атеросклероза и патологий сердца.
Вернуться к оглавлению
Инструментальная диагностика
При подозрениях на развитие заболевания и наличии серьезных показаний, доктор может порекомендовать пройти дополнительное обследование. Чтобы выявить разрушение сосудов при атеросклерозе и нарушение кровообращения в артериях, назначаются такие процедуры, как:
- рентген;
- УЗИ;
- ЭКГ;
- компьютерная ангиография;
- магнитно-резонансная ангиография.
Вернуться к оглавлению
УЗИ диагностика
С помощью ультразвукового аппарата, доктор тщательно обследует вены, артерии, сосуды нижних конечностей и сердечной мышцы на наличие отклонений. Если на них образовались бляшки, врач сможет увидеть тромбы, нарушение кровотока и холестериновые образования. Перед УЗИ больному не нужна специальная подготовка, результаты обследования выдаются в течение нескольких минут.
Вернуться к оглавлению
Электролучевая томография
 Во избежание негативных последствия для ребенка, электролучевую томографию не проводят беременным женщинам.
Во избежание негативных последствия для ребенка, электролучевую томографию не проводят беременным женщинам.
Методика позволяет изучить работу сердечной мышечной системы. С помощью техники можно увидеть кальциевые отложения на сосудистых стенках. Томографию можно делать всем пациентам, кроме женщин в состоянии беременности, так как лучевое излучение может негативным образом повлиять на ребенка. Манипуляции проводятся в течение 10 минут, после чего результаты выдаются пациенту для дальнейшего изучения лечащим врачом.
Вернуться к оглавлению
Коагулограмма
Отклонение показателей от нормы может говорить о предрасположенности к гиперкоагуляции и повышенному тромбообразованию. Перед коагулограммой нельзя есть и пить в течение 12-часового периода, также за 4 дня важно отказаться от приема всех медикаментов, избегать стрессовых ситуаций и физических нагрузок. Методика позволяет изучить такие факторы, как:
- содержание белка фибриногена;
- тромбиновое и протромбиновое время.
Вернуться к оглавлению
Магнитно-резонансная томография
Человек погружается в большую магнитную камеру, аппарат считывает информацию и передает ее на компьютер. С помощью МРТ можно изучить особенности строения вен, артерий, сосудов, увидеть патологические процессы, протекающие в них. Диагностика длится до 40 минут, во время нее больной не будет испытывать болевой синдром. Перед магнитно-резонансной томографией нельзя есть, нужно снять с тела все металлические предметы.
Атеросклероз путают с артрозом, так как одним из симптомов является ярко выраженный болевой синдром в мышцах. При этом недуге поражается мышечная система, а не суставы.
Вернуться к оглавлению
Ангиография
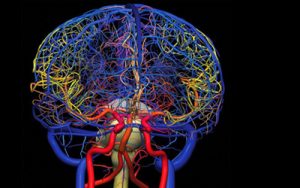 Ангиография показывает общее состояние сосудов и используется для выявления холестериновых бляшек.
Ангиография показывает общее состояние сосудов и используется для выявления холестериновых бляшек.
Контрастный рентген применяется для оценки мозговой деятельности, состояния сосудистой и сердечной системы, ног. Через катетер человеку вводят специальное вещество и делают рентгенографию, на картинке отобразится состояние пациента. Перед процедурой человек ложится в стационарное отделение, где он подвергнется подробному обследованию. У ангиографии есть ряд противопоказаний:
- психические недуги;
- аллергия на йод;
- патологии сердца, почек, печени;
- беременность.
Вернуться к оглавлению
ЭКГ при атеросклерозе
Выявление болезни с помощью тестирования сердечных сигналов помогает избежать внезапных приступов. Во время процедуры доктор применяет индивидуальный подход. Для точных результатов может понадобиться дополнительная физическая нагрузка, так как при перегрузках клиническая картина ярче прорисовывается. Лечащий врач может попросить пациента предварительно позаниматься на беговой дорожке или велотренажере.
Вернуться к оглавлению
Лодыжечно-плечевой индекс
ЛПИ рекомендуют для оценки состояния нижних конечностей, путем мониторинга давления на руках и ногах в положении лежа. Показатели вычисляют по определенной формуле: делят между собой результат, полученный в левой ноге и предплечье, а потом наоборот. Нормой считают коэффициент 1—1,4, если лодыжечно-плечевой индекс превышает нормальное значение — это может говорить об атеросклерозе или диабете.
Нарушения работы сердца выступают ключевой причиной смерти большей части людей по всему миру. Даже онкология уносит не такое количество жизней.
Причина в основном в малосимптоматичном или полностью немом течении патологий кардиальных структур, что не позволяет выявить их на ранней стадии и начать качественное лечение. Среди непосредственных причин — остановка сердца, инфаркт.
Атеросклеротический кардиосклероз — это сложное последствие ишемии (ИБС), недостаточного питания кардиальных структур, в результате которого клетки мышечного органа постепенно погибают, что приводит к рубцеванию сердца.
Отмершие структуры не восстанавливаются, они замещаются соединительной тканью. Она не может ни сокращаться, ни проводить импульсы, в результате чего насосная функция камер падает.
Лечение собственно атеросклеротического кардиосклероза бесперспективно. Потому как нужно работать с первопричиной. Остальное вторично.
При грамотном подходе есть все шансы скорректировать расстройство и восстановить нормальную активность миокарда. Хотя на тотальное излечение рассчитывать и не стоит.
Механизм развития
В основе патологического процесса лежит нарушение нормального питания сердца.
Для адекватного постоянного и бесперебойного функционирования мышечному органу нужен кислород и готовые полезные вещества.
Сердце особенно требовательно и чувствительно, потому даже малейшие перепады дают расстройства с первых же стадий.
В ходе ишемии, обусловленной тем или иным сторонним патологическим процессом, развивается нарушение притока крови к органу по коронарным артериям. Как раз это и становится непосредственной причиной отклонения.
А чем обусловлена сама ишемия? Как и следует из названия патологического состояния — атеросклероз.
Он представлен двумя формами:
- Первая — сужение просвета сосудов, в частности коронарных артерий в результате скачков давления, злоупотребления спиртным, курения, нарушения работы нервной системы, гормонального дисбаланса и прочих.
- Вторая возможная форма — отложение на стенках сосудов холестериновых бляшек, которые сужают просвет и не дают крови двигаться с прежней скоростью и интенсивностью.
Это не одномоментный процесс. Он длится месяцами, годами и прогрессирует постепенно. По мере (стеноза) уменьшения диаметра артерий, кровоток все больше усложняется.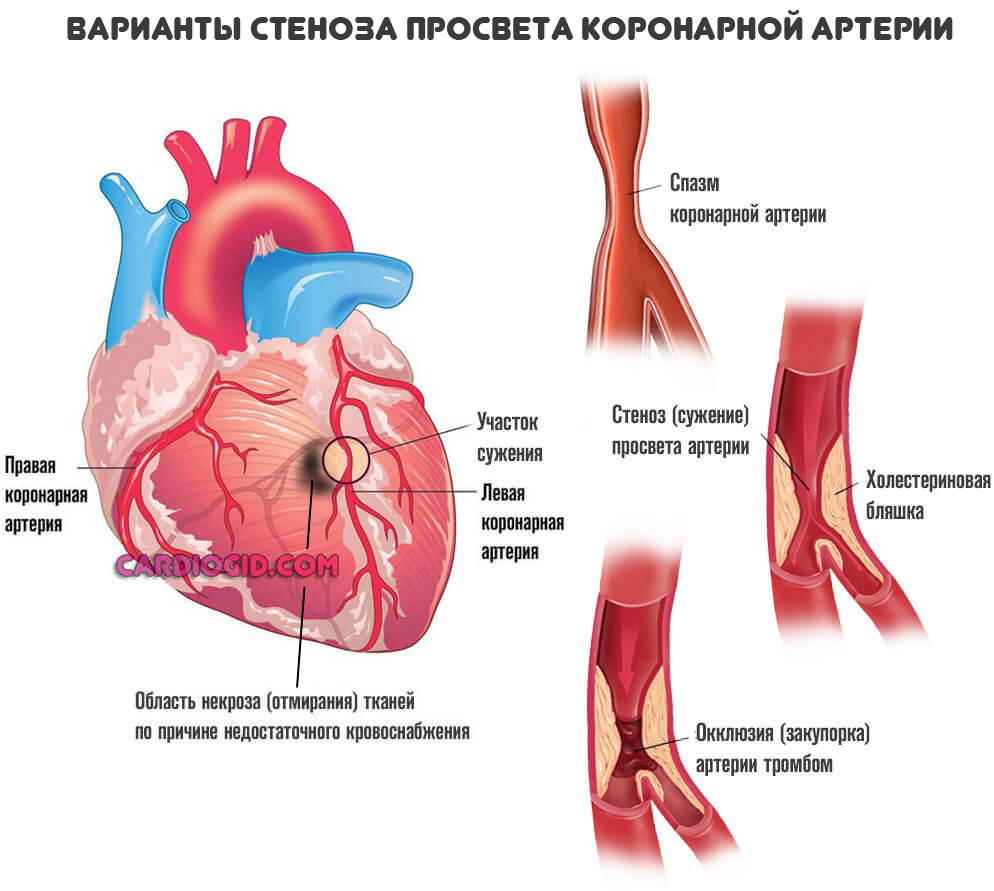
Кардиомиоциты, (клетки, из которых и состоит миокард), сначала переходят в ожидающий режим, а затем погибают. Но это не массивный некроз, как при инфаркте, а постепенное осложнение состояния.
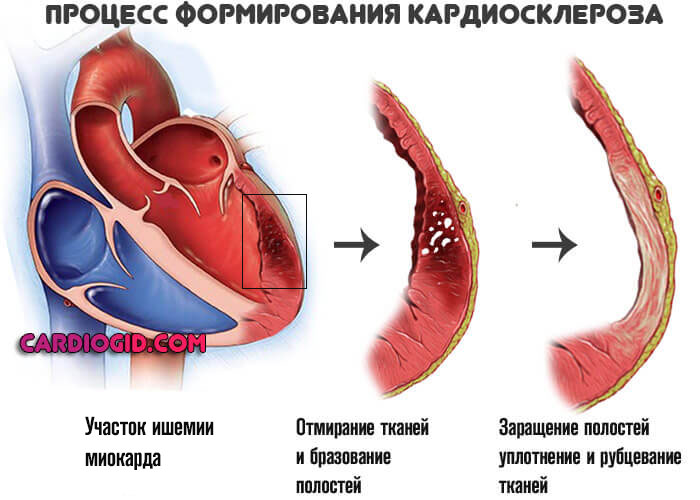
Нарастают явления хронической сердечной недостаточности, симптоматика приводит к тотальной дисфункции органа и выраженной клинической картине.
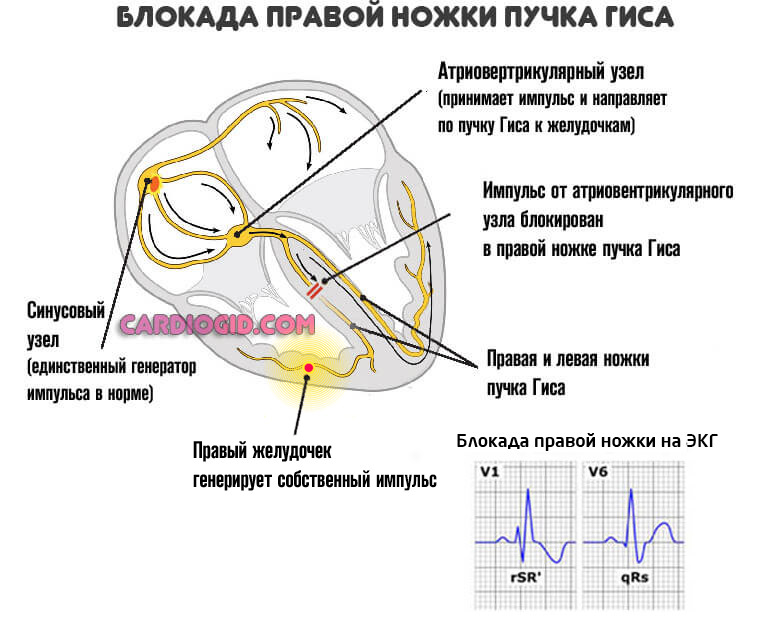
Рубцовая ткань — это заполнитель, он не может сокращаться и не проводит импульсы. Поэтому дополнительным осложнением выступает блокада проводящих путей сердца, в частности ножек пучка Гиса, что приводит к развитию угрожающих аритмий.
Конечным этапом выступает остановка сердца или инфаркт, почти всегда смертельный. Подробнее о блокаде правой ножки читайте здесь, левой — тут.
Механизм сложный, однако, продолжается прогрессирование патологического процесса неопределенно долго.
Как было сказано, это не одномоментное явление и не неотложное состояние. Есть все шансы выявить его и своевременно оказать медицинскую помощь. Но на ранних стадиях клинической картины нет или она минимальна.
Расстройство обнаруживается инструментальными методами, посредством ЭКГ, ЭХО.
При закрытии просвета коронарных артерий более чем на 70% в большинстве случаев наступает обширный инфаркт и летальный исход.

Классификация
Основной способ типизации патологического процесса — по критерию распространенности такового.
Соответственно выделяют две формы кардиосклероза атеросклеротического происхождения:
- Очаговая. Как и следует из названия, сопровождается подобное явление образованием рубцовых изменений в отдельных участках миокарда. Здесь выделяют два подтипа: мелкоочаговый и крупноочаговый (зависит от площади поражения).
Обнаружить отклонение можно только посредством инструментальных методов и то требуется высокий профессионализм врача-диагноста.
Симптоматики тоже в большинстве случаев нет. Потому раннее выявление представляет большие трудности. В то же время, прогрессирование расстройства данного типа наблюдается крайне медленно.
- Диффузная. Распространяется на все сердца, миокард страдает одновременно всюду. Согласно статистическим оценкам, именно эта разновидность превалирует при развитии атеросклеротической формы кардиосклероза.
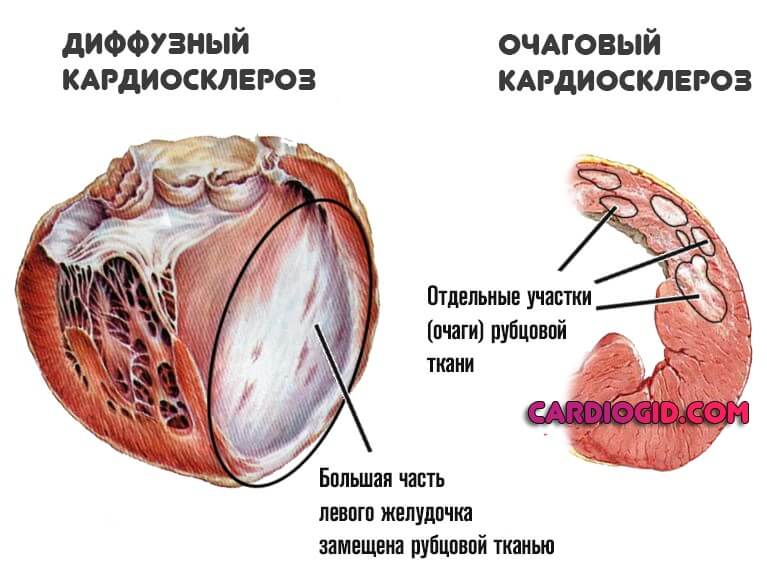
Симптомы в то же время не всегда разворачиваются стремительно. Возможно немое существование годами, без выраженной клиники.
Такой сценарий опаснее, ввиду генерализованного поражения всего сердца. Медлить с терапией нельзя.
Строго говоря, таким же образом подразделяется и любая другая форма кардиосклероза, в том числе и та, которая развивается после перенесенного инфаркта миокарда.
Подробнее о постинфарктном кардиосклерозе и методах его лечения читайте в этой статье.
Причины
Фактор один — атеросклероз. Что это такое уже было сказано, отложение холестериновых бляшек или сужение коронарных артерий.
Суть в одном — происходит изменение диаметра сосудов, нарушение кровотока, а значит и питания кардиальных структур.
Далее развивается ишемическая болезнь (ИБС по общепринятому сокращению). Это ключевой этиологический фактор.
Есть и так называемые предрасполагающие моменты. Они не провоцируют заболевание непосредственно, но серьезно повышают риски становления такового:
- Принадлежность к мужскому полу. Примерно в 90% случаев. Женщины страдают атеросклеротическим кардиосклерозом в разы реже, что обусловлено особенностями действия специфических гормонов, эстрогенов.
- Отягощенная наследственность. Вероятность повышается значительно при наличии родственников, страдавших ИБС.
- Возраст. В ранние годы риски развития патологического процесса минимальны. Основная часть больных — лица после 40.
- Сахарный диабет. Провоцирует массивные поражения сосудов. Типичное раннее осложнение течения расстройства — ангиопатия, стойкое сужение коронарных артерий.
- Ожирение. Значительная масса тела сама по себе с большой вероятностью не провоцирует расстройства. Это заблуждение.
Причиной выступает нарушение обмена веществ, которое внешне проявляется увеличением массы тела.
Жирные соединения избыточно накапливаются во всех тканях организма, в том числе и на стенках сосудов.
- Артериальная гипертензия. Стабильный рост давления в системе. Представляет большую опасность, в том числе и в изолированном виде.
- Злоупотребление алкоголем, наркотическая зависимость, курение, особенно с приличным стажем.
- Обменные нарушения иного рода, гормональный дисбаланс.
- Употребление некоторых препаратов. Тем более опасны глюкокортикоиды, оральные контрацептивны (противозачаточные таблетки).
Факторы риска играют существенную роль в деле развития атеросклеротического кардиосклероза и ИБС как причины нарушения. Их учитывают как теоретики, так и практики в рамках разработки профилактических мероприятий.
Симптомы
Клиническая картина зависит от фазы развития, выраженности сужения диаметра просвета сосудов. На раннем этапе проявлений нет вообще или они столь минимальны, что не обращают на себя внимания.
Пока организм способен компенсировать расстройство, признаков не будет. Затем уже по мере невозможности коррекции отклонения начинаются проблемы.
Полный перечень таковых при кардиосклерозе атеросклеротического генеза представлен следующими моментами:
- Боли в грудной клетке. Разной степени интенсивности. По характеру жгучие или давящие, распирающие. Отдают в живот, руку, шею, лицо. В основном средней или минимальной силы.
- Одышка. В результате повышенной физической активности. Но постепенно порог снижается, и интенсивность механической нагрузки необходимая для развития симптома падает. В итоге доходит до того, что человек не способен даже перемещаться, выполнять элементарные действия по дому, в быту. Не говоря о чем-то большем. В фазе декомпенсации сердечной недостаточности возможно развитие признака в полном покое.
- Аритмия. По типу наджелудочковой тахикардии (синусовой). Частота сердечных сокращений растет до 120 ударов и больше. Протекает приступами, а затем хронизируется и существует постоянно, просто пациент привыкает и перестает обращаться внимание на расстройство.
- Выраженная слабость, сонливость. Астенические явления. Причина в падении сократительной способности миокарда и недостаточном питании церебральных структур, головного мозга.
- Периферические отеки. Страдают лодыжки, только потом развиваются центральные нарушения, с поражением лица. Это результат нарастающей сердечной недостаточности. Подробнее о симптоме читайте здесь.
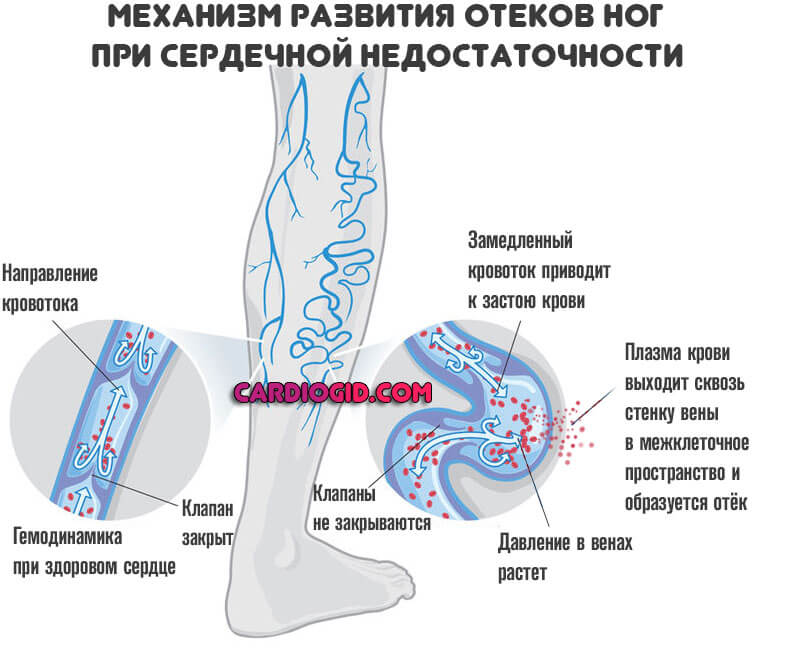
- Головная боль. Неврологический признак. Развиваются по мере снижения насосной функции миокарда и, соответственно, малого выброса крови в большой круг, откуда она должна поступать ко всем органам и тканям, в том числе мозгу.
- Кашель без мокроты. Тревожный признак. Указывает на нарастающие явления сердечной астмы. Постепенно добавляется кровохаркание по тем же причинам.
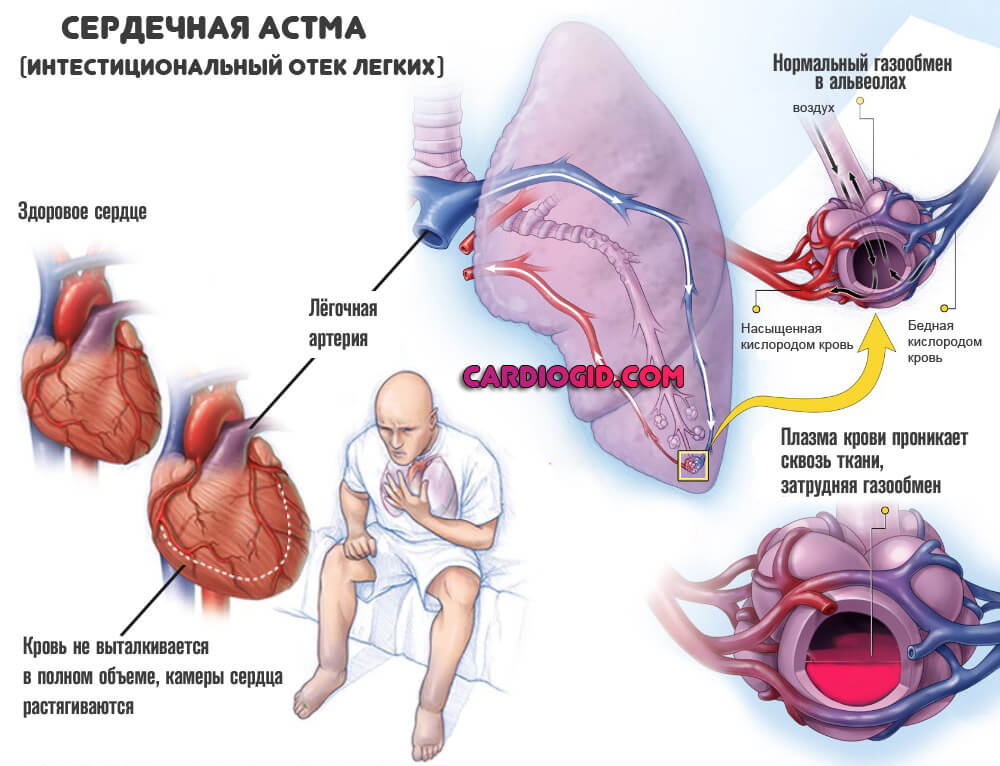
- Психические расстройства невротического спектра, депрессивного типа. Обычно речь идет о нестабильности эмоционального фона, бессоннице, апатичности.
Как только болезнь достигает определенного пика, тахикардия замещается обратным процессом. Частота сердечных сокращений падает, что указывает на несостоятельность работы кардиальных структур.
Неотложные состояния становятся логичным исходом длительно текущего кардиосклероза.
Внимание:
Болезнь сама не регрессирует никогда, это аксиома. Движение только вперед. Скорость разнится, обычно на становление критического расстройства требуется несколько лет.
Диагностика
Обследование проводится под контролем врача-кардиолога. Не обязательно в стационаре, можно в амбулаторных условиях. Зависит от тяжести состояния и вероятности опасных последствий в рамках конкретного случая.
Примерный список мероприятий можно представить таким образом:
- Опрос больного. Используется для объективизации симптомов. Необходимо зафиксировать клиническую картину и потом подвести ее под конкретные известные заболевания.
- Сбор анамнеза. Используется для определения вероятного происхождения расстройства.
Измерение артериального давления. На ранних этапах оно повышено, что жизненно необходимо для обеспечения кровотока. По мере декомпенсации падает, становится низким неадекватно ситуации. Даже в рамках нагрузочных тестов показатели меняются несущественно. - Электрокардиография. Используется для обнаружения функциональных расстройств со стороны кардиальных структур. Требует высокого профессионализма врача.
- Эхокардиография. Применяют ее в рамках выявления самого кардиосклероза. Позволяет визуализировать ткани, обнаружить анатомические структурные нарушения.
- Биохимия крови с определением веществ липидного спектра. Холестерина разных типов. Превалирующее исследование в рамках профильной диагностики. Низкие показатели также не говорят об отсутствии расстройства. Потому требуется дополнительная оценка состояния кардиальных структур.
- Коронография. Рентген с применением контрастирующего вещества. Позволяет определить участки закупорки коронарных артерий.
- МРТ. Более современная методика, если сравнивать с предыдущей. Дает результаты быстрее и требует куда меньше усилий, как со стороны пациента, так и с позиции врача-диагноста.
Перечень обследований может быть расширен, на усмотрение ведущего кардиолога. Все зависит от сложности случая и результатов уже полученных в ходе исследований.
Методы лечения
Терапия проводится консервативными и оперативными способами. На раннем этапе доктора применяют медикаменты нескольких групп:
- Кардиопротекторы. Защищают сердце структуры от разрушения, снижают потребность тканей в кислороде и параллельно восстанавливают газообмен. Используется Милдронет, Рибоксин.
- Антиагреганты. Нормализуют реологические свойства крови, текучесть таковой. В основном Аспирин в современных модификациях, для длительного приема.
- Статины. Растворяют холестериновые бляшки, выводят жирные вещества их организма. Аторис и аналоги.
- Сердечные гликозиды. С осторожностью. Нормализуют сократительную способность миокарда.
Обладают рядом дополнительных полезных эффектов, но для продолжительного приема назначаются редко ввиду опасностей. Дигоксин, настойка ландыша. Самостоятельно не используются никогда, это крайне рискованно.
- Бета-блокаторы. Применяются для коррекции уровня артериального давления, частичного восстановления питания тканей. Метопролол для срочной помощи, Биспролол в рамках длительного применения.
- Антагонисты кальция. В основном используется Амлодипин как самый подходящий медикамент.
- Органические нитраты. Купируют болевой синдром, расширяют сосуды, нормализуют трофику тканей. Применяют их с осторожностью, потому как присутствует масса побочных явлений. Классическим медикаментом считается Нитроглицерин.
Этого мало. Дополнительно проводится лечение причины ишемической болезни. Может быть сахарный диабет, гипертония. Необходимо устранять и их.
В сложных случаях требуется хирургическая терапия. Какие способы практикуют доктора?
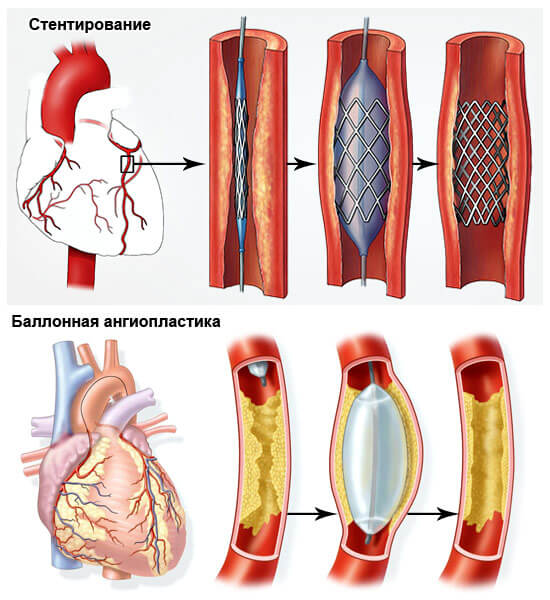
- Ангиопластика или баллонирование. Механическое расширение коронарной артерии.
- Стентирование. Суть в том же. Только в качестве основного инструмента выступает особый каркас, который не позволяет сосуду вернуться в исходное, спазмированное положение.
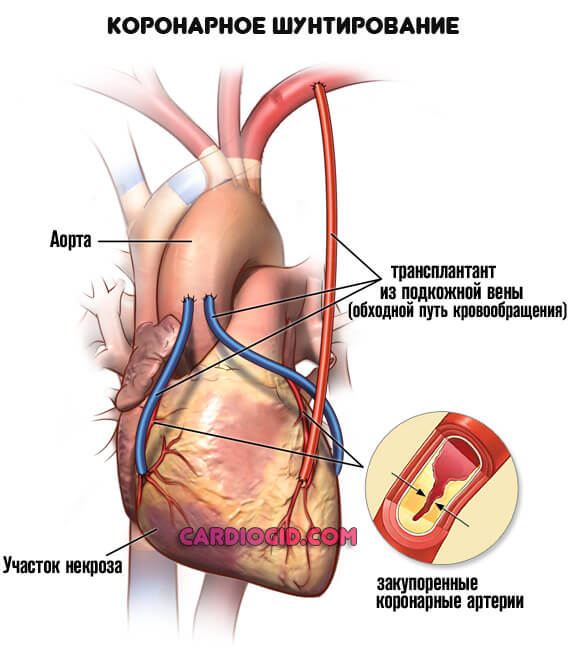
- Шунтирование. Создание искусственного дополнительного пути для обеспечения миокарда кровью. Представляет определенные сложности, но дает качественный эффект почти в 75% случаев даже на выраженных стадиях патологии.
Это основные методики. Чуть реже практикуется прямое протезирование вовлеченного в нарушение участка.
Большую роль в деле терапии играет изменение образа жизни:
- В обязательном порядке отказываются от курения, спиртного даже в минимальных объемах, ограничивают потребление поваренной соли до 4 граммов в день, количество животных жиров, упор делают на растительные продукты.
- Гиподинамия исключается, но и перетруждаться нельзя. Предпочтение отдается легким пешим и велопрогулкам на свежем воздухе. Разрешено плавание.
- Стоит избегать стрессов, нервных перегрузок, освоить техники релаксации (расслабления).
Прогноз и возможные осложнения
Согласно статистическим выкладкам, вероятность нормализации состояния достигает 80% на ранних стадиях (сюда же входит и средняя стадия, когда изменения и клиническая картина уже присутствуют).
По мере прогрессирования вероятность нормализации тает на глазах. При выраженной сердечной недостаточности шансы на достижение благоприятного исхода составляет 10-20%, что все-таки довольно много.
Нужно учесть, что даже в самых положительных условиях, полного излечения достигнуть не удается никогда. Потому как речь идет об анатомическом изменении сердца.
Есть возможность компенсировать нарушение, но не полностью устранить его. Больные имеют все шансы прожить до глубокой старости при соблюдении рекомендаций и раннем обращении к лечащему специалисту по кардиологии.
Атеросклеротический кардиосклероз причиной смерти становится редко, основной фактор не в нем, а в ишемии, дальнейшем усугублении, падении сократительной способности миокарда и насосной функции сердца.
Среди возможных последствий:
- Инфаркт. Массивный лавинообразный некроз клеток кардиальных структур.
- Инсульт. Схожий процесс. Суть в отмирании нервных тканей головного мозга.
- Остановка сердца.
При должном внимании к собственному состоянию и соблюдении всех рекомендаций доктора эти осложнения так и остаются теоретически возможными, не воплощаются в реальности.
Коронаросклероз — это рубцевание сердца, замещение функционально активных тканей грубыми соединительными структурами. Это заполнитель, он не может работать, как следует.
Процесс прогрессирует постепенно. При развитии первых же проявлений рекомендуется обращаться к кардиологу для прохождения диагностики и назначения лечения.

