Ингаляционные гкс в терапии бронхиальной астмы и хобл
Дополнительные сведения: Лекарственные
средства влияющие на бронхиальную
проходимость
Для
лечения бронхиальной астмы используются
препараты базисной терапии, воздействующие
на механизм заболевания, посредством
которых пациенты контролируют астму,
и симптоматические препараты, влияющие
только на гладкую
мускулатурубронхиального
дереваи снимающие приступ.
К
препаратам симптоматической терапииотносятбронходилятаторы:
β2-адреномиметики
ксантины
К
препаратам базисной терапииотносят
кромоны
ингаляционные
глюкокортикостероидыантагонисты
лейкотриеновых рецепторовмоноклональные
антитела
Если
не принимать базисную терапию, со
временем будет расти потребность в
ингаляции бронходилататоров
(симптоматических средств). В этом случае
и в случае недостаточности дозы базисных
препаратов рост потребности в
бронходилататорах является признаком
неконтролируемого течения заболевания[23].
Кромоны
К
кромонам относят кромогликат
натрия(Интал) инедокромил
натрия(Тайлед). Эти средства показаны
в качестве базисной терапии бронхиальной
астмы интермиттирующего и лёгкого
течения. Кромоны уступают по своей
эффективности ИГКС[24].
Так как существуют показания для
назначения ИГКС уже при лёгкой степени
бронхиальной астмы[19],
кромоны постепенно вытесняются более
удобными в использовании ИГКС. Не
оправдан также переход на кромоны с
ИГКС при условии полного контроля над
симптомами минимальными дозами ИГКС[25].
Глюкокортикостероиды
При
астме применяются ингаляционные
глюкокортикостероиды, которым не
свойственно большинство побочных
действий системных стероидов. При
неэффективности ингаляционных
кортикостероидов добавляют
глюкокортикостероиды для системного
применения.
Ингаляционные глюкокортикостероиды (игкс)
ИГКС —
основная группа препаратов для лечения
бронхиальной астмы. Ниже представлена
классификация ингаляционных
глюкокортикостероидов в зависимости
от химической структуры:
Негалогенированные
будесонид(Пульмикорт, Бенакорт, Буденит Стери-Неб)
циклесонид(Альвеско)
Хлорированные
беклометазона
дипропионат(Бекотид, Беклоджет,
Кленил, Беклазон Эко, Беклазон Эко
Лёгкое Дыхание)мометазона
фуроат(Асманекс)
Фторированные
флунизолид(Ингакорт)
триамценолона
ацетонидазмокорт
флутиказона
пропионат(Фликсотид)
Противовоспалительный
эффект ИГКС связан с подавлением
деятельности клеток воспаления,
уменьшением продукциицитокинов,
вмешательством в метаболизмарахидоновой
кислотыи синтезпростагландиновилейкотриенов,
снижением проницаемости сосудов
микроциркуляторного русла, предотвращением
прямой миграции и активации клеток
воспаления, повышением чувствительности
b-рецепторов гладкой мускулатуры. ИГКС
также увеличивают синтез противовоспалительного
белка липокортина-1, путём ингибированияинтерлейкина-5увеличиваютапоптозэозинофилов,
тем самым снижая их количество, приводят
к стабилизации клеточных мембран. В
отличие от системных глюкокортикостероидов,
ИГКСлипофильны,
имеют короткийпериод
полувыведения, быстро инактивируются,
обладают местным (топическим) действием,
благодаря чему имеют минимальные
системные проявления. Наиболее важное
свойство — липофильность, благодаря
которому ИГКС накапливаются в дыхательных
путях, замедляется их высвобождение из
тканей и увеличивается их сродство к
глюкокортикоидному рецептору. Лёгочная
биодоступность ИГКС зависит от процента
попадания препарата в лёгкие (что
определяется типом используемого
ингалятора и правильностью техники
ингаляции), наличия или отсутствия
носителя (лучшие показатели имеют
ингаляторы, не содержащие фреон) и от
абсорбции препарата в дыхательных
путях.
До
недавнего времени главенствующией
концепцией назначения ИГКС была концепция
ступенчатого подхода, что означает что
при более тяжёлых формах заболевания
назначаются более высокие дозы ИГКС.
Основой
терапии для длительного контроля
воспалительного процесса являются
ИГКС, которые применяются при персистирующей
бронхиальной астме любой степени тяжести
и по сей день остаются средствами первой
линии терапии бронхиальной астмы.
Согласно концепции ступенчатого подхода:
«Чем выше степень тяжести течения БА,
тем большие дозы ингаляционных стероидов
следует применять». В ряде исследований
показано, что у пациентов, начавших
лечение ИГКС не позже 2 лет от начала
заболевания, отмечены существенные
преимущества в улучшении контроля над
симптомами астмы, по сравнению с начавшими
такую терапию по прошествии 5 лет и
более[19].
Существуют
фиксированные комбинации ИГКС и
пролонгированных β2-адреномиметиков,
сочетающие в себе средство базисной
терапии и симптоматическое средство.
Согласно глобальной стратегии GINA,
фиксированные комбинации являются
наиболее эффективными средствами
базисной терапии бронхиальной астмы,
так как позволяют снимать приступ и
одновременно являются лечебным
средством[3].
ВРоссиинаибольшей популярностью пользуются
две такие фиксированные комбинации:
сальметерол+флутиказон(Серетид 25/50, 25/125 и 25/250 мкг/доза, Серетид
Мультидиск 50/100, 50/250 и 50/500 мкг/доза,
Тевакомб 25/50, 25/125 и 25/250 мкг/доза)формотерол+будесонид(Симбикорт Турбухалер 4,5/80 и 4,5/160 мкг/доза,
В состав препарата Серетид входит
салметерол в дозе 25 мкг/доза в дозированном
аэрозольном ингаляторе и 50 мкг/доза в
аппарате «Мультидиск». Максимально-допустимая
суточная доза салметерола — 100 мкг,
то есть максимальная кратность применения
Серетида составляет 2 вдоха 2 раза для
дозированного ингалятора и 1 вдох 2 раза
для приспособления «Мультидиск». Это
даёт Симбикорту преимущество в том
случае, если необходимо увеличить дозу
ИГКС. Симбикорт содержит формотерол,максимально-допустимая
суточная дозакоторого составляет
24 мкг, делает возможным ингалироваться
Симбикортом до 8 раз в сутки. В исследовании
SMART выявлен риск, связанный с применением
салметерола по сравнению с плацебо.
Кроме того, бесспорным преимуществом
формотерола является и то, что он
начинает действовать сразу после
ингаляции, а не через 2 часа, как
салметерол[26].
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
19.03.201611.73 Mб28кардиология неотлож.pdf
- #
- #
- #
- #
- #
- #
- #
18.05.2015329.61 Кб42Клиническая анатомия сосудов и нервов.pdf
- #
Ингаляционные глюкокортикоиды – препараты, применяемые для лечения бронхиальной астмы. Но кроме этого, используются для лечения заболеваний дыхательных путей, связанных с образованием отеков, воспалений, приступом удушья. При местном применении гормональных веществ через ингалятор, небулайзер активные компоненты максимально локализуются в патологических местах. Благодаря этому увеличивается терапевтический эффект, снижается вероятность развития нежелательных явлений со стороны ЖКТ, нервной, кровеносной системы.
Особенности действия ингаляционных кортикостероидов
Препараты считаются самыми эффективными средствами для предупреждения приступов бронхиальной астмы, проведения поддерживающей терапии. Для купирования острых симптомов медикаменты не используются, поскольку терапевтический эффект достигается медленно.
Ингаляционные глюкокортикостероиды обладают выраженным противовоспалительным, противоотечным свойством. При длительном применении снижается гиперактивность дыхательных путей, повышается стойкость организма к воздействию провоцирующих факторов. Глюкокортикостероиды назначают при бронхиальной астме средней, тяжелой формы.
Активными компонентами лекарств выступают:
- будесонид;
- триамцинолона ацетонид;
- беклометазон;
- флунизолид;
- флутиказон.
Стойкий результат развивается за неделю. Максимальное воздействие наблюдается через месяц регулярного применения. Во время ингаляции в легкие попадает не больше 20% глюкокортикостероидов. Остальная доза медикамента оседает на поверхности верхних дыхательных органов, попадает в желудок, затем проходит процессы метаболизма.
Побочные явления
Ингаляционные кортикостероиды – препараты, которые при неправильном либо длительном применении вызывают нежелательные явления.
- Системные реакции возникают при превышении дозировки, продолжительном курсе терапии дольше 1-го месяца. Наблюдается угнетение работы надпочечников, у женщин развивается остеопороз, у детей наблюдается задержка в росте.
- Местные реакции возникают чаще. Самые тяжелые из них – дисфония, кандидоз ротовой полости. После применения ингаляционных глюкокортикостероидов может наблюдаться боль в горле, осиплость голоса. Состояние нормализуется в течение суток. Атрофических преобразований препараты не вызывают даже при очень длительном применении в течение десяти лет.
Кандидоз ротовой полости чаще развивается у людей пожилого возраста, маленьких детей, ингаляциях больше 2-х раз за сутки, превышении дозировки. Для снижения развития побочных эффектов рекомендуется использовать ингаляционные глюкокортикостероиды через спейсер, полоскать рот, промывать нос водой либо содовым раствором после процедуры.
Ингаляционные глюкокортикоиды при бронхиальной астме
Существует множество препаратов с разным активным веществом, одинаковым механизмом действия.
Беклометазон
Считается лучшим глюкокортикостероидом. Обладает минимальным системным воздействием. Ингаляционно назначают по 2-3 приема за сутки. Выпускается в форме дозированных ингаляторов, бекодисков.
Будесонид
Считается наиболее безопасным веществом. Будесонид меньше воздействует на функционирование надпочечников, чем другие кортикостероиды. Редко вызывает побочные явления при продолжительном применении. Терапевтический эффект наступает быстрее. Кроме бронхиальной астмы используется для лечения тяжелых форм бронхитов, ларинготрахеитов, ложного крупа, ХОБЛ. При использовании через компрессорный небулайзер действие медикамента развивается в течение 1 часа. Выпускается в форме дозированных ингаляторов, растворов. Назначают ингаляции 1-2 раза в сутки.
Триамцинолон
На 20% активность выше, нежели у других ингаляционных глюкококртикостероидов, но гораздо чаще развиваются системные побочные эффекты. Рекомендуется использовать для короткого курса лечения. Детям назначают с 6-ти лет. За сутки делают до 4-х ингаляций. Выпускается в форме ингалятора с удобным спейсером.
Флутиказон
Современный ингаляционный глюкокортикостерод. Терапевтический эффект наступает быстро, применяется в меньших дозах, чем другие гормоны, редко вызывает побочные эффекты. Детям назначают с 5-ти лет. За сутки делают 2 ингаляции. Выпускается в форме дозированных ингаляторов.
Препараты ингаляционные глюкокортикостероиды подбираются индивидуально в каждом случае. Выбор зависит от возраста, тяжести заболевания, общего состояния здоровья, индивидуальных особенностей организма.
Список медикаментов:
- Будесонид;
- Пульмикорт;
- Тафен назаль;
- Новопульмон Е;
- Дексаметазон.
Вопрос замены одного глюкокортикостероида другим должен обсуждаться со специалистом.
Глюкокортикостероиды для небулайзера
При тяжелых формах ларингитов, трахеитов, бронхитов возникает необходимость применения гормональных препаратов. Их действие направлено на купирование воспалительного процесса, снятие отека, облегчение дыхания, повышение защитных функций организма.
Ингаляции делают с помощью компрессорного небулайзера. Дозировка подбирается индивидуально, в зависимости от возраста. Обычно 1-2 мл медикамента. Непосредственно перед проведением ингаляции добавляют физраствор. Максимальная доза готового лекарства 5 мл. Больше в чашу небулайзера заливать нельзя. Процедуру делают 5-10 минут 1-2 раза на день. Длительность лечения от трех до десяти дней. Чаще всего используется Пульмикорт, Будесонид. Разрешается проводить дыхательные процедуры детям с 6 лет.
Дозировка для лечения болезней органов дыхания
Доза | Объем (мл) с концентрацией 0,25 мг | Количество ингаляций за сутки |
0,25 | 1 | 1-2 |
0,5 | 2 | |
0,75 | 3 | |
1 | 4 |
Количество физраствора зависит от объема назначаемого препарата. Если терапевтическая доза составляет 1 мл, добавляют 3 мл физраствора, 2 мл – смешивают в равных пропорциях. Доза в 4 мл обычно назначается взрослым, не требует разведения физраствором.
Отзывы
Инна: «Пульмикорт назначали несколько раз ребенку при бронхите. Дыхание улучшалось уже после первой процедуры. Дышали не больше пяти дней по одному разу за сутки. Побочных эффектов не заметила. Хорошо помогает в сочетании с Вентолином.»
Янина: «Будесонид при бронхиальной астме назначили. Курс длился месяц. Частота рецидивов уменьшилась. Из побочных явлений заметила першение, боль в горле. Но проходило все это через 15 минут.»
Дарья: «Пришлось пользоваться Пульмикортом. При бронхите быстро помогает, трахеите – усиливает кашель. При астме начинает помогать через неделю ежедневного применения.»
В статье обсуждается место комбинации ИГКС и длительно действующих β2-адреномиметиков в лечении ХОБЛ
Введение
Хроническая обструктивная болезнь легких (ХОБЛ) – часто встречающееся заболевание, характеризуется персистирующей бронхиальной обструкцией. Важную роль в его развитии и прогрессировании играет хроническое воспаление дыхательных путей, возникающее под влиянием табачного дыма и поллютантов. Основными симптомами ХОБЛ являются одышка и кашель с выделением мокроты [1].
Исследования, показавшие связь локального и системного воспаления со скоростью снижения функции легких, обострениями, индексом массы тела и кардиоваскулярным риском [2–5], а также результаты лечения бронхиальной астмы явились предпосылками для использования ингаляционных глюкокортикостероидов (ИГКС) у больных ХОБЛ. Стероидная резистентность хронического воспаления дыхательных путей у пациентов с ХОБЛ [6] послужила причиной использования более высоких доз ИГКС, чем при бронхиальной астме (БА).
Монотерапия ИГКС при ХОБЛ
Попытка применения ИГКС при ХОБЛ была реализована в четырех длительных (3 года и более) многоцентровых двойных слепых плацебо-контролируемых клинических исследованиях: European Respiratory Society study in chronic obstructive pulmonary disease (EUROSCOP) и Copenhagen study (будесонид 800–1200 мкг/сут), Inhaled steroids in obstructive lung disease in Europe study (ISOLDE study, флутиказона пропионат 1000 мкг/cут) и Lung Health Study (триамцинолона ацетонид, 1200 мкг/сут), включавших более 3400 пациентов. В них было показано, что 3–летнее назначение изучаемых препаратов не оказывает достоверного влияния на величину ежегодного снижения объема форсированного выдоха за 1-ю секунду (OФВ1) [7–11]. В группе больных c тяжелым течением заболевания, получавших флутиказона пропионат (ФП) и будесонид (БУД), отмечено достоверное улучшение качества жизни, снижение уровня маркеров системного воспаления, эпизодов ишемии миокарда и частоты обострений (на 25%) ХОБЛ [7, 8].
Эти данные были подтверждены в ходе метаанализа рандомизированных исследований продолжительностью не менее 6 мес. [12]. Среди побочных эффектов у пациентов отмечено достоверное снижение концентрации эндогенного кортизола (ФП), появление кровоточивости кожи (ФП, будесонид) и снижение плотности костной ткани позвоночника и бедра (триамцинолона ацетонид).
Таким образом, результаты приведенных выше исследований продемонстрировали отсутствие влияния ИГКС на скорость снижения бронхиальной проходимости у больных ХОБЛ. Для достижения относительно небольшого терапевтического эффекта требовалось применение высоких доз этих препаратов, что усиливало их побочное действие и увеличивало стоимость лечения.
Комбинация ингаляционных глюкокортикоидов и длительно действующих β2-адреномиметиков (ИГКС/ДДБА) при ХОБЛ
Многокомпонентная патофизиология, неполная удовлетворенность результатами монотерапии ИГКС, а также положительные эффекты, наблюдаемые при БА, явились предпосылками для назначения пациентам с ХОБЛ комбинации ИГКС/ДДБА.
При исследовании биоптатов слизистой оболочки бронхов и индуцированной мокроты было установлено, что комбинация ФП/салметерол (ФП/Салм), назначаемая в дозе 500/50 мкг 2 р./сут в течение 12 нед., снижает содержание нейтрофилов, абсолютное число эозинофилов, Т-лимфоцитов и тучных клеток у больных ХОБЛ средней тяжести и тяжелого течения [13], что было подтверждено при исследовании бронхоальвеолярного лаважа [14]. Полученные данные явились прямым подтверждением противовоспалительной активности комбинации ИГКС/ДДБА, которая, вероятно, лежит в основе клинической эффективности этих препаратов.
Характеристика основных клинических исследований комбинаций ИГКС/ДДБА при ХОБЛ продолжительностью 1 год и более представлена в таблице 1. Показано, что длительное (12–36 мес.) назначение этих препаратов у больных ХОБЛ тяжелого и крайне тяжелого течения улучшает бронхиальную проходимость, снижает выраженность симптомов, потребность в бронхолитиках, частоту обострений средней тяжести и тяжелых обострений, а также улучшает качество жизни пациентов по сравнению с терапией монопрепаратами и плацебо [15–24]. В двух больших клинических исследованиях (TORCH и SUMMIT) не удалось доказать влияние ФП/Салм и комбинации флутиказона фуроат/вилантерол (ФФ/Вил) на выживаемость пациентов [18, 24].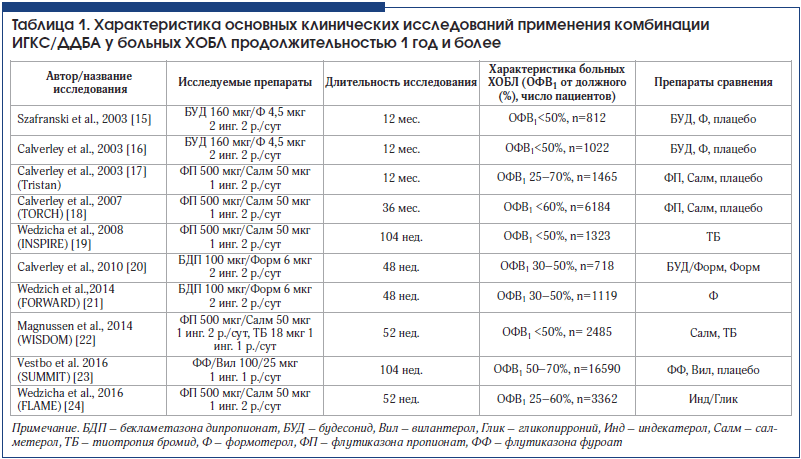
Метаанализ 7 клинических исследований показал, что комбинация ИГКС/ДДБА превосходит ИГКС по влиянию на число обострений ХОБЛ [25]. Это объясняет, почему монотерапия ИГКС не рекомендуется для лечения ХОБЛ [1]. Особым показанием для назначения ИГКС/ДДБА служит сочетание БА и ХОБЛ, при котором эти препараты должны назначаться в соответствии с общепринятыми международными рекомендациями [25].
Развернувшаяся в последние годы дискуссия о роли ИГКС/ДДБА в терапии ХОБЛ инициирована результатами исследований их эффективности (по сравнению с бронхолитиками длительного действия) и эффекта отмены ИГКС на течение заболевания, а также данными о возможных побочных эффектах.
В исследовании INSPIRE было показано, что общая частота обострений ХОБЛ у пациентов, получавших ИГКС/ДДБА и длительно действующий антихолинергический препарат (ДДАХ) тиотропия бромид, была сопоставимой. В первой группе чаще встречались обострения, требующие применения антибиотиков, а во второй – системных глюкокортикоидов [19].
Эффективность и безопасность ИГКС/ДДБА и комбинаций 2-х длительно действующих бронхолитиков (ДДБА/ДДАХ) у больных ХОБЛ сравнивались в нескольких исследованиях, продолжающихся от 12 до 52 нед. [24, 26–30]. В трех из них использовалась комбинация индакатерол/гликопирроний (Инд/Глик), в остальных – вилантерол/умеклидиний. В качестве препарата сравнения применялся ФП/Салм.
Самым продолжительным стало исследование FLAME, в котором в течение 52 нед. больные ХОБЛ с ОФВ1 25–60%, имеющие 1 и более обострений в год, принимали Инд/Глик или ФП/Салм (см. табл. 1). Было показано, что частота обострений в первой группе на 11% ниже, чем во второй (3,59 vs 4,03; p<0,003). Бронхолитические препараты в большей степени, чем ИГКС/ДДБА, увеличивали время до первого обострения любой тяжести [24]. Полученные результаты явились одним из обоснований для отнесения бронхолитиков длительного действия или их комбинаций к препаратам первого ряда при лечения ХОБЛ [1].
Тем не менее и это исследование не дает окончательного ответа на вопрос о месте ИГКС в лечении ХОБЛ. В группе получавших комбинацию ДДБА/ДДАХ частота обострений в среднем составляла 3,59 в год, что обосновывает необходимость назначения им тройной терапии (ИГКС/ДДБА/ДДАХ). Частота тяжелых обострений в исследуемых группах была сопоставимой. Различия между группами уменьшились у больных, имеющих 2 и более обострений ХОБЛ в предшествующий год [24].
Предикторы эффективности ИГКС/ДДБА
Возможными предикторами эффективности ИГКС при ХОБЛ с частыми обострениями являются положительный тест на обратимость обструкции (прирост ОФВ1 на 12% и более и 400 мл и более), гиперреактивность бронхов, высокий уровень оксида азота в выдыхаемом воздухе и эозинофилия мокроты (>3%) и крови [31].
Одна из попыток выделить целевую группу больных ХОБЛ, которым показаны ИГКС, связана с использованием эозинофилов периферической крови как одного из наиболее доступных маркеров эозинофильного воспаления дыхательных путей. По данным изучения биопсий слизистой оболочки бронхов и мокроты, эозинофильное воспаление имеется примерно у 10–40 % пациентов при стабильном течении ХОБЛ и мало зависит от выраженности бронхиальной обструкции [32, 33]. При ретроспективном анализе нескольких исследований показано, что эффективность ИГКС/ДДБА выше при уровне эозинофилов крови больше 2% [34–36]. Опубликованные в настоящее время данные не позволяют сделать вывод об абсолютном числе этих клеток, которое может служить пороговой величиной для назначения ИГКС. Более того, в единственном проспективном исследовании (FLAME) не удалось обнаружить связи между эффективностью ФП/Салм и уровнем эозинофилов крови [24]. Очевидно, что вопрос о предикторах эффективности ИГКС при ХОБЛ нуждается в дальнейшем изучении.
Влияние отмены ИГКС на течение ХОБЛ с частыми обострениями
В нескольких исследованиях было установлено, что отмена ИГКС у больных ХОБЛ не приводит к увеличению числа обострений в период от года до 5 лет, но сопровождается достоверным снижением показателей легочной функции и качества жизни пациентов [22, 37]. Эти данные свидетельствуют о возможности отмены ИГКС у пациентов с ХОБЛ, особенно у тех, кому эти препараты были назначены необоснованно или у которых отсутствуют четкие клинические доказательства их эффективности. В эту же группу, вероятно, можно отнести пациентов, имеющих побочные эффекты при их назначении. Вместе с тем пока недостаточно ясна методика снижения дозы или отмены ИГКС.
Полученные данные особенно актуальны для стран Западной Европы, в которых более 70% пациентов с ХОБЛ получают высокие дозы ИГКС [38], при этом число пациентов с частыми обострениями не превышает 40% [39]. Выполненное недавно в реальной клинической практике исследование, включавшее 1111 больных ХОБЛ в 23 городах России, показало иную картину. Фенотип с частыми обострениями имели 51% пациентов, из которых лишь менее половины (44,7%) получали комбинацию ИГКС/ДДБА или ИГКС/ДДБА/ДДАХ [40]. Вероятными причинами нерационального использования этих препаратов были особенности системы льготного лекарственного обеспечения больных ХОБЛ, недостаточное знакомство врачей с национальными и международными рекомендациями.
Безопасность ИГКС/ДДБА
В клинических исследованиях показано, что использование высоких доз различных ИГКС ассоциировано с повышенной частотой развития кандидоза полости рта, осиплости голоса, кровоточивости кожи и пневмонии [1]. Последняя чаще встречалась у больных пожилого и старческого возраста, с низкими уровнями ОФВ1 (<50% от должного), индекса массы тела, выраженной одышкой и уровнем эозинофилов периферической крови менее 2% [18, 41, 42]. Лечение ИГКС не сопровождалось увеличением числа летальных пневмоний. Механизмы развития этого побочного эффекта изучены недостаточно.
Полученные данные свидетельствуют о том, что при появлении признаков обострения ХОБЛ на фоне лечения ИГКС/ДДБА следует обязательно выполнять рентгенографию органов дыхания в 2-х проекциях с целью исключения легочной инфильтрации и назначения антибактериальной терапии в случае ее развития.
Связь между приемом ИГКС, снижением плотности костной ткани, развитием катаракты, туберкулеза, сахарного диабета и его прогрессированием отмечена в некоторых наблюдательных исследованиях, но изучена пока недостаточно [1].
Дозозависимость указанных выше побочных эффектов ИГКС привела к обсуждению целесообразности использования высоких доз этих препаратов у пациентов с ХОБЛ. Как правило, в странах Северной Америки зарегистрированные дозы ИГКС примерно в 2 раза ниже, чем в странах Европы и в России. При исследовании новой комбинации ФФ/Вил было показано, что повышение дозы ФФ до 200 мкг/сут не приводит к улучшению функции легких и снижению частоты обострений по сравнению с дозой 100 мкг. Частота пневмонии была одинаковой в группах, получавших в течение 1 года ФП/Салм (500/50 мкг 2 р./сут) и ФФ/Вил (100/25 мкг 1 р./сут) [43, 44].
Комбинация ИГКС/ДДБА/ДДАХ
Использование тройной терапии представляется логичным у пациентов с тяжелым течением ХОБЛ, выраженными симптомами и высокой частотой обострений несмотря на использование бронхолитиков или комбинации ИГКС/ДДБА. Показано, что добавление ДДАХ к комбинации ИГКС/ДДБА в течение 52 нед. приводит к дополнительной бронходилатации и снижает частоту обострений ХОБЛ [45]. Положительное влияние тройной терапии на функцию легких, клинические симптомы, а также качество жизни пациентов с ХОБЛ по сравнению с ИГКС/ДДБА было установлено в исследованиях меньшей продолжительности [46–49]. Менее изучены эффекты добавления ИГКС к комбинации ДДАХ/ДДБА.
Заключение
Таким образом, комбинации ИГКС/ДДБА сохраняют свое место в лечении ХОБЛ, что подтверждено в опубликованных недавно международных рекомендациях [1]. Имеющиеся данные позволяют рекомендовать эти препараты при лечении пациентов с сочетанием БА и ХОБЛ, а также при ХОБЛ с частыми обострениями (2 и более в год) или одной госпитализацией в год несмотря на терапию длительно действующими бронходилататорами (ДДАХ или ДДБА/ДДАХ). Предикторы эффективности ИГКС/ДДБА изучены пока недостаточно. Можно ли использовать при лечении пациентов с ХОБЛ минимальные эффективные дозы ИГКС, которые ниже официально зарегистрированных? Для окончательного ответа на этот вопрос необходимы дополнительные клинические исследования.


