Инфаркт не от атеросклероза
Кардиологи бьют тревогу: количество инфарктников в нашей стране неуклонно растёт. Из общего числа пациентов, страдающих различными сердечно-сосудистыми заболеваниями, от острого инфаркта миокарда умирают порядка 75%. Причём около 30% погибают по дороге в больницу, 20–25% – в клинике и примерно 7–10% – в первый год после перенесённого инфаркта.
О коварстве этого недуга и наиболее эффективных методах лечения рассказывает доктор медицинских наук, профессор Первого Московского государственного медицинского университета имени И. М. Сеченова Владимир Желнов.
Кинжал в груди
Инфаркт миокарда – острое проявление ишемической болезни сердца, при котором происходит необратимое поражение и гибель части сердечных клеток. В основе этого заболевания лежит отложение жира на стенках артерий сердца. Постепенно затвердевая, этот жир образует наросты, затрудняющие движение крови, а в некоторых случаях полностью закупоривающие артерию. В результате мышца или один из её участков, к которому перестаёт поступать кровь, отмирает и постепенно превращается в рубец.
Ткань, в которую из-за закупорки сосуда перестаёт поступать кровь, отмирает в первые же часы после инфаркта, и восстановить её уже нельзя. Именно поэтому огромное значение имеет то, насколько быстро человеку будет оказана квалифицированная медицинская помощь.
Основной симптом инфаркта миокарда – острая, иногда её даже называют кинжальная, боль за грудиной. Боль возникает в середине грудной клетки, как правило, внезапно, в состоянии покоя и не даёт глубоко вздохнуть. Она может отдаваться в левую лопатку, в левое плечо, левую половину шеи, иногда сопровождается холодным, липким потом, чувством страха, слабостью, дискомфортом в области живота, рвотой.

Восстановить кровоток – и как можно быстрее
В первые шесть часов после развития инфаркта миокарда можно попробовать растворить тромб, закупоривший сосуд, и восстановить нормальный кровоток с помощью специальных лекарственных препаратов, таких как стрептогеназа и стрептодеказа. Идею растворять тромб этими препаратами в своё время выдвинул академик Евгений Иванович Чазов, и в мировых анналах это открытие числится за ним.
В обязательном порядке больным назначается аспирин, который уменьшает свёртываемость крови, препятствуя тем самым формированию кровяного тромба в просвете коронарных артерий, бета-блокаторы (конкор, атенолол, анаприлин, обзидан), снижающие частоту сердечных сокращений и артериальное давление, и обезболивающие средства: сильные анальгетики вплоть до наркотических, таких как промедол.
Если лекарства уже бессильны, прибегают к эндоваскулярному методу, или баллонной ангиопластике. Внутрь коронарной артерии вводится специальный катетер, снабжённый на конце баллончиком или насосиком, который подаёт воздух и раздувает стенки сосуда, в результате чего он немножечко расширяется и кровоток восстанавливается. Чтобы закрепить результат этого вмешательства, через этот же катетер в артерию вводится маленький металлический каркасик или набалдашник – стент, задача которого – удерживать стенку артерии в расширенном состоянии.
Процедура абсолютно безопасна и нетравматична. Проводится через маленький разрез на бедренной артерии.
Ещё один метод лечения инфаркта миокарда, о котором нельзя не сказать, – аортокоронарное шунтирование. По сути, это то же самое, что и баллонная ангиопластика, только проводимая более радикально. Противопоказаний у этих методов практически нет. Раньше ограничением считался возраст, пожилым людям предпочитали операции на сердце не делать. А сейчас и 75‑летним, и 80‑летним делают такие операции – и результаты прекрасные.

Чтобы инфаркт не вернулся
Одно из самых распространённых заблуждений – когда больной думает, что после операции он становится абсолютно здоровым. К сожалению, излечить атеросклероз при помощи хирургического вмешательства невозможно. Без последующего лечения и адекватных мер профилактики болезнь обязательно вернётся.
В первую очередь надо бороться с первопричиной, породившей инфаркт миокарда, – атеросклерозом. Для снижения уровня холестерина в крови прежде всего назначаются статины (ловастатин, розувастатин, зокор, правастатин).
Однако нормализация уровня холестерина немыслима без соблюдения правил здорового питания. Следует ограничивать потребление жиров животного происхождения. Наиболее богаты холестерином икра рыб, яичный желток, субпродукты (печень, почки, мозги), жирные молочные продукты. Очень много холестерина содержится в коже птиц. Вот почему есть куриную кожу людям, перенёсшим инфаркт, крайне нежелательно. Выбирать надо тощую птицу, ещё лучше цыплят. Очень хороша индюшатина, которая почти не содержит «плохого» холестерина достаточно питательна и вкусна.
Кроме того, нужно резко ограничить всё сладкое, особенно простые виды сахаров, которые быстро всасываются, что способствует резкому подъёму уровня сахара в крови, а это, в свою очередь, ведёт к развитию метаболического синдрома, сахарному диабету, которые в ещё большей степени отягощают течение атеросклероза, артериальной гипертензии, к новому инфаркту.
Ежедневно надо употреблять как минимум 400 граммов фруктов и овощей. Картошка не в счёт, потому что это чистый крахмал. А вот капусту можно есть без ограничений, как варёную, так и в виде салатов. Хлеб желательно есть малокалорийный из муки не очень высокого помола. Самые полезные – грубые сорта хлеба с примесями отрубей.

Нельзя не сказать о физической нагрузке. Современная доказательная медицина располагает данными, что у больных, умеренно тренирующихся в течение нескольких лет, прекращается прогрессирование атеросклероза сосудов сердца. Под умеренными тренировками я подразумеваю 30–40‑минутные пешие прогулки, не очень быстрый бег, плавание. Вместе с тем физические нагрузки ни в коем случае не должны вызывать болезненных ощущений в грудной клетке, сильной одышки и потоотделения, удушья или затруднения дыхания. Физкультура – эффективное средство борьбы с атеросклерозом. У людей, которые систематически ею занимаются (по 30 минут не менее трёх раз в неделю), улучшается состояние крови по жировым показателям, снижается склонность к тромбообразованию, развиваются дополнительные мелкие кровеносные сосуды, питающие мышцу сердца, нормализуется холестерин, постепенно рассасываются жировые бляшки. При гиподинамии, наоборот, не происходит полного расщепления жиров и холестерина, они откладываются на стенках артерий, вызывая и усиливая атеросклероз.
После инфаркта миокарда в мышце сердца остаётся рубец, поэтому частично функция сердца теряется. Это говорит о том, что, к сожалению, полностью стать здоровым после инфаркта невозможно. Но это совсем не значит, что нужно махнуть на себя рукой. У 80% людей, перенёсших инфаркт, при правильном поведении, лечении и реабилитации болезнь практически никак не сказывается на качестве жизни.
Что происходит во время инфаркта миокарда, его признаки и последующая реабилитация
Инфаркт миокарда — это процесс гибели (или, выражаясь научным языком, некроза) сердечной мышцы, который происходит, как правило, вследствие закупорки тромбом одной или нескольких артерий, снабжающих кровью сердечную мышцу. Самые интересные события при инфаркте миокарда развиваются на поверхности атеросклеротической бляшки (так называется отложение холестерина и его эфиров в толще стенки артерии). Сходство сосудов людей, ведущих нездоровый образ жизни, с аварийными трубами позволяет нам называть атеросклероз «ржавчиной жизни».
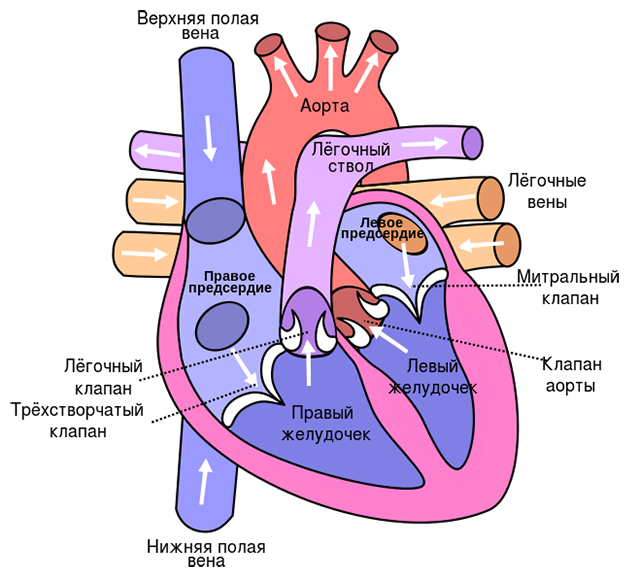
Миокард
Сердце — это мышечный орган, который состоит из четырех камер (двух предсердий и двух желудочков). С внешней стороны оно покрыто перикардом — это плотная соединительно-тканная сумка, внутри которой находится самый толстый слой сердца — миокард. Внутри желудочки сердца выстилаются эндокардом. Итак, миокард — это самый толстый слой, вся толща сердечной мышцы, именно к нему подходит большинство сосудов.
// Снимок экрана 2016-01-14 в 11.42.42
Сердце очень требовательно к поступлению крови. Его ресурсы и энергетический запас минимальны, поэтому оно постоянно нуждается в притоке большого количества крови. Если руку, например, можно пережать жгутом на час и потом жгут этот отпустить, ничего катастрофического не случится, а для сердца уже несколько минут пребывания без кровотока технически крайне опасно. То есть время, в течение которого сосуды к сердцу могут быть перекрыты, после чего может произойти восстановление, составляет всего 30 минут. Спустя эти 30 минут после того, как кровоток к сердцу прекратился (как правило, закрылся тромбом), начинается прогрессивная гибель клеток сердца. В бассейне, который кровоснабжается закупоренной артерией, через два часа после закупорки в живых остается только половина клеток. А через шесть часов их остается около 10%.
Причины инфаркта
Основная причина — это все-таки курение, даже очень редкое, потому что оно, во-первых, приводит к долговременному поражению здоровой внутренней оболочки сосудов, которые перестают «отталкивать» холестерин, а во-вторых, повышает риск разрыва оболочки артерии, когда бляшка уже выросла. На втором месте — высокое артериальное давление. На третьем месте — плохая наследственность, возраст, высокий уровень холестерина и перенесенные в течение последних пяти лет инфаркты и инсульты. Есть мощнейшая связь между уровнем «плохого» холестерина (липопротеинов низкой плотности, ЛНП) и риском инфаркта.
Остальные факторы — это лишний вес, сахарный диабет, неправильное питание, низкий уровень физической активности, депрессия, стресс и общее состояние, в том числе различные воспаления. При системном воспалении (то есть при воспалении внутри организма, а не связанном, например, с повреждением кожных покровов) формируется С-реактивный белок, который повышает риск инфаркта.
Что происходит во время инфаркта
Весь ансамбль событий развивается на фиброзной покрышке, которая отделяет атеросклеротическую бляшку от кровотока. Не вполне понятно, почему бляшки так полюбили сосуды сердца, но они там селятся и постепенно растут. И если бляшка большая, крупная (более 70% диаметра сосуда), она мешает прохождению крови. Человек начинает ее «ощущать» в том случае, если он, например, бежит. Сердце начинает «чувствовать» эту бляшку, она действительно затрудняет прохождение крови по сосуду. Если бляшка очень большая, закупоривает более 90% сосуда, то боль может отмечаться даже в покое — это стенокардия (иначе — грудная жаба). Но очень большую опасность могут представлять и маленькие бляшки с тонкой фиброзной покрышкой, которые «не болят» даже при высокой физической нагрузке.
В случае разрыва бляшки ее содержимое устремляется в кровь, и срабатывает система свертывания крови. Сначала на разрыв начинают налипать тромбоциты. Потом образуется белый тромб, а затем — так называемый красный тромб с включением нитей фибрина — белка, образующегося под действием фермента тромбина. Параллельно с процессом тромбообразования активируется система, которая противостоит тромбообразованию и делает так называемый тромболизис. Это наша внутренняя система, которая и создана для того, чтобы противостоять возникновению тромбов. Ее мощность обычно значительно меньше, чем мощность системы тромбообразования, поэтому в подавляющем большинстве случаев тромб формируется. То есть система свертывания крови, которая спасает жизнь при кровотечениях, здесь активируется на полную мощность, что порой приводит к смерти.
При этом важно понимать, что чем крупнее сосуд, который закупоривается, и чем ближе к устью сосуда образуется тромб, тем более тяжелый инфаркт. Тем не менее иногда есть счастливый сценарий: если произошел разрыв небольшой атеросклеротической бляшки, то система, противостоящая тромбообразованию, может рассосать этот тромб, тогда инфаркта не будет.
Симптомы инфаркта
Человек при инфаркте начинает внезапно чувствовать сильную боль в грудной клетке или в некоторых случаях в животе — если поражена задняя стенка. У пациентов с сахарным диабетом инфаркты могут сопровождаться слабой болью, поэтому им нужно быть особенно внимательными. Если в течение шести часов препятствия току крови будут устранены при помощи тромболитиков, то, скорее всего, последствия инфаркта будут не очень страшными. В противном случае есть риск, что большая часть клеток сердца погибнет и его насосная функция сильно упадет, что приведет к сердечной недостаточности.
Виды инфаркта
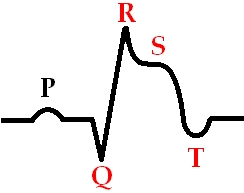
Мы разделяем инфаркт миокарда на разные категории, в первую очередь по проявлениям на кардиограмме — это очень удобно с клинической точки зрения. Нужно сказать, что есть три ключевых признака при диагностике инфаркта миокарда: первый — сильная боль в грудной клетке; второй — характерное для инфаркта миокарда изменение на кардиограмме; и третий — это попадание в кровь белков сердца, которые называются тропонинами. Сердечная мышца погибает, и высвобождается тропонин. Чтобы поставить диагноз, нужно, чтобы сошлись эти три признака. На самых-самых ранних этапах инфаркта еще не успевает увеличиться концентрация тропонина в крови. Тогда диагноз устанавливается клинически — достаточно боли и еще ряда признаков, чтобы начать действовать.
На кардиограмме очень хорошо видно инфаркт. Один вид инфаркта протекает с так называемой депрессией сегмента ST, а другой — с элевацией сегмента ST. Депрессия говорит о том, что, скорее всего, закупорена не очень большая артерия, которая снабжает внутренний слой сердечной мышцы. А элевация, то есть повышение сегмента ST, говорит о закупорке крупной артерии. В случае депрессии, как правило, пронзающего всю толщу сердечной мышцы рубца не образуется. А если есть элевация сегмента ST на кардиограмме, обозначающая поражение крупного сосуда, то это значит, что поражается стенка сердца на всю толщу. Раньше это называлось трансмуральный инфаркт миокарда, а сейчас мы его обозначаем как Q-образующий инфаркт миокарда. Если на кардиограмме есть глубокие зубцы Q, значит, на сердце есть большой и глубокий рубец, в котором нет живых мышечных клеток, а есть только соединительная ткань.
// Снимок экрана 2016-01-14 в 11.42.42
У нас есть правая и левая коронарные артерии. Правая коронарная артерия идет по задней стенке, левая делится на огибающую артерию, которая кровоснабжает боковую стенку, и переднюю межжелудочковую, снабжающую переднюю стенку. Чаще всего поражается «самая главная», передняя межжелудочковая ветвь. Мы выделяем виды инфаркта по степени поражения толщи миокарда, а также по локализации: инфаркт миокарда в области передней стенки, задней стенки, огибающей — в общем, в зависимости от пораженной артерии.
Как уже отмечалось ранее, значительную опасность могут представлять не только большие, но и маленькие бляшки с тонкой фиброзной покрышкой. Такие часто бывают у мужчин, особенно молодых, у которых бляшка только начала расти. Соответственно, это разные клинические сценарии: разрыв маленькой бляшки и разрыв большой бляшки. Они разнообразны, но оба приводят к инфаркту.
Инфаркт нужно отличать от других форм перебоев с поставкой крови к сердцу. Например, от ишемии — кислородного голодания. Оно может длиться достаточно долго и не приводить к развитию инфаркта. Сосуд может быть закрыт наполовину, бляшка выросла, и в покое сердце может даже не ощущать того, что бляшка есть, потому что крови, которая проходит через закрытый наполовину сосуд, достаточно для того, чтобы удовлетворить потребность в кислороде. Если человек, например, бежит, то крови, которая поступает через закупоренный наполовину сосуд, становится недостаточно, и сердце начинает болеть.
Лечение
Наблюдение пациентов с инфарктом в клинических условиях пришло в практику в 60-х годах XX века. В частности, одним из адептов лечения пациентов в условиях реанимации был живущий ныне российский кардиолог Абрам Львович Сыркин, заведующий кафедрой кардиологии в МГМУ. История борьбы с инфарктом миокарда достаточно свежая, потому что до сих пор живы люди, которые разрабатывали подходы к лечению этого заболевания.
Что касается препаратов, то в первую очередь появились те, которые понижают сердечный ритм. Если понизить сердечный ритм, то падает потребность сердца в кислороде, шансы выжить у сердечной мышцы выше. К тому же появились препараты, которые растворяют тромбы в сосудах. Что интересно, эти препараты были получены из продуктов жизнедеятельности бактерий, и они активируют нашу внутреннюю противосвертывающую систему крови.
Одними из самых распространенных лекарств являются тромболитики — препараты, которые разжижают кровь. Но они, во-первых, не очень эффективны, потому что не все тромбы растворяются. Во-вторых, они могут быть опасными, потому что активируют противосвертывающую систему во всех органах и тканях, из-за чего могут развиваться сильные кровотечения. Поэтому более правильный подход — это подойти с помощью катетера к пораженному сосуду сердца, вытащить из него маленький проводник и пройти через тромб. По этому проводнику, как по монорельсу, провести баллон, раздуть баллон, и в этот момент тромб, который находится в сосуде сердца, вдавливается в стенки сосуда — так, как будто вы ступаете ногами по мокрому песку. После этого баллон сдувается, и кровоток восстанавливается. Это самая прогрессивная техника. Она называется ангиопластика.
В максимальном варианте крайне важно дополнять раздувание баллона установкой внутри сосуда своеобразного корсета — стента. Стент будет поддавливать изнутри остатки этой атеросклеротической бляшки и не даст образоваться новому тромбу. Потому что, как вы понимаете, если сосуд в каком-то месте поврежден, то там будет и дальше происходить налипание на это же место тромбоцитов, поэтому простая ангиопластика без стентирования не очень эффективна.
Профилактика
После открытия действия аспирина начала подниматься эра профилактики, нацеленная на то, чтобы атеросклеротическая бляшка не разрывалась. Ключевые препараты здесь — это статины. Когда у врачей не хватает времени объяснить, они говорят, что они «снижают холестерин». Мне, современному кардиологу, кажется, что снижение холестерина в крови как таковое — это скорее даже побочный эффект, а не основное действие, потому что главная точка приложения этого препарата — это та самая фиброзная покрышка атеросклеротической бляшки.
На фоне снижения уровня холестерина активируется система, которая начинает выносить холестерин из различных участков сосудов, в том числе из бляшек. Удаляется холестерин с желчью. Бляшка становится плотнее, покрышка становится плотнее, риск ее разрыва снижается, даже если человек продолжает курить и вести нездоровый образ жизни. Главное при профилактике инфаркта — сделать покрышку менее склонной к разрыву. Второй важнейший аспект — это контроль артериального давления, потому что оно является провоцирующим фактором разрыва бляшки. Поэтому почти все препараты, которые снижают артериальное давление, предотвращают инфаркт миокарда.
Расчет риска инфаркта — это достаточно сложная вещь. Если риск низкий, то можно обойтись без лекарств вообще. Если риск средний, тогда, может быть, достаточно только статина. Если риск высокий, например если у человека уже был инфаркт или у него есть боль в грудной клетке, связанная с тем, что есть бляшки, тогда крайне важно применять одновременно и статин, и препарат, снижающий артериальное давление, и пульсурежающий препарат (для снижения нагрузки на миокард). Очень распространено заблуждение, что для того, чтобы принимать статин, нужно знать, какой у тебя холестерин. Нет разницы, какой холестерин у человека. Если у него уже болит сердце или был инфаркт, ему обязательно нужно принимать статин.
Современные исследования
Святой Грааль сегодня — открыть надежные, неинвазивные способы оценки стабильности фиброзной покрышки атеросклеротической бляшки. Тогда можно будет найти людей, которым требуется исключительно массированная профилактика инфаркта. Кроме того, изыскиваются способы упрощения процедуры лечения инфаркта. Сейчас уже созданы устройства, которые позволяют очень быстро провести реваскуляризацию, то есть восстановить кровоток в закупоренных сосудах, но очень важная проблема здесь — это как не допустить повторного инфаркта в том же или расположенном рядом поврежденном участке сосуда, питающего сердце. Атеросклеротическая бляшка настолько агрессивна, что прорастает сквозь сетку стента, даже если на нее были нанесены мощнейшие препараты, которые умерщвляют живые клетки. Важно научиться останавливать рост бляшки после инфаркта миокарда.
Еще один вопрос: как сделать так, чтобы после перенесенного инфаркта миокарда кровь была достаточно текучей, чтобы избежать повторного инфаркта и снизить риск кровотечений? Есть препараты, разжижающие кровь, а также те, которые влияют на способствующую тромбообразованию активность тромбоцитов. После того как произошел инфаркт, насосная функция сердца падает, и сердце не может удовлетворить потребность организма в кислороде — это называется сердечной недостаточностью. Поэтому очень большие усилия направлены на то, чтобы лечить именно ее. Для этого используются и стволовые клетки, которые вводят, чтобы они селились внутрь рубцовой ткани, и различные препараты, улучшающие функционирование оставшихся в живых клеток сердца, и это устройства для поддержания кровообращения — искусственное сердце или какие-то более миниатюрные девайсы.
Также важную роль играет профилактическая кардиология: инфаркт миокарда проще предупредить, чем лечить. Нужно сказать, что для обывателей, в первую очередь в России, нужно организовать нормальную систему транспортировки пациентов, чтобы скорая помощь привозила людей вовремя, в течение первых шести часов после появления боли в грудной клетке, когда еще можно сделать ангиопластику. Тогда функция сердца будет восстановлена, а у инфаркта миокарда не будет тяжелых последствий. В отношении того, что можно сделать после инфаркта миокарда, — организовать нормальную систему лечения и применения средств, которые прекрасно себя зарекомендовали.
Во всем мире частота смертей от инфаркта миокарда снижается, но статистика в данном случае — вещь очень лукавая. Инфаркт миокарда, развившаяся вследствие него сердечная недостаточность и развивающийся сходным образом инсульт находятся на первом месте среди причин смерти в развитых странах мира.