Икс при бронхиальной астме
Бронхиальная астма – это хроническое прогрессирующее воспалительное заболевание с аллергическим компонентом. При бронхиальной астме развивается воспаление, сужение просвета бронхов, в результате чего затрудняется выдох, и, как следствие, нарушается газообмен. Приступы астмы могут быть опасны для жизни, так как приводят к удушью.
Причины и триггеры
Основной патогенетический фактор, как принято считать сейчас, нарушение вегетативной регуляции бронхов.
Наследственный фактор в развитии бронхиальной астмы очень значимый. При этом риск развития бронхиальной астмы высокий даже если кто-то из родителей страдает другим аллергическим заболеванием.
Существует так называемая «аспириновая астма», вызванная нестероидными противовоспалительными. Часто у таких пациентов астма сочетается с аллергическим синуситом и полинозом (сезонной аллергией на пыльцу).
Антропогенные факторы – аэрозоли, заводские выбросы в воздух, испарения вредных веществ, домашняя химия – могут спровоцировать развитие астмы и конкретный приступ.
Долгое проживание в неподходящем климате и раздражение при этом верхних дыхательных путей снижает защитные функции бронхов. Слишком морозный, жаркий, сухой воздух, пыль, песок.
Домашняя пыль, шерсть животных, запахи могут вызывать сенсибилизацию бронхов и быть причиной приступов. Концентрация веществ не связана с интенсивностью их воздействия, это индивидуально.
Симптомы астмы
Одышка, хронический кашель, расширенная грудная клетка и приподнятые плечи, речь со сбивчивым дыханием или перебивается кашлем. Человек чувствует, что задыхается, ему сложно сделать полноценный выдох, и поэтому вдох также осложнён.
Вопрос об астме возникает даже если есть хотя бы один приступ удушья в анамнезе, ночные приступы кашля у детей (у взрослых реже).
Эпизоды свистящих хрипов, особенно выраженные после физической нагрузки, также должны насторожить. Обычно эти хрипы слышны на расстоянии, но иногда нужно приложить ухо к спине ребенка и послушать.
Тенденция к переходу инфекций верхних дыхательных путей на бронхи и лёгкие при ОРВИ. Дети с не выявленными ещё симптомами астмы часто и тяжело болеют ОРВИ, быстро начинают кашлять, плохо реагируют на антибиотики. Следует всегда внимательно относиться к таким признакам при сезонных вспышках заболевания.
Ответ на противоастматические препараты при заболеваниях бронхов и лёгких, указывает на то, что вероятно человек страдает астмой. Это важный диагностический критерий. Если он присутствует, то необходимо как можно скорее пройти обследование и начать регулярно принимать противоастматическое лечение.
Диагностика
Для определения выраженности аллергического компонента при астме проводят исследование специфических IgE-антител в сыворотке крови. Это помогает определить факторы риска, триггеры, и по возможности ограничить контакт с ними.
Неинвазивные маркеры аллергического воспаления – оксид азота, окись углерода.
Характерные для астмы изменения стенок бронхов видны при визуальных методах обследования. Утолщение подслизистого и мышечного слоя, сужение просвета. При недостаточно полных диагностических данных может быть назначено МРТ бронхов и лёгких. Такое исследование также может показать динамику в процессе приёма лечения.
Слизистые пробки, которые перекрывают просвет бронхов, видны при бронхоскопии и УЗИ. Пробки состоят из вязкой слизи с эозинофилами, кристаллами Шарко-Лейдена и отшелушившимся эпителием бронхов. Лабораторное исследование слизи под микроскопом позволяют детально изучить состав слизистой пробки и подтвердить её происхождение.
Бронхоскопия с биопсией покажет изменения в структуре бронхов. Недостаточное количество клеток мерцательного эпителия, увеличенные в размерах бокаловидные клетки, которые производят слизь. Отёк и утолщение базальной мембраны, эозинофильная инфильтрация в подслизистом слое, ткани пропитаны также нейтрофилами, лимфоцитами и макрофагами.
Данные спирометрии помогают оценить функциональное состояние лёгких и сделать прогноз течения заболевания. Контроль ответа на лечение проводят с помощью пикфлуометрии, оценки пиковой скорости выдоха. Пациент, который находится на учёте по БА, проходит подобные обследования регулярно, для контроля состояния.
Лечение астмы
Основа терапии – базисные препараты, которые помогают контролировать основной патогенетический механизм астмы. Применяются для снятия приступа и для его предотвращения. В эту группу входят ингаляционные кортикостероиды, кортикостероиды системного применения, кромоны. Врач подбирает оптимальную для конкретного пациента комбинацию средств. При этом в процессе лечения препараты и схемы могут меняться. Всё зависит от индивидуального ответа на препараты.
В зависимости от времени года, смены климата, физического состояния ответ на уже проверенную терапию астмы может меняться. Поэтому врач может менять назначение, если прежняя схема перестала приносить нужный терапевтический эффект.
Эффективна комбинация ингаляционных кортикостероидов с β2 адреномиметиками. Применяя два препарата из этих групп можно снизить дозу кортикостероидов для каждого приёма и суточную. Это значительно снижает побочные эффекты кортикостероидов и улучшает ответ на терапию.
Антагонисты лейкотриенов помогают снимать тонус бронхов, который всегда присутствует при астме даже вне приступов. Это снижает частоту приступов, снимает готовность бронхов к спазму, и позволяет больному расширить свою обычную активность.
Моноклональные антитела действуют на молекулярном уровне, и оказывают значительно меньше побочных эффектов, чем классическая терапия астмы. Такое лечение может быть дорогостоящим, но часто значительно повышает качество жизни пациента.
Для экстренного снятия приступа применяют также ксантины. Их назначают в комплексе с глюкокортикостероидами. Комбинация этих препаратов может быть эффективна при ведущем аллергическом компоненте.
Симптоматически в схему лечения могут быть включены отхаркивающие, разжижающие мокроту, и противоаллергические препараты. При выраженной реакции на пыль, шерсть животных, пыльцу растений, определённые запахи, подключение противоаллергических средств позволяет уменьшить количество других препаратов, в том числе и кортикостероидов.
Любые, даже самые эффективные схемы лечения астмы, всегда сугубо индивидуальны. Нельзя пользоваться чужими рецептами, принимать чужие лекарства. О, что помогает одному человеку с астмой, другому может не помочь, или навредить.
Лечение астмы у детей часто связано с необходимостью менять обстановку в доме (убирать текстиль, мех, некоторые игрушки, вводить новые правила уборки), но принимать решение о нахождение в доме животных. Важный компонент лечения астмы – устранение провоцирующих факторов. Часто для длительной ремиссии достаточно полностью исключить контакт с домашним животным, переехать в более экологически благоприятную местность, заменить средства по уходу за домом, убрать все предметы интерьера, которые накапливают пыль.
Оцените материал:
Справочник болезней
«Не будь первым, кто испытывает новое, и последним, кто отстаивает старое»
ОПРЕДЕЛЕНИЕ
Гетерогенное заболевание, которое характеризуется хроническим воспалением дыхательных путей и диагностируется по респираторным симптомам свистящего дыхания, одышки, стеснения в груди или кашля, вариабельных по длительности и интенсивности, в сочетании с лабильной экспираторной обструкцией дыхательных путей (GINA).
Частота встречаемости триггеров при астме
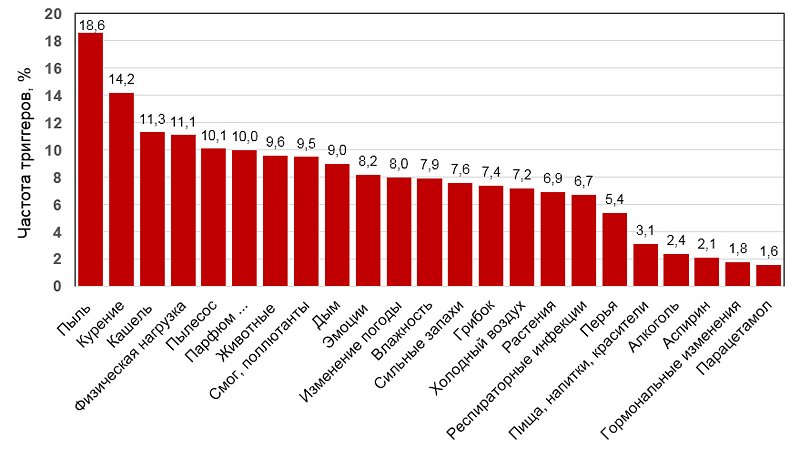
Price D, et al. J Asthma. 2014;51:127–35.
ТРИГГЕРЫ АСТМЫ
• Домашние аллергены: клещи, тараканы, животные, грибы.
• Средовые аллергены: пыльца растения.
• Профессиональные сенситизаторы: пищевая промышленность, медицина …
• Курение табака.
• Воздушные поллютанты: озон, нитрата оксид.
• Физическая нагрузка, смех, холодный воздух.
• Желудочно-пищеводный рефлюкс.
• Лекарства: бета-блокаторы, ингибиторы циклооксигеназы-1 (аспирин, нестероидные противовоспалительные препараты).
Пыльца растений
Dartmouth Electron Microscope Facility.
КЛИНИКА ВАРИАБЕЛЬНЫХ РЕСПИРАТОРНЫХ СИМПТОМОВ
• Эпизоды одышки, свистящего дыхания, стеснения в груди, кашля.
• Обычно более одного вида симптомов.
• Варьируют по времени и интенсивности.
• Ухудшение ночью, при пробуждении.
• Провокация физической нагрузкой, смехом, аллергенами, холодным воздухом, нестероидными противовоспалительными препаратами (НПВП).
• Появление или ухудшение симптомов при вирусной инфекции.
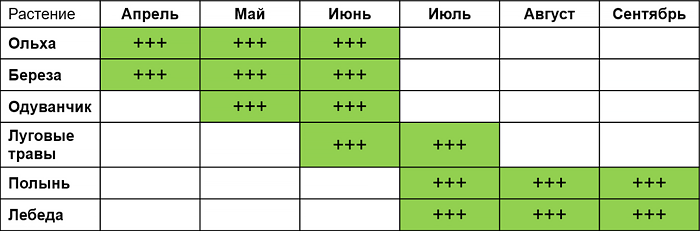
КАЛЕНДАРЬ ЦВЕТЕНИЯ РАСТЕНИЙ
ВОСПАЛЕНИЕ 2 ТИПА
• ~50% тяжелой астмы.
• Аллергическая астма.
• Аспирин-индуцированная респираторная болезнь.
• Интерлейкины IL-4, IL-5, IL-13.
• Эозинофилия крови ≥0.15•109/л.
• Эозинофилия мокроты ≥2%.
• Лечение: анти-IgE (омализумаб), анти-IL5 (бенрализумаб, меполизумаб, реслизумаб), анти-IL4 (дупилумаб).
Число обострений астмы и погода
Andrew E, et al. BMJ. 2017;359.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Спирометрия.
• Рентгенография грудной клетки.
• Кожные аллергологические тесты (prick-test), IgE специфический.
• Эозинофилы мокроты (при тяжелой астме, ERS/ATS).
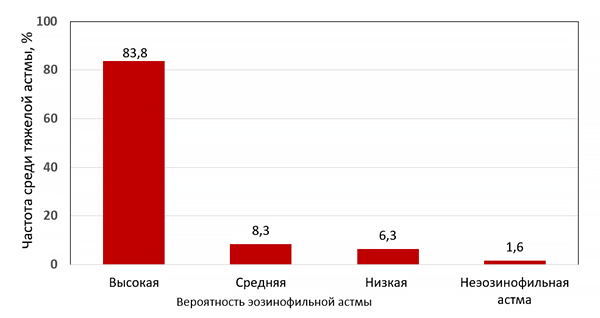
Спирометрия
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ
Этиология
• Алергическая.
• Неаллергическая.
• Аспирин-индуцированная респираторная болезнь.
• Профессиональная.
• Астма-ХОБЛ синдром.
Уровень контроля
• Критерии контроля: дневные симптомы >2/нед, сальбутамол >2/нед, ночные симптомы, ограничение активности.
• Контролируемая: нет критериев.
• Частично контролируемая: 1–2 критерия.
• Неконтролируемая: 3–4 критерия.
Обострение
• Легкое.
• Cредней тяжести.
• Тяжелоe.
ВАРИАБЕЛЬНАЯ БРОНХИАЛЬНАЯ ОБСТРУКЦИЯ (GINA)
• ОФВ1 (FEV1) <80% хотя бы однажды, подтвержденное снижением ОФВ1/ФЖЕЛ<75%.
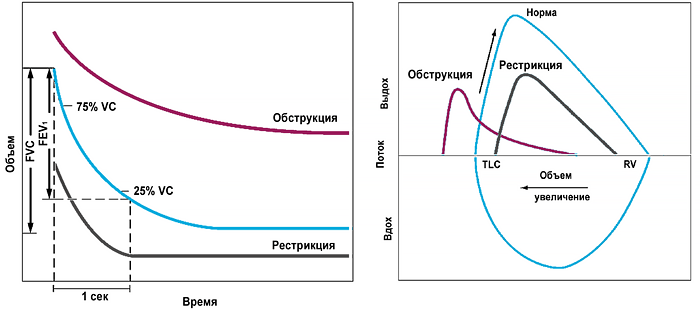
• Прирост ОФВ1 >12% (+200 мл) через 10–15 мин после ингаляции 200–400 мкг сальбутамола (если прирост меньше рассмотреть альтернативный диагноз или тяжелая астма).
• Снижение ОФВ1 >20% на дозу метахолина <4 мг/мл (если ≥4 мг/мл рассмотреть альтернативный диагноз).
• Суточная вариативность ПСВ (PEF) >10% 2 раза в день в течение 2 нед. Расчет: среднее за неделю (ПСВmax – ПСВmin)/ ((ПСВmax – ПСВmin)/2).
• Вариации ОФВ1 >12% (+200 мл) между визитами вне респираторной инфекции (менее надежно).
• Прирост ОФВ1 >12% (+200 мл) или ПСВ >20% после 4 нед противовоспалительного лечения.
Ответ на бронходилататор
Janson C, et al. Eur Respir J. 2019;3:1900561.
ФОРМУЛИРОВКА ДИАГНОЗА
Ds: Бронхиальная астма аллергическая (полынь, береза), частично контролируемая, обострение. Аллергический ринит, конъюнктивит. [J45.0]
Ds: Бронхиальная астма, неконтролируемая, тяжелое обострение. [J46]
Фоновый Ds: Гастроэзофагеальная рефлюксная болезнь, неэрозивная форма.
Ds: Бронхиальная астма аспирин-индуцированная, частично контролируемая. [J45.1]
Сопутствующий Ds: ИБС: стабильная стенокардия III ФК. Пароксизмальная фибрилляция предсердий, EHRA 2б. ХСН II ФК.
Ds: Астма-ХОБЛ синдром. [J44.8]
ОБРАТИМЫЕ ФАКТОРЫ РИСКА ОБОСТРЕНИЯ АСТМЫ
• Неконтролируемые симптомы астмы.
• Высокие дозы сальбутамола (смертность повышена если >200 доз в мес).
• Неадекватная доза кортикостероидов: плохая приверженность, неадекватная техника ингаляции.
• Низкий ОФВ1: <60%.
• Выраженные психические расстройства или социоэкономические проблемы.
• Экспозиция курения, аллергенов.
• Коморбидность: ожирение, риносинусит, пищевая аллергия.
• Эозинофилия в мокроте или крови.
• Беременность.
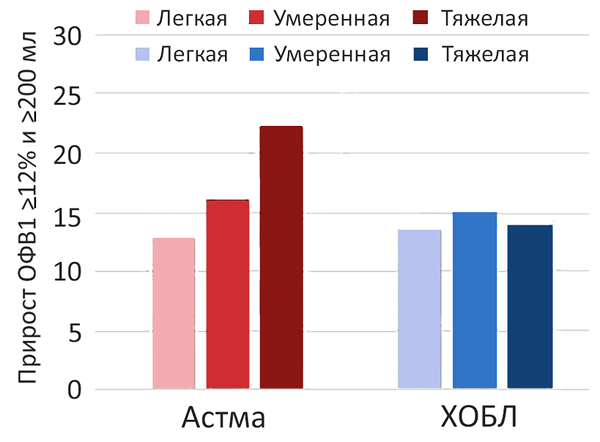
Эффективность белья против клещей
Woodcock A, et al. N Engl J Med. 2003;349:225–36.
ЛЕЧЕНИЕ АСТМЫ
• Устранение аллергенов, триггеров.
• Отказ от курения.
• Снижение массы тела.
• Дыхательные упражнения.
• Регулярные физические нагрузки.
• Контроль депрессии, тревоги, стресса.
• Сублингвальная иммунотерапия при аллергическом рините и сенсибилизации к клещам домашней пыли с персистирующей астмой, несмотря на ИКС.
• Десенсибилизацация аспирином.
• Вакцинация против гриппа (тяжелая астма, пожилые).
• Противовоспалительные препараты: кортикостероиды, модификаторы лейкотриенов (зафирлукаст, монтелукаст), анти-IgE, анти-IL5, анти-IL4.
• Бронходилататоры пролонгированные: бета2-агонисты (салметерол, формотерол), холинолитики.
• Бронхиальная термопластика.
Терапия астмы, основанная на контроле (GINA, 2019)
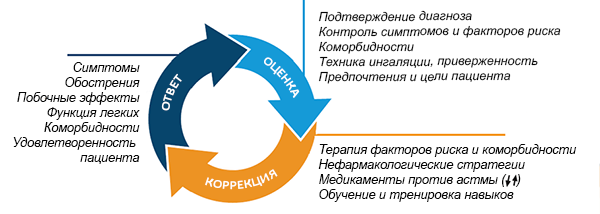
Global Strategy for Asthma Management and Prevention 2019.
ИНГАЛИРУЕМЫЕ КОНТРОЛЛЕРЫ
Кортикостероид
• Беклометазон: 100–200, 200–400, >400 мкг/сут в 2 приема.
• Будесонид [пульмикорт]: 200–400, 400–800, >800 мкг/сут в 2 приема.
• Флутиказона пропионат [фликсотид]: 100–250, 250–500, >500 мкг/сут в 2 приема.
Кортикостероид + бета2-агонист
• Будесонид/формотерол: 80–160/4.5, 320/9 [симбикорт], 200–400/12 [форадил комби] мкг 2 раза.
• Флутиказона флуорат/вилантерол [релвар]: 100–200/25–50 мкг однократно.
• Флутиказона пропионат/салметерол [серетид]: 50–125–250–500/25–50 мкг 2 раза.
Терапия легкой/умеренной астмы (PRACTICAL)
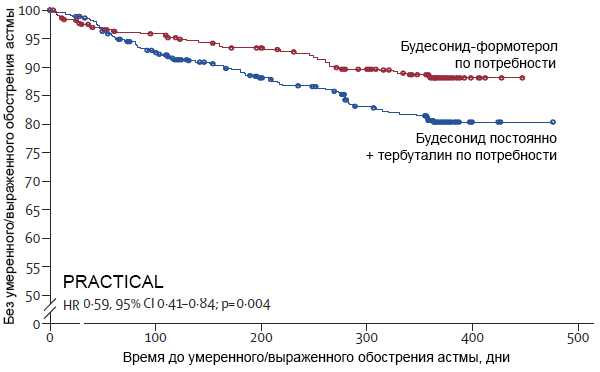
Hardy J, et al. The Lancet. 2019;10202:919–28.
СТУПЕНЧАТЫЙ КОНТРОЛЬ СИМПТОМОВ (GINA, 2019)
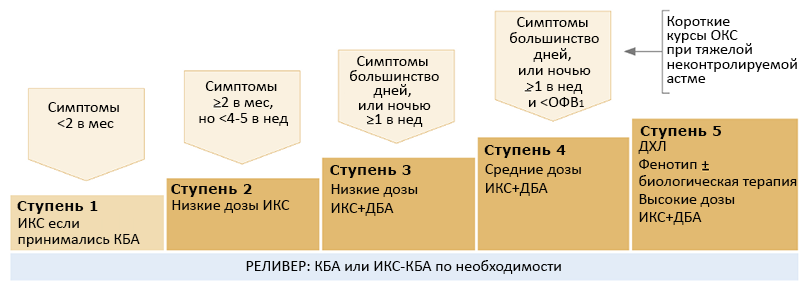
АЛР — антагонисты лейкотриеновых рецепторов, ДБА — длинные бета2-агонисты, ИКС — ингалируемые кортикостероиды, КБА — короткие бета2-агонисты, ОКС — оральные кортикостероиды.
СТУПЕНЧАТАЯ ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ АСТМЫ (GINA)
1 ступень
• ИКС-формотерол в низких дозах.
2 ступень
• ИКС (беклометазон 50–100 мкг 2 раза) в низких дозах.
• ИКС-формотерол в низких дозах по необходимости.
3 ступень
• ИКС-пролонгированные бета2-агонисты в низких дозах (будесонид-формотерол 80–160/4.5 мкг, флутиказона пропионат-салметерол 50/25 мкг 2 раза).
• ИКС в средних дозах (беклометазон 100–200 2 раза).
4 ступень
• ИКС-пролонгированные бета2-агонисты в средних дозах (будесонид-формотерол 320/9 мкг, флутиказон-салметерол 125–250/25 мкг 2 раза).
• ИКС в высоких дозах (беклометазон >200 мкг 2 раза).
• ± Тиотропиум (5 мкг однократно [спирива респимат]).
5 ступень
• ИКС-пролонгированные бета2-агонисты в высоких дозах.
• + Тиотропиум, анти-IgE, анти-IL5, анти-IL4.
• + Преднизолон ≤7.5 мг/сут.
Плацебо эффект при астме
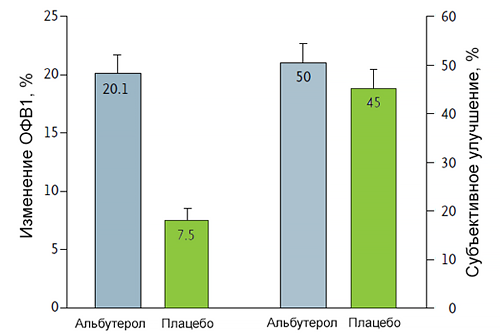
Wechsler M, et al. New Engl J Med. 2011;365:119–26.
САМОЛЕЧЕНИЕ УХУДШЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
• Повышение частоты использования сальбутамола (+ спейсер).
• Учащение приема сальбутамола или снижение PEF >20% в течение >2 сут требует увеличение дозы контроллеров.
• Удвоение дозы ингалируемых кортикостероидов.
• Повышение дозы комбинированных препаратов (максимальная доза формотерола 72 мкг/сут).
• Преднизолон 50 мг/сут однократно 5–7 дней, отменять сразу.
Опасность монотерапии бета-агонистами
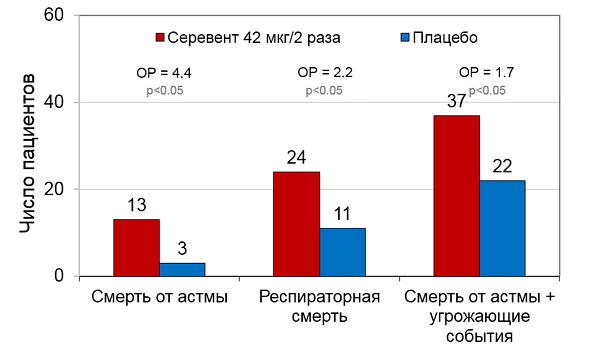
SMART. Chest 2006;129:15–26.
КРИТЕРИИ ТЯЖЕСТИ ОБОСТРЕНИЯ (GINA)
Легкое обострение
• Одышка при ходьбе, разговор предложениями, свистящее дыхание умеренное на выдохе, могут лежать.
• Пульс <100/мин, >20 дыханий в мин, PEF >80%, SpO2 >95%.
Умеренное обострение
• Одышка при разговоре, разговор фразами, свистящее дыхание громкое, предпочитают сидеть.
• Пульс 100–120/мин, >20 дыханий в мин, PEF 50–80%, SpO2 90–95%.
Тяжелое обострение
• Одышка в покое, разговор словами, свистящее дыхание громкое, ортопноэ, используют вспомогательные мышцы, возбуждение.
• Пульс >120/мин, >30 дыханий в мин, PEF <50% (<100 мл/мин), SpO2 <90%.
Угроза остановки дыхания
• Отсутствие свистов, слабые дыхательные усилия, цианоз, оглушенность, брадикардия, аритмии.
• PEF <33%, SpO2 <90%.
Бронхиальная термопластика при рефрактерной астме

До и после термопластики. d’Hooghe J, et al. Pharmacology&Therapeutics. 2017.
ЛЕЧЕНИЕ ОБОСТРЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
Амбулаторное лечение
• Сальбутамол через дозированный ингалятор 4–10 вдохов каждые 20 мин первый час, далее от 4–10 вдохов каждые 3–4 ч до 6–10 вдохов каждые 1–2 ч (через спейсер экономнее небулайзера).
• Сальбутамол через небулайзер: 2.5–5 мг каждые 20 мин 3 дозы, затем 2.5–10 мг через 1–4 ч по необходимости или 10–15 мг/ч постоянно.
• Преднизолон 50 мг/сут однократно 5–7 дней.
• Кислород, поддерживая SpO2 93–95%.
Стационарное лечение
• Сальбутамбол + ипратропиум: через небулайзер: 0.5 мг каждые 20 мин до 3 доз, далее по необходимости или через дозированный ингалятор 8 вдохов каждые 20 мин до 3 ч.
• Магнезия внутривенно: 2 г за 20 мин.
• Искусственная вентиляция легких.
В 2017 году ВОЗ признала, что бронхиальная астма входит в десятку самых распространенных заболеваний в мире, приводящих к инвалидности. Например, в США, болеют порядка 12% населения, в Австралии уровень заболеваемости среди детей 14-15%. По данным Российской ассоциации аллергологов и иммунологов, сейчас явная тенденция к росту числа больных бронхиальной астмой, особенно в больших городах. Это связано, прежде всего, с вредными выбросами от транспорта, высокой концентрацией в воздухе серы и диоксида азота.
Также специалисты отмечают, что еще одни важный фактор роста больных астмой — современный тип питания: употребление большого количества транс-жиров, консервированных продуктов, всевозможных добавок и красителей, которые являются мощными аллергенами для человека.
Что такое на самом деле бронхиальная астма
Это хроническое воспалительное заболевание дыхательных путей, имеющее аллергический компонент, внешние проявления которого связаны с затруднением дыхания. Основных причин астмы две:
— Воспаление, которое вызывает раздражение, покраснение и отечность тканей.
— Сужение бронхов: связано с сокращением окружающих дыхательные пути мышц. Это приводит к сужению дыхательных путей.
Что такое астматический приступ
При обострении бронхиальной астмы внутренняя оболочка дыхательных путей набухает и забивается слизистыми выделениями, окружающие мышцы сокращаются, возникает спазм, все это создает препятствие для нормального дыхания.
Первые симптомы бронхиальной астмы у взрослых
1. Кашель, который начинается после или во время контакта с аллергеном. Дыхательные проявления могут сочетаться с кожными – покраснением, отечностью. Нередко контакт с аллергеном вызывает у астматика покраснение глаз, слезотечение, аллергический насморк.
2. Хрипы в бронхах, прерывистое – «лающее» дыхание.
3. Ощущение сдавленности в груди.
4. Приступы удушья или затрудненности дыхания.
Что будет, если не лечить бронхиальную астму?
! Все простудные заболевания (грипп, ОРЗ) будут протекать очень тяжело.
! Велика вероятность хронических бронхитов, склонность к пневмониям.
! Но это еще «цветочки» по сравнению с теми осложнениями, что постоянно несут угрозу для жизни астматика: легочная и сердечная недостаточность из-за асфиксии.
Потому важно разработать четкие схемы лечения и на период обострения, и на период ремиссии. При частых приступах астмы нужно обязательно посещать аллерголога каждые три месяца (при отработанной схеме лечения переходить на посещение раз в полгода).
А если астма от нервов?
По наблюдениям специалистов, причиной более 50% всех случаев бронхиальной астмы и кожных проявлений аллергии служат психологические проблемы. Истинная бронхиальная астма развивается с органического поражения бронхов. А при астмоидном состоянии («нервной» астме) причиной служит нервный срыв, а уже потом присоединяются органические изменения в легких и бронхах.
Внешние же проявления и истинной бронхиальной астмы, и астмоидного состояния практически одинаковы. Тот же бронхоспазм, приступы кашля, потливость, слабость, ощущение удушья и ужасающий страх. Но астмоидное состояние вполне можно вылечить, если докопаться до причины возникшей тревоги и устранить ее.
Как найти причину бронхиальной астмы у взрослых
Современные методы диагностики (тесты на определение аллергена, исследование мокроты, функции внешнего дыхания, нагрузочные пробы и т.д.) позволяют выявить скорее уже последствия развития астмы — изменения в бронхах и легких. Разобраться же в том, что стало причиной болезни, непросто даже специалистам. Но есть признаки, по которым можно заподозрить, что астмоидное состояние возникло именно на нервной почве. Нужно проанализировать: при каких обстоятельствах случился первый приступ. Не было ли это связано с каким-то тяжелым моментом в жизни человека.
Психологи из Мюнхенского университета провели опрос 1500 человек, заболевших астмой во взрослом возрасте. Так вот, примерно у 30% из них первый приступ случился на фоне семейных неурядиц (развода, болезни близких и других тяжелых потрясений). А 20% стали астматиками из-за проблем на работе – увольнения или перегрузок.
Задуматься о том, что астма «от нервов» стоит и в том случае, если не получается выявить аллерген, провоцирующий приступ. А также, если больной начинает кашлять и задыхаться всякий раз, как понервничает. То есть когда есть четкая связь между эмоциональным состоянием человека и развитием приступа.
КСТАТИ
Что поможет поставить точный диагноз бронхиальной астмы у взрослых, рассказывает аллерголог-иммунолог, наш постоянный эксперт профессор Юрий Смолкин:
! Кожные (скарификационные) пробы с аллергеном.
! Функциональное исследование легких (спирометрия).
! Исследование крови непосредственно на предмет выявления антител к разным видам аллергенов.
! Анализ крови на иммунноглобулин Е (igЕ), который показывает общую аллергическую настроенность организма.
ВАЖНО!
Рейтинг самых опасных аллергенов, которые провоцируют приступы бронхиальной астмы:
— Бытовая пыль
— Выделения (слюна, шерсть, чешуйки кожи) домашних животных
— Клещи-сапрофиты
— Моющие средства, бытовая химия
— Продукты питания (чаще – яйца и шоколад)
ФАКТ
Предрасположенность к дыхательному типу аллергии, в частности, бронхиальной астме нередко передается по наследству. Если мать страдает аллергией, склонность ребенка – 50-60%, если отец, — 30%. Если оба родителя – аллергики, вероятность развития аллергических реакций у ребенка – 70-80%.
НА ЗАМЕТКУ
При любом виде бронхиальной астмы очень вредна повышенная влажность и застоявшийся воздух. Старайтесь, чтобы в квартире было сухо и тепло, но не жарко, обязательно устраивайте проветривания два раза в сутки. Также для астматиков важно всегда держать ноги в тепле, не ходить в мокрой обуви.
Лечение бронхиальной астмы у взрослых
Это заболевание хроническое. Если состоялся дебют бронхиальной астмы (так специалисты называют первый приступ), поставлен и подтвержден исследованиями именно этот диагноз, то скорее всего периодически будет требоваться поддерживающая терапия, направленная на снижение риска повторных приступов и на снятие возникающих симптомов. Для лечения бронхиальной астмы у взрослых по рекомендации Научного Комитета по глобальной стратегии лечения и профилактики бронхиальной астмы (GINA) применяют несколько типов лекарств.
Для поддерживающего лечения бронхиальной астмы у взрослых:
— Ингаляционные кортикостероиды (ИКС) принимают многие пациенты с астмой на постоянной основе (каждый день), чтобы добиться долгосрочного контроля заболевания.
— Бета-агонисты длительного действия применяют дополнительно к ИКС для обеспечения расширение бронхов.
— Комбинированные препараты – это комбинации ИКС и бета-агонистов длительного действия в одном ингаляторе. Благодаря двойному эффекту достигается снятие симптомов на более продолжительное время и уменьшается количество астматических приступов.
Средства для снятия симптомов бронхиальной астмы у взрослых:
Применяют бронходилятаторы короткого действия. Препараты этой группы вызывают быстрое, хотя и на относительно короткое время, расширение дыхательных путей, что помогает быстро снять приступ.
Многие противоастматические препараты строго рецептурные, потому если у вас в семье астматик, всегда надо иметь нужный рецепт с действующим сроком выписки, на всякий случай брать его с собой в отпуск.
НОВОСТЬ МЕДИЦИНЫ
Для астматиков опасна жирная пища
Ученые доказали, что слишком калорийные продукты мешают работать нашим бронхам и усиливают дыхательную аллергию
Бронхиальная астма входит в первую десятку самых распространенных болезней в развитых странах. В России, например, ею страдают (только по официальным данным!) более двух миллионов человек. Реальные же цифры как минимум в пять раз выше.
Ученые многих стран заняты поиском лекарства от астмы. Пока, увы, панацеи нет. Но есть доказанные правила, соблюдая которые, можно заметно снизить число приступов, а то и покончить с ними вовсе.
Любопытно исследование Университета Ньюкасла о том, как различные продукты питания влияют на течение бронхиальной астмы. Оно показало: хуже всего для функции легких — пища с высоким содержанием жиров. Эта еда повышает воспаление дыхательных путей уже через несколько часов после потребления.
В ходе эксперимента пациентов кормили калорийными и жирными продуктами. Образцы слюны участников эксперимента собирали перед едой и через четыре часа после для того, чтобы сделать анализ воспалительных маркеров. После слишком калорийной трапезы показатели воспалительных процессов зашкаливали.
К тому же жирная пища замедляет реакцию организма на противоастматические препараты. В результате приступ снимается не за нескольких минут, а в течение 3-4 часов. При этом понятно, что промедление в плане снятия приступа астмы, действительно смерти подобно.
Австралийские аллергологи с уверенностью говорят: на развитие астмы влияет не только наследственность, экология и курение, но и не меньше — стиль питания! Ученые советуют всем астматикам пересмотреть свой рацион в пользу более легкого меню, по возможности исключить копченые колбасы, сдобную выпечку, жареные в масле блюда.


