Ибс кардиосклероз атеросклероз аорты
Нарушения работы сердца выступают ключевой причиной смерти большей части людей по всему миру. Даже онкология уносит не такое количество жизней.
Причина в основном в малосимптоматичном или полностью немом течении патологий кардиальных структур, что не позволяет выявить их на ранней стадии и начать качественное лечение. Среди непосредственных причин — остановка сердца, инфаркт.
Атеросклеротический кардиосклероз — это сложное последствие ишемии (ИБС), недостаточного питания кардиальных структур, в результате которого клетки мышечного органа постепенно погибают, что приводит к рубцеванию сердца.
Отмершие структуры не восстанавливаются, они замещаются соединительной тканью. Она не может ни сокращаться, ни проводить импульсы, в результате чего насосная функция камер падает.
Лечение собственно атеросклеротического кардиосклероза бесперспективно. Потому как нужно работать с первопричиной. Остальное вторично.
При грамотном подходе есть все шансы скорректировать расстройство и восстановить нормальную активность миокарда. Хотя на тотальное излечение рассчитывать и не стоит.
Механизм развития
В основе патологического процесса лежит нарушение нормального питания сердца.
Для адекватного постоянного и бесперебойного функционирования мышечному органу нужен кислород и готовые полезные вещества.
Сердце особенно требовательно и чувствительно, потому даже малейшие перепады дают расстройства с первых же стадий.
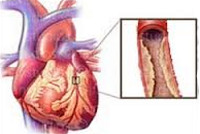
В ходе ишемии, обусловленной тем или иным сторонним патологическим процессом, развивается нарушение притока крови к органу по коронарным артериям. Как раз это и становится непосредственной причиной отклонения.
А чем обусловлена сама ишемия? Как и следует из названия патологического состояния — атеросклероз.
Он представлен двумя формами:
- Первая — сужение просвета сосудов, в частности коронарных артерий в результате скачков давления, злоупотребления спиртным, курения, нарушения работы нервной системы, гормонального дисбаланса и прочих.
- Вторая возможная форма — отложение на стенках сосудов холестериновых бляшек, которые сужают просвет и не дают крови двигаться с прежней скоростью и интенсивностью.
Это не одномоментный процесс. Он длится месяцами, годами и прогрессирует постепенно. По мере (стеноза) уменьшения диаметра артерий, кровоток все больше усложняется.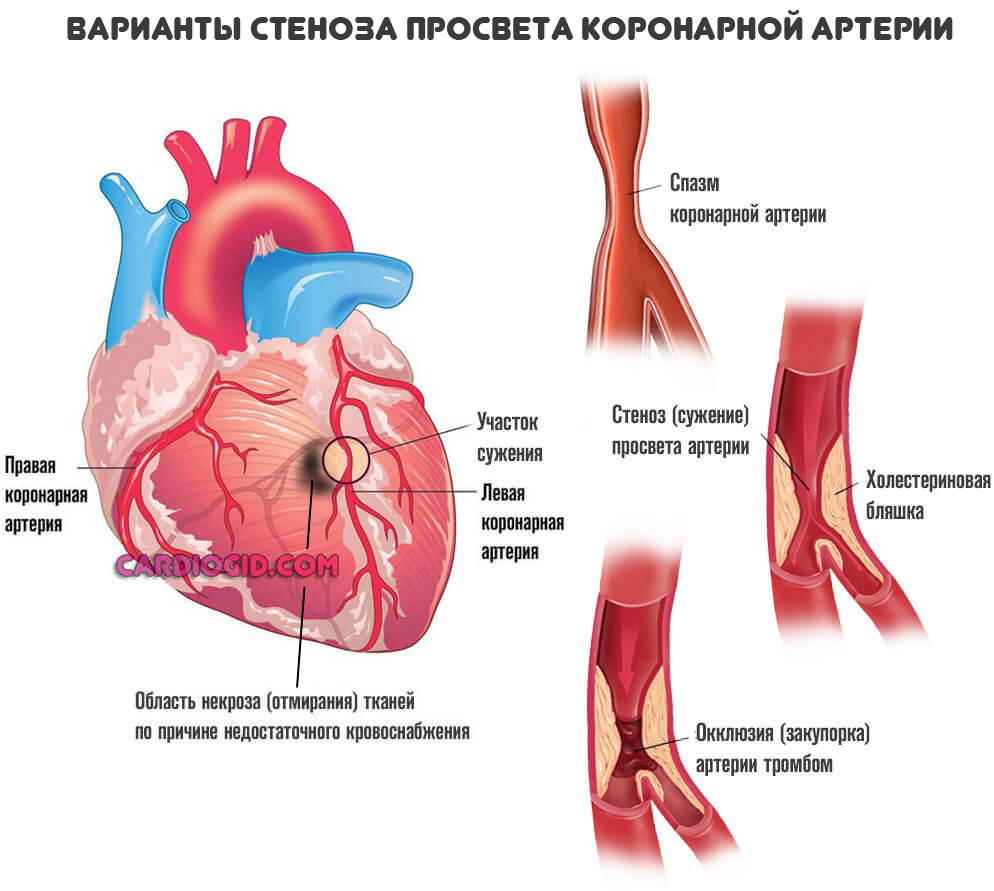
Кардиомиоциты, (клетки, из которых и состоит миокард), сначала переходят в ожидающий режим, а затем погибают. Но это не массивный некроз, как при инфаркте, а постепенное осложнение состояния.
Нарастают явления хронической сердечной недостаточности, симптоматика приводит к тотальной дисфункции органа и выраженной клинической картине.
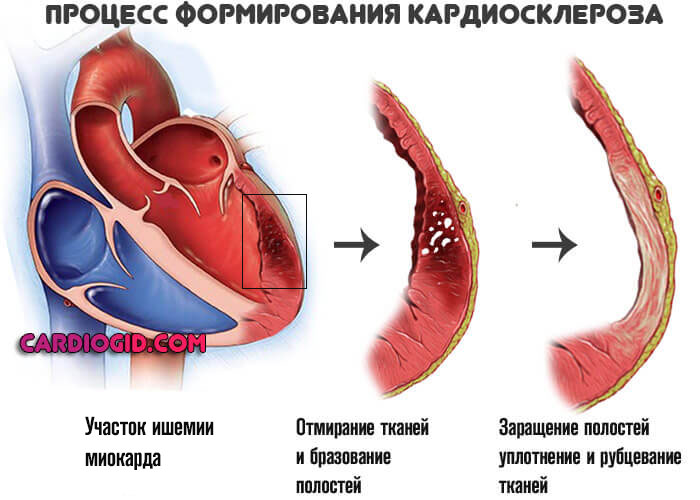
Рубцовая ткань — это заполнитель, он не может сокращаться и не проводит импульсы. Поэтому дополнительным осложнением выступает блокада проводящих путей сердца, в частности ножек пучка Гиса, что приводит к развитию угрожающих аритмий.
Конечным этапом выступает остановка сердца или инфаркт, почти всегда смертельный. Подробнее о блокаде правой ножки читайте здесь, левой — тут.
Механизм сложный, однако, продолжается прогрессирование патологического процесса неопределенно долго.
Как было сказано, это не одномоментное явление и не неотложное состояние. Есть все шансы выявить его и своевременно оказать медицинскую помощь. Но на ранних стадиях клинической картины нет или она минимальна.
Расстройство обнаруживается инструментальными методами, посредством ЭКГ, ЭХО.
При закрытии просвета коронарных артерий более чем на 70% в большинстве случаев наступает обширный инфаркт и летальный исход.

Классификация
Основной способ типизации патологического процесса — по критерию распространенности такового.
Соответственно выделяют две формы кардиосклероза атеросклеротического происхождения:
- Очаговая. Как и следует из названия, сопровождается подобное явление образованием рубцовых изменений в отдельных участках миокарда. Здесь выделяют два подтипа: мелкоочаговый и крупноочаговый (зависит от площади поражения).
Обнаружить отклонение можно только посредством инструментальных методов и то требуется высокий профессионализм врача-диагноста.
Симптоматики тоже в большинстве случаев нет. Потому раннее выявление представляет большие трудности. В то же время, прогрессирование расстройства данного типа наблюдается крайне медленно.
- Диффузная. Распространяется на все сердца, миокард страдает одновременно всюду. Согласно статистическим оценкам, именно эта разновидность превалирует при развитии атеросклеротической формы кардиосклероза.
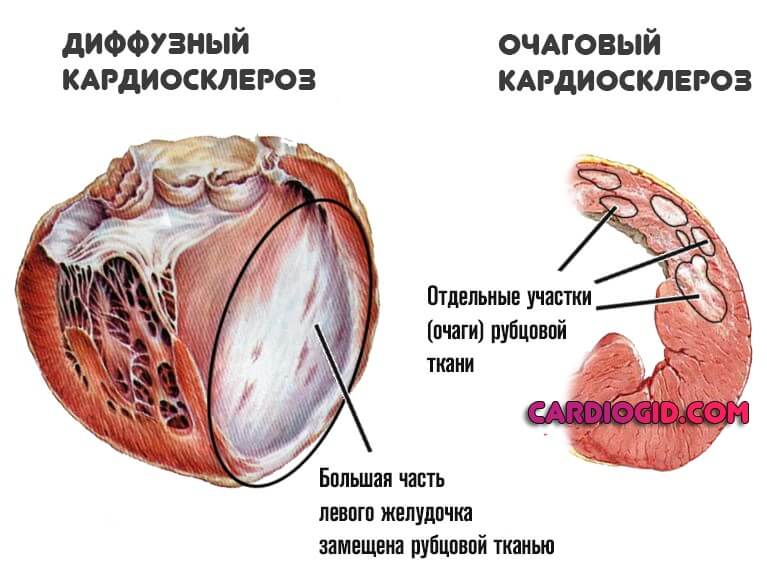
Симптомы в то же время не всегда разворачиваются стремительно. Возможно немое существование годами, без выраженной клиники.
Такой сценарий опаснее, ввиду генерализованного поражения всего сердца. Медлить с терапией нельзя.
Строго говоря, таким же образом подразделяется и любая другая форма кардиосклероза, в том числе и та, которая развивается после перенесенного инфаркта миокарда.
Подробнее о постинфарктном кардиосклерозе и методах его лечения читайте в этой статье.
Причины
Фактор один — атеросклероз. Что это такое уже было сказано, отложение холестериновых бляшек или сужение коронарных артерий.
Суть в одном — происходит изменение диаметра сосудов, нарушение кровотока, а значит и питания кардиальных структур.
Далее развивается ишемическая болезнь (ИБС по общепринятому сокращению). Это ключевой этиологический фактор.
Есть и так называемые предрасполагающие моменты. Они не провоцируют заболевание непосредственно, но серьезно повышают риски становления такового:
- Принадлежность к мужскому полу. Примерно в 90% случаев. Женщины страдают атеросклеротическим кардиосклерозом в разы реже, что обусловлено особенностями действия специфических гормонов, эстрогенов.
- Отягощенная наследственность. Вероятность повышается значительно при наличии родственников, страдавших ИБС.
- Возраст. В ранние годы риски развития патологического процесса минимальны. Основная часть больных — лица после 40.
- Сахарный диабет. Провоцирует массивные поражения сосудов. Типичное раннее осложнение течения расстройства — ангиопатия, стойкое сужение коронарных артерий.
- Ожирение. Значительная масса тела сама по себе с большой вероятностью не провоцирует расстройства. Это заблуждение.
Причиной выступает нарушение обмена веществ, которое внешне проявляется увеличением массы тела.
Жирные соединения избыточно накапливаются во всех тканях организма, в том числе и на стенках сосудов.
- Артериальная гипертензия. Стабильный рост давления в системе. Представляет большую опасность, в том числе и в изолированном виде.
- Злоупотребление алкоголем, наркотическая зависимость, курение, особенно с приличным стажем.
- Обменные нарушения иного рода, гормональный дисбаланс.
- Употребление некоторых препаратов. Тем более опасны глюкокортикоиды, оральные контрацептивны (противозачаточные таблетки).
Факторы риска играют существенную роль в деле развития атеросклеротического кардиосклероза и ИБС как причины нарушения. Их учитывают как теоретики, так и практики в рамках разработки профилактических мероприятий.
Симптомы
Клиническая картина зависит от фазы развития, выраженности сужения диаметра просвета сосудов. На раннем этапе проявлений нет вообще или они столь минимальны, что не обращают на себя внимания.
Пока организм способен компенсировать расстройство, признаков не будет. Затем уже по мере невозможности коррекции отклонения начинаются проблемы.
Полный перечень таковых при кардиосклерозе атеросклеротического генеза представлен следующими моментами:
- Боли в грудной клетке. Разной степени интенсивности. По характеру жгучие или давящие, распирающие. Отдают в живот, руку, шею, лицо. В основном средней или минимальной силы.
- Одышка. В результате повышенной физической активности. Но постепенно порог снижается, и интенсивность механической нагрузки необходимая для развития симптома падает. В итоге доходит до того, что человек не способен даже перемещаться, выполнять элементарные действия по дому, в быту. Не говоря о чем-то большем. В фазе декомпенсации сердечной недостаточности возможно развитие признака в полном покое.
- Аритмия. По типу наджелудочковой тахикардии (синусовой). Частота сердечных сокращений растет до 120 ударов и больше. Протекает приступами, а затем хронизируется и существует постоянно, просто пациент привыкает и перестает обращаться внимание на расстройство.
- Выраженная слабость, сонливость. Астенические явления. Причина в падении сократительной способности миокарда и недостаточном питании церебральных структур, головного мозга.
- Периферические отеки. Страдают лодыжки, только потом развиваются центральные нарушения, с поражением лица. Это результат нарастающей сердечной недостаточности. Подробнее о симптоме читайте здесь.
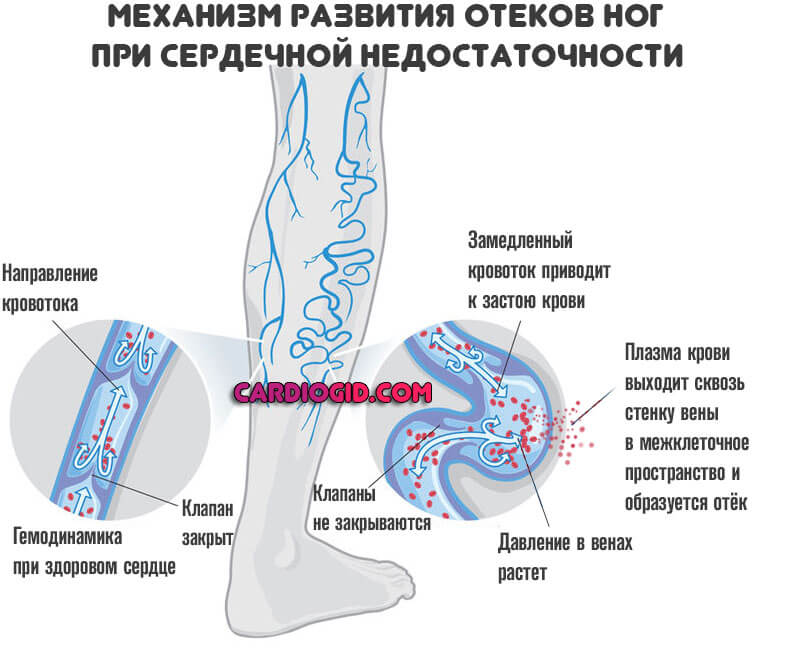
- Головная боль. Неврологический признак. Развиваются по мере снижения насосной функции миокарда и, соответственно, малого выброса крови в большой круг, откуда она должна поступать ко всем органам и тканям, в том числе мозгу.
- Кашель без мокроты. Тревожный признак. Указывает на нарастающие явления сердечной астмы. Постепенно добавляется кровохаркание по тем же причинам.
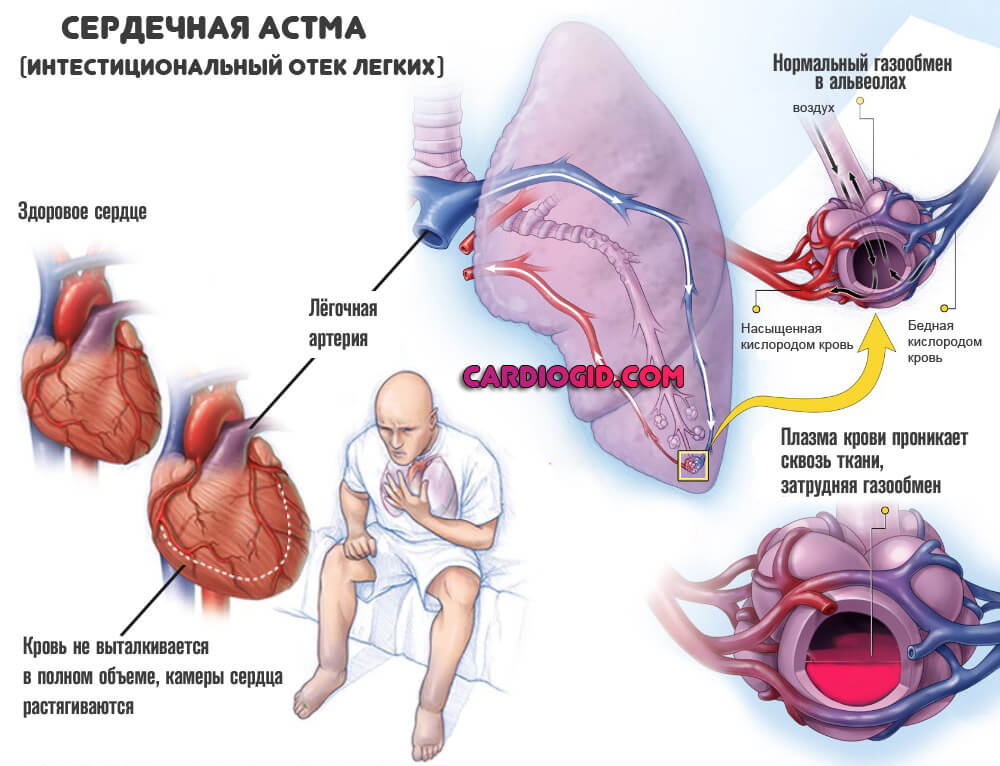
- Психические расстройства невротического спектра, депрессивного типа. Обычно речь идет о нестабильности эмоционального фона, бессоннице, апатичности.
Как только болезнь достигает определенного пика, тахикардия замещается обратным процессом. Частота сердечных сокращений падает, что указывает на несостоятельность работы кардиальных структур.
Неотложные состояния становятся логичным исходом длительно текущего кардиосклероза.
Внимание:
Болезнь сама не регрессирует никогда, это аксиома. Движение только вперед. Скорость разнится, обычно на становление критического расстройства требуется несколько лет.
Диагностика
Обследование проводится под контролем врача-кардиолога. Не обязательно в стационаре, можно в амбулаторных условиях. Зависит от тяжести состояния и вероятности опасных последствий в рамках конкретного случая.
Примерный список мероприятий можно представить таким образом:
- Опрос больного. Используется для объективизации симптомов. Необходимо зафиксировать клиническую картину и потом подвести ее под конкретные известные заболевания.
- Сбор анамнеза. Используется для определения вероятного происхождения расстройства.
Измерение артериального давления. На ранних этапах оно повышено, что жизненно необходимо для обеспечения кровотока. По мере декомпенсации падает, становится низким неадекватно ситуации. Даже в рамках нагрузочных тестов показатели меняются несущественно. - Электрокардиография. Используется для обнаружения функциональных расстройств со стороны кардиальных структур. Требует высокого профессионализма врача.
- Эхокардиография. Применяют ее в рамках выявления самого кардиосклероза. Позволяет визуализировать ткани, обнаружить анатомические структурные нарушения.
- Биохимия крови с определением веществ липидного спектра. Холестерина разных типов. Превалирующее исследование в рамках профильной диагностики. Низкие показатели также не говорят об отсутствии расстройства. Потому требуется дополнительная оценка состояния кардиальных структур.
- Коронография. Рентген с применением контрастирующего вещества. Позволяет определить участки закупорки коронарных артерий.
- МРТ. Более современная методика, если сравнивать с предыдущей. Дает результаты быстрее и требует куда меньше усилий, как со стороны пациента, так и с позиции врача-диагноста.
Перечень обследований может быть расширен, на усмотрение ведущего кардиолога. Все зависит от сложности случая и результатов уже полученных в ходе исследований.
Методы лечения
Терапия проводится консервативными и оперативными способами. На раннем этапе доктора применяют медикаменты нескольких групп:
- Кардиопротекторы. Защищают сердце структуры от разрушения, снижают потребность тканей в кислороде и параллельно восстанавливают газообмен. Используется Милдронет, Рибоксин.
- Антиагреганты. Нормализуют реологические свойства крови, текучесть таковой. В основном Аспирин в современных модификациях, для длительного приема.
- Статины. Растворяют холестериновые бляшки, выводят жирные вещества их организма. Аторис и аналоги.
- Сердечные гликозиды. С осторожностью. Нормализуют сократительную способность миокарда.
Обладают рядом дополнительных полезных эффектов, но для продолжительного приема назначаются редко ввиду опасностей. Дигоксин, настойка ландыша. Самостоятельно не используются никогда, это крайне рискованно.
- Бета-блокаторы. Применяются для коррекции уровня артериального давления, частичного восстановления питания тканей. Метопролол для срочной помощи, Биспролол в рамках длительного применения.
- Антагонисты кальция. В основном используется Амлодипин как самый подходящий медикамент.
- Органические нитраты. Купируют болевой синдром, расширяют сосуды, нормализуют трофику тканей. Применяют их с осторожностью, потому как присутствует масса побочных явлений. Классическим медикаментом считается Нитроглицерин.
Этого мало. Дополнительно проводится лечение причины ишемической болезни. Может быть сахарный диабет, гипертония. Необходимо устранять и их.
В сложных случаях требуется хирургическая терапия. Какие способы практикуют доктора?
- Ангиопластика или баллонирование. Механическое расширение коронарной артерии.
- Стентирование. Суть в том же. Только в качестве основного инструмента выступает особый каркас, который не позволяет сосуду вернуться в исходное, спазмированное положение.
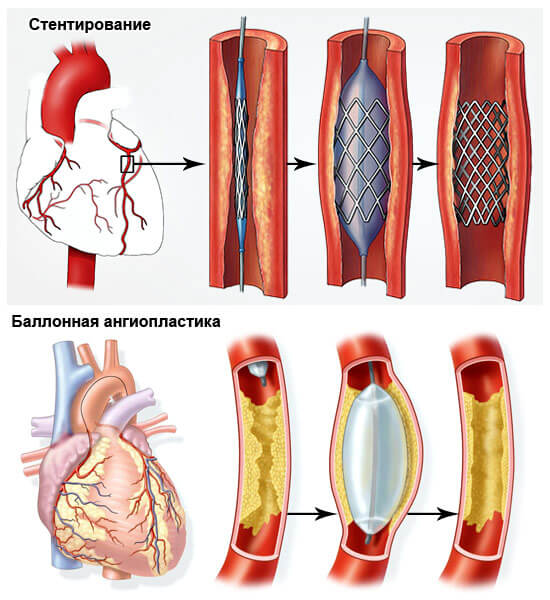
- Шунтирование. Создание искусственного дополнительного пути для обеспечения миокарда кровью. Представляет определенные сложности, но дает качественный эффект почти в 75% случаев даже на выраженных стадиях патологии.
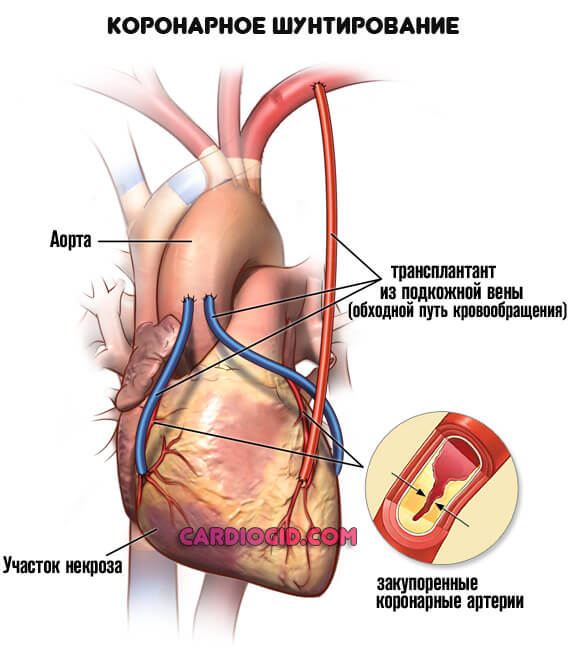
Это основные методики. Чуть реже практикуется прямое протезирование вовлеченного в нарушение участка.
Большую роль в деле терапии играет изменение образа жизни:
- В обязательном порядке отказываются от курения, спиртного даже в минимальных объемах, ограничивают потребление поваренной соли до 4 граммов в день, количество животных жиров, упор делают на растительные продукты.
- Гиподинамия исключается, но и перетруждаться нельзя. Предпочтение отдается легким пешим и велопрогулкам на свежем воздухе. Разрешено плавание.
- Стоит избегать стрессов, нервных перегрузок, освоить техники релаксации (расслабления).
Прогноз и возможные осложнения
Согласно статистическим выкладкам, вероятность нормализации состояния достигает 80% на ранних стадиях (сюда же входит и средняя стадия, когда изменения и клиническая картина уже присутствуют).
По мере прогрессирования вероятность нормализации тает на глазах. При выраженной сердечной недостаточности шансы на достижение благоприятного исхода составляет 10-20%, что все-таки довольно много.
Нужно учесть, что даже в самых положительных условиях, полного излечения достигнуть не удается никогда. Потому как речь идет об анатомическом изменении сердца.
Есть возможность компенсировать нарушение, но не полностью устранить его. Больные имеют все шансы прожить до глубокой старости при соблюдении рекомендаций и раннем обращении к лечащему специалисту по кардиологии.
Атеросклеротический кардиосклероз причиной смерти становится редко, основной фактор не в нем, а в ишемии, дальнейшем усугублении, падении сократительной способности миокарда и насосной функции сердца.
Среди возможных последствий:
- Инфаркт. Массивный лавинообразный некроз клеток кардиальных структур.
- Инсульт. Схожий процесс. Суть в отмирании нервных тканей головного мозга.
- Остановка сердца.
При должном внимании к собственному состоянию и соблюдении всех рекомендаций доктора эти осложнения так и остаются теоретически возможными, не воплощаются в реальности.
Коронаросклероз — это рубцевание сердца, замещение функционально активных тканей грубыми соединительными структурами. Это заполнитель, он не может работать, как следует.
Процесс прогрессирует постепенно. При развитии первых же проявлений рекомендуется обращаться к кардиологу для прохождения диагностики и назначения лечения.
Атеросклеротический кардиосклероз – диффузное развитие соединительной рубцовой ткани в миокарде вследствие атеросклеротического поражения коронарных артерий. Атеросклеротический кардиосклероз проявляется прогрессирующей ИБС: приступами стенокардии, нарушениями ритма и проводимости, сердечной недостаточностью. Диагностика атеросклеротического кардиосклероза включает комплекс инструментальных и лабораторных исследований – ЭКГ, ЭхоКГ, велоэргометрию, фармакологические пробы, исследование холестерина и липопротеидов. Лечение атеросклеротического кардиосклероза консервативное; направлено на улучшение коронарного кровообращения, нормализацию ритма и проводимости, снижение уровня холестерина, купирование болевого синдрома.
Общие сведения
Кардиосклероз (миокардиосклероз) – процесс очагового или диффузного замещения мышечных волокон миокарда соединительной тканью. С учетом этиологии принято различать миокардитический (вследствие миокардита, ревматизма), атеросклеротический, постинфарктный и первичный (при врожденных коллагенозах, фиброэластозах) кардиосклероз. Атеросклеротический кардиосклероз в кардиологии рассматривается как проявление ишемической болезни сердца, обусловленное прогрессированием атеросклероза венечных сосудов. Атеросклеротический кардиосклероз выявляется преимущественно у лиц мужского пола среднего и пожилого возраста.
Причины атеросклеротического кардиосклероза
В основе рассматриваемой патологии лежит атеросклеротическое поражение коронарных сосудов. Ведущим фактором развития атеросклероза служит нарушение холестеринового обмена, сопровождающееся избыточным отложением липоидов во внутреннюю оболочку сосудов. На скорость формирования атеросклероза коронарных сосудов существенно влияют сопутствующая артериальная гипертензия, склонность к вазоконстрикции, избыточное потребление богатой холестерином пищи.
Атеросклероз коронарных сосудов приводит к сужению просвета венечных артерий, нарушению кровоснабжения миокарда с последующим замещением мышечных волокон рубцовой соединительной тканью (атеросклеротический кардиосклероз).
Патогенез атеросклеротического кардиосклероза
Стенозирующий атеросклероз коронарных артерий сопровождается ишемией и метаболическими нарушениями в миокарде, и, как следствие, — постепенной и медленно развивающейся дистрофией, атрофией и гибелью мышечных волокон, на месте которых формируются участки некроза и микроскопические рубчики. Гибель рецепторов способствует снижению чувствительности тканей миокарда к кислороду, что ведет к дальнейшему прогрессированию ИБС.
Атеросклеротический кардиосклероз носит диффузное распространение и длительное течение. При прогрессировании атеросклеротического кардиосклероза развивается компенсаторная гипертрофия, а затем и дилатация левого желудочка, нарастают признаки сердечной недостаточности.
С учетом патогенетических механизмов выделяют ишемический, постинфарктный и смешанный варианты атеросклеротического кардиосклероза. Ишемический кардиосклероз развивается вследствие длительной недостаточности кровообращения, прогрессирует медленно, диффузно поражая сердечную мышцу. Постинфарктный (постнекротический) кардиосклероз формируется на месте бывшего участка некроза. Смешанный (переходный) атеросклеротический кардиосклероз сочетает оба вышеназванных механизма и характеризуется медленный диффузным развитием фиброзной ткани, на фоне которой периодически образуются некротические очаги после повторных инфарктов миокарда.
Симптомы атеросклеротического кардиосклероза
Атеросклеротический кардиосклероз проявляется тремя группами симптомов, свидетельствующих о нарушении сократительной функции сердца, коронарной недостаточности и нарушениях ритма и проводимости. Клиническая симптоматика атеросклеротического кардиосклероза долгое время может быть выражена незначительно. В дальнейшем возникают загрудинные боли с иррадиацией в левую руку, в левую лопатку, в эпигастральную область. Могут развиваться повторные инфаркты миокарда.
По мере прогрессирования рубцово-склеротических процессов появляется повышенная утомляемость, одышка (вначале – при тяжелых физических нагрузках, затем — при обычной ходьбе), нередко – приступы сердечной астмы, отек легких. При развитии сердечной недостаточности присоединяются застойные явления в легких, периферические отеки, гепатомегалия, при тяжелых формах атеросклеротического кардиосклероза – плеврит и асцит.
Нарушения сердечного ритма и проводимости при атеросклеротическом кардиосклерозе характеризуются склонностью к возникновению экстрасистолии, мерцательной аритмии, внутрижелудочковых и предсердно-желудочковых блокад. Вначале данные нарушения носят пароксизмальный характер, затем становятся более частыми, а в дальнейшем – постоянными.
Атеросклеротический кардиосклероз довольно часто сочетается с атеросклерозом аорты, церебральных артерий, крупных периферических артерий, что проявляется соответствующей симптоматикой (снижением памяти, головокружениями, перемежающейся хромотой и т. п.).
Атеросклеротический кардиосклероз носит медленно прогрессирующее течение. Несмотря на возможные периоды относительного улучшения, которые могут продолжаться несколько лет, повторные острые нарушения коронарного кровообращения приводят к ухудшению состояния.
Диагностика атеросклеротического кардиосклероза
Постановка диагноза атеросклеротического кардиосклероза основывается на данных анамнеза (наличие ИБС, атеросклероза, аритмий, перенесенных инфарктов миокарда и т. д.) и субъективной симптоматике. Биохимическое исследование крови выявляется гиперхолестеринемию, увеличение бета-липопротеидов. На ЭКГ определяются признаки коронарной недостаточности, постинфарктные рубцы, нарушения ритма и внутрисердечной проводимости, умеренной гипертрофии левого желудочка. Данные эхокардиографии при атеросклеротическом кардиосклерозе характеризуются нарушением сократимости миокарда (гипокинезией, дискинезией, акинезией соответствующего сегмента). Велоэргометрия позволяет уточнить степень дисфункции миокарда и функциональные резервы сердца.
Решению диагностических задач при атеросклеротическом кардиосклерозе может способствовать выполнение фармакологических проб, суточного ЭКГ-мониторирования, поликардиографии, ритмокардиографии, вентрикулографии, коронарографии, МРТ сердца и др. исследований. С целью уточнения наличия выпота проводится УЗИ плевральных полостей, рентгенография грудной клетки, УЗИ брюшной полости.
Лечение атеросклеротического кардиосклероза
Лечение атеросклеротического кардиосклероза сводится к патогенетической терапии отдельных синдромов — сердечной недостаточности, гиперхолестеринемии, аритмий, атриовентрикулярной блокады и т. д. С этой целью назначаются диуретики, нитраты, периферические вазодилататоры, статины, антиаритмические средства. Обязателен постоянный прием дезагрегантов (ацетилсалициловой кислоты).
Важными факторами комплексной терапии атеросклеротического кардиосклероза служат диетотерапия, соблюдение режима, ограничение физических нагрузок. Таким больным показана бальнеотерапия – углекислые, сероводородные, радоновые, хвойные ванны.
При формировании аневризматического дефекта сердца производится хирургическая резекция аневризмы. При стойких нарушениях ритма и проводимости может потребоваться имплантация ЭКС или кардиовертер-дефибриллятора; при некоторых формах восстановлению нормального ритма способствует радиочастотная аблация (РЧА).
Прогноз и профилактика
Прогноз атеросклеротического кардиосклероза зависит от обширности поражения, наличия и вида нарушений ритма и проводимости, стадии недостаточности кровообращения.
Первичная профилактика атеросклеротического кардиосклероза заключается в предупреждении атеросклеротических изменений сосудов (правильное питание, достаточная физическая активность и пр.). Меры вторичной профилактики включают рациональную терапию атеросклероза, болевого синдрома, аритмий и сердечной недостаточности. Пациенты с атеросклеротическим кардиосклерозом нуждаются в систематическом наблюдении у кардиолога, обследовании сердечно-сосудистой системы.