Хронический бронхит пальпация перкуссия аускультация
При необструктивном хроническом бронхите при общем осмотре, пальпации, перкуссии, как правило, не удается выявить каких либо изменений.
.При аускультации – жесткое дыхание. Побочные дыхательные шумы – сухие хрипы различного калибра.
. Со стороны дополнительных методов исследований в стадии ремиссии изменения со стороны крови, как правило, отсутствуют.
. В анализе мокроты повышено содержание лейкоцитов, а мерцательный эпителий преобладает над альвеолярным.
. У некоторых пациентов может быть небольшое усиление легочного рисунка (при рентгенологическом исследовании).
Обструктивный хронический бронхит
Клиническая картина в данном случае будет обусловлена эмфиземой легких, которая является осложнением обструктивного бронхита.
Осмотр грудной клетки: — бочкообразная грудная клетка.
Пальпация:
— ослабление голосового дрожания.
Перкуссия:
— Коробочный звук;
— Опущение нижних краев легких. Уменьшение их подвижности.
Аускультация:
Ослабленное («ватное» дыхание).
Сухие свистящие хрипы над всей поверхностью обоих легких, особенно при форсированном выдохе.
. Изменения со стороны крови и мокроты такие же, как и при необструктивном бронхите.
. Рентгенологически:
— Увеличение воздушности легочных полей;
— Усиление легочного рисунка;
-Деформация бронхов.
Бронхоскопия- картина диффузного двустороннего катарального или гнойного обструктивного бронхита.
Исследование ФВД- снижение показателей бронхиальной проходимости (ОФВ1, пробы Тиффно).
IV. С-м нарушения бронхиальной проходимости (СНБ)
Синонимы:
— Бронхоспастический;
-Синдром бронхиальной обструкции;
— Бронхообтурационный синдром.
По этиологическому признаку СНБ подразделяется на:
1. Первичный или синдром бронхоспазма;
2. Вторичный или симптоматический.
Первичный составляет клинико-патофизиологические проявления бронхиальной астмы. Для неё характерна гиперреактивность бронхов, а в клинике приступ удушья.
Вторичный или симптоматический связан с другими ( кроме бронхиальной астмы) заболеваниями, которые могут привести к бронхиальной обструкции.
Вторичный СНБ:
— Сывороточная болезнь;
— Аутоиммунные (системная красная волчанка) и др.;
— Инфекционно-воспалительные заболевания (бронхит, ТБС, пневмония);
— Злокачественные опухоли;
— Передозировка бета-адреноблокаторов (индерал и др.).
Основные жалобы:
— Экспираторная одышка, характеризующаяся резко затрудненным выдохом;
— Приступы удушья протекают от нескольких часов и могут продолжаться до 2 и более дней (астматическое состояние);
— Приступообразный кашель с мокротой . Приступообразный кашель с отхождением скудного количества вязкой, стекловидной мокроты;
— Кровохарканье;
— Слышные на расстоянии дыхательные хрипы (дистанционные).
Симптомы гиперкапнии:
— Повышенная потливость;
— Анорексия;
— Нарушения сна;
— Головная боль;
— Мышечные подергивания;
— Крупный тремор.
На высоте затянувшегося приступа удушья:
— Спутанное сознание;
— Судороги;
— Гиперкапническая кома.
Выясните историю развития данного синдрома. Соберите анамнез.
— 1. обострения болезни имеют сезонный характер, сопровождаются ринитом, конъюнктивитом;
— 2. у больных бывает крапивница, отек Квинке, выявляется непереносимость некоторых пищевых продуктов (яйца, шоколад, апельсины и др.), лекарственных средств, пахучих веществ;
3. перенесенные в детском возрасте корь, коклюш, хронический бронхит
4. переносимость лекарств.
o
Общий осмотр больного.
Оценка сознания:
Сознание может быть:
— ясным;
— спутанным (сопор, ступор, кома, бред, галлюцинации, возбуждение)
Положение больного.
Во время приступа бронхоспазма больные принимают вынужденное положение: сидя или стоя с упором на руки. Больной громко дышит, часто, со свистом и шумом, рот открыт, ноздри раздуваются. Отмечается разлитой диффузный цианоз. Набухание шейных вен. Потливость кожных покровов, выраженная особенно при затянувшемся приступе удушья или астматическом статусе.
Дата добавления: 2015-04-01; просмотров: 1646; Опубликованный материал нарушает авторские права? | Защита персональных данных
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студентов недели бывают четные, нечетные и зачетные. 9968 — | 7754 — или читать все…
Читайте также:
Одно из основных мероприятий в диагностике бронхита – физикальный осмотр. Он включает в себя комплекс мероприятий: визуальный осмотр, аускультацию, пальпацию и перкуссию. Цель осмотра заключается в оценке состояния органов дыхания и организма в целом. Важно понимать, что такой осмотр является самым доступным и быстрым методом диагностики, позволяющим выявить первые признаки заболевания.
Визуальный осмотр
При осмотре необходимо учитывать, что при поражении бронхов часто наблюдаются неспецифические симптомы, которые наблюдаются при других патологических состояниях. Болезни, которые наиболее часто соседствуют с бронхитом – разнообразные инфекции верхних дыхательных путей. Поэтому результаты визуального обследования при бронхите могут варьировать от неизменной до резко покрасневшей слизистой глотки, локализованном увеличении лимфатических узлов шеи, а также грубых, звонких хрипов и шумов, которые меняются по локализации и интенсивности после глубокого и продуктивного кашля.
Важно! Кашель является преобладающим и определяющим симптомом острого бронхита.
Помимо кашля симптомы острого бронхита включают выделение мокроты, одышку, заложенность носа, головную боль и повышение температуры.
Первые несколько дней бронхит могут быть неотличим от простуды. При кашле у пациентов могут возникать боли в нижней или грудной клетке.
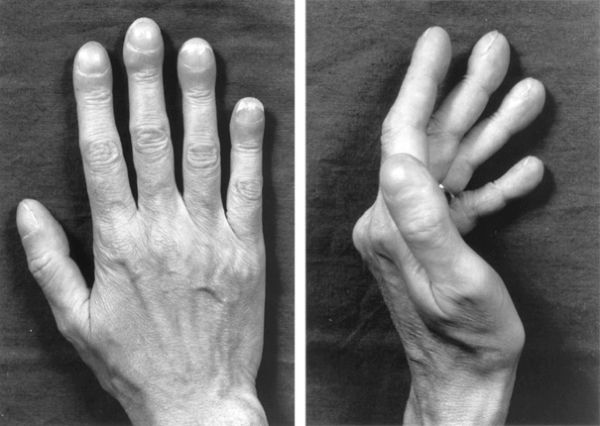
У некоторых людей отмечается симптом «барабанных палочек» и «часовых стекол» – утолщение кончиков пальцев рук и изменение ногтевых пластин, напоминающих собой стекла от часов. Доказано, что данное состояние рук наблюдается при тяжелых хронических заболеваниях, сопровождающихся хронической нехваткой воздуха в организме (гипоксии).
Аускультация
Аускультация – способ прослушивания звуковых явлений, возникающих в легких при дыхании. Методика проведения аускультации не представляет сложности: необходимо поднести стетоскоп в проекцию легких на кожу, плотно, но не сильно! Важно не придавливать головку стетоскопа с мембраной к телу, чтобы не возникало побочных шумов и воздушной прослойки, которая мешает прослушиванию звуков.
Во время аускультации нужно сравнивать одну сторону грудной клетки с другой, далее сравнивать звуки передней части грудной клетки с задней частью. Воздушный поток звучит по-разному, когда дыхательные пути заблокированы, сужены или заполнены жидкостью.
Вследствие наличия обильного вязкого секрета в просвете бронхов, воспалении и отека их слизистой, данные аускультации при бронхите обычно имеют вид влажных хрипов (звук таких хрипов напоминает лопающиеся пузырьки при продувании воздуха через трубочку, опущенную в стакан с водой) различной интенсивности (от мелких до крупнопузырчатых), локализующихся в проекции крупных бронхов.
После откашливания мокрота начинает эвакуироваться из просвета бронхиального дерева, влажный компонент хрипов уменьшается, и в фонендоскопе можно будет услышать или сухие хрипы, или же полное их отсутствие.
Важно! Если хрипы прослушиваются в проекции легочной ткани, то это свидетельствует о том, что патологический процесс локализуется вне бронхов. Такой сигнал дает основание предполагать развитие пневмонии.
Дыхание у больного бронхитом может быть несколько ослаблено. Из-за постоянного кашля мышцы, участвующие в акте дыхания, ослабевают от усиленной нагрузкой, что приводит замедлению вдоха и выдоха, а также к одышке.
Пальпация
Пальпация – метод исследования, состоящий из двух процессов: «ощупывания» поверхности, под которой располагаются легкие, и исследования звуков (голосовое дрожание) на поверхности, возникающие при патологических процессах. Пальпация играет относительно незначительную роль при обследовании грудной клетки при бронхите. Ситуации, в которых может быть полезна пальпация:
- Оценка поражения легких: медицинский работник стремится почувствовать вибрации и сравнить поля правого/левого легкого. Если у пациента
есть воспаление (например, вызванное пневмонией), вибрация будет громче в этой части легкого. Это происходит потому, что звук проходит быстрее через более плотный материал, чем воздух. Если есть плевральный выпот, пальпация должна выявить снижение вибрации.
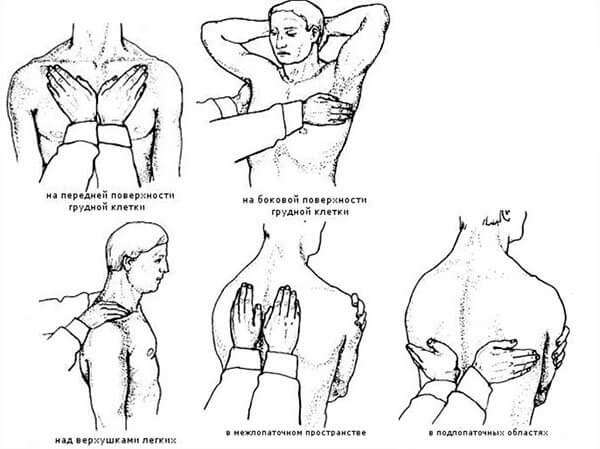
- Исследование на наличие плевральной жидкости. Жидкость, известная как плевральный выпот, может собираться в пространстве, которое существует между легким и стенкой грудной клетки, вытесняя легкое вверх. Звуковое дрожание над выпотом будет уменьшено, так как вода в меньшей степени проводит звук, чем воздух.
- Исследование болезненных областей. Если пациент жалуется на боль в определенном месте, очевидно, что важно тщательно пальпировать вокруг этой области. Кроме того, особые ситуации (например, травма) требуют тщательной пальпации, чтобы найти доказательства перелома ребер, подкожного воздуха (похоже, что вы нажимаете на пузырьковую бумагу).
Перкуссия
При перкуссии с помощью постукивания указательным пальцем одной руки о фалангу указательного пальца другой руки, мы вызываем звук. Этот метод использует тот факт, что удар по поверхности, которая покрывает заполненную воздухом структуру (например, нормальное легкое), произведет резонансную ноту, повторяя тот же манёвр над жидкостью или тканью, заполненной полостью, генерирует относительно тусклый звук.
Если нормальная, наполненная воздухом ткань была вытеснена жидкостью (например, плевральным выпотом) или инфильтрирована воспалительными клетками (например, при пневмонии), перкуссия создаст омертвевший тон (тупой). Процессы, которые приводят к хроническому (например, эмфизема) или острому (например, пневмоторакс) захвату воздуха в легких или плевральной полости, соответственно, будут производить гипер-резонансные (т. е. более яркие) ноты при ударении пальца об грудную клетку больного.
Справка. Этот навык достаточно сложен для выполнения не медицинским работником. Есть несколько советов по применению: позвольте вашей руке свободно качаться на запястье, ударяя пальцем по мишени.
Сравнительная перкуссия легких подробно показана в этом видео:
Заключение
Физикальный осмотр является неотъемлемой частью исследований для постановки диагноза. При бронхите данные физикального обследования позволяют уже на ранних этапах предположить характер воспалительного процесса, оценить тяжесть состояния пациента и локализацию поражения. Данный метод диагностики не требует внушительных затрат, он прост и безопасен.
Загрузка…
1. Острый бронхит
Острый бронхит – заболевание, характеризующееся воспалением слизистой оболочки бронхов.
Этиология. Непосредственно заболевание вызывают бактерии (пневмококки), вирусы (аденовирусы, респираторно-синцитиальные вирусы, аденовирусы).
Также вызывать заболевание могут факторы, снижающие выработку защитной слизи, нарушающие местные факторы защиты: курение, производственные вредности (вдыхание паров кислот и щелочей, угольной, асбестовой, силикатной пыли, работа в горячих цехах), переохлаждение, злоупотребление алкогольными напитками, заболевания, сопровождающиеся застоем крови в малом круге кровообращения (хроническая левожелудочковая недостаточность как исход хронической ишемической болезни сердца, гипертонической болезни, некоторых пороков сердца).
Патогенез. Этиологические агенты вызывают развитие воспалительной реакции со стороны бронхов: гиперемию, отек, экссудацию, инфильтрацию подслизистой основы клетками воспаления (нейтрофилами, лейкоцитами).
Клиника. Чаще острый бронхит развивается на фоне вирусного заболевания или осложняет его. В первом случае симптомы возникают через несколько дней после заболевания, во втором – через 1–2 суток после стихания симптомов основного заболевания.
Жалобы. Симптомы делят на общие и местные. К общим симптомам относят появление субфебрильной температуры тела, умеренную интоксикацию (слабость, снижение работоспособности, недомогание выражены неярко). К местным симптомам относят появление кашля, вначале сухого, умеренной интенсивности, иногда ощущение саднения за грудиной. Через несколько дней присоединяется отхождение мокроты. Ее характер чаще слизистый, возможен слизисто-гнойный.
Обследование.
Перкуссия. Ясный легочный звук.
Пальпация. Отклонений от нормы не отмечается.
Аускультация. Сухие рассеянные – в начале заболевания, влажные незвучные хрипы выслушиваются после начала отхождения мокроты.
Лабораторные методы исследования. ОАК. Изменения, как правило, незначительны: увеличение СОЭ, нейтрофильный лейко-цитоз со сдвигом лейкоцитарной формулы влево.
Данный текст является ознакомительным фрагментом.
Следующая глава >
Похожие главы из других книг:
1. Острый бронхит
Острый бронхит – это остро возникшее воспаление бронхиального дерева. Этиология: вирусы и бактерии. Предрасполагающими факторами являются переохлаждение, химические факторы и пыль, а также общее состояние иммунной системы. Патологическая анатомия.
1. Острый бронхит
Острые бронхиты – частые заболевания: на 1000 детей первых лет жизни приходится 200–250 случаев.Этиология. Подавляющее большинство бронхитов – вирусные заболевания. Респираторно-синцитиальный вирус – 50 %, вирусы парагриппа – 21 %, микоплазма пневмонии –
21. Острый бронхит
Острый бронхит – острое диффузное воспаление трахеобронхиального дерева.Заболевание вызывают вирусные (вирусы гриппа, парагриппозные, аденовирусы, респираторно-синцитиальные, коревые, коклюшные и др.) и бактериальные инфекции (стафилококки,
4. Острый бронхит
Бронхит – это заболевание бронхов, сопровождающееся постепенно развивающимся воспалением слизистой оболочки с последующим вовлечением глубоких слоев стенок бронхов.Чаще развивается при активации, размножении условно-патогенной флоры самого
1. Острый бронхит
Острый бронхит – заболевание, характеризующееся воспалением слизистой оболочки бронхов.Этиология. Непосредственно заболевание вызывают бактерии (пневмококки), вирусы (аденовирусы, респираторно-синцитиальные вирусы, аденовирусы).Также вызывать
1. Бронхит острый
Бронхит острый – острое, диффузное воспаление трахеобронхиального дерева. Классификация: острый бронхит (простой), острый обструктивный бронхит, острый бронхиолит, острый облитерирующий бронхиолит, рецидивирующий бронхит, рецидивирующий
ОСТРЫЙ БРОНХИТ
Аконитум 2Х, 3Х — в первые часы заболевания, при остром воспалении бронхов, когда процесс сопровождается ознобом, лихорадкой.Снижение температуры и появление пота указывают на необходимость заменить аконит брионией, белладонной и аписом. Симптомы,
Острый бронхит
Острый бронхит – воспаление трахеобронхиального дерева, характеризующееся острым течением и диффузным обратимым поражением слизистой оболочки бронхов.Причины острого бронхита могут быть следующими:– вирусы (грипп, парагрипп, аденовирусы, риновирусы,
46. Острый бронхит. Клиника
Бронхообструктивный синдром – клинический симптомокомплекс, наблюдаемый у больных с генерализованным нарушением проходимости бронхиальных путей, ведущее проявление его – экспираторная одышка, приступы удушья. Заболевания,
Бронхит острый
Острый бронхит – частое заболевание в любом возрасте. Почти всегда он развивается как результат острого респираторного заболевания или гриппа. Большое значение имеет состояние организма, степень его закалки и физической подготовки.Острый бронхит редко
Бронхит (острый)
1. Тонкими ломтиками нарезать 8 редек, посыпать сахаром. Через 6–8 часов появится сок, который необходимо употреблять по чайной ложке каждый час. Самый тяжелый кашель проходит на 3-, 4-, 5-й день.2. Необходимо вытереть грудь сухой суконной тканью, а затем
Острый бронхит
Острый бронхит обычно возникает вскоре после перенесенного острого респираторного заболевания (ОРВИ). Сначала у больного наблюдаются симптомы, характерные для ОРВИ, затем через 3-4 дня появляется кашель. Причем нередко он бывает приступообразным,
Острый бронхит
Возьмите щепотку листьев лаврового листа, измельчите его и залейте 1? стакана кипятка. Затем (если нет диабета) добавьте 1 ст. ложку липового меда. Дайте один раз закипеть и уберите с огня. Когда отвар слегка остынет, положите 1 ч. ложку соды (без верха),
Острый бронхит
Задачи ЛФК при остром бронхите:• уменьшить воспаление в бронхах;• восстановить дренажную функцию бронхов;• усилить крово- и лимфообращение в системе бронхов, способствовать профилактике перехода в хронический бронхит;• повысить сопротивляемость


