Хронический бронхит обострение рекомендации
Основным клиническим проявлением бронхита является кашель. Если он продолжается в течение длительного времени, то это хроническая форма заболевания. При лечении важно придерживаться рекомендаций, полученных в медицинских учреждениях.
Что такое хронический бронхит
Хронический бронхит – это длительное заболевание бронхов, характеризующееся присутствием кашля с мокротой на протяжении 2–3 месяцев в течение последующих 2 лет. Хронический бронхит (клинические рекомендации разрабатывались практикующими врачами), это болезнь, которую возможно лечить, но лучше предупредить.
Распространённость его увеличивается в возрастной категории людей 55–69 лет. Среди этой группы заболеванием страдают 15% городских мужчин и 23% живущих в сельской местности. Почти каждый второй мужчина после 70 лет, проживающий вне города, имеет признаки хронического бронхита.
Виды хронического бронхита
Бронхит бывает острый и хронический. Первый проявляется влажным кашлем, вызывающим слизь в сочетании с простудой или инфекцией верхних дыхательных путей. Поражение бронхов имеет преходящий характер. При хронической форме также присутствует влажный кашель, густая слизь, но заболевание длится продолжительное время и имеет длительный характер.

Хронический тип заболевания характеризуется наличием или отсутствием обструкции в дыхательных путях:
- Обструктивный характеризуется отёчностью и сужением дыхательных путей, повышенной выработкой слизи, которая препятствует попаданию воздуха в лёгкие.
- Необструктивный характер заболевания протекает с выделением слизи, мокроты, но без вентиляционных нарушений.
Каждый вид имеет свою характеристику мокроты:
- слизистую;
- слизисто-гнойную;
- гнойную.
Стадии и степени хронического бронхита
Классификация заболевания опирается на показатели функционального состояния лёгких.
Исходя из этих показателей, различают 4 стадии болезни:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- крайне тяжёлая.
Как показала практическая медицина, такое разделение не всегда отражает все случаи заболевания. В терапии переход от одной стадии в другую, часто не различим.
Классификация ХОБ по тяжести:
| Степени заболевания | Тяжесть протекания | Описание симптомов |
| Нет | Одышка при усильной физической нагрузке | |
| I | Лёгкая | Одышка при быстрой ходьбе по ровной местности |
| II | Средняя | Из-за одышки ходьба по ровной местности замедляется, дыхание прерывистое, с остановками, при ходьбе по ровной местности в умеренном темпе |
| III | Тяжёлая | Сильная одышка после прохождения100 м или нескольких минут ходьбы по ровной местности |
| IV | Очень тяжёлая | Пациент задыхается, при одевании и раздевании, сильная одышка, не дающая возможность выходить из дома |
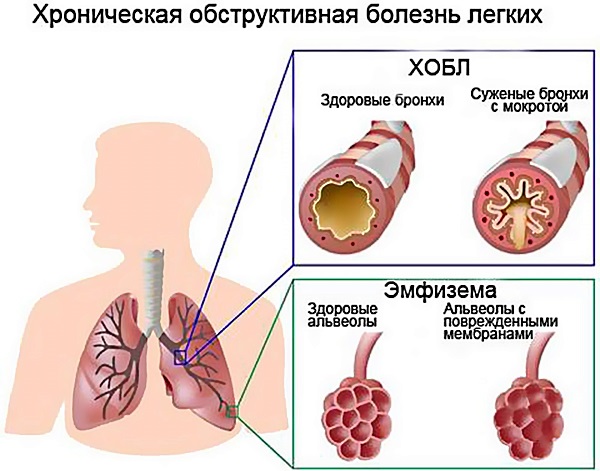
Осложнения при бронхите подразделяют на две группы:
- связанные с инфекцией: пневмония, неаллергический бронхит, астматический, расширение бронхов;
- связанные с прогрессирующим развитием бронхита: эмфизема, лёгочная, дыхательная недостаточность, лёгочный пневмосклероз, развитие лёгочного сердца.
Симптомы хронического бронхита
Первичным недомоганием, с которым больные обращаются в поликлиники, является кашель, мокрота, слизь, выделяющиеся при отхаркивании, нередко присутствует и одышка. Симптомы ярко выражены по утрам, после пробуждения. В холодные сезоны такие пациенты подвержены частым простудам. Иногда врачи диагностируют у них «бронхит курильщика», тем самым оттягивая сроки начала лечения.
Но на первом этапе кашель является единственным симптомом развивающейся болезни.
В период обострения болезни появляются дополнительные симптомы:
- рассеянное хрипение в лёгких;
- снижение работоспособности;
- сильное потоотделение;
- слабость;
- головная боль;
- миалгия.
 На схеме перечислены симптомы и причины возникновения хронического бронхита.
На схеме перечислены симптомы и причины возникновения хронического бронхита.
При обструктивной форме обнаруживаются признаки:
- одышки;
- сухого кашля без выделения мокроты;
- высоких хрипов.
В периоды ремиссии у больных продолжается кашель с выделением мокроты, но одышка и другие симптомы пропадают.
Причины появления хронического бронхита
По данным ВОЗ, это заболевание является четвёртой лидирующей причиной смертности в мире. В возникновении необструктивной формы бронхита играет большую роль последствие курения, как активного, так и пассивного.
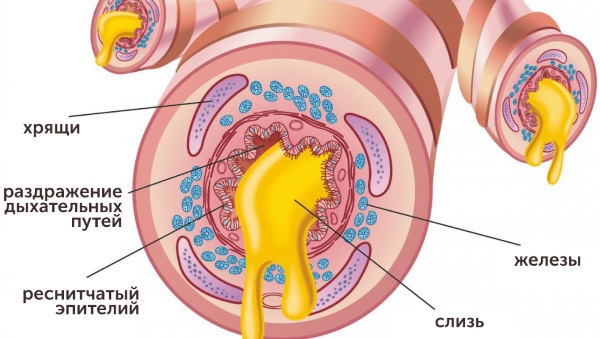
Ежедневное раздражение слизистой оболочки бронхов вызывает усиленную продукцию слизи. При этом нарушается защитная функция бронхов и поступление нужного количества кислорода.
Помимо курения, причинами развития бронхита могут быть:
- длительное вдыхание пыли, химикатов;
- кислотный рефлюкс;
- инфекции, подавляющие работу иммунной системы;
- возраст (после 60 лет увеличивается риск заболевания).
Причины обструктивной формы:
- тяжесть бронхиальной недостаточности;
- избыточная масса тела;
- плохое питание;
- частота, тяжесть приступов;
- лёгочная гипертензия.

При отсутствии лечения возникают причины для летального исхода:
- дыхательная недостаточность;
- рак лёгкого;
- опухоли различной локализации.
Диагностика хронического бронхита
Хронический бронхит (клинические рекомендации разработаны Федеральным Центром диагностики и лечения ХОБЛ) предполагает следующие методы диагностики:
Лабораторные:
- анализ крови;
- исследование мокроты на цитологию;
- микробиологическое и бактериологическое исследование мокроты.
Инструментальные:
- рентгенография грудной клетки;
- бронхоскопическое исследование;
- электрокардиография, с целью исключения простудных заболеваний
- эхокардиография, чтобы исключить заболевания сердца.
Функциональные:
- бронходилатационный метод, для проведения диагностики назначаются специальные препараты, бронхолитики и оценивается их влияние на организм;
- мониторинг функции лёгких, проводится у больных, находящихся на искусственной вентиляции лёгких;
- спирометрия, для оценки тяжести заболевания, позволяющий измерить объём лёгких, объём вдоха за одну секунду и скорость выдоха.
Лабораторные анализы сдаются в муниципальных поликлиниках или частных медицинских центрах, стоимость в которых оценивается:
- анализ крови: 200–300 руб.;
- цитологические пробы, микробиологические: от 500 до 1 тыс. руб.
Инструментальную диагностику можно провести в районной поликлинике или в частном медицинском центре, стоимость в котором составит от 1 тыс. до 2 тыс. 700 руб. Стоимость функциональных исследований, например, спирометрии, составляет от 700 до 1 тыс. 200 руб.
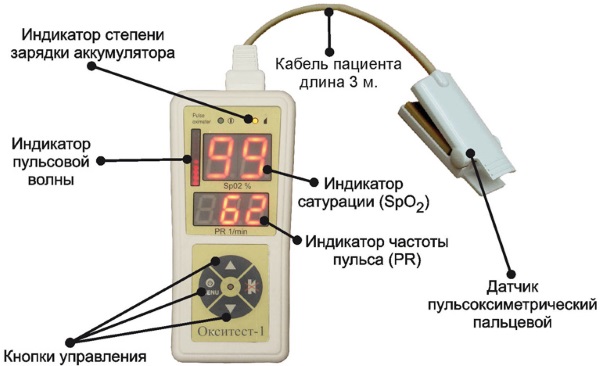
Степень тяжести определяется с помощью диагностических процедур:
- Пульсоксиметрия. Неинвазивный метод, при котором определяется степень насыщения крови кислородом. Проводится с помощью аппарата пульсоксиметра. Стоимость процедуры: 500 –1тыс. руб.
- Пикфлоуметрия. Метод исследования, определяющий максимальную скорость, с которой человек может выдохнуть после полного глубокого вдоха.
- Пневмотахография. С помощью этого метода определяют объём скорости потока вдыхаемого и выдыхаемого воздуха.Объём фиксируется в спокойном и форсированном дыхании. Стоимость услуги: от 360 руб.
Диагностирование хронического бронхита задача не из лёгких. На начальной стадии инструментальные и лабораторные исследования не всегда подтверждают наличие заболевания.
Когда необходимо обратиться к врачу
После заболевания острым бронхитом, если он был пролечен надлежащим образом, стенки бронхов восстанавливают свою прежнюю структуру и продолжают работать в обычном режиме. Мукоциллиарный аппарат, отвечающий за чистоту дыхательных путей, восстанавливается.
Если терапия была некачественная, то бронхит может принять затяжной, хронический характер. Любое воспаление в бронхах до конца не исчезает, урон, который им был нанесён, остаётся. При каждом последующем обострении площадь воспаления расширяется.
Поэтому после заболевания следует обратить внимание, не остались ли симптомы, которые не прекращаются или повторяются:
- частые приступы острого бронхита;
- хрипящий кашель, который не проходит в течение нескольких недель;
- сбивчивое дыхание;
- увеличенное количество слизи тёмно-жёлтого или зелёного цвета при кашле;
- боль в груди при вдохе и выдохе.
При первых признаках недомогания следует посетить врача.
Профилактика хронического бронхита
Первичная профилактика заключается в активной терапии первого затяжного воспалительного процесса в лёгких и предусматривает следующие меры:
- Короткие курсы ГКС (терапия глюкокортикостероидами) 1– 2 раза в год.
- Приём Атровента.
- Отказ от курения.
- Пневмотропные бактериальные вакцины.
- Диета с повышенным содержанием белка.
- Проведение гимнастики по Кузнецову.
В периоды обострения хронического бронхита правильно будет:
- принимать только те антибиотики, которые чувствительны к возбудителям (препараты выписываются по результатам анализа мокроты);
- включать в рацион продукты, богатые белком;
- выполнять дыхательную гимнастику по Кузнецову.
Нельзя из года в год принимать одни и те же антибиотики и злоупотреблять углеводистыми продуктами.
Методы лечения хронического бронхита
Хронический бронхит (клинические рекомендации, прежде всего, касаются предупреждения прогрессирующего развития) лечится по следующей схеме:
- Нелекарственное воздействие: снижение симптомов риска; образовательные программы.
- Медикаментозное лечение.
К первой группе относятся мероприятия:
- отказ от курения, в том числе лекарственными методами;
- увеличение физической активности;
- проведение вакцинации против пневмококковой инфекции и гриппа.
Пациенты с необструктивным хроническим бронхитом проходят лечение амбулаторно.
Лекарственные препараты
Хронический бронхит лечится лекарствами, выбор которых зависит от клинических симптомов, частоты обострения, рекомендации врача. У большей части больных на обострение болезни влияют неинфекционные факторы. У 35% больных это случается в связи с респираторной вирусной инфекцией. В таком случае врачом составляется фармакологическая схема лечения.
- Терпапия антибактериальными средствами.
- Бронхорасширяющие препараты.
- Вспомогательные методы лечения.
К первой группе относятся пероральные препараты с 1–2 разовым циклом приёма в сутки.
- Цефалоспорины 2 поколения.
- Амоксициллин с клавуановой кислотой. Активен в отношении грамотрицательных и грамположительных аэробов. Дозирование рассчитывается в зависимости от веса больного. Больным, с массой тела выше 40 кг, доза предлагается от 250 мг до 500 мг, в зависимости от тяжести заболевания. Цена 45 руб.
- Кларитромицин (Фромилид). Действует против определённых бактерий. Доза: не более 500 мг. Цен7а: от 70 руб.
Антибактериальную терапию назначают, после получения результатов исследования слизи, или когда неэффективны другие препараты. Ко второй группе препаратов относят b2-симпатомиметики, антихолинергики и теофиллин. Препараты и их доза назначаются в зависимости от тяжести и формы заболевания.
Бронхолитические препараты выпускаются в виде аэрозолей, обычно дозированных, лечение производится также небулайзерами. Они используются в случае тяжёлой бронхиальной обструкции.

Назначаемые препараты:
| Лекарство цена (в руб.) | Доза для ингалятора | Раствор для небулизайзера | ||
| Одноразовая доза в мг | Суточная доза в мг | Одноразовая доза в мг | Суточная доза с мг | |
| Сальбутомол 90 –100 | 0,1–0,2 | 0,4–1,2 | 2,5–10,0 | 10,0 |
| Тербуталин | 0,25–0,5 | 1,0–3,0 | 0,5 | 2,0 |
| Фенотерол 270 | 0,2–0,4 | 0,8–2,0 | 1,0 | 4,0 |
| Ипратропиума бромид 280-360 | 0,02– 0,04 | 0,08–02 | 0,25– 0,5 | 1,0–20 |
Также применяются мукорегуляторные средства:
- Амброксол. Муколитический препарат, разжижающий мокроту, способствующий её выведению из бронхов. Назначают в виде таблеток, внутривенно или с помощью небулайзера. Доза – не более 30 мг, разбитая на 3 приёма. Цена: от 20 руб. за 10 таблеток.
- Ацетилцистеин. Стабилизирует процесс вывода мокроты, увеличивает её объём, тормозит производство цитокинов. Назначаемые дозы: 600–1200 мг в день. В случае применения препарата в небулайзере используется 300–400 мг в течение 2 раз в сутки. Цена: от 60 руб.
- Карбоцистеин. Улучшает качество мокроты, стимулирует восстановление слизистой. Суточная доза:1500–2250 мг.
Препараты для базисной терапии хронической болезни лёгкой степени:
- Атровент. Бронхолитическое средство, предотвращает развитие бронхоспазма. Цена: от 200 руб.
- Витамин С. Принимается при дефиците витамина по 1000 мг в день. Цена от 250 руб.
- Рибомунил. Активирует противовирусный иммунитет. Для лечения или профилактики хронического бронхита предлагается разовая доза в 0,75 мг, что соответствует 3 таблеткам. Первоначально принимается 4 днея подряд, а затем пропивается в течение 5 месяцев, каждые 4 дня нового месяца. Цена: от 260 руб.
- Преднизолон. Назначается при обструктивном заболевании дыхательных путей. Принимается перорально в утреннее время либо всю суточную дозу сразу, либо двойную дозу через день. Схему приёма лекарства расписывает врач. Цена: от 20 руб. за 10 таб.
- Амоксициллин.

Препараты, относящиеся к глюкокортикостероидам, используются при недейственности базисных лекарственных средств. Но они часто приводят к побочным эффектам: стероидным язвам ЖКТ, стероидному диабету, остеопорозу.
Народные методы
Альтернативная терапия хронического бронхита состоит в улучшении работы функции лёгких и уменьшение тяжести симптомов.
Травяные настои, помогающие при хроническом кашле:
- Имбирь, ослабляет и разрушает густую слизь, помогает дышать. Можно использовать в виде настойки, свежий для заварки.
- Тимьян. Уменьшает застойные явления, позволяет дышать нормально. Можно добавлять как заварку для чая, соединив тимьян с мёдом.
- Корень алтея.
- Багульник.
- Листья подорожника.
- Листовая часть травы мать-и-мачеха.
- Корень солодки.
Для приготовления настоев следует заваривать травы кипятком, дать им настояться в течение нескольких часов, а затем принимать по нескольку раз в день, разбавляя водой. Некоторые минералы могут помочь в борьбе с симптомами бронхита. Полезным минералом будет цинк, принимаемый в виде глюконата цинка от 15 до 25 мг в день.

Для лечения бронхита используются домашние средства:
- Мёд. Можно добавлять по одной ложке в чай, или делать пасту вместе с толчёным имбирём и 1–2 шт. гвоздики. Пасту следует принимать по 1 ч. л. 2–3 раза в день.
- Куркума. Противовоспалительные свойства её помогают уменьшать количество слизи. Для этого следует добавить 1 ч. л. порошка в стакан молока. Перемешать, немного поварить. Пить горячую смесь дважды или трижды в день.
- Масляные ингаляции, например, с маслом эвкалипта. Несколько капель добавить в чашку с горячей водой и, накрыв голову, несколько минут вдыхать пары.
Прочие методы
При необструктивной форме заболевания помогают методы лечения:
- вибрационный массаж грудной клетки;
- методика дыхания по Стрельниковой;
- постуральный дренаж, помогающий освободить бронхи от мокроты;
- санаторно-курортное лечение в пансионатах средней полосы России.
Хронический бронхит (клинические рекомендации включают различные терапевтические методы), обструктивная форма, лечится методами лёгочной реабилитации.
К ним относятся:
- Кислородотерапия. Процедура назначается при сильном понижении кислорода в крови. В этом случае повышается риск сердечных аритмий, особенно во время сна, развивается лёгочная гипертензия. Этот метод позволяет снизить смертность больных с обструктивным хроническим заболеванием бронхов.
- Домашняя вентиляция лёгких. Для проведения процедуры в домашних условиях используются концентраторы кислорода. Они нужны для лучшей вентиляции лёгких, предупреждения ночной гиперкапнии (состояние организма, вызванное увеличенным количеством углекислого газа в артериальной крови), улучшения качества сна.
- Хирургическое лечение. Операция уменьшения объёма лёгкого проводится путём удаления части органа для уменьшения гиперинфляции и лучшей работы насосных мышц. Применяется у больных с хроническим бронхитом, отягощённым эмфиземой.
Возможные осложнения
Заболевание бронхитом может привести к пневмонии.
Повторные частые приступы простого бронхита приводят к развитию хронической обструктивной болезни лёгких, что может со временем привести ко многим осложнениям:
- лёгочному сердцу или сердечной недостаточности;
- повышенному кровяному давлению;
- проблемам с дыханием, отёкам ног и лодыжек;
- лёгочной гипертонии;
- пневмотораксу (скоплению воздуха в пространстве между лёгким и грудной стенкой).

Хронический бронхит с отягощающим фактором, таким как эмфизема, входит в ведущую группу хронических заболеваний, которые в 30% сочетаются с другими патологиями.
Заболевания, которые часто развиваются на фоне хронического бронхита:
| Болезнь | Процент частоты заболеваемости |
| Депрессия | 34 –41 |
| Инфекция нижних дыхательных путей | 68 –73 |
| Синдром апноэ сна | 18 –27 |
| Катаракта | 32 –333 |
| Импотенция | 38 –44 |
| Остеопороз | 29 –33 |
В последние годы участились случаи развития сахарного диабета у больных с хроническим бронхитом.
Хронический обструктивный бронхит является продолжительным трудноизлечимым заболеванием. Выполнение всех клинических рекомендаций на первоначальной стадии, при необструктивной форме, помогает замедлить его прогрессирование, контролировать симптомы, добиться выздоровления.
Автор: Беляева Анна
Полезные видео о причинах, симптомах и методах лечения хронического бронхита
Как лечить хронический бронхит:
Фрагмент передачи «Жить здорово» о ХОБЛ:
ММА имени И.М. Сеченова
C целью выбора оптимальной тактики ведения больных обострением хронического бронхита (ХБ) целесообразно выделять так называемые «инфекционные» и «неинфекционные» обострения ХБ, требующие соответствующего терапевтического подхода. Инфекционное обострение ХБ может быть определено, как эпизод респираторной декомпенсации, не связанной с объективно документированными другими причинами, и прежде всего с пневмонией.
Диагностика инфекционного обострения ХБ включает использование нижеперечисленных клинических, рентгенологических, лабораторных, инструментальных и других методов исследования больного:
– клиническое исследование больного;
– исследование бронхиальной проходимости (по данным ОФВ1);
– рентгенологическое исследование грудной клетки (исключить пневмонию);
– цитологическое исследование мокроты (подсчет количества нейрофилов, эпителиальных клеток, макрофагов);
– окраска мокроты по Граму;
– лабораторные исследования (лейкоцитоз, нейтрофильный сдвиг, увеличение СОЭ);
– бактериологическое исследование мокроты.
Указанные методы позволяют, с одной стороны, исключить синдромно–сходные заболевания (пневмония, опухоли и др.), а с другой – определить тяжесть и тип обострения ХБ.
Клиническая симптоматика обострений ХБ
– усиление кашля;
– увеличение количества отделяемой мокроты;
– изменение характера мокроты (увеличение гнойности мокроты);
– усиление одышки;
– усиление клинических признаков бронхиальной обструкции;
– декомпенсация сопутствующей патологи (сердечная недостаточность, артериальная гипертония, сахарный диабет и др.);
– лихорадка.
Каждый из указанных признаков может быть изолированным или сочетаться друг с другом, а также иметь различную степень выраженности, что характеризует тяжесть обострения и позволяет ориентировочно предположить этиологический спектр возбудителей. По некоторым данным, имеется связь между выделенными микроорганизмами и показателями бронхиальной проходимости у больных обострением хронического бронхита. По мере нарастания степени бронхиальной обструкции увеличивается доля грамотрицательных при уменьшени грамположительных микроорганизмов в мокроте больных обострением ХБ.
В зависимости от количества имеющихся симптомов различают раз ные типы обострения хронического бронхита, что приобретает важное прогностическое значение и может определять тактику лечения больных обострением ХБ (табл. 1).
При инфекционном обострении ХБ основным методом лечения является эмпирическая антибактериальная терапия (АТ). Доказано, что АТ способствует более быстрому купированию симптомов обострения ХБ, эрадикации этиологически значимых микроорганизмов, увеличению продолжительности ремиссии, снижению расходов, связанных с последующими обострениями ХБ [1,2,3,4].
Выбор антибактериального препарата при обострении ХБ
При выборе антибактериального препарата необходимо учитывать:
– клиническую ситуацию;
– активность препарата против основных (наиболее вероятных в данной ситуации) возбудителей инфекционного обострения заболевания;
– учет вероятности антибиотикорезистентности в данной ситуации;
– фармакокинетика препарата (проникновение в мокроту и бронхиальный секрет, время полувыведения и т.д.);
– отсутствие взаимодействия с другими медикаментами;
– оптимальный режим дозирования;
– минимальные побочные эффекты;
– стоимостные показатели.
Одним из ориентиров при эмпирической антибиотикотерапии (АТ) ХБ является клиническая ситуация, т.е. вариант обострения ХБ, тяжесть обострения, наличие и выраженность бронхиальной обструкции, различные факторы плохого ответа на АТ и т.д. Учет вышеуказанных факторов позволяет ориентировочно предположить этиологическую значимость того или иного микроорганизма в развитии обострения ХБ.
Клиническая ситуация позволяет также оценить вероятность антибиотикорезистентности микроорганизмов у конкретного больного (пенициллинорезистентность пневмококков, продукция H. influenzae (лактамазы), что может быть одним из ориентиров при выборе первоначального антибиотика.
Факторы риска пенициллинорезистентности пневмококков
– Возраст до 7 лет и свыше 60 лет;
– клинически значимая сопутствующая патология (сердечная недостаточность, сахарный диабет, хронический алкоголизм, заболевания печени и почек);
– частая и длительная предшествующая антибиотикотерапия;
– частые госпитализации и пребывание в местах призрения (интернаты).
Оптимальные фармакокинетические свойства антибиотика
– Хорошее проникновение в мокроту и бронхиальный секрет;
– хорошая биодоступность препарата;
– длительный период полувыведения препарата;
– отсутствие взаимодействия с другими медикаментами.
Среди наиболее часто назначаемых при обострениях ХБ аминопенициллинов оптимальной биодоступностью обладает амоксициллин, выпускающийся ОАО «Синтез» под торговой маркой Амосин®, ОАО «Синтез», г. Курган, который в связи с этим имеет преимущества перед ампициллином, имеющим довольно низкую биодоступность. При приеме внутрь амоксициллин (Амосин®) обладает высокой активностью против основных микроорганизмов, этиологически ассоциированных с обострением ХБ (Str. Pneumoniae, H. influenzae, M. cattharalis). Препарат выпускается по 0,25, 0,5 г №10 и в капсулах 0,25 №20.
В рандомизированном двойном слепом и двойном плацебо–контролируемом исследовании сравнивали эффективность и безопасность применения амоксициллина в дозе 1 г 2 раза в день (1 группа) и 0,5 г 3 раза в день (2 группа) у 395 больных обострением ХБ. Длительность лечения составляла 10 дней. Клиническая эффективность оценивалась на 3–5 день, 12–15 день и на 28–35 дни после окончания лечения. Среди ITT популяции (не полностью завершивших исследование) клиническая эффективность у больных 1 и 2 группа составляла 86,6% и 85,6% соответственно. В то же время в популяции РР (завершенность исследования согласно протоколу) – 89,1% и 92,6% соответственно. Клинический рецидив в популяциях ITT и РР отмечался у 14,2% и 13,4% в гр 1 и 12,6% и 13,7% во 2 группе. Статистическая обработка данных подтвердила сравнимую эффективность обоих режимов терапии. Бактериологическая эффективность в 1 и 2 группе cреди популяции ITT была отмечена у 76,2% и 73,7% [5].
Амоксициллин (Амосин®) переносится достаточно хорошо, за исключением случаев гиперчувствительности к бета–лактамным антибиотикам. Кроме того, у него практически отсутствует клинически значимое взаимодействие с другими медикаментами, назначаемыми больным ХБ как в связи с обострением, так и по поводу сопутствующей патологии.
Факторы риска плохого ответа на АТ при обострении ХБ
– Пожилой и старческий возраст;
– выраженные нарушения бронхиальной проходимости;
– развитие острой дыхательной недостаточности;
– сопутствующая патология;
– частые предшествующие обострения ХБ (более 4 раз в год);
– характер возбудителя (антибиотикорезистентные штаммы, Ps. aeruginosa).
Основные варианты обострения ХБ и тактика АТ
Простой хронический бронхит:
Простой хронический бронхит:
– возраст больных менее 65 лет;
– частота обострений менее 4 в год;
– увеличение объема и гнойности мокроты при обострениях;
– ОФВ1 более 50% от должного;
– основные этиологически значимые микроорганизмы: St. pneumoniae H. influenzae M. cattarhalis (возможна резистентность к b-лактамам).
Антибиотики первого ряда:
Аминопенициллины (амоксициллин (Амосин®)) 0,5 г х 3 раза внутрь, ампициллин 1,0 г х 4 раза в сутки внутрь). Сравнительная характеристика ампициллина и амоксициллина (Амосин®) представлена в таблице 2.
Макролиды (азитромицин (Азитромицин – АКОС, ОАО «Синтез», г. Курган) 0,5 г в сутки в первый день, затем 0,25 г в сутки в течение 5 дней, кларитромицин 0,5 г х 2 раза в сутки внутрь.
Тетрациклины (доксициклин 0,1 г 2 раза в сутки) могут использоваться в регионах с невысокой резистентностью пневмококка.
Альтернативные антибиотики:
Защищенные пенициллины (амоксициллин/клавулановая кислота 0,625 г каждые 8 часов внутрь, ампициллин/сульбактам (Сультасин®, ОАО «Синтез», г. Курган) 3 г х 4 раза в сутки),
Респираторные фторхинолоны (спарфлоксацин 0,4 г один раз в сутки, левофлоксацин 0,5 г один раз в сутки, моксифлоксацин 0,4 г один раз в сутки).
Осложненный хронический бронхит:
– возраст старше 65 лет;
– частота обострений более 4 раз в год;
– увеличение объема и гнойности мокроты при обострениях;
– ОФВ1 менее 50% от должного;
– частая сопутствующая патология;
– более выраженные симптомы обострения;
– основные этиологически значимые микроорганизмы: те же, что и в 1 группе + St. aureus + грамотрицательная флора (K. pneumoniae), частая резистентность к b-лактамам.
Антибиотики первого ряда:
- Защищенные пенициллины (амоксициллин/клавулановая кислота 0,625 г каждые 8 часов внутрь, ампициллин/сульбактам 3 г х 4 раза в сутки в/в);
- Цефалоспорины 1–2 поколения (цефазолин 2 г х 3 раза в сутки в/в, цефуроксим 0,75 г х 3 раза в сутки в/в;
- «Респираторные» фторхинолоны с антипневмококковой активностью (спарфлоксацин 0,4 г один раз в сутки, моксифлоксацин 0,4 г в сутки внутрь, левофлоксацин 0,5 г в сутки внутрь).
Альтернативные антибиотики:
Цефалоспорины 3 поколения (цефотаксим 2 г х 3 раза в сутки в/в, цефтриаксон 2 г один раз в сутки в/в).
Хроническая гнойный бронхит:
– возраст любой;
– постоянное выделение гнойной мокроты;
– частая сопутствующая патология;
– частое наличие бронхоэктазов;
– ОФВ1 менее 50%;
– тяжелая симптоматика обострения, нередко с развитием острой дыхательной недостаточности;
– основные этиологически значимые микроорагинизмы: те же, что и во 2 группе + Enterobactericae, P. aeruginosa.
Антибиотики первого ряда:
- Цефалоспорины 3 поколения (цефотаксим 2 г х 3 раза в сутки в/в, цефтазидим 2 г х 2–3 раза в сутки в/в, цефтриаксон 2 г один раз в сутки в/в);
- Респираторные фторхинолоны (левофлоксацин 0,5 г один раз в сутки, моксифлоксацин 0,4 г один раз в сутки).
Альтернативные антибиотики:
«Грамотрицательные» фторхинолоны (ципрофлоксацин 0,5 г х 2 раза внутрь или 400 мг в/в х 2 раза в сутки);
Цефалоспорины 4 поколения ( цефепим 2 г х 2 раза в сутки в/в);
Антисинегнойные пенициллины (пиперациллин 2,5 г х 3 раза в сутки в/в, тикарциллин/клавулановая кислота 3,2 г х 3 раза в сутки в/в);
Меропенем 0,5 г х 3 раза в сутки в/в.
В большинстве случаев обострений ХБ антибиотики следует назначать внутрь. Показаниями для парентерального применения антибиотиков являются:
– нарушения со стороны желудочно–кишечного тракта;
– тяжелое обострение заболевания ХБ;
– необходимость в ИВЛ;
– низкая биодоступность перорального антибиотика;
– некомплаентность больных.
Длительность АТ при обострениях ХБ составляет 5–7 дней. Доказано, что 5–дневные курсы лечения оказываются не менее эффективными, чем более продолжительное применение антибиотиков [6,7,8].
В случаях отсутствия эффекта от применения антибиотиков первого ряда проводится бактериологическое исследование мокроты или БАЛЖ и назначаются альтернативные препараты с учетом чувствительности выявленного возбудителя.
При оценке эффективности АТ обострений ХБ основными критериями являются:
– непосредственный клинический эффект (темпы регрессии клинических симптомов обострения, динамика показателей бронхиальной проходимости;
– бактериологическая эффективность (достижение и сроки эрадикации этиологически значимого микроорганизма);
– отдаленный эффект (длительность ремиссии, частота и выраженность последующих обострений, госпитализация, потребность в антибиотиках);
– фармакоэкономический эффект с учетом показателя стоимость препарата/эффективность лечения.
В таблице 3 приведены основные характеристики пероральных антибиотиков, использующихся для лечения обострений ХБ.
Литература:
1 Anthonisen NR, Manfreda J, Warren CP, Hershfield ES, Harding GK, Nelson NA. Antibiotic therapy in exacerbations of chronic obstructive pulmonary disease. Ann. Intern. Med. 1987; 106; 196–204
2 Allegra L,Grassi C, Grossi E, Pozzi E. Ruolo degli antidiotici nel trattamento delle riacutizza della bronchite cronica. Ital.J.Chest Dis. 1991; 45; 138–48
3 Saint S, Bent S, Vittinghof E, Grady D. Antibiotics in chronic obstructive pulmonary disease exacerbations. A meta–analisis. JAMA. 1995; 273; 957–960
4. Р Adams S.G, Melo J.,Luther M., Anzueto A. – Antibiotics are associated with lower relapse rates in outpatients with acute exacerbations of COPD. Chest, 2000, 117, 1345–1352
5. Georgopoulos A.,Borek M.,Ridi W. – Randomised, double–blind,double–dummy study comparing the efficacy and safety of amoxycillin 1g bd with amoxycillin 500 mg tds in the treatment of acute exacerbations of chronic bronchitis JAC 2001,47, 67–76
6. Langan С., Clecner В., Cazzola C.M., et al. Short–course cefuroxime axetil therapy in the treatment of acute exacerbations of chronic bronchitis. Int J Clin Pract 1998; 52:289–97.),
7. Wasilewski M.M., Johns D., Sides G.D. Five–day dirithromycin therapy is as effective as 7–day erythromycin therapy for acute exacerbations of chronic bronchitis. J Antimicrob Chemother 1999; 43:541–8.
8. Hoepelman I.M., Mollers M.J., van Schie M.H., et al. A short (3–day) coarse of azithromycin tablets versus a 10–day course of amoxycillin–clavulanic acid (co–amoxiclav) in the treatment of adults with lower respiratory tract infections and the effect on long–term outcome. Int J Antimicrob Agents 1997; 9:141–6.)
9. R.G. Masterton, C.J. Burley, . Randomized, Double–Blind Study Comparing 5– and 7–Day Regimens of Oral Levofloxacin in Patients with Acute Exacerbation of Chronic Bronchitis International Journal of Antimicrobial Agents 2001;18:503–13.)
10.Wilson R., Kubin R., Ballin I., et al. Five day moxifloxacin therapy compared with 7 day clarithromycin therapy for the treatment of acute exacerbations of chronic bronchitis. J Antimicrob Chemother 1999; 44:501–13 )