Гладкомышечные клетки при атеросклерозе
Если на ранних этапах образования атеромы основными событиями являются изменение эндотелиальной функции и захват и накопление лейкоцитов, то последующее преобразование атеромы в более сложную атеросклеротическую бляшку (АБ) сопряжено с участием гладкомышечных клеток (ГМК).
Гладкомышечные клетки (ГМК) медиа артерий в норме существенно отличаются от клеток интимы прогрессирующей атеромы. Часть ГМК появляется в интиме артерий, по-видимому, еще на ранних этапах жизни человека, тогда как клетки, аккумулирующиеся в прогрессирующей атероме, происходят из клеток, мигрирующих в интиму из нижележащей медии.
Хемоаттрактантами для гладкомышечной клетки (ГМК) служат, вероятно, такие соединения, как тромбоцитарный фактор роста (platelet-derived growth factor, PDGF) — мощный хемоаттрактант, секретируемый активированными макрофагами и чрезмерно экспрессированный у людей, пораженных атеросклерозом. Количество ГМК в пораженной атеросклерозом ин тиме нарастает и за счет клеточного деления.
По имеющимся оценкам, у человека скорость деления гладкомышечной клетки (ГМК) в участке, пораженном атеросклерозом, составляет порядка < 1%. Тем не менее даже столь незначительная репликация может привести к существенной аккумуляции ГМК в течение десятилетий развития процесса.
Гладкомышечные клетки (ГМК) в пораженной атеросклерозом интиме представлены менее зрелым фенотипом, чем покоящиеся ГМК в медии нормальной артерии. Вместо экспрессии в первую очередь изоформ гладкомышечного миозина, характерных для ГМК взрослого человека, среди клеток интимы в большем количестве встречается эмбриональная изоформа гладкомышечного миозина.
Иными словами, ГМК интимы как бы возвращаются к эмбриональному фенотипу. Более того, ГМК в интиме атеромы имеют морфологические отличия: в них больше шероховатого эндоплазматического ретикулума и меньше сократительных волокон, чем в ГМК медии в норме.
Хотя деление ГМК в зрелой человеческой атероме, находящейся в состоянии равновесия (непрогрессирующей), происходит нечасто, на протяжении жизни в той или иной АБ могут происходить всплески их пролиферации. Например, при разрыве АБ, вызванном тромбозом, ГМК контактируют с потенциальными митогенами, в т.ч. с таким фактором коагуляции, как тромбин. Иными словами, при атеросклерозе ни аккумуляция ГМК, ни рост интимы не происходят постоянно и линейно.
Скорее, процесс развития атеромы может перемежаться «кризисами», при которых имеют место всплески пролиферации и/или миграции ГМК.
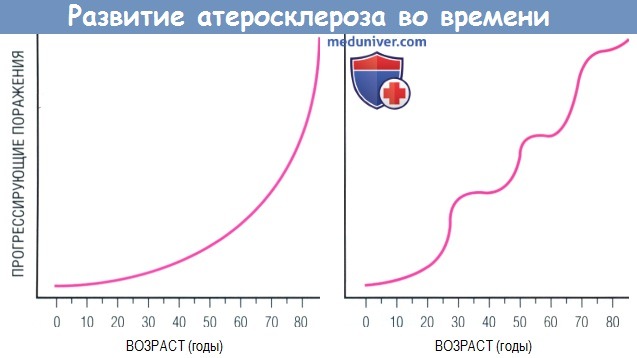
Развитие атеросклероза во времени.
Согласно традиционному взгляду, формирование атеромы с течением лет происходит прогрессивно по нарастающей (слева).
Современный взгляд предлагает альтернативную модель: не монотонная эволюция поражения в зависимости от времени, а скорее ее поэтапное развитие (справа).
Согласно последней модели, в процессе развития атеросклеротического поражения относительно спокойные периоды могут сменяться «кризисами».
Вслед за таким «кризисом» возможен разрыв бляшки с интрамуральным тромбозом, ее рубцевание, сопровождающееся всплеском пролиферации ГМК и отложением матрикса.
Аналогичное развитие событий может быть спровоцировано кровоизлиянием внутри бляшки, вызванным разрывом хрупких микрососудов.
Такие эпизоды обычно клинически не проявляются. Внесосудистые события, например случайная инфекция, сопровождающаяся системной цитокинемией или эндотоксинемией,
способны вызвать «эхо» на уровне артериальной стенки, индуцируя цикл локальной экспрессии генов цитокинов с помощью «профессиональных» воспалительных лейкоцитов, присутствующих в зоне поражения.
Представленная справа модель эпизодического прогрессирования бляшки больше соответствует данным ангиографии у человека, чем кривая слева.
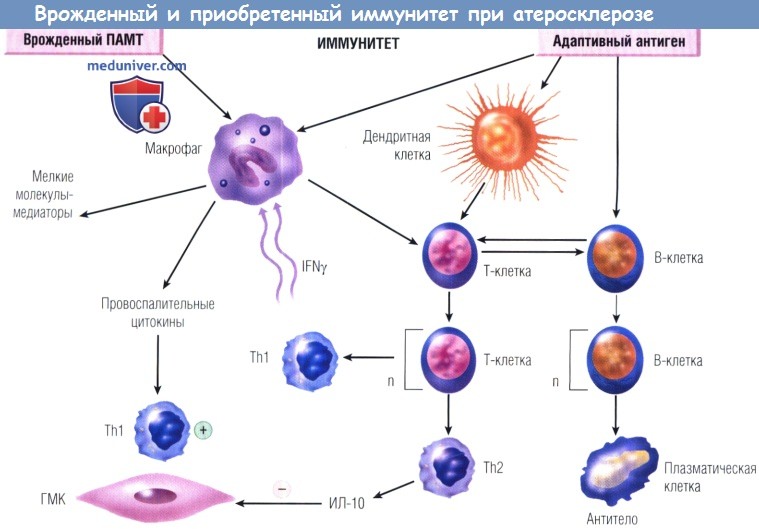
Врожденный и приобретенный иммунитет к атеросклерозу.
Представлена диаграмма путей действия врожденного (слева) и приобретенного (справа) иммунитета в процессе атерогенеза.
IFNy — интерферон гамма; Th — хелперная Т-клетка; ГМК — гладкомышечные клетки;
ИЛ-10 — интерлейкин 10; ПАМТ — патоген-ассоциированный молекулярный тип.
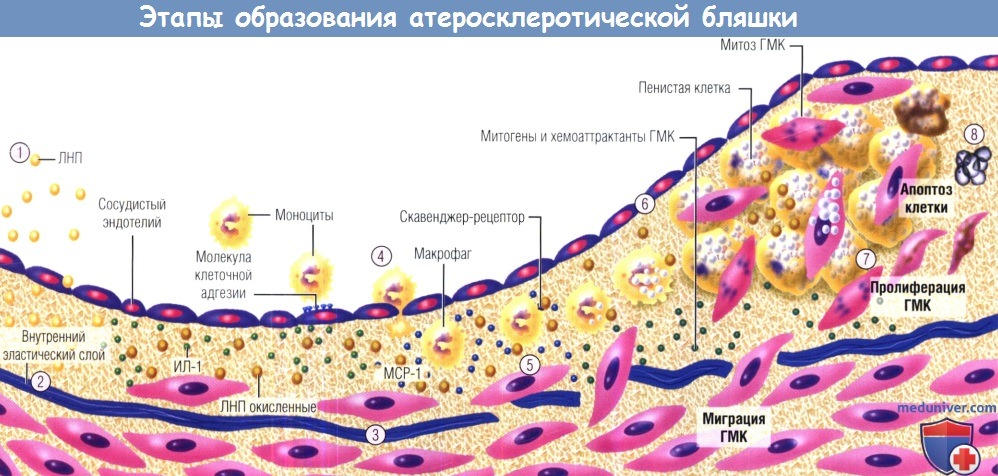
Схематическое изображение развития атеросклеротической бляшки.
Этап 1: накопление части липопротеинов в интиме; модифицированные липопротеины показаны более темным цветом, модификация — окисление и гликозилирование.
Этап 2: соединения, вызывающие окислительный стресс, включая модифицированные липопротеины, индуцируют локальную продукцию цитокинов.
Этап 3: цитокины, в свою очередь, индуцируют повышенную экспрессию молекул адгезии лейкоцитов, посредством которых последние прикрепляются к эндотелию, и хемоаттрактантов, которые обеспечивают их миграцию в интиму.
Этап 4: моноциты крови, попадающие в артериальную стенку за счет взаимодействия с цитокинами-хемоаттрактантами (например, МСР-1),
получают стимулы (например, от макрофагального колониестимулирующего фактора), усиливающие экспрессию ими скавенджер-рецепторов.
Этап 5: скавенджер-рецепторы опосредуют захват модифицированных липопротеинов и ускоряют образование пенистых клеток.
Образовавшиеся из макрофагов пенистые клетки служат источником медиаторов, включая другие цитокины и эффекторные молекулы, такие как гипохлорная кислота, супероксид (O2-) и матриксные металлопротеиназы.
Этап 6: ГМК интимы делятся, другие ГМК мигрируют из медии в интиму.
Этап 7: ГМК делятся и продуцируют внеклеточный матрикс, способствуя тем самым его накоплению в растущей атеросклеротической бляшке. В такой ситуации липидная полоса превращается в фиброзно-жировое отложение.
Этап 8: на последних этапах происходит кальцификация (не показана) и продолжается фиброз, сопровождаемый иногда гибелью ГМК (в т.ч. путем апоптоза).
В результате формируется почти бесклеточная фиброзная покрышка, окружающая богатое липидами ядро, в котором также могут содержаться гибнущие или мертвые клетки и их детрит (продукт их распада).
МСР-1 — моноритарный хемоаттрактантный белок 1; ГМК — гладкомышечные клетки; ИЛ-1 — интерлейкин 1; ЛНП — липопротеины низкой плотности.
— Читать «Механизм гибели гладкомышечных клеток при атеросклерозе»
Оглавление темы «Атеросклероз и его осложнения»:
- Роль иммунитета в развитии атеросклероза
- Миграция и пролиферация гладкомышечных клеток при атеросклерозе
- Механизм гибели гладкомышечных клеток при атеросклерозе
- Внеклеточный матрикс артерии при атеросклерозе
- Рост сосудов в атеросклеротической бляшке — ангиогенез
- Отложение кальция в атеросклеротической бляшке — минерализация, кальцификация
- Сужение артерии (стеноз) как осложнение атеросклероза
- Тромбоз артерии как осложнение атеросклероза
- Воспаление атеросклеротической бляшки при атеросклерозе как причина осложнений
- Аневризмы артерий как осложнение атеросклероза
Советы при атеросклерозе
1. Что такое атеросклероз?
Термин «атеросклероз» происходит от греческих слов athere (что означает «кашица» или «жидкая каша») и sclerosis (что означает «огрубение» или «затвердение»). Атеросклерозу как болезни трудно дать завершенное определение из-за широкого спектра патологических проявлений с различным характером распространения и разнообразными клиническими формами.
2. Является ли атеросклероз заболеванием только пожилых людей?
Нет. Начальные проявления атеросклероза или атеросклеротические изменения I типа, характеризующиеся отложениями липидов в интиме сосудов, широко распространены среди младенцев и детей.
3. Что называют «жировыми полосками»?
Атеросклеротические изменения II типа («жировые полоски») характеризуются наличием полос, лоскутов или пятен желтого цвета на поверхности артериальной интимы. Микроскопически они представляют собой внутриклеточные скопления липидов.
4. Что такое пенистая клетка?
Пенистой клеткой называется любая клетка, накопившая липиды; под микроскопом пенистые клетки выглядят как пузырьки. Обычно пенистыми клетками называют нагруженные липидами макрофаги. Однако, и другие клетки, поглощающие липиды (особенно гладкомышечные клетки сосудов), также могут считаться пенистыми клетками.
5. Как атеросклероз прогрессирует?
Хотя последовательность проявления атеросклеротических изменений не всегда постоянна, обычно «жировые полоски» обычно переходят в атеросклеротические изменения III тина или промежуточные повреждения. Пока происходит очаговое накопление внеклеточных липидов, клинические проявления отсутствуют, но когда скопления липидов объединяются и образуют ядро внеклеточных липидов (атеросклеротические изменения IV типа или атерома), строение кровеносных сосудов изменяется настолько, что появляются клинические симптомы атеросклероза.
Пролиферация гладкомышечных клеток и отложение коллагена способствуют переходу атеромы в фиброатерому (атеросклеротические изменения V типа). Фиброатерома подвержена тромбогенным поверхностным повреждениям с образованием интрамуральных гематом и пристеночных тромбов (осложненные поражения), которые, в свою очередь, вызывают облитерацию сосудов; в случае поражения коронарной артерии — инфаркт миокарда.
6. Сколько студентов в вашей группе страдают выраженным атеросклерозом?
В 1953 Эпос (Enos) обнародовал результаты аутопсии 300 американских солдат, погибших во время войны в Корее (средний возраст — 22 года). Он отметил, что коронарные артерии 77% погибших были значительно поражены атеросклерозом. Приблизительно у 39% погибших просветы коронарных артерий были сужены па 10-90%, а у 3% были обнаружены атеросклеротические бляшки, вызывающие полную окклюзию одной или нескольких коронарных артерий.
Однако при последующем исследовании 105 солдат, погибших во Вьетнаме, признаки атеросклероза были выявлены только у 45% человек и менее чем у 5 % отмечены тяжелые поражения. Наконец, недавно проведенное исследование 105 человек, погибших в результате несчастных случаев, подтвердило данные времен корейской войны и продемонстрировало наличие атеросклероза у 78% исследуемых, а поражение главного ствола левой коронарной артерии или 2-3 ее крупных ветвей — у 20%. Вывод: хирургу па дежурстве лучше ужинать брокколи, чем копченым поросенком.
7. Каковы классические факторы риска атеросклеротического кардиосклероза?
Традиционно к факторам риска относят курение, гиперлипидемию, артериальную гипертензию, сахарный диабет и семейный анамнез сердечно-сосудистых заболеваний.
8. Каким образом столь различные факторы могут вызывать одно и то же заболевание?
Это вопрос на миллион долларов. Возможно, факторы риска воздействуют параллельно и в конечном итоге приводят к атеросклерозу, а возможно, внешне различные факторы объединяются в несколько доминирующих, способствующих развитию атеросклероза. С терапевтической точки зрения этот вопрос, несомненно, имеет очень большое значение. Было бы намного легче остановить атеросклероз в его начальной стадии, нежели лечить распространенные и более запущенные патологические процессы, происходящие на клеточном уровне.
9. Какова реакция организма на повреждение сосудов?
Допущение, что атерогенез представляет собой чрезмерную воспалительную и фибропролиферативную реакцию, привело к появлению привлекательной унифицированной теории сосудистого повреждения и репарации.
Механические, метаболические и токсические факторы могут привести к повреждению стенки сосуда (обычно эндотелия). Повреждение эндотелия не только нарушает функцию эндотелиальных клеток, по также способствует адгезии и трансмиграции моноцитов, тромбоцитов и Т-лимфоцитов из циркулирующей крови. Активированные клетки высвобождают мощные молекулы — факторы роста, которые могут действовать как с паракринным, так и аутокринным эффектом.
Под воздействием цитокинов и факторов роста сосудистые гладкомышечные клетки трансформируются в синтетический фенотип и начинают пролиферацию и миграцию через внутреннюю эластическую мембрану в слой интимы. Возбужденные сосудистые гладкомышечные клетки обеспечивают накопление внеклеточного матрикса, превращая первоначальный дефект в фиброзную бляшку.
10. Мы имели в виду лишь механическое повреждение сосуда, как в случае с катетером при ангиопластике?
Нет. Повреждение сосуда может быть вызвано механическим воздействием, как при ангиопластике, артериальной гипертензией и силами, изменяющими напряжение сдвига (атеросклеротические поражения обычно возникают в местах бифуркаций), а также другими патогенными факторами (вирусами, бактериями, никотином, гомоцистеином и модифицированными липопротеинами низкой плотности).
11. Важна ли роль липидов?
«Липидная» теория происхождения атеросклероза предполагает, что изменения па клеточном уровне при атеросклерозе являются реакцией па инфильтрацию липидами. Несомненно, антилипидная терапия является одним из немногих видов лечения, которое по результатам рандомизированных, проспективных клинических исследований вызвало обратное развитие атеросклероза. Эта теория получила серьезное подтверждение у больных с генетически обусловленными гиперлипидемиями; гомозиготные лица редко живут дольше 26 лет.
12. Что такое «синдром X»?
Синдром X описывает метаболический феномен, развивающийся у здоровых, не страдающих ожирением и сахарным диабетом людей. Синдром характеризуется гиперинсулинемией, связанной с высоким уровнем сахара в крови, высоким артериальным давлением и повышенным уровнем триглицеридов наряду со снижением холестерина липопротеинов высокой плотности (ЛПВП). У таких больных рано возникают сердечно-сосудистые заболевания.
Инсулинорезистентность и повышенный уровень инсулина подпитывают важные факторы атерогенеза, такие как дислипидемия, дисфункция эндотелиальных клеток, артериальная гипертензия и пролиферация гладкомышечных клеток (и у диабетика, и у клинически здорового пациента).
13. Почему теоретически витамин Е должен защищать от сердечно-сосудистых заболеваний?
Антиоксидантная терапия витаминами С и Е, равно как и бета-каротином, проводится вслепую. In vitro эти вещества повышают резистентность липопротеинов низкой плотности (ЛПНП) к окислению, а так же снижают выработку активных форм кислорода. Активные формы кислорода (до 5% кислорода), такие как супероксид анион и перекись водорода, непосредственно повреждают клетки сосудов, нарушают вазомоторную функцию эндотелия, способствуют агрегации тромбоцитов и адгезии лейкоцитов, а также стимулируют пролиферацию гладкомышечных сосудистых клеток.
В то же время контрольные и проспективные исследования выявили противоположную взаимосвязь между частотой развития ишемической болезни сердца (ИБС) и употреблением антиоксидантных витаминов. А разве кто-нибудь доказал в ходе рандомизированных терапевтических исследований пользу от ношения сандалий и покупок в специализированных магазинах экологически чистых продуктов?
14. Что такое гомоцистеин?
Аминокислота гомоцистеин является промежуточным продуктом метаболизма метионина — основной аминокислоты белков животного и растительного происхождения. Избыточный гомоцистеин взаимодействует в стенках сосудов с ЛПНП и образует повреждающие активные формы кислорода. Статистический анализ выявил взаимосвязь повышения уровня гомоцистеина и понижения уровня фолиевой кислоты с развитием сердечно-сосудистых заболеваний.
15. В какой степени гомоцистеин является фактором риска атеросклероза?
Считается, что в общей популяции риск развития ИБС при повышенном уровне гомоцистеина составляет 10%. Повышение концентрации гомоцистеина в плазме на 5 мкмоль/л (нормальный уровень — 5-15 мкмоль/л) повышает риск возникновения ИБС в той же степени, в какой и повышение концентрации холестерина на 20 мг%.
16. Следует ли нам всем принимать фолиевую кислоту?
Фолиевая кислота, витамины В12, и В6, и пиридоксин являются важными кофакторами ферментативного превращения гомоцистеина. Несомненно, снижение смертности от сердечно-сосудистых заболеваний с начала 1960-х гг. было связано с активным добавлением в пищевые продукты витамина В6. Более того, Комитет по контролю за качеством пищевых продуктов и лекарственных средств (Food and Drug Administration) недавно принял решение добавлять фолиевую кислоту в муку и крупы для профилактики смертности от атеросклероза.
Хотя эти добавки могут понизить уровень гомоцистеина в крови, тем не менее в проспективных, рандомизированных клинических исследованиях ожидаемого снижения числа сердечно-сосудистых заболеваний пока не было установлено.
17. Какие микроорганизмы способствуют возникновению атеросклероза?
Среди бактерий — это Chlamydia pneumoniae, Helicobacter pylori, стрептококки и В. typhosus, а среди вирусов — возбудители гриппа, герпеса, аденовирусы и цитомегаловирусы.
18. Повышается ли риск возникновения сердечно-сосудистого заболевания после посещения венерологической клиники?
Впервые об эпидемиологической связи хламидий с атеросклерозом было сообщено венерологами Южной Америки в 1940-х гг. Chlamydia pneumoniae встречается повсеместно в дыхательных путях, и впоследствии этот микроорганизм чаще других выделяли из очагов поражения сердечно-сосудистой системы. К 50 годам более чем у 50% населения можно обнаружить антихламидийные антитела, несмотря на то, что эти 50% населения не страдают венерическими заболеваниями. Так что можете утверждать, что приобрели антихламидийные антитела, подышав больничным воздухом.
19. Имеет ли Chlamydia pneumoniae такое же значение для развития атеросклероза, как и Helicobacter pylori для пептической язвы? Может, нам ежедневно принимать что-нибудь из макролидов?
На сегодняшний день нельзя дать точного ответа на этот вопрос. Маловероятно, что устранение хламидий столь же эффективный метод лечения атеросклероза, как устранение Н. pylori — язвы. Тем не менее С. pneumoniae может быть одним из факторов, обостряющих течение заболевания. Интересен тот факт, что антибактериальная терапия сокращает количество сердечно-сосудистых заболеваний у больных с повышенными титрами антихламидийных антител.
20. В чем заключается роль эндотелия?
Стенка здорового кровеносного сосуда выстлана одним слоем чрезвычайно метаболически активных эндотелиальных клеток. Поверхность эндотелия приблизительно 5000 м2, но вес эндотелия составляет лишь 1 % от общей массы тела. Эндотелий играет роль защитного барьера для сосудистой стенки, позволяет форменным элементам крови свободно передвигаться и, таким образом, предотвращает возникновение тромбоза.
Этот, на первый взгляд, второстепенный слой является основным физиологическим центром сосудистой регуляции. Благодаря своей способности выделять специфические для каждого вида клеток адгезивные молекулы — рецепторы, эндотелий является ключевой точкой межклеточного взаимодействия с моноцитами, нейтрофилами и лимфоцитами. Эндотелий также является источником цитокинов и пептидных факторов роста, которые действуют как по аутокринному, так и по паракринному механизмам и способствуют атерогенезу.
21. Какие вещества, вырабатываемые эндотелиальными клетками, регулируют вазомоторный тонус?
Среди веществ, способствующих расширению сосудов, следует назвать оксид азота и простациклин. Напротив, к веществам, способствующим сужению сосудов, относятся тромбоксан, лейкотриены, свободные радикалы, эндотелины и цитокины (например, фактор некроза опухоли и интерлейкин-1).
22. В чем опасность тромбоза сосуда?
Тромбоз является основным фактором в патогенезе острой артериальной недостаточности и тяжелых коронарных или цереброваскулярных синдромов, таких как: нестабильная стенокардия, мелкоочаговый инфаркт миокарда (без формирования зубца Q на ЭКГ), острый инфаркт миокарда (с повышением над изолинией интервала ST) и окклюзия сосудов после хирургических манипуляций (ангиопластики).
23. Опишите три основные стадии активации тромбоцитов в процессе тромбообразования.
Основные стадии активации тромбоцитов — адгезия, агрегация и секреция. В результате незащищенности субэндотелиального пространства после повреждения сосуда, тромбоциты слипаются с белками основной мембраны, особенно с коллагеном. В основе адгезии лежит связывание эндотелиального или циркулирующего в крови фактора Виллебранда с гликопротеиповым 1b рецептором мембраны тромбоцитов. Агрегация тромбоцитов представляет собой энергетически зависимый процесс, нуждающийся в аденозинтрифосфате (АТФ).
Основной механизм агрегации заключается в связывании фибриногена с гликопротеиновыми IIb-IIIа рецепторами тромбоцитов. Вслед за агрегацией обычно начинается секреция тромбоцитов. Выделяются серотонин, кальций, АТФ, а также, фактор Виллебранда, фибриноген, факторы роста, тромбоцитарный фактор IV и факторы коагуляции.
24. Таким образом, атеросклероз является воспалительным заболеванием?
Да.
25. Почему бы просто не принимать ежедневно аспирин?
Хорошая мысль. Методики, направленные на борьбу с воспалительным процессом, могут оказаться полезными при лечении атеросклероза. Из широко распространенных препаратов можно использовать аспирин, фибринолитики, ингибиторы редуктазы человеческого менопаузного гонадотропина и эстрогены. К другим методам профилактики относится генная терапия, применение антицитокинов и факторов роста. Несомненно, первичная профилактика очень важна для снижения риска первоначального повреждения сосудов.
Однако при вялом воспалении, которое характерно для атеросклероза, лучше всего попытаться изменить реакцию сосудистых клеток на патогенные факторы. Иными словами, постоянное употребление брокколи не продлит вам жизнь, а только создаст видимость этого.
Гипотеза клеточных взаимодействий при атеросклерозе.
Предполагается, что гиперлипидемия и другие факторы риска повреждают эндотелий,
что приводит к адгезии тромбоцитов и моноцитов и высвобождению факторов роста (включая тромбоцитарный фактор роста),
индуцирующих миграцию и пролиферацию гладкомышечных клеток.
Пенистые клетки атеросклеротических бляшек образуются из макрофагов с помощью рецепторов липопротеинов очень низкой плотности и скавенджер-рецепторов модифицированных липопротеинов низкой плотности (ЛПНП),
например окисленных ЛПНП, и гладкомышечных клеток (механизм образования менее изучен).
Внеклеточные липиды попадают в бляшку из просвета сосуда, особенно в случае гиперхолестеринемии, а также из дегенерирующих пенистых клеток.
Накопление холестерина в бляшке отражает дисбаланс между притоком и оттоком холестерина,
а липопротеины высокой плотности (ЛПВП), вероятно, способствуют выведению холестерина из бляшки.
Гладкомышечные клетки мигрируют в интиму, пролиферируют и продуцируют ВКМ, включая коллаген и протеогликаны.
IL-1 — интерлейкин-1; МСР-1 — моноритарный хемоаттрактантный белок 1.
— Также рекомендуем «Советы при артериальной недостаточности (перемежающейся хромоте)»
Оглавление темы «Советы молодым хирургам.»:
- Советы при раке
- Советы при меланоме
- Советы при раке слюнной железы
- Советы при увеличении лимфоузлов
- Советы при болезни Ходжкина и лимфоме
- Советы при опухоли шеи
- Советы при атеросклерозе
- Советы при артериальной недостаточности (перемежающейся хромоте)
- Советы при болезни сонной артерии
- Советы при аневризме брюшной аорты (АБА)


