Гипопластическая анемия у жив

Что такое гипопластическая анемия?

Красный костный мозг с угнетенным кроветворением
Гипопластическая анемия — патология, при которой подавляются основные функции костного мозга. Костный мозг — важнейший орган кроветворения, каждую секунду в нём зарождаются необходимые организму лейкоциты, эритроциты и тромбоциты. Они образуются из стволовых клеток и развиваются до полноценных форменных элементов, а затем проникают в кровь.
При гипопластической анемии клетки погибают в процессе формирования и остаются в костном мозге, не успев пополнить запасы кровеносной системы. Обеднённая кровь не в состоянии доносить органам кислород, самоочищаться и противостоять вредоносным бактериям. В результате происходят многочисленные нарушения во всём организме, что может привести к необратимым последствиям.
Впервые характеристики этого заболевания были описаны в 1888 году, с тех пор гипопластической анемии посвящено немало научных работ, но патогенный фактор, вызывающий разрушение клеток, остаётся до конца не выясненным. Однако статистика свидетельствует, что подобные патологии встречаются всё чаще. Это объясняется распространением лучевой терапии, большим разнообразием медицинских препаратов, развитием химической промышленности, что является одной из причин образования болезни. На сегодняшний день гипопластическая анемия диагностируется примерно в 3 — 4 случаях на миллион человек.
Классификация

Прием препаратов может стать причиной приобретенной анемии
Классифицируют гипопластическую анемию по нескольким категориям.
В зависимости от факторов происхождения делят на виды:
- Первичные анемии — спровоцированы наследственными заболеваниями, при которых происходит угнетение кроветворных ростков костного мозга.
- Приобретённые анемии — вызваны приёмом лекарств, радиационным облучением, воздействием токсических веществ, вирусами, заболеваниями.
- Идиопатические. Природа возникновения патологии неизвестна. По разным данным к ним относятся от 60 до 87% всех приобретённых гипопластических анемий.
В зависимости от характера поражения выделяют:
- Парциальная (красноклеточная) — нарушается процесс образования эритроцитов, при этом тромбоциты остаются в норме, а число лейкоцитов незначительно снижается.
- Тотальная (панцитопения) — происходит угнетение всех трёх разновидностей кроветворных ростков.
В зависимости от тяжести развития патологии:
- Крайне тяжёлая. Нейтрофилы составляют < 0,2 * 109/л; тромбоциты — < 20 * 109/л. По данным трепанобиопсии клеточность костного мозга — < 25%.
- Тяжёлая. Нейтрофилы определяются от 0,2 до 0,5* 109/л; тромбоциты — < 20 * 109/л. Клеточность костного мозга — < 30%.
- Умеренная. Нейтрофилы — > 0,5 * 109/л; тромбоциты — > 20 * 109/л; клеточность — < 50%.
Причины возникновения

Негативное влияние на кроветворение оказывает лучевая терапия
Первичные:
- анемия Фанкони;
- тромбоцитопения;
- анемия Блекфена-Даймонда;
- ретикулярный дисгенез.
Приобретённые:
- облучение радиацией при лучевой терапии, при воздействии рентгеновского аппарата;
- приём лекарственных средств (Левомицетин, Анальгин, Карбамазепин, Триметоприм, Метициллин, Меркозолил, Фенилбутазон, Индометацин и др.);
- воздействие токсичных веществ (инсектициды, гербициды, ртуть, мышьяк, растворители, лаки);
- вирусы: гепатит (не относящийся к А, В либо С), Эпштейн Барр, ВИЧ, парвовирус В 19;
- аутоиммунные заболевания (системная волчанка, ревматоидный артрит);
- последствия пересадки внутренних органов.
Симптомы гипопластической анемии

Головные боли — возможный сигнал о проблемах с кроветворением
В зависимости от быстротечности заболевания симптоматика может быть ярко выраженной либо смазанной. Основные признаки гипопластической анемии:
- бледность кожных покровов и слизистых оболочек;
- подавленность, слабость;
- боли в области головы, суставов;
- чувство нехватки воздуха;
- учащённое сердцебиение;
- частые инфекционные заболевания, тяжёлое течение болезней;
- плохо заживающие раны;
- образование язвочек, трещин в ротовой полости;
- кровоточивость дёсен, кровотечения из носа, кровоподтёки и синяки;
- гул в ушах, появление «мушек» перед глазами;
- волосы и ногти ломкие, расслоенные;
- головокружения, обмороки.
Особенности течения патологии при беременности

Гипопластическая анемия при беременности — опасно!
Гипопластическая анемия у беременных может проявиться в 2 случаях:
- Процесс кроветворения был нарушен ещё до зачатия. Во время вынашивания плода болезнь обострилась.
- Анемия образовалась во время беременности.
Второй вариант является более опасным, рекомендуется прерывание беременности либо преждевременное родоразрешение. Причины возникновения патологии во время беременности выяснить пока не удалось. Предполагается, что фактором, провоцирующим разрушение кровяных клеток, выступает резус-конфликт либо сбой в иммунной системе, когда происходит агрессия элементов крови против собственных клеток организма.
Приобретённая во время беременности гипопластическая анемия в большинстве случаев развивается в ускоренном темпе. Случаи из практики указывают на то, что даже после прерывания беременности болезнь не поддаётся лечению. Для уменьшения риска летальности рекомендуется провести операцию по удалению селезёнки.
Терапевтический прогноз зависит от тяжести поражения кроветворных ростков. Благоприятный исход возможен при значениях тромбоцитов > 20 * 109/л; лейкоцитов — > 1,5 * 109/л; уровня гемоглобина — > 60 г/л; отсутствии кровотечений и инфекционных процессов.
Диагностика

Осмотр пациента — один из начальных моментов диагностики
Диагностика начинается с конкретизации симптоматики и анамнеза. Производится физикальное обследование, во время которого врач осматривает слизистые, полость рта, состояние кожи, ногтей, волос. Назначается общий анализ крови, который необходимо будет повторить, прежде чем начинать лечение.
- При диагностике клинического анализа учитывается число форменных элементов крови, их характеристики и соотношение; уровень гемоглобина.
- Биохимический анализ крови позволяет определить значения сывороточного железа, общую железосвязывающую способность сыворотки, характеристики трансферрина. Также изучаются показатели белка, билирубина, трансаминазы, магния, натрия, кальция, калия, мочевины, креатинина.
- Анализ мочи исследуется на наличие эритроцитов, уровень лейкоцитов и белка.
- Диагностика образца костного мозга выявляет количество очагов кроветворения, состояние кроветворной ткани.
- Дополнительно пациента могут направить на УЗИ брюшной полости, рентгенографию грудной клетки.
Лечение гипопластической анемии
- В первую очередь устраняют причину заболевания (прекращение приёма лекарственных средств, взаимодействия с токсическими веществами).
- При аутоиммунных формах назначаются глюкокортикоидные лекарственные препараты. В тяжелой стадии наилучший результат достигается при удалении селезёнки. Также существует новый метод, доказавший свою эффективность — полная замена иммунных клеток.
- При наличии вирусных инфекций, вызвавших гипопластическую анемию, лечение может заключаться в приёме противовирусных, антибиотиков (если присутствует бактериальное присоединение), глюкокортикостероидов (при осложнениях различного характера).
- При интоксикации от взаимодействия с токсическими веществами назначаются лекарственные средства, прекращающие действие яда на организм — антидоты.
- Общее назначение при лечении гипопластической анемии — трансфузия. При снижении отдельных показателей кровяных клеток может осуществляться переливание только эритроцитарной, тромбоцитарной, лейкоцитарной массы. Исключение — аутоиммунная анемия.
- Приём средств, восстанавливающих кроветворение. Например, цианокобаламина — препарата, способствующего созреванию эритроцитов, активизации тромбоцитов.
- Пересадка костного мозга — единственный результативный способ реанимировать функцию костного мозга при крайне тяжёлых формах заболевания.
Прогноз и профилактика

Своевременное и правильное лечение — положительный результат
Гипопластические анемии в умеренной стадии хорошо поддаются лечению и имеют благоприятный прогноз. Тяжелые формы провоцируют необратимые осложнения, такие как сепсис, лейкоз и другие опасные патологии. Пересадка костного позволяет полностью восстановить кроветворение в 80 — 90% случаев.
Лицам, находящимся в зоне риска по образованию гипопластической анемии, необходимо обратиться к гематологу и периодически сдавать необходимые анализы. К ним относятся:
- работники химической промышленности, соприкасающиеся с токсичными веществами;
- пациенты, переболевшие вирусом Эпштейн-Барр, парвовирусом В 19 и т.д.;
- дети с врождёнными заболеваниями (анемия Фанкони и др.), а также их ближайшие родственники;
- пациенты, которым была проведена операция по пересадке внутренних органов;
- пациенты, получающие лечение при помощи радиоактивного облучения.
Профилактические меры включают в себя бережное отношение к своему здоровью: исключение самолечения медицинскими препаратами, недопущение передозировки лекарственных средств, а также своевременное обращение к врачу при наличии симптомов анемии.
Источник
 Гипопластическая и апластическая анемия – Anaemia hipoplastica et aplastica –называются остро протекающие заболевания системы крови, развивающееся в результате недостаточности (истощения) костномозгового кроветворения и проявляющиеся нормоцитарной, иногда макроцитарной, нормохромной анемией с сопутствующей тромбо- и гранулоцитопенией (панцитопенией).
Гипопластическая и апластическая анемия – Anaemia hipoplastica et aplastica –называются остро протекающие заболевания системы крови, развивающееся в результате недостаточности (истощения) костномозгового кроветворения и проявляющиеся нормоцитарной, иногда макроцитарной, нормохромной анемией с сопутствующей тромбо- и гранулоцитопенией (панцитопенией).
Этиология. Причины дефицитных анемий – алиментарные факторы: недостаток в рационе кормления животных протеина, отдельных аминокислот, микроэлементов (железа, меди, кобальта), витаминов (В12, А, Д, С и других). Гипопластические анемии могут служить симптомами хронических гастро-энтероколитов, гепатитов, дистрофий печени, обусловленных пониженной усвояемостью питательных веществ (даже при полноценном кормление животных). Миелотоксические анемии у животных возникают в результате инфекций, инвазий и интоксикаций, чаще при хроническом течении (туберкулез, паратуберкулез, лептоспироз, листериоз, диктиокаулез, аскаридоз, мониезиоз, микозы, кетозы, эндометриты и др.). Анапластические анемии являются следствием воздействия на организм животного в больших дозах ионизирующей радиации (лучевая болезнь), отравления бензолом, соединениями свинца, ртути и других тяжелых интоксикациях.
Патогенез изучен слабо. Под влиянием вышеуказанных этиологических факторов у больного животного вначале развивается гипоплазия, а затем наступает аплазия костного мозга, если доза того или иного фактора достаточно долговременная. Причинные факторы, подавляющие костно — мозговое кроветворение, не вызывают разрушения эритроцитов, анемия развивается в основном за счет уменьшения их регенерации, да и не только их, а и всех клеточных элементов костного мозга. Поэтому наряду с развитием анемии отмечается лейкопения и тромбопения. Происходит одновременно повышение ломкости и порозности кровеносных сосудов, в результате у больного животного появляются кровоизлияния. В последующем пониженная фагоцитарная активность элементов соединительной ткани на фоне лейкопении и резко сниженной способности выработки антител ведет к развитию у животного бактериемии и сепсису.
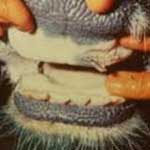
Патологоанатомические изменения. Слизистые и серозные оболочки у павших животных бледные, часто с точечными и полосчатыми кровоизлияниями. В селезенке кровоизлияния. В легких, иногда в печени, почках и желудочно – кишечном тракте застойная гиперемия. В паренхиматозных органах и коже нередко устанавливаем некрозы. Костный мозг, особенно в трубчатых костях — бледный, местами желтый – жировой. В миокарде, печени и почках выраженная дистрофия.
Клинические признаки. На фоне основного заболевания (инфекция, инвазия, отравление) при гипопластической анемии у больного животного прогрессирует общая слабость, быстрая утомляемость, угнетение, отмечаем снижение продуктивности и работоспособности, появляются симптомы расстройства желудочно- кишечного тракта, сухость и взъерошенность кожного покрова, понижается эластичность кожи. При клиническом исследование больного животного устанавливаем характерный признак болезни — бледность видимых слизистых оболочек, склеры и кожи. При апластической анемии в сильной степени выражены общая слабость (иногда больные животные не в состоянии стоять на ногах), животные апатичные, при клиническом осмотре отмечаем бледность видимых слизистых оболочек и кровоизлияния на слизистых оболочках и коже.
Наряду с развитием у больного животного анемии отмечаем быстрое снижение количества лейкоцитов в крови и клеточных элементов в костном мозге. Количество гранулоцитов крови, молодых эритробластических форм и гранулофилоцитов в костном мозге снижается до минимума.
В лейкоцитарной формуле происходит нарастание процента нейтрофилов, а в миелограмме – миелобластических форм. При стахиоботриотоксикозе, чуме количество лейкоцитов крови снижается до 500-100 в 1мм³, резко выражен относительный лимфоцитоз, нейтропения, эозинофилы и моноциты исчезают, нарастает тромбопения. СОЭ ускорена. В костном мозге миелоидные элементы подвергаются дегенеративным изменениям. При тяжелом течении апластической анемии костный мозг становится опустошенным – отмечается бледность клеточными элементами костного мозга (панмиелофтиз). При исследовании обнаруживают в основном только гистиоцитарные и плазматические клетки, и единичные эритробластические формы.
В результате уменьшения массы кроветворной ткани эритропоэз становится явно недостаточным для поддержания состава крови на необходимом уровне; анемия прогрессирует, ее характер может отклонится в сторону гиперхромии. Гемоглобинизация эритроблостав совершается по типу эмбрионального эритропоэза; исчезновение ядра из клетки замедленно и совершается только путем кариорексиса.
Течение чаще острое и отличается своей злокачественностью. На фоне аплазии кроветворной ткани в организме развиваются вторичные инфекции, очаги некрозов, кровотечения и сепсис. Но бывают случаи медленного течения, причем патологические симптомы анемии постепенно усиливаются.
Диагноз на апластическую анемию ставится с учетом анамнеза (интоксикация, инфекция, инвазия), клинических симптомов (анемия, слабость) и анализа крови. Гематологически при гипо- и апластических анемиях устанавливают понижение уровня гемоглобина, лейкопению с преобладанием зрелых форм нейтрофилов, повешенную СОЭ. Характерной особенностью этих групп анемий в отличие от постгеморрагических и гемолитических является пониженное содержание в каждом эритроците гемоглобина при незначительном уменьшении в крови количества эритроцитов, что обуславливает низкий цветовой показатель (обычно хромных) эритроцитов, измененных патологических форм и размеров: пойкилоцитоз, анизоцитоз, большое количество микроцитов (малых размеров по сравнению с нормой), встречаются анулоциты (в виде колец), шизоцыты (в виде обрывков) и др. При исследовании пунктата костного мозга обнаруживают бледность клеточными элементами всех ростков, кровоизлияния.
Дифференциальный диагноз. Заболевание необходимо дифференцировать от гипопластических анемий, анемий при лейкозах у животных, лучевой болезни, ИНАН лошадей, чумы свиней.
Прогноз неблагоприятный.
Лечение. Прежде чем приступить к лечению, необходимо устранить этиологические факторы вызвавшие заболевание и угнетающие кроветворение. При наличии у больного животного тех или иных инвазионных, инфекционных заболеваний и отравлений необходимо проводить соответствующее лечение при данных заболеваниях. Больных животных обеспечивают полноценным рационом кормления с достаточным количеством содержания протеина, полным набором аминокислот, витаминов, макро- и микроэлементов. Для стимулирования костно- мозгового кроветворения необходимо применять препараты железа, кобальта, меди, мышьяка, кампонол, витамины К, В12, фолиевую кислоту и другие. Хорошее лечебное действие оказывает переливание гомогенной стабилизированной крови, внутримышечные или подкожные введения гомогенной или гетерогенной крови, гамма — и полиглобулинов согласно инструкциям и в дозах исходя из наставления по их применению.
При нарастающих симптомах интоксикации при комплексном лечении применяют сердечные средства, 20-40% раствор глюкозы с аскорбиновой кислотой.
При септических осложнениях применяют антибиотики, в том числе современные цефалоспоринового ряда. При полном истощении костного мозга лечить больное животное не целесообразно.
Источник
Анемия – патологическое состояние, характеризующееся уменьшением содержания гемоглобина, снижением гематокрита и числа эритроцитов в единице обьёма крови.
Анемия апластическая – заболевание, обусловленное угнетением кроветворной функции костного мозга.
Механизм развития апластической анемии связан, вероятно, с иммунными процессами. Заболевание может быть вызвано или обострено гормональным дисбалансом, повреждением костного мозга или генетической предрасположенностью.
Характерны сонливость, бледность, петехиальные кровоизлияния или кровоточивость слизистых оболочек, гематурия, кровохаркание, мелена вследствие тромбоцитопении, периодическое повышения температуры тела, частые или длительные воспалительные процессы лейкопении.
Диагностика
Апластическую анемию дифференцируют с инфекцией и интоксикациями, а также пролиферативным и инфильтративным процессами в костном мозге.
Используюются пробы на панцитопению (эрлихиоз, вирус лейкоза кошек), на антитела к эритроцитам (проба Кумбса), лейкоцитам и тромбоцитам, на другие аутоиммунные болезни (антинуклеарные антитела к системной красной волчанке). Аспирационная биопсия костного мозга может выявить недостаточное число гемопоэтических элементов и значительное количество жира.
Лечение
Проводят антибиотикотерапию, переливание крови или тромбоцитарной массы, назначают глюкокортикоиды и другие иммуносупресанты, анаболические стероиды и колонниестимулирующие факторы поотдельности или в комбинации.
При появлении сонливости, лихорадки и кровоизлияний, возникающих при рецидиве анемии, лейкопении и тромбоцитопении следует немедленно обратиться к врачу. Необходимо ежедневно пальпировать лимфатические узлы, измерять температуру тела. Выздоровление может наступить через 1 или несколько месяцев в зависимости от результатов клинического анализа крови (степень уменьшения числа кровяных клеток и тромбоцитов), возраста и общего состояние животного, а также причины болезни.
Анемия аутоиммунная гемолитическая
Анемия, обусловленная разрушением эритроцитов аутоантителами с последующим их захватом макрофагами и депонированием в селезёнке.
Специфические аутоантитела вырабатываются против антигенов мембраны неизменных (первичная аутоиммунная гемолитическая анемия) или повреждённых (вторичная аутоиммунная гемолитическая анемия) эритроцитов.
При аутоиммунной гемолитической анемии поражаются кроветворная, лимфатическая и иммунная системы. Если печень и желчевыводящие пути не могут справиться с билирубиновой нагрузкой, развиваются гипербилирубинемия и желтуха.
Гипоксия может привести к центрилобулярному некрозу печени. Также гипоксия вызывает тахикардию, а снижение вязкости и турбулентности тока крови – приглушенность сердечных тонов. При хронической анемии развивается сердечная недостаточность на фоне высокого сердечного выброса. Со стороны дыхательной системы наблюдается тахипноэ, со стороны почек и почечных путей – некроз почечных канальцев.
В анамнезе отмечают эпизоды потери сознания, вялость, сонливость, потерю аппетита, одышку, учащённое дыхание, рвоту, понос, иногда полиурию и полидипсию.
При обследовании обращают на себя внимание бледность слизистых, тахикардия, тахипноэ, желтуха, тёмная моча окрашенная гемоглобином или билирубином), лихорадка, увеличение селезёнки, печени и лимфатических узлов, систолический шум, ритм галопа. При сопутствующей тромбоцитопении при синдроме диссеминированного сосудистого свёртывания крови могут наблюдать петехии, экхимозы или мелена.
Диагностика
При общем клиническом анализе крови выявляются: анемия, увеличенный средний объём эритроцитов (через 3-5 дней после гемолитического криза), сдвиг лейкоцитарной формулы влево. В моче – гемоглобин.
В пунктате костного мозга обычно определяются гиперплазия эритроидного отростка, при арегенераторной анемии прекращается созревание и наблюдается цитопения юных клеток, а при хронической форме – миелофиброз.
При физикальном обследовании определяются гепатоспленомегалия, реактивное увеличение лимфатических узлов, признаки застойной сердечной недостаточности (отёк лёгких, кардиомегалия, мускатная печень), тромбоэмболия лёгочной артерии, синдром диссеминированного внутрисосудистого свёртывания.
Лечение
 При остром гемолитическом кризе лечение проводят в стационаре, до стабилизации гематокрита, прекращения гемолиза и устранения анемии. При развитии осложнений (синдром дессиминированнного внутрисосудистого свёртывания, , тромбоэмболия лёгочной артерии, тромбоцитопения, желудочно-кишечные кровотечения, сердечная недостаточность), при необходимости в повторных гемотрансфузиях показана госпитализация. Хронический внесосудистый гемолиз лёгкой степени госпитализации не требует, если анемия клинически не проявляется.
При остром гемолитическом кризе лечение проводят в стационаре, до стабилизации гематокрита, прекращения гемолиза и устранения анемии. При развитии осложнений (синдром дессиминированнного внутрисосудистого свёртывания, , тромбоэмболия лёгочной артерии, тромбоцитопения, желудочно-кишечные кровотечения, сердечная недостаточность), при необходимости в повторных гемотрансфузиях показана госпитализация. Хронический внесосудистый гемолиз лёгкой степени госпитализации не требует, если анемия клинически не проявляется.
Следует понимать, что аутоиммунная гемолитическая анемия и её осложнения, представляют опасность для жизни, и может потребоваться пожизненная терапия, в ряде случаев сопровождающаяся тяжёлыми побочными реакциями, и что болезнь может рецидивировать.
При выборе медикаментозной и инфузионной терапии, вызвавшую заболевание (инфекция, лекарственные препараты при вторичной аутоиммунной гемолитической анемией). Назначают преднизолон, при отсутствие эффекта назначают иммунодепрессанты.
В острую фазу аутоиммунной гемолитической анемии необходимо ежедневно определять гематокрит, чтобы оценить эффективность терапии и потребность в переливании крови. В стационаре несколько раз в сутки сосчитывают частоту дыхания и сердечных сокращений, проводят общий и биохимический анализы крови. При подозрении на тромбоэмболию лёгочной артерии часто проводят рентгенографию грудной клетки и исследование газов артериальной крови.
В течение первого месяца амбулаторного лечения до стабилизации состояния раз в неделю исследуют гематокрит, затем – каждые 2 недели в течение 2 месяцев
Анемия гемолитическая Хайнца (Эрлиха)
Анемия, обусловленная проникновением в организм оксидантов и разрушением гемоглобина.
Фрагменты последнего, обнаруживаемые в эритроцитах, названные тельцами Хайнца (Эрлиха), или включениями.
Дефектные эритроциты депонируются или подвергаются лизису в селезёнке. В ряде случаев болезнь сопровождается метгемоглобинемией.
Чаще наблюдается у кошек, гемоглобин которых более чувствителен к действию оксидантов. Окислительными свойствами обладают лук, вещества содержащие цинк, D, I, L-метионин (у кошек); а также лекарственные средства – ацетаминофен (у кошек) и фенацетин (у собак)
Диагностика
При тяжёлой анемии в крови и моче определяется свободный гемоглобин. Гематокрит и число ретикулоцитов указывают на тяжесть регенеративной анемии.
Лечение
Бывает достаточно исключить травмирующий фактор – оксиданты, , и проводить симптоматическую терапию (переливание крови, кислородотерапия, ограничение активности).
Необходимо периодически исследовать гематокрит, число ретикулоцитов и процент эритроцитов, содержащих тельца Хайнца, документируя процесс исчезновения последних и восстановления числа нормальных эритроцитов. Если удалось преодолеть гемолиз эритроцитов, прогноз благоприятный.
Анемия железодефицитная
патологическое состояние, обусловленное дефицитом железа в организме.
При недостаточности поступление этого элемента нарушается эритропоэтическая функция костного мозга. Самая распространённая причина железодефицитной анемии – кровопотеря, источником которой чаще всего является ЖКТ, реже мочевыводящие пути. Причиной анемии могут быть новообразования, сильное поражение блохами, а также нематодная инвазия.
Железодефицитная анемия чаще встречается у собак, реже — у взрослых кошек. У 50% 5-10- недельных котят развивается так называемая преходящая железодефицитная анемия новорождённых.
Диагностика
В крови обнаруживают микроцитоз, гипохромия – характерный признак. Низкое содержание железа в плазме крови подтверждают диагноз.
Лечение
Восполнение запаса железа — для парентерального введения используют феррум-лек. Каждые 1-4 недели необходим контроль гемограммы. У некоторых животных восстановление нормальной восстановление нормальной формулы эритроцитов может происходить в течение нескольких месяцев.
Анемия гипопластическая макроцитарная
Наследственное заболевание, характеризующиеся остановкой развития ядра в клетке предшественнице эритроцита вследствие нарушения синтеза ДНК при нормальном развитии цитоплазмы.
Выявлено несколько факторов, предрасполагающих к макроцитарной анемии или провоцирующих её:
-Инфекция (вирус лейкоза кошек)
-Несбалансированное кормление (нехватка фолиевой кислоты, дефицит витамина В12)
-Токсины (интоксикация дилантином, отравление метотрексатом или другими токсическими веществами)
-Наследственные (той пудель)
Макроцитарная анемия обычно протекает в лёгкой форме
Диагностика
Классическая макроцитарная анемия (большой средний обьем эритроцитов) и сопутствующая нормохромия (средняя концентрация гемоглобина.
Из специфических исследований важны тесты для определения вируса лейкоза и иммунодефицита кошек: ретровирусная инфекция является наиболее частой причиной мегалобластной анемии у кошек. Заключительный диагноз ставят на основании исследования костного мозга, часто во всех клеточных линиях.
Лечение
Направлено на устранение причины болезни. Эффективность лечения определяют по результатам общего анализа крови (еженедельно) и костного мозга (индивидуально).
У кошек с положительной реакцией на вирус лейкоза прогноз осторожный. У животных с лекарственно-обусловленной анемией прогноз благоприятен при условии своевременной отмены препарата.
Анемия при хронических заболеваниях почек (прогрессирующей почечной недостаточностью)
характеризуется низким гематокритом, уменьшением количества эритроцитов и содержания в них гемоглобина, гипоплазией эритроидных элементов костного мозга.
Причиной анемии могут быть врождённые и приобретённые формы почечной недостаточности ( пиелонефрит, гломерулонефрит, амилоидоз )
Диагностика
При клиническом и биохимическом анализах крови и мочи выделяются нормоцитарная нормохромная арегенераторная анемия, высокий уровень азота мочевины крови, креатенина, фосфора, кальция, низкий гидрокарбоната и калия. Отмечаются нарушения мочеотделения, умеренная протеинурия, наличие активного осадка. На рентгенограммах видны небольшие неправильной формы почки с нарушенной структурой.
Лечение
Если появляются симптомы анемии, необходимо увеличить количество эритроцитов. Для коррекции анемии при хронической почечной недостаточности используют эритропоэтин. Для лечения язв и кровотечений ЖКТ – ранитидин, сукралфат. Следуют лечить также системную гипертензию.
Определение гематокрита осуществляют в первые 3 месяца еженедельно, затем 1 раз в 1-2 месяца, артериальное давление измеряют 1-2 раза в месяц.
Источник



