Гемолитическая анемия показатели крови
 Гемолитическая анемия – малокровие из-за усиленного разрушения эритроцитов при сохранной функции костного мозга по их производству. Относится к нормохромным анемиям. Клиника строится из желтухи, увеличения селезенки, признаков дефицита железа и тканевой гипоксии. Гемолиз может протекать внутри сосудов или в клетках селезенки, печени, костного мозга. Эритроциты разрушаются из-за внешних воздействий, в программе наследственных ферментопатий, при аутоиммунных процессах. Критерии диагностического поиска: анализ крови с микроскопией мазка, биохимические гемотесты на уровень общего и неконъюгированного билирубина, исследование образца костного мозга, полученного при пункции грудины, УЗИ печени и селезенки, иммунологические тесты. Лечение по консервативному пути предполагает назначение гормонов, цитостатиков, моноклональных антител. По показаниям проводится спленэктомия для остановки гемолиза.
Гемолитическая анемия – малокровие из-за усиленного разрушения эритроцитов при сохранной функции костного мозга по их производству. Относится к нормохромным анемиям. Клиника строится из желтухи, увеличения селезенки, признаков дефицита железа и тканевой гипоксии. Гемолиз может протекать внутри сосудов или в клетках селезенки, печени, костного мозга. Эритроциты разрушаются из-за внешних воздействий, в программе наследственных ферментопатий, при аутоиммунных процессах. Критерии диагностического поиска: анализ крови с микроскопией мазка, биохимические гемотесты на уровень общего и неконъюгированного билирубина, исследование образца костного мозга, полученного при пункции грудины, УЗИ печени и селезенки, иммунологические тесты. Лечение по консервативному пути предполагает назначение гормонов, цитостатиков, моноклональных антител. По показаниям проводится спленэктомия для остановки гемолиза.
Оглавление:
1. Гемолитическая анемия: что это такое?
2. Причины гемолитической анемии
3. Классификация
4. Симптомы гемолитической анемии
5. Осложнения
6. Диагностика
7. Лечение гемолитической анемии
8. Профилактика и прогноз
Гемолитическая анемия: что это такое?
Гемолиз – спонтанный или индуцированный внешними факторами распад красных кровяных телец, отвечающих за транспорт кислорода к органам и тканям. Когда он преобладает над созреванием клеток эритроцитарного ростка, развивается малокровие. Анемия, связанная с этим феноменом, регистрируется у 1% населения. Чаще встречаются иммунные или наследственные формы патологии. Внутрисосудистый гемолиз характерен для приобретенных вариантов заболевания. Наследственные патологии сопровождаются внутриклеточным эритролизисом. Это приводит к выделению в сыворотку гемоглобина. Продукты его разрушения затем регистрируются в крови, моче.
Причины гемолитической анемии
Предпосылки наследственных форм гемолиза кроются в аномалиях эритроцитарных мембран, гемоглобина или ферментных нарушениях. Приобретенные варианты анемии обусловлены внешними воздействиями, изменениями селезеночной ретикулярной сети, аутоиммунными реакциями. Гемолитическая анемия сопровождается процессами распада эритроцитов, причины которых можно сгруппировать следующим образом:
- Внутрисосудистый распад сокращает жизнь красных телец со 120 суток до двух-трех недель. Его провоцируют:
-
 Спленомегалия.
Спленомегалия. - Иммунные реакции против собственных эритроцитов. Вызываются гемолитической болезнью плода, онкогематологией, например, острым лейкозом, лимфогранулематозом. Склеивание клеток наблюдается при аутоиммунных заболеваниях (системная красная волчанка), гемотрансфузиях, вакцинации.
- Механические травмы клеточных мембран. Возможны при длительной тяжелой физической нагрузке, ДВС-синдроме, малярии, ожоговой болезни, сепсисе. Повреждает мембраны аппарат искусственного кровообращения, протезы сердечных клапанов.
- Воздействие токсинов инфекционных агентов (например, малярийных плазмодиев, клостридий), отравление тяжелыми металлами, лекарствами (сульфаниламидами, нитрофуранами, анальгетиками), ядами змей.
- Наследование шарообразной формы эритроцитов (сфероцитоз),
- Формирование шиловидных отростков красных клеток (например, вследствие алкогольного цирроза, гепатита новорожденных).
- Разрушения внутри клеток обусловлены наследственными аномалиями:
- эритроцитарных ферментов,
- гемоглобина (например, гемоглобинопатии, талассемия),
- окисления фосфорилированной глюкозы (гексозомонофосфат-шунтирование).
Обратите внимание
Бесконтрольный прием лекарственных средств может стать причиной тяжелого варианта гемолиза.
Классификация
Все многообразие разнородных анемий вследствие гемолиза можно свести к двум основным группам: приобретенным и наследуемым патологиям. Наследуются следующие болезни:
- Эритроцитарные мембранопатии, нарушающие форму клеток:
- микросфероцитарная,
- акантоцитарная,
- овалоцитарная.
- Нехватка ферментов, участвующих в:
- пентозо-фосфатном цикле,
- гликолизе,
- обмене глутатиона,
- использовании АТФ,
- синтезе порфиринов.
- Гемоглобинопатии:
- талассемия (нарушение производства полипептидов гемоглобина),
- серповидно-клеточная анемия (измененная форма эритроцитов).
Приобретенные патологии разделяются так:
- Иммунные представлены симптоматическими (в программе системных заболеваний, гемобластозов) и идиопатическими (до половины всех случаев):
- аутоиммунные (пароксизмальная холодовая гемоглобинурия, с антителами против нормобластов костного мозга, с тепловыми агглютининами, гемолизинами, холодовыми агглютининами) провоцируются антителами против не измененных кровяных, костномозговых клеток,
- изоиммунные (анемия новорожденных при несовместимости между матерью и плодом по группе крови или резус-фактором, после переливания несовместимой крови),
- гетероиммунные (лекарственные, вызванные инфекционным агентом) развиваются, когда антитела вырабатываются против чужеродных антигенов, фиксированных на клетках крови.
- Мембранопатии: приступообразная ночная гемоглобинурия, шпороклеточная анемия.
- Токсические (лекарственные, на гемолитические яды).
- Обусловленных механическим повреждением эритроцитов:
- при протезированных кардиальных клапанах,
- гемоглобинурия маршевая,
- болезнь Мошкович (микроангиопатическая анемия).
- Идиопатическая форма – это половина случаев всех приобретенных вариантов.
Обратите внимание
Риск развития гемолитической болезни у новорожденного требует обязательного обследования беременной и отца будущего малыша на предмет групповой и резус-совместимости.
Симптомы гемолитической анемии
Типичной клиникой наследственных эритропатий становятся проявления болезни Минковского –Шоффара, или микросфероцитоза. Дебют заболевания может быть зарегистрирован в детском возрасте или у взрослого. Нередко никаких видимых признаков нет. Тяжелое течение характерно для детей. Основные симптомы складываются в анемический и гемолитический синдромы.
- Тканевое кислородное голодание ведет к:
- бледности кожи и слизистых,
- слабости, вялости, снижению работоспособности,
- одышке, не пропорциональной физической нагрузке,
- сонливости, более легкой утомляемости,
- головокружению при резком вставании, натуживании, подъеме тяжестей,
- учащенному сердцебиению.
- Гемолиз дает:
- умеренную желтуху кожи на фоне общей бледности,
- желтушность белков глаз, уздечки языка,
- увеличение селезенки, печени,
- яркое окрашивание мочи и кала продуктами обмена билирубина.
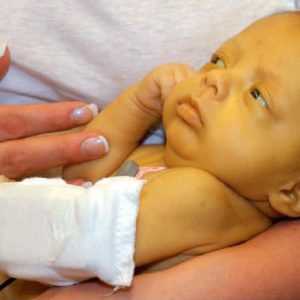 Гемолитическая анемия у детей обусловливает трофические нарушения, отражающиеся в аномалиях скелета: высоком твердом небе в виде арки, башенной форме черепа, нарушениях прорезывания, положения зубов. Имеется склонность к задержкам роста и физического развития.
Гемолитическая анемия у детей обусловливает трофические нарушения, отражающиеся в аномалиях скелета: высоком твердом небе в виде арки, башенной форме черепа, нарушениях прорезывания, положения зубов. Имеется склонность к задержкам роста и физического развития.
В течении болезни с разной периодичностью могут развиваться гемолитические, апластические кризы. Их провокаторами выступают инфекции, физические перегрузки, переохлаждения. Гемолитический криз сопровождают повышения температуры, желтуха, тошнота, рвота, боли в животе. Их следует различать с острым токсическим (при приеме парацетамола, антибиотиков), вирусным гепатитом. Апластическому кризу предшествует заражение парвовирусом. Происходит выключение эритропоэза, жизнь эритроцита укорачивается до 12-14 суток. Это сопровождается повышением температуры, разлитыми пятнистыми высыпаниями у детей до трех лет. Взрослые те же состояния переносят с болями в суставах и кожной пятнисто-эритематозной сыпью.
Аутоиммунная гемолитическая анемия начинается по-разному.
- Острейшему началу после предыдущего полного благополучия соответствуют внезапная резкая слабость, тянущие боли в пояснице, за грудиной. Характерны одышка, сердцебиения совместно с лихорадкой, желтухой.
- При постепенном развитии имеются предшественники: боли в суставах, мышцах, субфебрильная температура.
Анемический синдром протекает типично. Такой признак гемолиза, как спленомегалия, имеется у 2/3 больных, расширение печени – у половины. При острых формах селезенка увеличивается умеренно, при хронических – значительно.
Обратите внимание
Первые признаки заболевания – обычная слабость и умеренная желтуха с лимонным оттенком. При их появлении следует незамедлительно обратиться к врачу.
Осложнения
Последствия разных видов гемолитической анемии разнообразны. Микросфероцитоз вызывает желчнокаменную болезнь, токсические варианты заболевания – печеночно-клеточную недостаточность. Наряду с гемолитическими кризами грозными осложнениями можно считать диссеминированное внутрисосудистое свертывание, ишемический некроз или самопроизвольный разрыв селезенки. Гемолитическая кома дает падение давления, учащение пульса, холодный пот, сопровождающиеся усилением желтухи, спутанностью, а затем потерей сознания.
Диагностика
Диагностический поиск начинается при наличии симптомов анемии и гемолиза врачом-терапевтом. Далее пациент передается гематологу. Критериями диагноза становятся показатели крови и анализ стернального пунктата.
- Клинический анализ крови выявляет нормохромную (реже умеренно гиперхромную) анемию. Hb<121 г/л, McH 27-32 .
- Уровень гемоглобина в момент гемолитического криза в большинстве случаев опускается к 60-70 г/л. Для хронической аутоиммунной анемии характерно его незначительное уменьшение (до 90 г/л). Встречаются случаи резкого падения показателя.
- Умеренное снижение числа тромбоцитов.
- Рост лейкоцитов свыше 9х109 за счет нейтрофилов. Криз дает сдвиг лейкоформулы до промиелоцитов.
- Микроскопия мазка крови выявляет рост ретикулоцитов (предшественников эритроцитов) >30-50%, появление ядерных форм эритроцитов (нормоцитов). При окрашивании проявляется полихроматофилия – нетипичная окраска красных телец или сходных с ними клеток.
- Биохимические исследования крови дают рост непрямого билирубина, повышенное содержание железа сыворотки, рост лактатдегидрогеназы. Определяется свободный гемоглобин.
- Положительный тест Кумбса выявляет антиэритроцитарные антитела.
- В моче выявляется свободный гемоглобин, белок, уробилиноген.
- В кале обнаруживают стеркобилин.
- Исследование пробы костного мозга, полученной при проколе грудины (стернальной пункции), доказывает гиперплазию эритроидного ростка кроветворения.
- УЗИ органов брюшной полости выявляет гепато-, спленомегалию.
Дифференциальный диагноз ведется с другими причинами желтух (ЖКБ, гепатитами, циррозом) и прочими нормохромными анемиями (на фоне почечной недостаточности, нетяжелой формы железодефицита, апластическим вариантом).
Лечение гемолитической анемии
Выбор ведущего метода терапии зависит от конкретного вида патологии. Цель его — остановить гемолиз, купировать кислородное голодание организма.
- Первая линия средств для аутоиммунных процессов – глюкокортикостероиды. Вторая – моноклональные антитела к лимфоцитам (ритуксимаб). После его курса требуется поддерживающий курс гидроксихлорохином. Если в течение четырех месяцев не наступает ремиссия, показана спленэктомия. После удаления органа высокий риск тромботических осложнений требует гепаринов и дезагрегантов. В качестве третей терапевтической линии пациентам с упорным течением болезни могут назначаться цитостатики. У пожилых с иммуносупрессоров терапия может начинаться.
- Оперативное лечение – метод выбора при микросфероцитозе. А вот при внутрисосудистом гемолизе он бесполезен.
- Гемоглобинурии требуют переливания отмытых эритроцитов, плазмозаменителей, лечения антикоагулянтами и антиагрегантами.
- Токсические варианты нуждаются в дезинтоксикации: внутривенном вливании растворов, форсированном диурезе. Может потребоваться гемодиализ или специфические антидоты.
Профилактика и прогноз
Исход анемии определяется ее тяжестью, своевременностью постановки диагноза и адекватностью подобранного лечения. Приобретенные варианты в результате адекватного ведения можно излечить. Наследственные формы могут быть переведены в стойкую ремиссию. Развитие хронической болезни почек, ДВС-синдрома повышают риск летальности. Предупредить развитие приобретенных гемолитических анемий позволяет своевременное лечение беременных с риском антигенной несовместимости с плодом, профилактика и лечение инфекций, интоксикаций. Перед назначением лекарственных препаратов, вакцинациями или гемотрансфузиями должно проводиться тщательное обследование пациента и учитываться все риски несовместимости и иммунных реакций.
Постнова Мария, врач-терапевт, медицинский обозреватель
1,263 просмотров всего, 1 просмотров сегодня
Загрузка…
Гемолитическая анемия (лат. anaemia haemolytica от др.-греч. αἷμα «кровь» + λύσις «разрушение, растворение» + анемия) — групповое название редких заболеваний, общим признаком которых является усиленное разрушение эритроцитов, обусловливающее, с одной стороны, анемию и повышенное образование продуктов распада эритроцитов, с другой стороны — реактивно усиленный эритропоэз.
Клинические проявления[править | править код]
Увеличение продуктов распада эритроцитов клинически проявляется желтухой лимонного оттенка, повышением содержания в крови непрямого (неконъюгированного) билирубина (гипербилирубинемия) и сывороточного железа, плейохромией желчи и кала, уробилинурией.
При внутрисосудистом гемолизе добавочно возникают гипергемоглобинемия, гемоглобинурия, гемосидеринурия.
Об усилении эритропоэза свидетельствуют ретикулоцитоз и полихроматофилия в периферической крови, эритронормобластоз костного мозга.
Классификация гемолитической анемии[править | править код]
Наиболее часто встречающиеся формы гемолитической анемии:
- Наследственные (врождённые) формы гемолитической анемии:
- Мембранопатии эритроцитов (нарушение строения эритроцитов):
- микросфероцитарная,
- овалоцитарная,
- акантоцитарная.
- Энзимопенические (ферментопенические) — анемии, связанные с нехваткой какого-либо фермента.
- связанные с дефицитом ферментов пентозо-фосфатного ряда,
- связанные с дефицитом ферментов гликолиза,
- связанные с дефицитом ферментов, участвующих в образовании, окислении и восстановлении глутатиона,
- связанные с дефицитом ферментов, участвующих в использовании АТФ,
- связанные с дефицитом ферментов, участвующих в синтезе порфиринов.
- Гемоглобинопатии:
- гемоглобинопатии качественные (Серповидно-клеточная анемия)
- талассемия (нарушение синтеза одной из полипептидных цепей гемоглобина).
- Мембранопатии эритроцитов (нарушение строения эритроцитов):
- Приобретённые формы гемолитической анемии:
- Иммуногемолитические анемии:
- аутоимунные,
- изоимунные.
- Приобретённые мембранопатии:
- пароксизмальная ночная гемоглобинурия,
- шпороклеточная анемия.
- Связанные с механическим повреждением эритроцитов:
- маршевая гемоглобинурия,
- болезнь Мошкович (микроангиопатическая гемолитическая анемия),
- возникающая при протезировании клапанов сердца
- Токсические.
- гемолитические анемии при приеме лекарственных средств и гемолитических ядов.
- Иммуногемолитические анемии:
- Другие гемолитические анемии
- гемолитическая желтуха новорождённых, при которой материнские антитела разрушают эритроциты плода или ребёнка,
- идиопатическая (примерно 50 % случаев гемолитических анемий),
- вторичная (например при лимфоме, причём анемия может быть первым проявлением лимфомы)
Лечение[править | править код]
Так как любая анемия это синдром какого-либо заболевания, необходимо адекватное лечение вызвавшего анемию заболевания. Установить причину анемии.
При гемолитической анемии:
- спленэктомия
- глюкокортикостероиды при аутоиммунных гемолитических анемиях в средних дозах
- иммунодепрессанты
- трансфузия эритроцитов при гемолитических кризах, нужны отмытые эритроциты, индивидуально подобранные
- при повышении уровня железа необходимо его удалить — десферал
Если антитела при гемолитической анемии активны только при низкой температуре — они называются холодовыми, если они активны при температуре тела — тепловыми.
Классификация по МКБ-10
Источники информации[править | править код]
- Классификация гемолитической анемии приведена по: Ю.И. Лорие, 1967; Л.И. Идельсон, 1975.
- БМЭ. 1977. т.5
- Дж. Мёрта. Справочник врача общей практики. 1230 с, 540 илл. Пер. с англ. Мак-Гроу — Хилл Либри Италия.
23 января 201968188 тыс.
Анемия – это снижение в крови количества красных телец крови – эритроцитов ниже 4,0х109/л, или снижение уровня гемоглобина ниже 130 г/л у мужчин и ниже 120 г/л у женщин. Анемия при беременности характеризуется снижением гемоглобина ниже 110 г/л.
Это не самостоятельное заболевание, анемия встречается как синдром при целом ряде заболеваний и приводит к нарушению снабжения кислородом всех органов и тканей организма, что, в свою очередь, провоцирует развитие множества других заболеваний и патологических состояний.
Степени тяжести
В зависимости от концентрации гемоглобина, принято выделять три степени тяжести малокровия:
- анемия 1 степени регистрируется, когда уровень гемоглобина снижается больше, чем на 20% от нормального показателя;
- анемия 2 степени характеризуется снижением содержания гемоглобина примерно на 20−40% от нормального уровня;
- анемия 3 степени — самая тяжелая форма заболевания, когда гемоглобин снижается больше, чем на 40% от нормального показателя.
Однозначно показать, что у больного — 1 степень или же более тяжелая стадия может только анализ крови.
Причины
Что это такое: анемия, то есть малокровие, — это ни что иное, как недостаток в крови гемоглобина. А именно гемоглобин переносит кислород по всем тканям организма. То есть малокровие вызывается именно недостатком кислорода в клетках всех органов и систем.
- Характер питания. При недостаточном употреблении железосодержащих продуктов питания может развиться железодефицитная анемия, это более характерном для групп населения, где уже имеется высокий уровень алиментарной анемии;
- Нарушение в работе ЖКТ (при нарушениях процесса всасывания). Так как всасывание железа происходит в желудке и верхнем отделе тонкой кишки, при нарушении процесса всасывания, слизистой оболочкой пищеварительного тракта, развивается данное заболевание.
- Хроническая кровопотеря (желудочно-кишечных кровотечения, кровотечений из носа, кровохарканья, гематурия, маточные кровотечения). Принадлежит к одной из самых главных причин железодефицитных состояний.
Таким образом, причиной анемии может считаться недостаток в организме именно железа, что влечет за собой недостаток гемоглобина и, как следствие, недостаточное снабжение организма кровью.
Железодефицитная анемия
Самая распространенная форма анемии. В ее основе лежит нарушение синтеза гемоглобина (переносчика кислорода) вследствие дефицита железа. Она проявляется головокружением, шумом в ушах, мельканием мушек перед глазами, одышкой, сердцебиением. Отмечаются сухость кожи, бледность, в углах рта появляются заеды, трещины. Типичными проявлениями бывают ломкость и слоистость ногтей, их по перечная исчерченность.
Апластическая анемия
Это чаще приобретенное острое, подострое или хроническое заболевание системы крови, в основе которого лежит нарушение кроветворной функции костного мозга, а именно резкое снижение его способности вырабатывать клетки крови.
Иногда апластическая анемия начинается остро и быстро развивается. Но чаще болезнь возникает постепенно и не проявляется яркими симптомами довольно длительное время.К симптомам апластической анемии относятся все симптомы, характерные при недостатке эритроцитов, тромбоцитов и лейкоцитов в крови.
В12-дефицитная анемия
Возникает при недостатке в организме витамина В12, который необходим для роста и созревания эритроцитов в костном мозге, а также для правильной работы нервной системы. По этой причине одними из отличительных симптомов В12-дефицитной анемии являются покалывание и онемение в пальцах, шаткая походка.
В крови обнаруживаются эритроциты особой увеличенной формы. Недостаток витамина В12 может наблюдаться у пожилых людей, при болезнях пищеварительного тракта, при наличии паразитов – ленточных червей.
Гемолитическая анемия
Гемолиз происходит под воздействием антител. Это могут быть антитела матери, направленные против эритроцитов ребенка при несовместимости ребенка и матери по резус-антигену и гораздо реже по антигенам системы АВО. Антитела против собственных эритроцитов могут быть активными при обычной температуре или только при охлаждении.
Они могут появляться без видимой причины или в связи с фиксацией на эритроцитах чуждых для организма неполных антигенов-гаптенов.
Признаки
Перечислим основные признаки анемии, которые могут тревожить человека.
- бледность кожных покровов;
- учащение пульса и дыхания;
- быстрая утомляемость;
- головная боль;
- головокружение;
- шум в ушах;
- пятна в глазах;
- мышечная слабость;
- затруднение концентрации внимания;
- раздражительность;
- вялость;
- небольшое повышение температуры.
Симптомы анемии
Среди симптомов анемии ведущими считаются проявления непосредственно связанные с гипоксией. Степень клинических проявлений зависит от выраженности снижения числа гемоглобина.
- При лёгкой степени (уровень гемоглобина 115- 90 г/л), могут наблюдаться общая слабость, повышенная утомляемость, снижение концентрации внимания.
- При средней (90-70 г/л) больные жалуются на отдышку, учащённое сердцебиение, частую головную боль, нарушение сна, шум в ушах, снижение аппетита, отсутствие полового влечения. Пациенты отличаются бледностью кожных покровов.
- В случае тяжёлой степени (гемоглобин менее 70 г/л) развиваются симптомы сердечной недостаточности.
При анемии симптомы во многих случаях себя не проявляют. Обнаружить болезнь можно только при лабораторных исследованиях крови.
Диагностика заболевания
Для того чтобы понять как лечить анемию важно определить ее вид и причину развития. Основным методом диагностики данного заболевания является исследование крови больного.
Нормальными значениями количества гемоглобина в крови считаются:
- для мужчин 130-160 грамм на литр крови.
- для женщин 120-147 г/л.
- для беременных женщин нижняя граница нормы 110гл.
Лечение анемии
Естественно, методы лечения анемий коренным образом различаются в зависимости от вида малокровия, вызвавшего ее причины и степени тяжести. Но основной принцип лечения анемии любого вида один — необходимо бороться с причиной, вызвавшей понижение гемоглобина.
- При анемии, вызванной потерей крови, надо как можно быстрее остановить кровотечение. При большой кровопотере, угрожающей жизни, применяют переливание донорской крови.
- При железодефицитной анемии надо употреблять продукты, богатые железом, витамином B12 и фолиевой кислотой (они улучшают усвоение железа и процессы кроветворения), врач может также назначить лекарственные препараты, содержащие эти вещества. Часто эффективны оказываются народные средства.
- При анемии, спровоцированной инфекционными заболеваниями и интоксикацией, необходимо лечить основное заболевание, проведение неотложных мер по детоксикации организма.
В случае анемии, немаловажным условием для лечения является здоровый образ жизни — правильное сбалансированное питание, чередование нагрузок и отдыха. Необходимо так же избегать контакта с химическими или отравляющими веществами и нефтепродуктами.
Питание
Важной составляющей лечения является диета с продуктами, богатыми веществами и микроэлементами, которые необходимы для процесса кроветворения. Какие продукты нужно кушать при малокровии у ребенка и взрослого человека? Вот список:
- мясо, колбасы;
- субпродукты — особенно печень;
- рыба;
- яичные желтки;
- продукты из цельнозерновой муки;
- семена — тыквы, подсолнечника, кунжута;
- орехи — особенно фисташки;
- шпинат, капуста, брюссельская капуста, фенхель, листья петрушки;
- свекла;
- черная смородина;
- ростки, зародыши пшеницы;
- абрикосы, чернослив, инжир, финики;
Следует избегать употребления напитков, содержащих кофеин (например, чая, кофе, колы), особенно во время еды, т.к. кофеин мешает всасыванию железа.
Препараты железа при анемии
Препараты железа при малокровии куда более эффективны. Всасываемость данного микроэлемента в пищеварительном тракте из препаратов железа в 15-20 раз выше, чем из продуктов питания.
Это позволяет результативно применять препараты железа при анемии: быстрее поднять гемоглобин, восстановить запасы железа, устранить общую слабость, быструю утомляемость и другие симптомы.
- Ферретаб композит (0154г фумарата железа и 0.0005г фолиевой кислоты). Дополнительно желателен прием аскорбиновой кислоты в суточной дозе 0,2-0,3г).
- Сорбифер дурулес ( 0,32 г сульфата железа и 0,06г витамина С) выпускается в драже суточная дозировка в зависимости от степени анемии 2-3 раза в сутки.
- Тотема – выпускается во флаконах по 10 миллилитров ,содержание элементов ткое же как и в сорбифере . Применяется внутрь, может разводится водой, возможно назначение его при непереносимости таблетированных форм железа. Суточная доза 1- 2 приема.
- Фенюльс (0,15г, сульфата железа, 0,05г витамина С,витамины В2, В6,0,005г пантотената кальция.
- Витамин В12 в ампулах по1 мл 0,02% и 0,05%.
- Фолиевая кислота в таблетках по 1мг.
- Ампульные препараты железа, для введения внутримышечно и внутривенно продаются только по рецепту и требуют проведения инъекций только в стационарных условиях из за высокой частоты аллергических реакций на эти препараты.
Нельзя принимать препараты железа совместно с лекарственными средствами, снижающими их всасывание: Левомицитин, Препараты кальция, Тетрациклины, Антациды. Как правило, препараты железа назначают до еды, если в лекарственном средстве нет витамина С, то требуется дополнительный прием аскорбиновой кислоты в суточной дозе 0,2-0.3г.
Для каждого пациента специально рассчитывается суточная потребность в железе, а также длительность курса лечения, учитывается всасывание конкретного назначаемого препарата и содержание железа в нем. Обычно назначаются длительные курсы лечения, в течение 1,5-2 месяцев принимаются лечебные дозы, а в последующие 2-3 месяца — профилактические.
Последствия
Железодефицитная анемия, не вылеченная на ранней стадии, может иметь тяжелые последствия. Тяжелая степень переходит в сердечную недостаточность, соединенную с тахикардией, отеками, пониженным артериальным давлением. Иногда люди попадают в больницу с резкой потерей сознания, причиной которой является недолеченная, либо не выявленная вовремя анемия.
Поэтому, если вы заподозрили у себя данный недуг или склонны к низкому гемоглобину, то стоит раз в три месяца сдавать контрольный анализ крови.


