Гемолитическая анемия но не повышен билирубин
Новый проект на сайте:
ВОЗ стандарты развития ребенка: серия анимированных онлайн-калькуляторов
Следите за развитием Вашего ребенка. Сравните его рост, вес, индекс массы тела с эталонными показателями, разработанными экспертами ВОЗ…
Начало: Всегда ли повышенный билирубин свидетельствует о проблемах с печенью?
Повышение непрямого билирубина, вызванное нарушениями в системе крови
Повышение непрямого билирубина, вызванное заболеваниями печени
Распространено мнение, что повышенный билирубин в крови является верным признаком заболевания печени. Об ошибочности этого мнения говорится в первой части этой статьи — «Всегда ли повышенный билирубин свидетельствует о проблемах с печенью?». Там же узнаете том, почему при одних заболеваниях повышен прямой билирубин, а при других непрямой.
Что такое билирубин, чем отличается непрямой билирубин от прямого — об этом читайте в статье «Непрямой и прямой билирубин: особенности обмена»
Круг заболеваний, способных вызвать повышенный уровень билирубина в крови, довольно широк. Это обстоятельство делает диагностику непростой. В этой части статьи рассмотрены причины повышения непрямого билирубина. О причинах повышения прямого билирубина речь пойдет отдельно в следующей части: «Причины повышенного прямого билирубина».
Конечно, такое разделение довольно условно, ибо многие заболевания, в частности, острые вирусные гепатиты, сопровождаются повышением обеих форм билирубина. В таких ситуациях правильная интерпретация результата анализа бывает не так проста, как может показаться на первый взгляд.
Повышение непрямого билирубина, вызванное нарушениями в системе крови
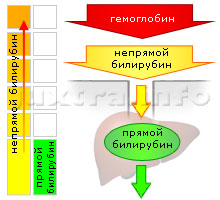 Схема 1. Повышенный непрямой билирубин. Причина — нарушения в системе крови. Непрямого билирубина так много, что даже здоровая печень неспособна его переработать в прямой и вывести из организма.
Схема 1. Повышенный непрямой билирубин. Причина — нарушения в системе крови. Непрямого билирубина так много, что даже здоровая печень неспособна его переработать в прямой и вывести из организма.

Массовое разрушение этитроцитов крови (гемолиз) приводит к высвобождению большого количества гемоглобина
В эту группу входят так называемые гемолитические анемии — заболевания, сопровождающиеся гемолизом (разрушением) эритроцитов крови. Высвободившийся гемоглобин является источником образования большого количества билирубина.
«Визитной карточкой» этого типа повышения билирубина является анемия (малокровие). В крови мало эритроцитов и гемоглобина. Организм пытается восполнить дефицит — в крови растёт число молодых, незрелых эритроцитов, т. н. «ретикулоцитов». Характерно также увеличение селезёнки, принимающей активное участие в утилизации разрушенных эритроцитов.
Печень абсолютно здорова, препятствий для выведения билирубина нет. Препятствием является само количество билирубина — вследствие массового разрушения эритроцитов его образуется так много, что печень не справляется с его выведением.
Последствие значительного накопления непрямого билирубина в организме при гемолитической анемии — гемолитическая желтуха.
| Признаки гемолитических анемий |
|---|
| Клинические симптомы малокровия — общая слабость, головокружение, бледность |
| Непрямой билирубин повышен |
| Прямой билирубин в норме |
| Пониженный гемоглобин крови |
| Ретикулоциты крови повышены |
| Селезёнка увеличена |
| Уробилиноген в моче резко повышен |
Внепечёночные заболевания, сопровождающиеся повышенным непрямым билирубином:
- Врождённые гемолитические анемии:
- Врождённая сфероцитарная гемолитическая анемия. Врождённое заболевание, которое начинает проявляться еще в детстве гемолитическими кризами. Причиной является низкая жизнеспособность эритроцитов вследствие повышенной проницаемости клеточной мембраны для ионов натрия. Характерна сферическая форма эритроцитов вместо нормальной двояковогнутой.
- Врождённая несфероцитарная гемолитическая анемия. Встречается преимущественно в странах Средиземноморья. Причиной заболевания является дефект ферментной системы эритроцитов, принимающей участие в процессе усвоения глюкозы. Нередко заболевание впервые проявляется после приёма аспирина, сульфаниламидов, фенацетина и других веществ-оксидантов. Диагностика возможна после исследования активности ферментов пентозофосфатного цикла.
- Серповидно-клеточная анемия. Имеет распространение в странах Африки, Среднего Востока и в Индии. Наследственное заболевание, начинается в раннем детстве. Причина — наличие в эритроцитах дефектного гемоглобина S, что приводит к снижению жизнесрособности эритроцитов и к склонности к тромбообразованию. Диагноз ставится на основании характерной серповидной формы эритроцитов и выявления гемоглобина S.
- Талассемия. Наследственное заболевание, встречающееся в странах Средиземноморья. Особая разновидность гемоглобина, т. н. гемоглобин F, в норме присутствует только у новорожденных и заменяется на обычный в течение первых месяцев жизни. У больных талассемией он остается на всю жизнь, составляя до 20% всего гемоглобина, что приводит к гемолитической анемии. Гемоглобин F выявляется при помощи электрофореза.
- Пароксизмальная ночная гемоглобинурия, или болезнь Маркьяфавы — Микеле. Характерны ночные кризы гемолитической анемии, которые сопровождаются болями в животе и наличием гемоглобина в моче.
- Приобретенные аутоиммунные гемолитические анемии. Многочисленные заболевания сопровождаются образованием антител к собственным эритроцитам, что приводит к их разрушению и к гемолитической анемии. Иммунологическое обследование обнаруживает антитела к эритроцитам. Характерной чертой этих заболеваний является отсутствие улучшения после устранения причины, а также улучшение после назначения глюкокортикоидов.
Аутоиммунную гемолитическую анемию могут провоцировать многие заболевания иммунного происхождения — диффузные заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка), язвенный колит, лимфогранулематоз, лимфолейкоз. - Некоторые инфекционные заболевания:
- Малярия. С глобальным потеплением климата это заболевание из южных широт пробирается все дальше на север. Популярность поездок на отдых в южные края также способствует распространению этой инфекции. Вызывается внутриклеточным паразитом — малярийным плазмодием, размножающимся в эритроцитах. Переносчиками малярийного плазмодия являются некоторые виды комаров — aedes, culex, anopheles. Для малярии характерны приступы лихорадки с трех- или четырехдневным циклом, сопровождающиеся массовым гемолизом пораженных эритроцитов.
- Сепсис. Генерализованное инфекционное заболевание с поражением многих органов и систем, вызываемое различными микроорганизмами, в обиходе именуется «заражение крови». Сепсис может проявиться даже спустя месяцы после незначительных инфекций, как фурункул или кариозный зуб. Сепсис может принимать как острое и тяжёлое течение, так и хроническое со стёртыми проявлениями, Массовое разрушение эритроцитов и анемия вызваны как наличием гемолизирующих антител, так и воздействием бактериальных токсинов. Диагноз ставится на основании выделения микробов при бактериологическом исследовании крови.
- Гемолитическая болезнь новорожденных. Гемолиз эритроцитов происходит вследствие иммунологической несовместимости матери и плода, чаще всего по резус-фактору.
- Лекарственные гемолитические анемии. Прием некоторых лекарственных препататов сопровождается образованием в крови комплексов «медикамент-эритроцит», что приводит к разрушению последних. К комплексу «медикамент-эритроцит» могут вырабатываться и аутоантитела. Селезёнка часто бывает неувеличенной. Отмена препарата способствует улучшению. Эффективны глюкокортикоиды.
В числе виновников лекарственной гемолитической анемии замечены многие широкоупотребимые препараты (этот список далеко не полный):- самая частая причина — цефалоспориновые антибиотики (цефазолин, цефтриаксон и др.)
- пенициллин
- левомицетин
- рифампицин
- стрептомицин
- инсулин
- нестероидные противовоспалительные средства (НПВС) — амидопирин, бутадион, индомемацин, анальгин и др.
- ацетилсалициловая кислота (аспирин)
- левофлоксацин
- нитрофурантоин
- пиридин
- противомалярийный препарат примахин
- сульфаниламидные препараты — сульфадиметоксин, сульфасалазин, сульфацил и др.
- Токсические гемолитические анемии. Гемолитические яды реализуют токсическое воздействие через разнообразные механизмы — блокирование ферментных систем, разрушение клеточной мембраны, провоцирование выработки аутоантител и др.
Гемолитические яды:
- свинец и его соединения
- мышьяк и его соединения
- соли меди. Среди них — медный купорос, главный компонент якобы безобидной «бордосской жидкости», которой дачники любят обрабатывать растения от болезней.
- нитробензол
- анилин
- нитробензол
- укусы насекомых — пауков, скорпионов
- укусы змей, в т. ч. гадюк
- отравление грибами
Повышение непрямого билирубина, вызванное заболеваниями печени
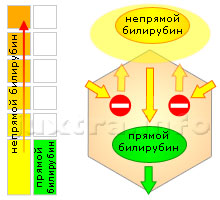 Схема 2. Повышенный непрямой билирубин. Причина — несостоятельность ферментных систем печёночных клеток.
Схема 2. Повышенный непрямой билирубин. Причина — несостоятельность ферментных систем печёночных клеток.
Трансформация непрямого билирубина в прямой происходит в печеночной клетке — гепатоците на пути от кровеносного капилляра к жёлчному. Врождённая несостоятельность ферментных систем печёночных клеток делает невозвожным процесс превращения билирубина из одной формы в другую и приводит к накоплению в организме непереработанного непрямого билирубина. Субстрат патологического процесса находится на субклеточном уровне, что делает диагностику чрезвычайно трудной. В отдельных случаях необходима биопсия (забор для микроскопического исследования) печёночной ткани. В отличие от непечёночных гемолитических анемий, селезёнка в этих случаях не увеличена.
Заболевания, принадлежащие к этой группе, немногочисленны и встречаются нечасто.
| Признаки повышения непрямого билирубина, вызванного заболеваниями печени |
|---|
| Непрямой билирубин повышен |
| Прямой билирубин в норме |
| Селезёнка не увеличена |
| Гемоглобин в норме |
| Ретикулоциты крови не повышены |
| Уробилиноген в моче умеренно повышен |
Заболевания печени, сопровождающиеся повышенным непрямым билирубином:
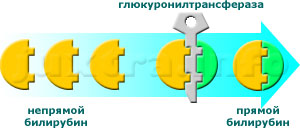 Схема 3a. Превращение непрямого билирубина в прямой путём соединения его с глюкуроновой кислотой происходит в печёночных клетках на поверхности т. н. микросом при участии фермента глюкуронилтрансферазы.
Схема 3a. Превращение непрямого билирубина в прямой путём соединения его с глюкуроновой кислотой происходит в печёночных клетках на поверхности т. н. микросом при участии фермента глюкуронилтрансферазы.
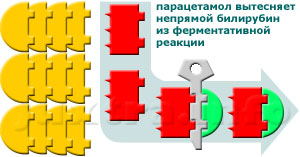 Схема 3b. По крайней мере 20% лекарственных препаратов, в их числе парацетамол, используют для своего метаболизма те же ферментные системы, что и непрямой билирубин. Вытеснение билирубина из ферментативных реакций веществами-конкурентами приводит к его накоплению в организме и к развитию негемолитической желтухи.
Схема 3b. По крайней мере 20% лекарственных препаратов, в их числе парацетамол, используют для своего метаболизма те же ферментные системы, что и непрямой билирубин. Вытеснение билирубина из ферментативных реакций веществами-конкурентами приводит к его накоплению в организме и к развитию негемолитической желтухи.
- Синдром Жильбера. Распространённое наследственное заболевание, при котором нарушен процесс трансформации непрямого билирубина в прямой вследствие врожденной аномалии фермента печёночных клеток глюкуронилтрансферазы. Болезнь обычно проявляется в период полового созревания. Имеет доброкачественное течение и обычно к 45 годам обострения становятся редкими.
- Семейная негемолитическая желтуха новорожденных (синдром Криглера-Найяра). Причиной является полное или частичное отсутствие в печёночной клетке фермента глюкуронилтрансферазы, призванного связывать непрямой билирубин с глюкуроновой кислотой, тем самым превращая его в прямой. Болезнь проявляется сразу после рождения тяжёлой желтухой.
- Синдром Люси-Дрискола. Негемолитическая желтуха новорожденных, обусловленная наличием в грудном молоке некоторых женщин стероидного гормона, блокирующего активность фермента глюкуронилтрансферазы, трансформирующего непрямой билирубин в прямой. Отмена грудного молока быстро ликвидирует проявления болезни.
- Приобретенные негемолитические желтухи. Противозачаточные средства, содержащие эстрадиол, парацетамол, морфин, рентгеноконтрастные препараты, рифадин и многие другие препараты используют для перехода через клеточную мембрану гепатоцита и для метаболизма в микросомах те же ферментные системы, что и непрямой билирубин, вытесняя при этом последний. Происходит т. н. конкурентное ингибирование (подавление) ферментов. При здоровой печени эффект вытеснения билирубина проявляется только при значительном превышении дозировок препарата. А вот на фоне уже имеющейся патологии (чаще всего это синдром Жильбера) даже обычные дозы указанных лекарств могут привести к развитию желтухи (см. схемы 3a и 3b). Алкоголь также может нарушать процесс конъюгации билирубина.
Читайте продолжение: Заболевания, при которых повышен прямой билирубин
Почему такое случается
Определить вероятную причину, по которой повышается билирубин, не всегда легко. Но, только выяснив, почему это произошло, можно определиться, чем человеку можно помочь. Основные заболевания, которые могут скрываться за гипербилирубинемией приведены в таблице.
| Фракция повышенного билирубина | Основные причины |
| Преимущественное повышение показателей непрямого билирубина. В основе лежит избыточное разрушение эритроцитарных клеток. | Гемолитическая желтуха |
| |
| Преимущественное повышение показателей прямого билирубина. В основе лежит нарушение оттока желчи. | Обтурационная желтуха |
| |
| Повышение общего билирубина с равномерным распределением фракций. Больше всего характерно для заболеваний печени. | Паренхиматозная желтуха |
|
Повышение билирубина у новорожденных детей относится к физиологическим транзиторным состояниям
Причины повышенного билирубина
Поскольку в метаболизме этого соединения имеется несколько основных этапов, повышение его уровня может быть связано с нарушением одного или нескольких из них. Выделяют ряд основных причин:
- ускоренный распад эритроцитов,
- нарушение метаболизма билирубина в печени,
- нарушение его выведения вследствие затрудненного оттока желчи.
В зависимости от того, какой именно процесс нарушен, в крови может наблюдаться повышение одной из фракций билирубина.
Гемолитические анемии
Ускоренный или повышенный распад эритроцитов приводит к повышению содержания гема, а соответственно и непрямого билирубина в крови. Печень не может обезвреживать токсичный несвязанный билирубин в таких больших количествах, поэтому в крови наблюдается повышение уровня его непрямой фракции.
Основная причина этого состояния – гемолитическая анемия. Это большая группа заболеваний, при которых нарушается жизненный цикл эритроцитов. Выделяют две большие группы гемолитических анемий: приобретенные и врожденные (наследственные). Первая группа в большинстве случаев связана с воздействием на организм внешних факторов, в результате чего происходит усиленный распад эритроцитов (некоторые болезни, например малярия, облучение, токсины, лекарственные препараты, антитела и др.). Вторая группа связана с наличием врожденных генетических дефектов мембран эритроцитов (болезнь Минковского–Шоффара, наследственный стоматоцитоз и овалоцитоз) или с нарушением активности ферментов в них.На развитие гемолитической анемии могут указывать следующие симптомы:
- иктеричность (желтуха) кожных покровов, слизистых оболочек и склер;
- дискомфорт, тяжесть в левом подреберье, обусловленные спленомегалией (увеличением селезенки);
- иногда увеличена печень;
- длительно сохраняющаяся субфебрильная лихорадка;
- повышенная утомляемость, головокружение, головные боли;
- тахикардия;
- замедленное физическое развитие и нарушение строения лицевого черепа у детей с врожденными гемолитическими анемиями.
Заболевания печени
Симптомы повышенного билирубина
К основным симптомам повышенного билирубина можно отнести головную боль, тошноту, головокружение, зуд, повышенную утомляемость, а также заметную желтушность кожных покровов и слизистых. Поскольку билирубин, который образуется вне печени, всегда соединен с сывороточным альбумином, то он транспортируется кровью и обязательно захватывается печенью.
Необходимо отметить, что значительная его часть примерно около 75% в печени связывается с немаловажной глюкуроновой кислотой, при этом происходит образование парного соединения билирубин-глюкуроната, или, иначе говоря, глюкуронида билирубина. Затем приблизительно 15% билирубина образует типичное парное соединение с серной кислотой. Такая форма называется билирубинсульфат.
Диагностика повышенного билирубина
Для точного определения количества билирубина в моче всегда используют пробу Гаррисона, которая представляет собой качественную реакцию, основанную на окислении билирубина при его взаимодействии с реактивом Фуше до биливердина. Необходимо соединить трихлоруксусную кислоту в обязательной определенной пропорции с хлорным железом. Помимо этого также чувствительной качественной пробой считается и проба Гаррисона (чувствительность варьируется от 0,5 до 1,7 мг/100 мл).
Узнайте больше:Восстановление печени — список гепатопротекторов
Лабораторная диагностика
Диагностика анемии начинается с общего (клинического) анализа крови. Что он показывает? В первую очередь, разумеется, собственно наличие и степень анемии.
Анемией легкой степени тяжести считается снижение гемоглобина до 90 г/л, средней степени — 90-60 г/л и тяжелой — ниже 60 г/л.
Впрочем, это не относится к острой кровопотери (при ней в первые часы гемоглобин бывает нормальным, а порой даже повышенным). Кроме того, надо помнить о таком понятии, как псевдоанемия — состояние, когда гемоглобин снижен не за счет уменьшения его количества, а за счет разжижения крови (при выраженных отеках, иногда у беременных).
Кроме количества гемоглобина и эритроцитов, в общем анализе крови определяются такие показатели, как средний объем и средний диаметр эритроцита, среднее содержание в них гемоглобина. Эти показатели возрастают при дефиците витамина В12 (гиперхромная макроцитарная анемия) и снижаются при железодефиците (гипохромная микроцитарная). Кроме того, важное значение имеет такой показатель, как ретикулоцитоз (количество ретикулоцитов — незрелых эритроцитов). По их количеству можно косвенно судить об активности костного мозга. В норме ретикулоцитоз составляет 0,2-1,2%, он достигает 1,5% при хронической кровопотере и 6-10% при гемолитических анемиях и падает почти до нуля при угнетении костного мозга — при апластических анемиях, лучевой болезни, острых лейкозах.Если анализ крови выполняется вручную (что рекомендуется в неясных случаях), то хороший лаборант может обратить внимание на аномальные формы эритроцита (так диагностируется микросфероцитоз, серповидно-клеточная анемия и ряд других заболеваний).
Иногда существенными для диагностики оказываются также и показатели крови, не связанные с эритроцитами. Так, снижение количества тромбоцитов позволяет предположить хроническую железодефицитную анемию на фоне повышенной кровоточивости, а если при этом снижены и лейкоциты — заставляет заподозрить апластическую анемию. Появление бластных клеток практически однозначно свидетельствует об остром лейкозе, а плазматических клеток — о миеломной болезни.
Кроме общего анализа крови, значение имеет также и биохимический. В нем можно выявить повышение билирубина, характерное для гемолитических анемий. При разных формах гемолитической анемии может быть более значительно повышен свободный или связанный билирубин. Для железодефицитной анемии характерно снижение сывороточного железа, для В12-дефицитной анемии — повышение. Кроме того, при железодефиците возрастает железосвязывающая способность крови.
Наиболее достоверно диагностировать различные заболевания крови, в том числе и анемии, позволяет стернальная пункция. При этом исследовании в верхней части грудины делают прокол специальной иглой (как правило, под местной анестезией) и берут несколько капель костного мозга. Анализ стернального пунктата позволяет достоверно исключить лейкоз или апластическую анемию, его рекомендуют делать при В12-дефицитных анемиях.
Профилактика и лечение железодефицитных анемий
Чтобы знать, как быстро понизить уровень билирубина в крови у человека, изначально нужно выяснить конкретную причину его повышения. Оптимальную методику лечения может назначить только врач, поскольку каждая из них имеет свои определенные показания.
Инфузионная терапия является основной методикой снижения билирубина в крови. Она предполагает внутривенное вливание дезинтоксикационных медикаментов и глюкозы, что способствует выведению билирубина и продуктов его распада из организма пациента. К данной действенной мере современные специалисты обычно прибегают при серьезных тяжелых состояниях.
Другой методикой можно отметить фототерапию, которая представляет собой облучение пациента специальными безвредными лампами. Токсичный непрямой билирубин разрушается под их воздействием, превращаясь в свою прямую простую форму, а затем без труда выводится из организма. Как правило, к такой фототерапии нередко прибегают, если необходимо быстро снизить уровень билирубина у младенцев. Для них эта мера является самой эффективной.
Когда причина повышения билирубина именно в серьезных нарушениях выведения желчи, то в большинстве случаев назначают определенные фармацевтические препараты, которые способствуют нормализации этого процесса. Другим способом можно отметить изменение повседневной диеты.
Рекомендуется помимо очищающих препаратов употреблять активированный уголь и особые гели, выводящие токсины. Необходимо снизить нагрузку на печень, что подразумевает исключение из рациона жареной и острой пищи, а также сладких газированных напитков.
Если повышение билирубина вызвано гепатитом, то в первую очередь назначают препараты, которые способны полноценно защитить печень пациента. Непосредственное лечение самого гепатита стимулирует снижение билирубина.
Узнайте больше:Признаки, симптомы и генотипы гепатита С, причины заражения
Лечение анемий так же разнообразно, как и их причины. Однако поскольку самая распространенная анемия — железодефицитная, то про ее лечение и профилактику имеет смысл поговорить подробнее.
Профилактика железодефицитной анемии требует прежде всего правильного и своевременного лечения заболеваний желудочно-кишечного тракта, а также миомы и других заболеваний женской репродуктивной сферы. Часто люди недооценивают опасность кровоточащего геморроя или долгих и обильных менструаций, а порой просто стесняются идти к врачу с таким «пустяком». Такое отношение к своему здоровью в корне неправильно.
В чем опасность, если показатели превышают норму
Билирубин как крайне токсичное соединение вызывает интоксикацию организма и нарушение функционирования важных органов. Самыми чувствительными в этом отношении считаются такни головного мозга. Все остальные системы (сердце, печень, почки) более устойчивы к его действию и длительное время способны функционировать в условиях повышенной концентрации билирубина. Все зависит от степени выраженности такого повышения, которое называют гипербилирубинемией.
В отношении конкретных цифр повышения билирубина крови можно отметить такие степени и закономерности:
- Незначительное превышение нормативного показателя. К такому виду гипербилирубинемии можно отнести повышение уровня общего билирубина до 50-70 мкмоль/л. Непосредственной угрозы жизни оно не несет, так как не вызывает тяжелой интоксикации и токсического поражения внутренних органов. Человек длительно может жить с таким билирубином, но обязательно нужно определить причины этого состояния;
- Выраженное повышение билирубина в крови. К таким цифрам можно отнести его концентрацию до 150-170 мкмоль/л. Подобные состояния опасны, но не критические. Длительное существование такой гипербилирубинемии вызывает выраженную интоксикацию, которая должна быть ликвидирована в ближайшее время;
- Тяжелая гипербилирубинемия. О ней говорят, когда уровень билирубина повышается до 300 мкмоль/л. При таких цифрах этого показателя существует непосредственная угроза жизни больного в связи с выраженной интоксикацией и нарушением функционирования внутренних органов;
- Крайне тяжелая гипербилирубинемия. Цифры билирубина, которые превышают 300 мкмоль/л не совместимы с жизнью. Если причина подобного повышения не будет устранена в течении нескольких дней, это приведет к гибели больного.
Важно помнить! Главным показателем билирубинового обмена в организме служит общий билирубин. Степень его повышения определяет опасность для жизни и здоровья человека. Показатели прямого и непрямого билирубина позволяют ориентировочно определиться с причиной отклонений от нормы!
Желтушность склер и кожи – главный симптом повышения билирубина

