Формулировка диагноза бронхиальная астма по мкб

При выставлении диагноза врач должен использовать классификацию бронхиальной астмы по нормативному документу МКБ-10.
Это обязательное требование заполнения медицинской документации. Единый код необходим для ведения статистики и облегчения коммуникации между врачами не только различных лечебных учреждений, но и разных стран.
Необходимость классификации бронхиальной астмы

Хроническое неизлечимое заболевание бронхиальная астма характеризуется приступами удушья, возникающими вследствие воспалительных процессов в бронхах. Они имеют в основном аллергическую, реже неаллергическую природу.
Единой классификации патологии, принятой во всем мире, не существует. Если рассматривать классификацию А. Д. Адо и П. К. Булатова (1968 г., СССР), то в ней выделено всего две формы заболевания: атопическая и инфекционно-аллергическая.
В Европе и США классификация основана на том, какими факторами вызывается приступ: внешними или внутренними.
Однако современная медицина выяснила, что круг причин, способствующих развитию заболевания, значительно шире. Болезнь может начаться, например, из-за сбоя в работе эндокринной системы или нервного перенапряжения.
Именно эти все факторы и виды астмы учитываются в МКБ-10, при классификации им присваиваются соответствующие коды.
Классификация используется при сборе статистической информации о болезнях, а также позволяет врачам из разных стран понимать друг друга.
Врач в любой стране может точно узнать диагноз, найти информацию о заболевании в иностранных источниках и подобрать правильное лечение с учетом опыта специалистов со всего мира.
Что такое МКБ-10
В конце двадцатого века для систематизации всех заболеваний стала применяться Международная классификация болезней (МКБ). С ее помощью врачи могут, опираясь на код заболевания, спрогнозировать течение болезни и назначить лечение.
При этом исключена ошибка из-за неправильной формулировки диагноза или его неточного перевода.
Предложил эту систему французский ученый и врач Ж. Бертильон. Всем патологиям, так же как и бронхиальной астме, в МКБ присвоен свой код.
У данной патологии он J45. В настоящее время используется 10-я версия этого документа. Отсюда и название МКБ-10.
Согласно международной классификации, бронхиальная астма — это воспалительное заболевание бронхов, основным симптомом которого является удушье.
Сведения о бронхиальной астме из МКБ-10

Важно знать, какое место в классификаторе занимает бронхиальная астма, МКБ-10 присваивает ей код J45. Под ним зашифровано несколько видов проявления заболевания.
БА не только по-разному проявляется у разных людей, но и первопричины ее появления различны.
Однако, согласно определению, данному в комментариях к коду бронхиальной астмы по МКБ-10, для болезни характерно состояние обструкции дыхательных путей. При этом оно должно быть обратимым.
БА чаще всего проявляется таким симптомом, как удушье. Кроме того, возможен сухой кашель, тяжесть в груди и одышка.
Классификация бронхиальной астмы по МКБ-10

Бронхиальная астма, код которой по МКБ-10 J45, имеет несколько разновидностей.
Именно поэтому для их различия выделяют дополнительные обозначения, позволяющие более точно описать вид, причину возникновения и стадии патологии.
Преимущественно аллергическая астма (j45.0)

Бронхиальная астма, первопричиной которой является аллергическая реакция организма, классифицируется по МКБ-10 как преимущественно аллергическая. Это заболевание, которое чаще всего диагностируется в детском возрасте.
Аллергическая (другое название — атопическая) бронхиальная астма имеет код по МКБ-10 J45.0. Для постановки диагноза следует определить, что является для больного аллергеном и провоцирует состояние удушья. Причем таких факторов может быть несколько.
Чаще всего приступы вызывают:
- Инфекционные аллергены. Это разнообразные микроорганизмы, попадающие в организм человека извне и вызывающие воспалительный процесс.
- Неинфекционные аллергены. К ним относятся различные провокаторы, такие как пыльца, пыль, краска, эфирные масла и прочее. Из-за некорректной работы иммунной системы развивается патология.
- Паразиты. Редко становятся причиной БА. После полноценного лечения, когда паразитов не остается, приступы удушья прекращаются.
Ранее аллергической астме присваивались разные коды, в зависимости от того, какой аллерген вызывает патологию. Но это лишь путало и затрудняло постановку диагноза. И только МКБ-10 был дан единый код, независимо от вида провокатора.
Неаллергическая астма (j45.1)

В соответствии с МКБ-10, кодом J45.1 обозначают неаллергическую форму бронхиальной астмы.
Эта форма патологии делится на 2 типа:
- Идиосинкратическая. В этом случае заболевание не связано с нарушениями в работе иммунной системы. Первые проявления часто принимают за простуду и назначают соответствующее лечение. Но со временем, когда приступы учащаются, а также начинает появляться одышка, диагноз становится очевидным. Болезнь протекает с чередованием обострений и ремиссий, которые могут длиться несколько месяцев.
- Эндогенная. Приступы связаны с изменением климатических условий (температура, влажность), наличием раздражителей в воздухе (сильные запахи) и прочими внешними факторами.
Смешанная астма (j45.8)

Данная форма бронхиальной астмы имеет код по МКБ-10 J45.8. Достаточно распространенный вид патологии.
Термин «смешанная форма» означает, что приступы удушья могут вызывать как факторы, перечисленные в описании бронхиальной астмы по МКБ-10 J45.0 (то есть причиной возникновения приступов является попадание аллергена в организм человека), так и раздражители эндогенной природы.
Неуточненный вид болезни (j45.9)

Если установить причину не удается, то заболеванию присваивается код J45.9, обозначающий неуточненную бронхиальную астму по МКБ-10. Очень часто этот вид диагностируется у людей в возрасте, которые длительное время игнорировали свои симптомы и не обращались к врачу.
В этом случае диагноз звучит как: «поздно проявившаяся». Если же причину приступов не удается установить у ребенка, врач ставит диагноз «астматический бронхит», в соответствии с МКБ-10.
Несмотря на то что астма изучается давно, и описаны многие возможные разновидности, неуточненный вид заболевания все-таки встречается. В этом случае нельзя точно определить причину приступов.
Астматический статус (j46)

Также следует выделить тяжелое осложнение астмы, получившее код по МКБ-10 J46, – астматический статус. Это продолжительный, не купирующийся привычными медикаментами приступ бронхиальной астмы, который сопровождается интенсивным выделением густой мокроты и развитием отека бронхиол.
Данное состояние вынесено в МКБ в отдельный раздел, так как оно не является самостоятельной патологией и читается острой формой тяжелой астмы.
В заключение
Все заболевания имеют свой код по МКБ-10, и бронхиальная астма не исключение. Согласно классификатору выделяется несколько разных ее форм. Причем это деление зависит в основном от первопричины заболевания.
Благодаря международному классификатору болезней врачи могут обмениваться опытом и назначать наиболее эффективное лечение, учитывая достижения специалистов из разных стран.
Степень | Клинические симптомы до лечения | Функция легких |
Интермиттирующая | Симптомы реже 1раза в неделю, Обострения кратковременные ночные симптомы <2 раз в месяц | ОФВ 1 или ПСВ> 80% от должных значений. Вариабельность ПСВ или ОФВ1 менее |
Легкая персисти- рующая | Симптомы чаще 1 раза в неделю, но реже Обострения могут нарушать активность Ночные симптомы чаще 2 раз в месяц | ОФВ1 или ПСВ>80% от должных значений, |
Персистирующая средней тяжести | Симптомы ежедневно Обострения могут нарушать активность Ночные симптомы более 1 раза в неделю Ежедневный прием ингаляционных Обострение астмы 1-2 раза в неделю. | ОФВ1 или ПСВ 60-80% от должных значений. |
Тяжелая персистирующая | Симптомы ежедневно Частые обострения. Частые ночные симптомы БА Ограничение физической активности | ОФВ1 или ПСВ <60% от должных значений. |
Классификация по уровню контроля бронхиальной астмы (gina, 2006 г.)
Характеристики | Контролируемая | Частично (любое проявление | Неконтролируемая |
Дневные симптомы | Отсутствуют или ≤2 эпизодов в неделю | >2 эпизодов в неделю | Наличие |
Ограничение активности | Отсутствует | Любые | |
Ночные симптомы/ пробуждения | Отсутствуют | Любые | |
Потребность в препаратах неотложной помощи | Отсутствует или ≤2 эпизодов в неделю | >2 эпизодов в неделю | |
Функция легких (ПСВ или ОФВ1) | Нормальная | < 80% от должного значения или от | |
Обострения | Отсутствуют | 1 или более обострений в год * | 1 в течение любой недели ** |
* — каждое обострение тебует
пересмотра поддерживающей терапии и
оценки её адекватности
** — По определению, неделя с обострениями
– это неделя неконтролируемой БА.
Формулировка
диагноза “бронхиальная астма” включает:
Факт наличия
астмы:Этиология:
Степень тяжести
Фаза болезни:
обострение; ремиссия.Уровень контроля
БА
Примеры формулировки диагноза:
Бронхиальная
астма, персистирующая, средней степени
тяжести, обострение.
Сенсибилизация
к домашней пыли. Неконтролируемая.
Бронхиальная
астма, тяжелая персистирующая, обострение,
неконтролируемая.Бронхиальная
астма, сенсибилизация к пыльце деревьев,
средней степени
тяжести,
сезонное обострение, контролируемая.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Справочник болезней
«Не будь первым, кто испытывает новое, и последним, кто отстаивает старое»
ОПРЕДЕЛЕНИЕ
Гетерогенное заболевание, которое характеризуется хроническим воспалением дыхательных путей и диагностируется по респираторным симптомам свистящего дыхания, одышки, стеснения в груди или кашля, вариабельных по длительности и интенсивности, в сочетании с лабильной экспираторной обструкцией дыхательных путей (GINA).
Частота встречаемости триггеров при астме
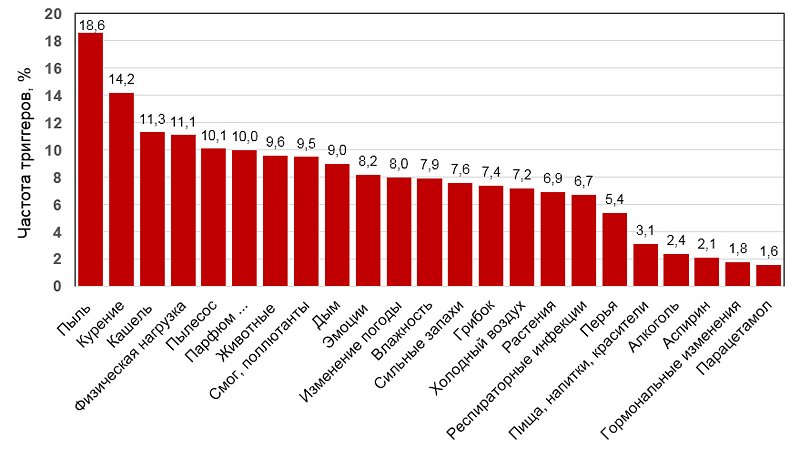
Price D, et al. J Asthma. 2014;51:127–35.
ТРИГГЕРЫ АСТМЫ
• Домашние аллергены: клещи, тараканы, животные, грибы.
• Средовые аллергены: пыльца растения.
• Профессиональные сенситизаторы: пищевая промышленность, медицина …
• Курение табака.
• Воздушные поллютанты: озон, нитрата оксид.
• Физическая нагрузка, смех, холодный воздух.
• Желудочно-пищеводный рефлюкс.
• Лекарства: бета-блокаторы, ингибиторы циклооксигеназы-1 (аспирин, нестероидные противовоспалительные препараты).
Пыльца растений
Dartmouth Electron Microscope Facility.
КЛИНИКА ВАРИАБЕЛЬНЫХ РЕСПИРАТОРНЫХ СИМПТОМОВ
• Эпизоды одышки, свистящего дыхания, стеснения в груди, кашля.
• Обычно более одного вида симптомов.
• Варьируют по времени и интенсивности.
• Ухудшение ночью, при пробуждении.
• Провокация физической нагрузкой, смехом, аллергенами, холодным воздухом, нестероидными противовоспалительными препаратами (НПВП).
• Появление или ухудшение симптомов при вирусной инфекции.
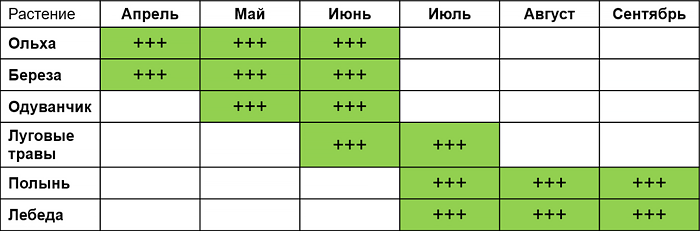
КАЛЕНДАРЬ ЦВЕТЕНИЯ РАСТЕНИЙ
ВОСПАЛЕНИЕ 2 ТИПА
• ~50% тяжелой астмы.
• Аллергическая астма.
• Аспирин-индуцированная респираторная болезнь.
• Интерлейкины IL-4, IL-5, IL-13.
• Эозинофилия крови ≥0.15•109/л.
• Эозинофилия мокроты ≥2%.
• Лечение: анти-IgE (омализумаб), анти-IL5 (бенрализумаб, меполизумаб, реслизумаб), анти-IL4 (дупилумаб).
Число обострений астмы и погода
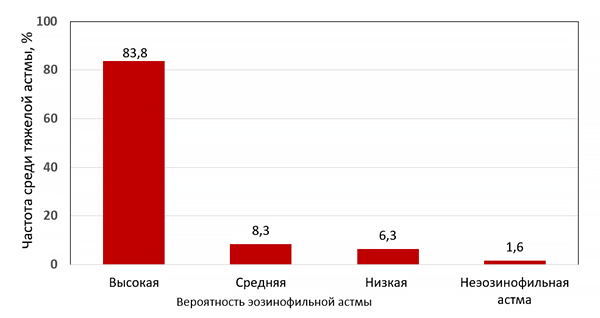
Andrew E, et al. BMJ. 2017;359.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Спирометрия.
• Рентгенография грудной клетки.
• Кожные аллергологические тесты (prick-test), IgE специфический.
• Эозинофилы мокроты (при тяжелой астме, ERS/ATS).
Спирометрия
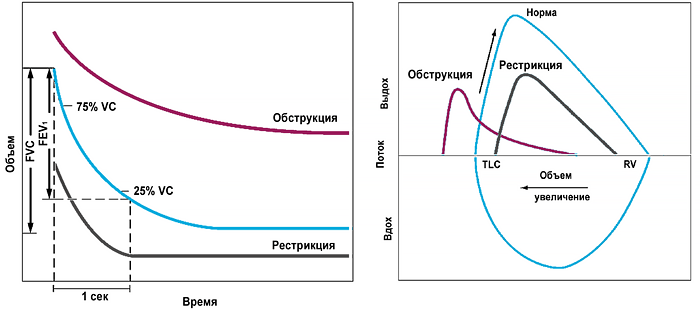
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ
Этиология
• Алергическая.
• Неаллергическая.
• Аспирин-индуцированная респираторная болезнь.
• Профессиональная.
• Астма-ХОБЛ синдром.
Уровень контроля
• Критерии контроля: дневные симптомы >2/нед, сальбутамол >2/нед, ночные симптомы, ограничение активности.
• Контролируемая: нет критериев.
• Частично контролируемая: 1–2 критерия.
• Неконтролируемая: 3–4 критерия.
Обострение
• Легкое.
• Cредней тяжести.
• Тяжелоe.
ВАРИАБЕЛЬНАЯ БРОНХИАЛЬНАЯ ОБСТРУКЦИЯ (GINA)
• ОФВ1 (FEV1) <80% хотя бы однажды, подтвержденное снижением ОФВ1/ФЖЕЛ<75%.
• Прирост ОФВ1 >12% (+200 мл) через 10–15 мин после ингаляции 200–400 мкг сальбутамола (если прирост меньше рассмотреть альтернативный диагноз или тяжелая астма).
• Снижение ОФВ1 >20% на дозу метахолина <4 мг/мл (если ≥4 мг/мл рассмотреть альтернативный диагноз).
• Суточная вариативность ПСВ (PEF) >10% 2 раза в день в течение 2 нед. Расчет: среднее за неделю (ПСВmax – ПСВmin)/ ((ПСВmax – ПСВmin)/2).
• Вариации ОФВ1 >12% (+200 мл) между визитами вне респираторной инфекции (менее надежно).
• Прирост ОФВ1 >12% (+200 мл) или ПСВ >20% после 4 нед противовоспалительного лечения.
Ответ на бронходилататор
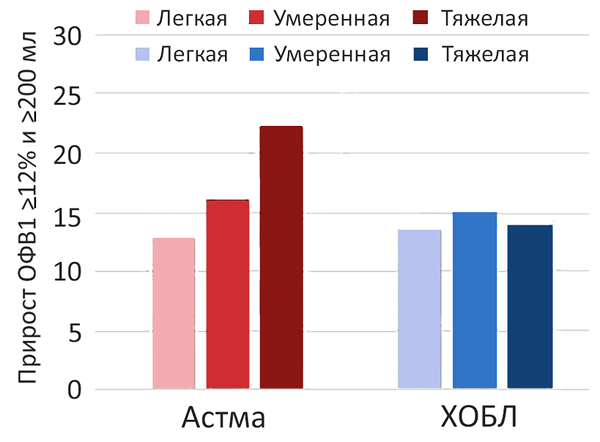
Janson C, et al. Eur Respir J. 2019;3:1900561.
ФОРМУЛИРОВКА ДИАГНОЗА
Ds: Бронхиальная астма аллергическая (полынь, береза), частично контролируемая, обострение. Аллергический ринит, конъюнктивит. [J45.0]
Ds: Бронхиальная астма, неконтролируемая, тяжелое обострение. [J46]
Фоновый Ds: Гастроэзофагеальная рефлюксная болезнь, неэрозивная форма.
Ds: Бронхиальная астма аспирин-индуцированная, частично контролируемая. [J45.1]
Сопутствующий Ds: ИБС: стабильная стенокардия III ФК. Пароксизмальная фибрилляция предсердий, EHRA 2б. ХСН II ФК.
Ds: Астма-ХОБЛ синдром. [J44.8]
ОБРАТИМЫЕ ФАКТОРЫ РИСКА ОБОСТРЕНИЯ АСТМЫ
• Неконтролируемые симптомы астмы.
• Высокие дозы сальбутамола (смертность повышена если >200 доз в мес).
• Неадекватная доза кортикостероидов: плохая приверженность, неадекватная техника ингаляции.
• Низкий ОФВ1: <60%.
• Выраженные психические расстройства или социоэкономические проблемы.
• Экспозиция курения, аллергенов.
• Коморбидность: ожирение, риносинусит, пищевая аллергия.
• Эозинофилия в мокроте или крови.
• Беременность.
Эффективность белья против клещей
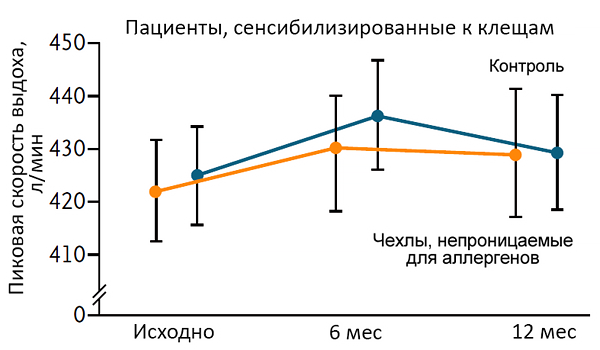
Woodcock A, et al. N Engl J Med. 2003;349:225–36.
ЛЕЧЕНИЕ АСТМЫ
• Устранение аллергенов, триггеров.
• Отказ от курения.
• Снижение массы тела.
• Дыхательные упражнения.
• Регулярные физические нагрузки.
• Контроль депрессии, тревоги, стресса.
• Сублингвальная иммунотерапия при аллергическом рините и сенсибилизации к клещам домашней пыли с персистирующей астмой, несмотря на ИКС.
• Десенсибилизацация аспирином.
• Вакцинация против гриппа (тяжелая астма, пожилые).
• Противовоспалительные препараты: кортикостероиды, модификаторы лейкотриенов (зафирлукаст, монтелукаст), анти-IgE, анти-IL5, анти-IL4.
• Бронходилататоры пролонгированные: бета2-агонисты (салметерол, формотерол), холинолитики.
• Бронхиальная термопластика.
Терапия астмы, основанная на контроле (GINA, 2019)
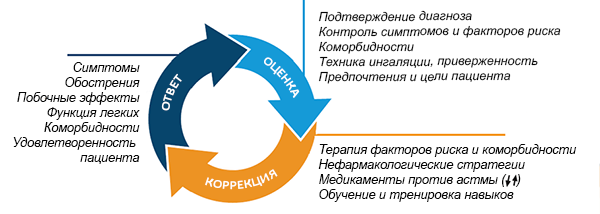
Global Strategy for Asthma Management and Prevention 2019.
ИНГАЛИРУЕМЫЕ КОНТРОЛЛЕРЫ
Кортикостероид
• Беклометазон: 100–200, 200–400, >400 мкг/сут в 2 приема.
• Будесонид [пульмикорт]: 200–400, 400–800, >800 мкг/сут в 2 приема.
• Флутиказона пропионат [фликсотид]: 100–250, 250–500, >500 мкг/сут в 2 приема.
Кортикостероид + бета2-агонист
• Будесонид/формотерол: 80–160/4.5, 320/9 [симбикорт], 200–400/12 [форадил комби] мкг 2 раза.
• Флутиказона флуорат/вилантерол [релвар]: 100–200/25–50 мкг однократно.
• Флутиказона пропионат/салметерол [серетид]: 50–125–250–500/25–50 мкг 2 раза.
Терапия легкой/умеренной астмы (PRACTICAL)
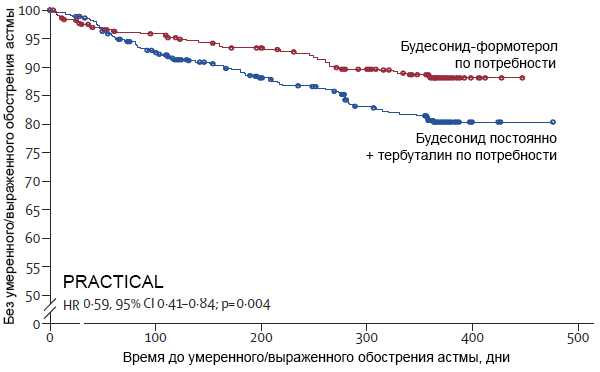
Hardy J, et al. The Lancet. 2019;10202:919–28.
СТУПЕНЧАТЫЙ КОНТРОЛЬ СИМПТОМОВ (GINA, 2019)
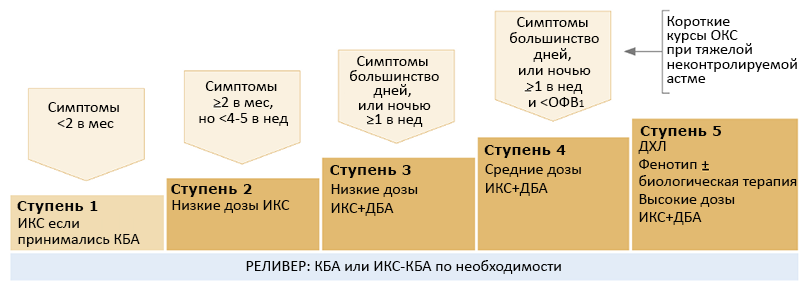
АЛР — антагонисты лейкотриеновых рецепторов, ДБА — длинные бета2-агонисты, ИКС — ингалируемые кортикостероиды, КБА — короткие бета2-агонисты, ОКС — оральные кортикостероиды.
СТУПЕНЧАТАЯ ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ АСТМЫ (GINA)
1 ступень
• ИКС-формотерол в низких дозах.
2 ступень
• ИКС (беклометазон 50–100 мкг 2 раза) в низких дозах.
• ИКС-формотерол в низких дозах по необходимости.
3 ступень
• ИКС-пролонгированные бета2-агонисты в низких дозах (будесонид-формотерол 80–160/4.5 мкг, флутиказона пропионат-салметерол 50/25 мкг 2 раза).
• ИКС в средних дозах (беклометазон 100–200 2 раза).
4 ступень
• ИКС-пролонгированные бета2-агонисты в средних дозах (будесонид-формотерол 320/9 мкг, флутиказон-салметерол 125–250/25 мкг 2 раза).
• ИКС в высоких дозах (беклометазон >200 мкг 2 раза).
• ± Тиотропиум (5 мкг однократно [спирива респимат]).
5 ступень
• ИКС-пролонгированные бета2-агонисты в высоких дозах.
• + Тиотропиум, анти-IgE, анти-IL5, анти-IL4.
• + Преднизолон ≤7.5 мг/сут.
Плацебо эффект при астме
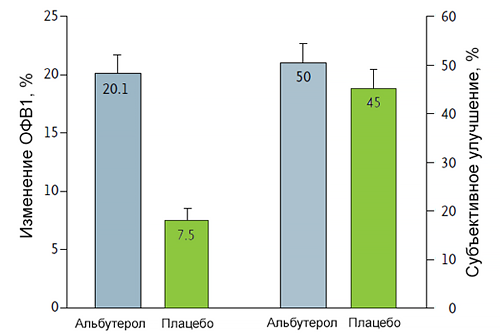
Wechsler M, et al. New Engl J Med. 2011;365:119–26.
САМОЛЕЧЕНИЕ УХУДШЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
• Повышение частоты использования сальбутамола (+ спейсер).
• Учащение приема сальбутамола или снижение PEF >20% в течение >2 сут требует увеличение дозы контроллеров.
• Удвоение дозы ингалируемых кортикостероидов.
• Повышение дозы комбинированных препаратов (максимальная доза формотерола 72 мкг/сут).
• Преднизолон 50 мг/сут однократно 5–7 дней, отменять сразу.
Опасность монотерапии бета-агонистами
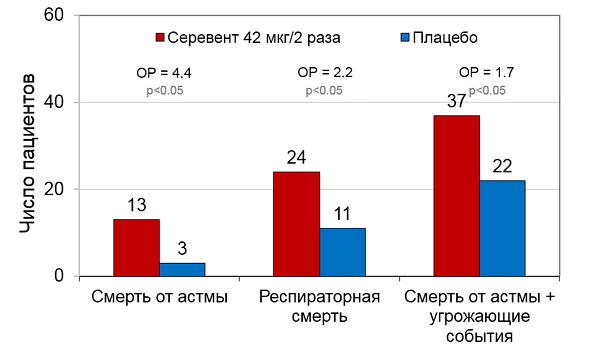
SMART. Chest 2006;129:15–26.
КРИТЕРИИ ТЯЖЕСТИ ОБОСТРЕНИЯ (GINA)
Легкое обострение
• Одышка при ходьбе, разговор предложениями, свистящее дыхание умеренное на выдохе, могут лежать.
• Пульс <100/мин, >20 дыханий в мин, PEF >80%, SpO2 >95%.
Умеренное обострение
• Одышка при разговоре, разговор фразами, свистящее дыхание громкое, предпочитают сидеть.
• Пульс 100–120/мин, >20 дыханий в мин, PEF 50–80%, SpO2 90–95%.
Тяжелое обострение
• Одышка в покое, разговор словами, свистящее дыхание громкое, ортопноэ, используют вспомогательные мышцы, возбуждение.
• Пульс >120/мин, >30 дыханий в мин, PEF <50% (<100 мл/мин), SpO2 <90%.
Угроза остановки дыхания
• Отсутствие свистов, слабые дыхательные усилия, цианоз, оглушенность, брадикардия, аритмии.
• PEF <33%, SpO2 <90%.
Бронхиальная термопластика при рефрактерной астме

До и после термопластики. d’Hooghe J, et al. Pharmacology&Therapeutics. 2017.
ЛЕЧЕНИЕ ОБОСТРЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
Амбулаторное лечение
• Сальбутамол через дозированный ингалятор 4–10 вдохов каждые 20 мин первый час, далее от 4–10 вдохов каждые 3–4 ч до 6–10 вдохов каждые 1–2 ч (через спейсер экономнее небулайзера).
• Сальбутамол через небулайзер: 2.5–5 мг каждые 20 мин 3 дозы, затем 2.5–10 мг через 1–4 ч по необходимости или 10–15 мг/ч постоянно.
• Преднизолон 50 мг/сут однократно 5–7 дней.
• Кислород, поддерживая SpO2 93–95%.
Стационарное лечение
• Сальбутамбол + ипратропиум: через небулайзер: 0.5 мг каждые 20 мин до 3 доз, далее по необходимости или через дозированный ингалятор 8 вдохов каждые 20 мин до 3 ч.
• Магнезия внутривенно: 2 г за 20 мин.
• Искусственная вентиляция легких.