Формулировка диагноза атеросклероз сосудов
Ишемическая болезнь сердца является не нозологической единицей, а групповым понятием, включающим различные варианты стенокардии, инфаркта миокарда, кардиосклероза и др. Использование термина «ИБС» или «ХИБС» в начале рубрики основного заболевания является неверным. В клиническом и патологоанатомическом диагнозе на первом месте в рубрике основного заболевания должна быть указана нозологическая единица, подлежащая кодированию по МКБ-10 (острый или повторный инфаркт миокарда, крупноочаговый кардиосклероз и т.п.).
Ишемические повреждения миокарда (инфаркт миокарда) и их исходы, (кардиосклероз), вызванные воспалительными заболеваниями коронарных артерий и миокардитами, пороками развития сердца и его сосудов, тромбоэмболическими осложнениями других заболеваний (например, инфекционного или ревматического эндокардитов), травмами, новообразованиями сердца или метастазами опухолей не относятся к группе ИБС. В таких случаях в качестве основного выступает заболевание, послужившее причиной патологии сердца.
В МКБ-10 предусмотрена рубрика «Внезапная сердечная смерть». Это групповое понятие, включающее нозологические единицы из групп ИБС, кардиомиопатий, миокардитов, пороков развития сердца и сосудов, синдромы Вольфа-Паркинсона-Уайта, Бругада, удлинения интервала Q-T и др. Самой частой разновидностью внезапной сердечной смерти является внезапная коронарная смерть (ранее – «острая коронарная недостаточность»). Рубрику «Внезапная сердечная смерть» следует использовать в патологоанатомическом диагнозе в крайне редких случаях, когда характер патологического процесса (заболевания) и соответствующего морфологического субстрата, лежащего в основе поражения сердца, не удается установить, при стопроцентном исключении насильственного характера смерти.
Термины «атеросклероз», «общий атеросклероз», «атеросклероз аорты и крупных артерий» без уточнения поражения конкретных артерий не могут фигурировать и в клиническом и в патологоанатомическом диагнозе. Атеросклероз аорты, почечных артерий и артерий нижних конечностей может быть основным заболеванием при наличии его смертельных осложнений (разрыв аневризмы, гангрена и др.).
При ишемических поражениях сердца, головного мозга, кишечника, обусловленных атеросклерозом, последний не следует представлять в диагнозе как фоновое заболевание. Так как атеросклероз артерий сердца, головного мозга и кишечника выделен в качестве самостоятельной нозологии, он вносится в рубрику «основное заболевание» после ведущей нозологической формы. При артериальной гипертензии и сахарном диабете, если это доказано клинически и морфологически, атеросклероз может быть проявлением этих болезней (макроангиопатия).
В случаях смерти от одной из форм ишемической болезни сердца или цереброваскулярных болезней, сахарный диабет и гипертоническая болезнь, как правило, выступают в качестве фоновых заболеваний.
В качестве основного заболевания гипертоническая болезнь может выступать в случае смерти от почечной недостаточности, обусловленной нефросклерозом или смерти от сердечной недостаточности вследствие диффузного кардиосклероза.
Требования к оформлению диагноза при цереброваскулярных болезнях подобны таковым при ИБС. Из группы цереброваскулярных болезней исключают патологические процессы в ЦНС, обусловленные: различного рода васкулитами, тромбоэмболическими осложнениями эндокардитов, атеросклероза аорты, травмой, опухолями и пр. По сути, в подавляющем большинстве случаев под цереброваскулярными заболеваниями подразумевают церебральный атеросклероз и гипертоническую болезнь. К ним также относят нарушения мозгового кровообращения, развившиеся в результате разрывов аневризм или мальформаций сосудов головного мозга. В этих случаях в качестве основного заболевания чаще выступают «ишемический инфаркт головного мозга» или «внутримозговое кровоизлияние». Атеросклероз церебральных артерий, остаточные явления после нарушений мозгового кровообращения также вносятся в рубрику основного заболевания.
Примеры оформления клинических и патологоанатомических диагнозов при болезнях системы кровообращения.
1. Комбинированное основное заболевание:
Основное заболевание: Острый трансмуральный инфаркт миокарда задней и боковой стенок левого желудочка (дата).
Фоновое заболевание: Гипертоническая болезнь III ст., риск 4.
Осложнения основного заболевания: Кардиогенный шок (полная характеристика).
Сопутствующие заболевания: Хронический панкреатит. Атеросклероз аорты.
2. Основное заболевание: Внезапная коронарная смерть: очаги неравномерного кровенаполнения миокарда; жидкая кровь в полостях сердца и просвете аорты. Стенозирующий атеросклероз артерий сердца.
Осложнения. Асистолия. Мелкоточечные кровоизлияния под эпикардом и плеврой. Острое общее венозное полнокровие. Отек легких и головного мозга.
Сопутствующие заболевания: Хронический калькулезный холецистит в стадии ремиссии.
3. Комбинированное основное заболевание:
Основное заболевание: Внутримозговое кровоизлияние (дата) в бассейне левой средней мозговой артерии, с правосторонней гемиплегией, с сенсомоторной афазией. Церебральный атеросклероз.
Фоновое заболевание: Гипертоническая болезнь III ст., риск 4.
Осложнения основного заболевания: Отек головного мозга, ствола.
Сопутствующие заболевания: Хронический атрофический гастрит.
Дата добавления: 2015-02-27; просмотров: 5062; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 9082 — | 7692 — или читать все…
Читайте также:
Источник
Атеросклероз это изменение кровеносных сосудов, которое развивается на протяжении многих лет и сначала протекает незаметно. Стенки сосудов обызвествляются, теряют свою эластичность, и прогрессирует сужение диаметра сосуда. Следствие: Кровь не может больше беспрепятственно течь по сосудам.
Как возникает атеросклероз?
Обызвествление артерий является естественным процессом старения. Липиды крови и белые кровяные тельца (лейкоциты) концентрируются возле стенки сосуда. Эти отложения называются (атеросклеротическими) бляшками. Следующие факторы риска способствуют образованию бляшек, вследствие чего оно может возникнуть уже в раннем возрасте:
- Повышенный уровень холестерина
- Повышенное артериальное давление (гипертония)
- Диабет 1-го типа
- Диабет 2-го типа
- Курение
- Избыточный вес
Наряду с этими основными факторами риска имеются также и другие факторы риска: наследственная предрасположенность, недостаток физической активности, стресс, изменение факторов свертывания крови (гиперфибриногенемия) и повышение уровня определенных липидов крови (липопротеина а). Вероятность возникновения атеросклероза особенно возрастает в тех случаях, когда имеют место несколько из этих факторов.
Какие симптомы возникают при атеросклерозе?
Длительное время атеросклероз не вызывает никаких симптомов. Только тогда, когда вследствие образования бляшек значительно уменьшается диаметр сосуда или в области бляшки образуется сгусток крови (тромб), появляются симптомы. В зависимости от того, в каких сосудах возникают изменения, могут возникать следующие симптомы:
Обызвествление артерий в области сердца проявляется в виде коронарной недостаточности (грудная жаба). Если один из сосудов закупоривается полностью, происходит инфаркт сердца и, как следствие, развивается сердечная слабость (сердечная недостаточность).
Обызвествление артерий ног ведет к появлению болей, сначала только после больших физических нагрузок, а позже и при ходьбе на короткие дистанции (хромота перемежающаяся (Сlaudicatio intermittens) или «табачная гангрена» или «болезнь витрины» (облитерирующий склероз периферических артерий)) или даже в состоянии покоя.
Обызвествление артерий таза у мужчин зачастую ведет к импотенции.
Обызвествление артерий головного мозга сначала ведет к снижению кровотока. Если сосуд закупоривается полностью, это ведет к инсультам (апоплексиям). Следствием инсульта может быть, в том числе, односторонний паралич больного.
Обызвествление артерий почек вызывает, как правило, повышение давления и может привести к почечной недостаточности.
Какие исследования необходимы для постановки диагноза?
История болезни пациента (анамнез) помогает врачу обнаружить первые признаки заболевания, а также дает информацию о локализации сужения сосуда. Сначала устанавливаются факторы риска, которые ведут к атеросклерозу. При помощи лабораторных исследований можно, например, обнаружить повышенный уровень холестерина или сахарный диабет.
Дополнительно измеряется артериальное давление. Сужение кровеносных сосудов может быть визуализировано при помощи контрастного вещества или рентгенологического исследования (ангиография, катетеризация сердца) или же при помощи ультразвука (допплеровское ультразвуковое исследование).
Как лечится атеросклероз?
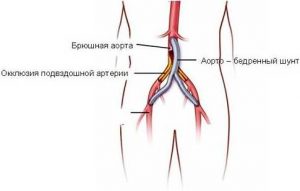
Так как уже имеющееся обызвествление артерий не поддается медикаментозному лечению, особое значение имеет профилактика. Серьезные обызвествления артерий могут лечиться хирургическим методом, путем проведения баллонного расширения или шунтирования.
Для профилактики атеросклероза важно исключить такие факторы риска, как курение или избыточный вес.
Прогноз
Прогрессирование заболевания зависит от факторов риска. Путем исключения факторов риска можно предотвратить как прогрессирование, так и возникновение сопутствующих заболеваний, таких как инфаркт сердца. По поводу того, возможно ли рассасывание (атеросклеротических) бляшек, еще ведутся дискуссии. Однако возможность стабилизации бляшек при помощи современных медикаментов (статины, ингибиторы АПФ (ангиотензинпревращающего фермента) и т.д.) однозначно доказана.
Источник
№№ п/п | Признаки | Атеросклероз | Эндартериит |
Клинические | |||
1. | Начало | Обычно | Обычно |
2. | Болевой | Симптом | Симптом |
3. | Охлаждение, | Редко | Часто |
4. | Сопутствующие | Часто | Редко |
5. | Сахарный | Приблизительно | Обычно |
6. | Гиперхолестеринемия | Приблизительно | Редко |
7. | Отсутствие | Отсутствует | Отсутствует |
8. | Отсутствие | Отсутствует | Отсутствует |
9. | Характер | Преобладающее | Нередкое |
10 | Окклюзирующий | Проксимальный, | Дистальный, |
11. | Сосудистый | Часто | Редко |
12. | Острый | Часто | Реже |
13. | Клиническое | Относительно | Более |
Ангиографические | |||
14. | Равномерно | Не | Как |
15. | Неравномерная | Часто | Не |
16. | Симптом | Часто | Не |
17. | Сегментарная | Часто | Обычно |
18. | Окклюзия | Крайне | Определяется |
19. | Кальциноз | Часто | Редко |
4. Формулирование клинического диагноза:
При
формулировании клинического диагноза
указывают 1)
основной
диагноз, 2)
осложнение
основного заболевания,
3)
сопутствующую
патологию
( п. п. 2 и 3 – при наличии таковых).
Пример формулирования
клинического диагноза:
1)
Основной
— Облитерирующий атеросклероз сосудов
нижних конечностей, атеросклеротическая
окклюзия правой поверхностной бедренной
артерии, левой подколенной артерии,
хроническая ишемия нижних конечностей
IIБ степени справа, IIIА степени слева;
2)
осложнение
– острый тромбоз левой подколенной
артерии, острая ишемия III
степени;
3)
сопутствующий
– ИБС,
коронарокардиосклероз, гипертоническая
болезнь IIB
ст.
Лечение
больных ХОЗАК.
5.1.
Выбор лечебной тактики определяется
характером поражения (этиологией,
морфологическими особенностями), стадией
заболевания, возрастом и общим состоянием
больного, наличием сопутствующих
заболеваний.
Консервативные
методы лечения применяются при всех
формах окклюзирующих заболеваний в
начальной стадии — при I-II стадиях
хронической ишемии, при отказе больного
от операции, при отсутствии условий для
выполнения операции, а также при крайне
тяжелом общем состоянии пациента.
5.2.
Консервативная терапия.
Должна быть комплексной, направленной
на разные звенья патогенеза и устранение
симптомов заболевания. Основные ее
задачи:
профилактика
прогрессирования основного заболевания;ликвидация
влияния неблагоприятных факторов
(факторов риска — курение, охлаждение,
стрессов и др.);ликвидация
ангиоспазма;стимуляция
развития коллатерального кровообращения;нормализация
нейротрофических и обменных процессов
в тканях пораженной конечности;улучшение
микроциркуляции и реологических свойств
крови;нормализация
расстройств системы гемостаза;симптоматичное
лечение.
Больным
рекомендуют питание с низким содержимым
холестерина
Для
профилактики прогрессирования
атеросклеротического процесса —
применение гиполипидемических и
противосклеротических препаратов
(липокаин, метионин, липостабил, линетол
(конопляное масло), мисклерон, диоспонин,
продектин, аскорбиновая кислота, йодистые
препараты).
В
последние годы для профилактики и
лечения атеросклероза, в т.ч. при
атеросклеротических поражениях артерий
конечностей, рекомендуется применения
статинов
(симвастатина, аторвастатина, др.),
которые имеют выраженные антиатерогенные
свойства – ингибируют синтез холестерина,
имеют липидоснижающий эффект, обладают
важными «плейотропными» эффектами —
уменьшают системное воспаление, улучшают
функцию эндотелия сосудов, имеют
антитромботическое действие. Все это
предопределяет снижение уровня
холестерина, стабилизирует
атеросклеротическую бляшку, существенным
образом уменьшает системное и местное
воспаление стенки сосудов.
Ликвидация
ангиоспазма и стимуляция развития
коллатерального кровообращения
в ишемизированной конечности достигается
медикаментозными, физиотерапевтическими
и бальнеологическими средствами:
1)
применение новокаиновых блокад
(паранефральная, симпатическая,
экстрадуральная ирригационная (введение
2-3 раза в сутки на протяжении 2-3 недель
по катетеру смеси с 25 мл 0,25% раствора
новокаина, 0,3 % раствора дикаина 2 мл.,
витамин В1
1 мл, 2-3 мл 96
спирта), которые прерывают поток
патологических импульсов и влияют на
трофическую функцию нервной системы и
капиллярный кровоток;
2)
введение раствора новокаина внутривенно
капельно (20-30 мл 0,5% раствора) и
внутриартериально (по методу Еланского
— 1 % раствор новокаина 10 мл + 1 мл 1 % раствора
морфия каждый день или через день до
8-10 раз; за методом Вишневского — 100-150 мл
раствора Рингера + 25 мл 0,25 % раствора
новокаина + 5000-10000 ед. гепарина + 3 мл
1 % раствора метиленовой сини + 0,2 мл
ацетилхолина + 4 мл но-шпы 1 раз в 3-4 дня
до 6-10 введений);
3)
введение вазодилататоров 3-х групп: а)
миотропного действия ( но-шпа, папаверин,
никошпан, никоверин, галидор и др.), б)
действующих в области периферических
холинореактивных систем — через
вегетативную нервную систему (бупатол,
мидокалм, андекалин, каликреин-депо,
дельминал, дипрофен, спазмолитин,
никотиновая кислота и др.). в)
ганглиоблокирующего действия (блокирующие
Н-холинореактивные системы вегетативных
узлов) — бензогексоний, пентамин, димеколин
и др.; необходимо помнить, что при
начальных стадиях заболевания эффективны
все 3 группы спазмолитиков, а в IV стадии
— только 1-й группы, потому что препараты
2-й и 3-й групп усиливают атонию
капилляров, увеличивая нарушение
кровообращения в пораженной конечности.
Нормализация
нейротрофических и обменных процессов
в тканях пораженной конечности–
применение комплекса витаминов (В1,
В6, В15,
Е, РР).
Препараты
солкосерил и
актовегин —
активизируют окислительные процессы
в тканях, содействуют восстановлению
репаративных свойств тканей, влияют на
обменно-трофическую функцию тканей
даже в условиях ослабленного кровотока
(вводятся внутриартериально по 8мл,
внутривенно по 6-20 мл на 250 мл физраствора
или раствора глюкозы, внутримышечно по
4 мл на курс лечения в количестве 20-25
введений).
Улучшение
микроциркуляции
и реологических свойств крови
достигается применением гемокорректоров
— препаратов низкомолекулярного декстрана
(реополиглюкина, реомакродекса,
желатиноля, реоглюмана) и производного
поливинилпирролидона (гемодеза), которые
улучшают текучесть крови, уменьшая ее
вязкость за счет гемодилюции, уменьшают
клеточную агрегацию, препятствуют
внутрисосудистому тромбозу (создают
отрицательно заряженный мономолекулярный
слой, отталкивающий отрицательно
заряженные форменные элементы крови,
тромбин, фибрин), увеличивают ОЦК,
повышая коллоидно-осмотическое давление
и содействуя переходу интерстициальной
жидкости в сосудистое русло).
Нормализация
гемокоагуляции
(при ее повышении) осуществляется
применением антикоагулянтов прямого
(гепаринов) и непрямого (пелентан,
фенилин, синкумар, варфарин и др.)
действия, а также, дезагрегантов
(ацетилсалициловая кислота, трентал,
сермион, дипиридамол).
Необходимо
отметить эффективность длительных
внутриартериальных инфузий
многокомпонентными инфузионными
смесями, которые включают вышеперечисленные
лекарственные препараты, с помощью
специальных аппаратов («Капель» и др.)
путем катетеризации бедренной артерии
или ее ветвей (a. еpigastrica superior и др.),
методом регионарной перфузии. Состав
инфузата по А.А.Шалимову: физраствор,
реополиглюкин, гепарин, никотиновая
кислота, АТФ, витамины С, В1,
В6,
0,25% раствор новокаина, обезболивающие
средства, через каждые 6 часов по 2 мл
но-шпы, антибиотики, кортикостероидные
гормоны (преднизолон по 10-15 мг на сутки
4-6 дней, потом по 5 мг 4-5 дней), димедрол
или пипольфен.
Физиотерапевтическое
лечение — тока
Бернара, УВЧ, электрофорез с новокаином
и спазмолитиками, а также баротерапия
в камере Кравченко и электроимпульсная
баротерапия в камере Шмидта, ГБО.
Симптоматичное
лечение направлено на устранение
болевого синдрома, воспалительных
явлений, борьба с инфекцией, стимуляция
заживления трофических язв и т.п.
Соседние файлы в папке хирургия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник