Флюдитек при обструктивном бронхите у детей
Комментарии
Балясинская Г.Л., Тимаков Е.Ю.
Кафедра болезней уха, горла и носа педиатрического факультета РГМУ, Москва. Заведующий кафедрой, профессор М.Р. Богомильский.
По данным разных авторов примерно 20-25 % бронхитов у детей протекают как острые обструктивные бронхиты (ООБ), что существенно выше, чем у взрослых [8]. При этом обструктивные состояния на фоне респираторной вирусной инфекции регистрируются у 10-30% младенцев[1,4].
Особенно велика частота ООБ как проявления ОРВИ у детей раннего возраста (преимущественно до 4-х лет). Это обусловлено тем, что в первые полтора года жизни 80% всей поверхности легких приходится на мелкие бронхи (диаметром менее 2 мм), тогда как у ребенка 6 лет — уже 20%. У взрослых лишь 20% сопротивления в дыхательных путях приходится на эти мелкие бронхи, тогда как у детей первых месяцев жизни 75%, снижаясь к 3 годам до 50% [8].
ООБ инфекционного генеза могут вызвать самые разные респираторные вирусы, микоплазмы, хламидии, но у детей раннего возраста RS-вирусная и парагриппозная III типа инфекции обусловливают большинство обструктивных форм бронхитов, остальные вирусы (чаще цитомегаловирус и аденовирусы) вызывают не более 10-20% случаев [6].
Некоторые авторы считают одним из основных этиологических факторов острого обструктивного бронхита микоплазму [4,6], особенно у детей старшего возраста [6]. Возрастает роль M. pneumoniae при рецидивирующем обструктивном бронхите [5,8,4]. По данным Н. М. Назаренко и соавт. (2001) инфицирование этим возбудителем выявляется у 85% детей с рецидивирующим обструктивным бронхитом [4].
Комплекс механизмов обструкции бронхов у детей включает в себя в качестве ведущих и основных, прежде всего свойственную всем детям, особенно мальчикам, узость дыхательных путей, отечность слизистых оболочек и гиперсекрецию бронхиальных желез и, в меньшей степени, спазм гладкой мускулатуры бронхов [6].
При ООБ инфекционного генеза затруднение выдоха не является следствием аллергического воспаления, а обусловлено как особенностями возрастной реактивности детей раннего возраста, так и биологическими особенностями инфекционного возбудителя. В частности, РС-вирус у детей одного и того же возраста может вызывать как острый бронхит без обструкции, так и бронхиолит. Причина этого не ясна, хотя установлено, что при тяжелом течении РС-инфекции развивается гиперплазия эпителия мельчайших бронхов и бронхиол, что и приводит к бронхиолиту. В то же время, при парагриппе, цитомегаловирусной инфекции характерны дистрофия эпителия дыхательных путей с отторжением целых слоев; аденовирусная инфекция сопровождается выраженным экссудативным компонентом со слизистыми наложениями на эпителии, его разрыхлением и отторжением, крупноклеточными инфильтратами в стенке бронхов [8].
Какие из перечисленных нарушений имеют место при ООБ, зависит от генотипа и фенотипа ребенка, ибо ООБ развивается только у 1 ребенка раннего возраста из 5 заболевших ОРВИ, а отсюда и гетерогенность индивидуального патогенеза обструкции бронхов.
Клиническая картина определяется в начале болезни симптомами респираторной вирусной инфекции — подъем температуры тела, катаральные изменения верхних дыхательных путей, нарушение общего состояния ребенка, их выраженность, характер во многом варьируют в зависимости от того, какой возбудитель привел к болезни. Признаки экспираторного затруднения дыхания могут появиться как в первый день заболевания, так и в процессе течения вирусной инфекции (на 3-5-й дни болезни). Постепенно увеличивается частота дыхания и продолжительность выдоха. Дыхание становится шумным и свистящим, что связано с тем, что по мере развития гиперсекреции, накопления секрета в просвете бронхов из-за одышки и лихорадки происходит изменение вязкостных свойств секрета — он «подсыхает», что и ведет к появлению жужжащих (низких) и свистящих (высоких) сухих хрипов. Поражение бронхов носит распространенный характер, а потому жесткое дыхание с сухими свистящими и жужжащими хрипами слышны одинаково над всей поверхностью грудной клетки. Хрипы могут быть слышны на расстоянии. Чем младше ребенок, тем чаще у него помимо сухих могут быть выслушаны и влажные среднепузырчатые хрипы [8].
Изменения в периферической крови соответствуют характеру вирусной инфекции. Бактериальная флора наслаивается редко — не более 5 % [8].
Течение заболевания, как правило, непродолжительное (7-12 дней). Возможны рецидивы из-за перекрестной инфекции [8].
Традиционно в лечении ООБ применяют противовирусные препараты, бронхолитики (b2-адреномиметики, М-холинолитики или их комбинации), по показаниям глюкокортикостероиды, при малопродуктивном кашле назначают отхаркивающую терапию (мукокинетики- препараты термопсиса, алтея), при наличии вязкой мокроты — муколитики и мукорегуляторы (амброксол, бромгексин, ацетилцистеин, карбоцистеин). У детей раннего возраста возможно использование препаратов в форме сиропов, а также в ингаляциях [6,8,3,4].
В связи с вышеперечисленным большой интерес представляют собой препараты из группы мукомодификаторов (с муколитическими, мукокинетическими и мукорегулирующими свойствами):
Флюдитек (карбоцистеин)- вызывает активацию сиаловой трансферазы (фермента бокаловидных клеток слизистой оболочки бронхов), следствием чего является нормализация соотношения кислых и нейтральных сиаломуцинов бронхиального секрета, восстановление вязкости и уменьшение секреции слизи; способствует регенерации слизистой оболочки бронхов, стимулирует местный иммунитет и обладает противовоспалительной активностью (влияние на медиаторы воспаления) и Амброксол — стимулирует образование сурфактанта, нормализует измененную бронхолегочную секрецию, улучшает реологические показатели мокроты, уменьшает ее вязкость и адгезивные свойства, облегчает ее выведение из бронхов.
Цель исследования: изучить сравнительную терапевтическую эффективность препаратов группы Амброксола и Карбоцистеина (Флюдитек) при лечении ООБ у детей.
Материалы и методы: наблюдалось 30 детей с ООБ и сочетанной ЛОР- патологией (гнойные отиты, синуситы), госпитализированных в 13 отделение Морозовской детской городской клинической больницы г. Москвы в возрасте 4-х мес. — 5лет.
Критерием включения детей в группу рандомизированного сравнительного исследования было длительное (более 5 дней) течение ОРВИ, осложненной ООБ с повышенной секрецией слизи в бронхах.
Больные были разделены на две группы: в первую группу (Группа 1) вошли 15 пациентов, получавших препарат группы амброксола в возрастных терапевтических дозировках. Во вторую группу (Группа 2) вошли 15 детей, получавших терапию препаратом группы карбоцистеина (Флюдитек) в возрастных терапевтических дозировках.
Указанное лечение проводилось на фоне комплексной этиотропной и симптоматической терапии, которая не различалась в обеих группах.
Результаты обследования и их обсуждения: при изучении двух рандомизированных параллельных групп, по 15 человек в каждой, была отмечена их полная сопоставимость по полу и возрасту (табл 1), по тяжести заболевания и течения БОС (табл 2), клинико-лабораторным показателям (табл 3) и сопутствующим заболеваниям (табл 4).
Таблица 1. Характеристика групп наблюдавшихся детей по полу и возрасту
| Группа 1 (амброксол) n = 15 | Группа 2 (карбоцистеин- Флюдитек) n = 15 | |
| Мальчики | 9 | 8 |
| Девочки | 6 | 7 |
| 1-6 месяцев | 1 | 1 |
| 6-12 месяцев | 8 | 7 |
| 1-3 года | 5 | 6 |
| 3-6 лет | 1 | 1 |
Таблица 2. Клиническая характеристика течения ООБ у детей в группах сравнения до начала лечения.
| Группа 1 (Амброксол) n = 15 | Группа 2 (Флюдитек) n = 15 | Всего n = 30 | ||
| Состояние: средней тяжести | 15 | 15 | 30 | |
| Повышение температуры тела, | 15 | 15 | 30 | |
| в том числе: | >39°С | 1 | 2 | 3 |
| 38°С | 6 | 5 | 11 | |
| 37°-38°С | 8 | 8 | 16 | |
| Цианоз | 5 | 6 | 11 | |
| Эмфизема | 4 | 3 | 7 | |
| Кашель, | 15 | 15 | 30 | |
| в том числе: | сухой | 10 | 9 | 19 |
| влажный | 5 | 6 | 11 | |
| Одышка | 14 | 15 | 29 | |
| Частота дыхания: | >N до 50% | 12 | 11 | 23 |
| >N на 50%-100% | 3 | 4 | 7 | |
| Хрипы, | 15 | 15 | 30 | |
| в том числе: | проводные | 6 | 5 | 11 |
| сухие свистящие | 15 | 15 | 30 | |
| влажные | 7 | 5 | 12 | |
| крепитация | 2 | 1 | 3 | |
Таблица 3. Сравнение показателей клинического анализа крови
| Группа 1 (амброксол) n = 15 | Группа 2 (Флюдитек) n = 15 | Всего n = 30 | ||
| Лейкоцитоз: | >10* 109/л | 9 | 7 | 16 |
| >20* 109/л | 2 | 2 | 4 | |
| Нейтрофильный сдвиг | 9 | 8 | 17 | |
| Увеличение СОЭ: | более 10 мм/час | 9 | 10 | 19 |
| более 20 мм/час | 4 | 6 | 10 | |
Таблица 4. Сопутствующие заболевания в группах сравнения
| ПРИЗНАК | Группа1 (амброксол) n = 15 | Группа 2 (Флюдитек) n = 15 | Всего n = 30 | |
| ОРВИ | 15 | 15 | 30 | |
| Дыхательная недостаточность: | I степень | 10 | 11 | 21 |
| II-III степень | 5 | 4 | 9 | |
| Тимомегалия | 7 | 9 | 16 | |
| Острый средний катаральный отит | 5 | 7 | 12 | |
| Острый средний гнойный отит | 4 | 3 | 7 | |
| Острый синусит | 2 | 3 | 5 | |
Эффект терапии ООБ при применении препаратов, влияющих на секрет (мукомодификаторов) оценивался в динамике. Критериями оценки эффективности служили длительность ООБ и характера вязкости мокроты (аускультативно) у детей в группах сравнения, продолжительность госпитализации, продолжительность кашля (табл 5, рис 1,2,3).
Таблица 5. Клинические симптомы ООБ у детей в группах сравнения в динамике заболевания
| Группа 1 (Амброксол) n=15 | Группа 2 (Флюдитек) n=15 | Всего n=30 | ||
| Продолжительность ООБ: | ||||
| до 5 дней | 3 | 7 | 10 | |
| от 5 до 10 дней | 10 | 8 | 18 | |
| свыше 10 дней | 2 | 2 | ||
| Продолжительность хрипов: | ||||
| Сухие: | ||||
| до 3 дней | 2 | 4 | 6 | |
| от 3 до 5 дней | 9 | 10 | 19 | |
| свыше 5 дней | 4 | 1 | 5 | |
| Мелко- и среднепузырчатые: | ||||
| до 3 дней | 4 | 6 | 10 | |
| от 3 до 5 дней | 8 | 8 | 16 | |
| свыше 5 дней | 3 | 1 | 4 | |
| Продолжительность госпитализации: | ||||
| до 5 дней | 4 | 7 | 11 | |
| до 10 дней | 9 | 8 | 17 | |
| Более 10 дней | 2 | 2 | ||
Рис. 1. Динамика течения ООБ при различных видах терапии
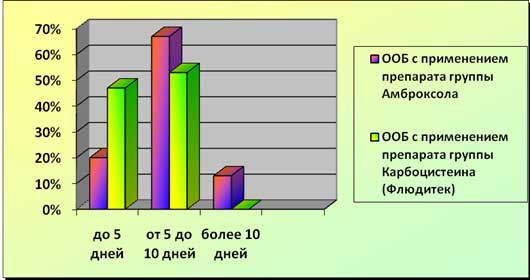
Рис. 2. Эффективность муколитического эффекта при различных видах терапии (аускультативная динамика влажных хрипов)
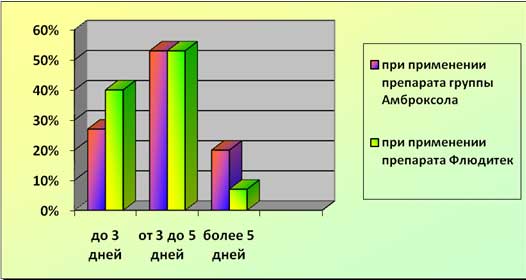
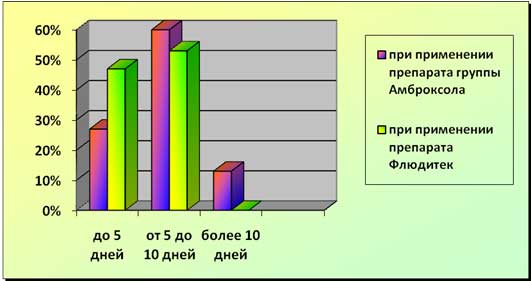
Рис. 3. Длительность госпитализации при различных видах терапии
Для оценки сравнительной эффективности лечения препаратами группы Амброксола и Карбоцистеина (Флюдитек), были выведены средние величины пребывания детей в больнице и продолжительности ООБ (табл. 6). Для подтверждения статической достоверности, использовался критерий Стьюдента [9].
Таблица 6. Средние величины у детей в группах сравнения
| Группа 1 (Амброксол) n=15 | Группа 2 (Флюдитек) n=15 | р | |
| Средняя продолжительность (дней): ООБ | 7,3 | 5,3 | 0,01<p< 0,05 |
| Сухих хрипов | 4,5 | 3,8 | тенденция |
| Мелко- и среднепузырчатых хрипов | 4,5 | 3,5 | тенденция |
| Непродуктивного кашля | 4,2 | 3,4 | тенденция |
| Продуктивного кашля | 5,2 | 4 | 0,01<p< 0,05 |
| Общая длительность кашля | 9,4 | 7,4 | тенденция |
| Средняя длительность госпитализации | 8,2 | 5,5 | 0,01<p< 0,05 |
Анализ полученных данных позволяет утверждать, что эффективность проводимой мукоактивной терапии во второй группе исследования оказалась выше чем в первой. При применении препарата Флюдитек, продолжительность ООБ и госпитализации снижается почти в 1,5 раза, муколитический и мукорегулирующий эффект на фоне применения препарата Флюдитек оказался выраженнее в 1,3 раза, чем в группе сравнения. Кроме того, отмечено, что продолжительность кашля при применении препарата Флюдитек была меньше, чем в группе пациентов, применявших препарат амброксола.
Все дети в обеих группах выздоровели и были выписаны домой в удовлетворительном состоянии или на амбулаторное долечивание (в основном в связи с сопутствующей ЛОР- патологией).
Выводы:
Таким образом, при сравнении эффективности лечения двух сопоставимых по возрасту и полу, по тяжести и клинике течения ООБ, групп детей, было выявлено:
1. Включение в терапию ООБ препарата Флюдитек сократило в 1,5 раза сроки госпитализации, и в 1,4 раза- продолжительность ООБ.
2. Эффективность муколитического и мукорегулирующего эффекта во второй группе пациентов (терапия препаратом Флюдитек) была в 1,3 раза сильнее, чем в первой группе (терапия препаратом группы амброксола)
3. Использование препарата Флюдитек позволяет снизить курсовую дозу бронхолитиков и ГКС.
ЛИТЕРАТУРА
1. Кролик Е. Б., Лукина О. Ф., Реутова В. С., Дорохова Н. Ф. Бронхообструктивный синдром при ОРВИ у детей раннего возраста. // Педиатрия. – 1990. — №3. – С. 8-13.
2. Новиков П. Д., Новикова В.И. Бронхиты у детей. – Витебск: изд. Витебского гос. мед. инст., 1998. — 152 с.
3. Овсянников Д.Ю. Бронхиолиты у детей// М. «Российский университет дружбы народов» 2009
4. Овсянников Дмитрий Юрьевич Бронхообструктивный синдром у детей, ассоциированный с микоплазменной, хламидийной и пневмоцистной инфекцией // М. «Российский университет дружбы народов» 2009
5. Петрук Н. И., Тюрин Н. А., Кузьменко Л. Г. и др. Состояние иммунной системы детей раннего возраста с рецидивирующими заболеваниями органов дыхания. // Вестник РУДН. Сер. «Медицина». – 1999,№2. – С. 67-72.
6. Практическая пульмонология детского возраста (справочник). Под ред. В. К. Таточенко. – М., 2000. – 268 с.
7. Стрельцов И. М., Рыбин В. А., Куренская Н. М. О наиболее частых причинах обструкции нижних дыхательных путей у детей. // Педиатрия. – 1985. — №7. – С. 52-53.
8. Шабалов Н. П. Детские болезни. – СПб.: Питер Ком, 1999. – 1088 с.
9. Гублер Е.В., Генкин А.А. “Применение непараметрических критериев статистики в медико-биологических исследованиях”, Ленинград, Медицина, 1973г.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Опыт применения препарата Флюдитек при лечении
острых обструктивных бронхитов у детей раннего
возраста.
Балясинская Г.Л., Тимаков Е.Ю.
Кафедра болезней уха, горла и носа педиатрического факультета РГМУ, Москва.
Заведующий кафедрой, профессор М.Р. Богомильский.
По данным разных авторов примерно 20-25 % бронхитов у детей протекают как острые обструктивные бронхиты (ООБ), что существенно выше, чем у взрослых [8]. При этом обструктивные состояния на фоне респираторной вирусной инфекции регистрируются у 10-30% младенцев[1,4].
Особенно велика частота ООБ как проявления ОРВИ у детей раннего возраста (преимущественно до 4-х лет). Это обусловлено тем, что в первые полтора года жизни 80% всей поверхности легких приходится на мелкие бронхи (диаметром менее 2 мм), тогда как у ребенка 6 лет — уже 20%. У взрослых лишь 20% сопротивления в дыхательных путях приходится на эти мелкие бронхи, тогда как у детей первых месяцев жизни 75%, снижаясь к 3 годам до 50% [8].
ООБ инфекционного генеза могут вызвать самые разные респираторные вирусы, микоплазмы, хламидии, но у детей раннего возраста RS-вирусная и парагриппозная III типа инфекции обусловливают большинство обструктивных форм бронхитов, остальные вирусы (чаще цитомегаловирус и аденовирусы) вызывают не более 10-20% случаев [6].
Некоторые авторы считают одним из основных этиологических факторов острого обструктивного бронхита микоплазму [4,6], особенно у детей старшего возраста [6]. Возрастает роль M. pneumoniae при рецидивирующем обструктивном бронхите [5,8,4]. По данным Н. М. Назаренко и соавт. (2001) инфицирование этим возбудителем выявляется у 85% детей с рецидивирующим обструктивным бронхитом [4].
Комплекс механизмов обструкции бронхов у детей включает в себя в качестве ведущих и основных, прежде всего свойственную всем детям, особенно мальчикам, узость дыхательных путей, отечность слизистых оболочек и гиперсекрецию бронхиальных желез и, в меньшей степени, спазм гладкой мускулатуры бронхов [6].
При ООБ инфекционного генеза затруднение выдоха не является следствием аллергического воспаления, а обусловлено как особенностями возрастной реактивности детей раннего возраста, так и биологическими особенностями инфекционного возбудителя. В частности, РС-вирус у детей одного и того же возраста может вызывать как острый бронхит без обструкции, так и бронхиолит. Причина этого не ясна, хотя установлено, что при тяжелом течении РС-инфекции развивается гиперплазия эпителия мельчайших бронхов и бронхиол, что и приводит к бронхиолиту. В то же время, при парагриппе, цитомегаловирусной инфекции характерны дистрофия эпителия дыхательных путей с отторжением целых слоев; аденовирусная инфекция сопровождается выраженным экссудативным компонентом со слизистыми наложениями на эпителии, его разрыхлением и отторжением, крупноклеточными инфильтратами в стенке бронхов [8].
Какие из перечисленных нарушений имеют место при ООБ, зависит от генотипа и фенотипа ребенка, ибо ООБ развивается только у 1 ребенка раннего возраста из 5 заболевших ОРВИ, а отсюда и гетерогенность индивидуального патогенеза обструкции бронхов.
Клиническая картина определяется в начале болезни симптомами респираторной вирусной инфекции — подъем температуры тела, катаральные изменения верхних дыхательных путей, нарушение общего состояния ребенка, их выраженность, характер во многом варьируют в зависимости от того, какой возбудитель привел к болезни. Признаки экспираторного затруднения дыхания могут появиться как в первый день заболевания, так и в процессе течения вирусной инфекции (на 3-5-й дни болезни). Постепенно увеличивается частота дыхания и продолжительность выдоха. Дыхание становится шумным и свистящим, что связано с тем, что по мере развития гиперсекреции, накопления секрета в просвете бронхов из-за одышки и лихорадки происходит изменение вязкостных свойств секрета — он «подсыхает», что и ведет к появлению жужжащих (низких) и свистящих (высоких) сухих хрипов. Поражение бронхов носит распространенный характер, а потому жесткое дыхание с сухими свистящими и жужжащими хрипами слышны одинаково над всей поверхностью грудной клетки. Хрипы могут быть слышны на расстоянии. Чем младше ребенок, тем чаще у него помимо сухих могут быть выслушаны и влажные среднепузырчатые хрипы [8].
Изменения в периферической крови соответствуют характеру вирусной инфекции. Бактериальная флора наслаивается редко — не более 5 % [8].
Течение заболевания, как правило, непродолжительное (7-12 дней). Возможны рецидивы из-за перекрестной инфекции [8].
Традиционно в лечении ООБ применяют противовирусные препараты, бронхолитики (b2-адреномиметики, М-холинолитики или их комбинации), по показаниям глюкокортикостероиды, при малопродуктивном кашле назначают отхаркивающую терапию (мукокинетики- препараты термопсиса, алтея), при наличии вязкой мокроты — муколитики и мукорегуляторы (амброксол, бромгексин, ацетилцистеин, карбоцистеин). У детей раннего возраста возможно использование препаратов в форме сиропов, а также в ингаляциях [6,8,3,4].
В связи с вышеперечисленным большой интерес представляют собой препараты из группы мукомодификаторов (с муколитическими, мукокинетическими и мукорегулирующими свойствами):
Флюдитек (карбоцистеин)- вызывает активацию сиаловой трансферазы (фермента бокаловидных клеток слизистой оболочки бронхов), следствием чего является нормализация соотношения кислых и нейтральных сиаломуцинов бронхиального секрета, восстановление вязкости и уменьшение секреции слизи; способствует регенерации слизистой оболочки бронхов, стимулирует местный иммунитет и обладает противовоспалительной активностью (влияние на медиаторы воспаления) и Амброксол — стимулирует образование сурфактанта, нормализует измененную бронхолегочную секрецию, улучшает реологические показатели мокроты, уменьшает ее вязкость и адгезивные свойства, облегчает ее выведение из бронхов.
Цель исследования: изучить сравнительную терапевтическую эффективность препаратов группы Амброксола и Карбоцистеина (Флюдитек) при лечении ООБ у детей.
Материалы и методы: наблюдалось 30 детей с ООБ и сочетанной ЛОР- патологией (гнойные отиты, синуситы), госпитализированных в 13 отделение Морозовской детской городской клинической больницы г. Москвы в возрасте 4-х мес. — 5лет.
Критерием включения детей в группу рандомизированного сравнительного исследования было длительное (более 5 дней) течение ОРВИ, осложненной ООБ с повышенной секрецией слизи в бронхах.
Больные были разделены на две группы: в первую группу (Группа 1) вошли 15 пациентов, получавших препарат группы амброксола в возрастных терапевтических дозировках. Во вторую группу (Группа 2) вошли 15 детей, получавших терапию препаратом группы карбоцистеина (Флюдитек) в возрастных терапевтических дозировках.
Указанное лечение проводилось на фоне комплексной этиотропной и симптоматической терапии, которая не различалась в обеих группах.
Результаты обследования и их обсуждения: при изучении двух рандомизированных параллельных групп, по 15 человек в каждой, была отмечена их полная сопоставимость по полу и возрасту (табл 1), по тяжести заболевания и течения БОС (табл 2), клинико-лабораторным показателям (табл 3) и сопутствующим заболеваниям (табл 4).
Таблица 1. Характеристика групп наблюдавшихся детей по полу и возрасту
| Группа 1 (амброксол) n = 15 | Группа 2 (карбоцистеин- Флюдитек) n = 15 | |
| Мальчики | 9 | 8 |
| Девочки | 6 | 7 |
| 1-6 месяцев | 1 | 1 |
| 6-12 месяцев | 8 | 7 |
| 1-3 года | 5 | 6 |
| 3-6 лет | 1 | 1 |
Таблица 2.
Клиническая характеристика течения ООБ у детей в группах сравнения до начала лечения.
| Группа 1 (Амброксол) n = 15 | Группа 2 (Флюдитек) n = 15 | Всего n = 30 | ||
| Состояние: средней тяжести | 15 | 15 | 30 | |
| Повышение температуры тела, | 15 | 15 | 30 | |
| в том числе: | >39°С | 1 | 2 | 3 |
| 38°С | 6 | 5 | 11 | |
| 37°-38°С | 8 | 8 | 16 | |
| Цианоз | 5 | 6 | 11 | |
| Эмфизема | 4 | 3 | 7 | |
| Кашель, | 15 | 15 | 30 | |
| в том числе: | сухой | 10 | 9 | 19 |
| влажный | 5 | 6 | 11 | |
| Одышка | 14 | 15 | 29 | |
| Частота дыхания: | >N до 50% | 12 | 11 | 23 |
| >N на 50%-100% | 3 | 4 | 7 | |
| Хрипы, | 15 | 15 | 30 | |
| в том числе: | проводные | 6 | 5 | 11 |
| сухие свистящие | 15 | 15 | 30 | |
| влажные | 7 | 5 | 12 | |
| крепитация | 2 | 1 | 3 | |
Таблица 3.
Сравнение показателей клинического анализа крови
| Группа 1 (амброксол) n = 15 | Группа 2 (Флюдитек) n = 15 | Всего n = 30 | ||
| Лейкоцитоз: | >10* 109/л | 9 | 7 | 16 |
| >20* 109/л | 2 | 2 | 4 | |
| Нейтрофильный сдвиг | 9 | 8 | 17 | |
| Увеличение СОЭ: | более 10 мм/час | 9 | 10 | 19 |
| более 20 мм/час | 4 | 6 | 10 | |
Таблица 4.
Сопутствующие заболевания в группах сравнения
| ПРИЗНАК | Группа1 (амброксол) n = 15 | Группа 2 (Флюдитек) n = 15 | Всего n = 30 | |
| ОРВИ | 15 | 15 | 30 | |
| Дыхательная недостаточность: | I степень | 10 | 11 | 21 |
| II-III степень | 5 | 4 | 9 | |
| Тимомегалия | 7 | 9 | 16 | |
| Острый средний катаральный отит | 5 | 7 | 12 | |
| Острый средний гнойный отит | 4 | 3 | 7 | |
| Острый синусит | 2 | 3 | 5 | |
Эффект терапии ООБ при применении препаратов, влияющих на секрет (мукомодификаторов) оценивался в динамике. Критериями оценки эффективности служили длительность ООБ и характера вязкости мокроты (аускультативно) у детей в группах сравнения, продолжительность госпитализации, продолжительность кашля (табл 5, рис 1,2,3).
Таблица 5.
Клинические симптомы ООБ у детей в группах сравнения
в динамике заболевания
| Группа 1 (Амброксол) n=15 | Группа 2 (Флюдитек) n=15 | Всего n=30 | ||
| Продолжительность ООБ: | ||||
| до 5 дней | 3 | 7 | 10 | |
| от 5 до 10 дней | 10 | 8 | 18 | |
| свыше 10 дней | 2 | 2 | ||
| Продолжительность хрипов: | ||||
| Сухие: | ||||
| до 3 дней | 2 | 4 | 6 | |
| от 3 до 5 дней | 9 | 10 | 19 | |
| свыше 5 дней | 4 | 1 | 5 | |
| Мелко- и среднепузырчатые: | ||||
| до 3 дней | 4 | 6 | 10 | |
| от 3 до 5 дней | 8 | 8 | 16 | |
| свыше 5 дней | 3 | 1 | 4 | |
| Продолжительность госпитализации: | ||||
| до 5 дней | 4 | 7 | 11 | |
| до 10 дней | 9 | 8 | 17 | |
| Более 10 дней | 2 | 2 | ||
Рис. 1. Динамика течения ООБ при различных видах терапии

Рис. 2. Эффективность муколитического эффекта при различных видах терапии (аускультативная динамика влажных хрипов)

Рис. 3. Длительность госпитализации при различных видах терапии

Для оценки сравнительной эффективности лечения препаратами группы Амброксола и Карбоцистеина (Флюдитек), были выведены средние величины пребывания детей в больнице и продолжительности ООБ (табл. 6). Для подтверждения статической достоверности, использовался критерий Стьюдента [9].
Таблица 6.
Средние величины у детей в группах сравнения
| Группа 1 (Амброксол) n=15 | Группа 2 (Флюдитек) n=15 | р | |
| Средняя продолжительность (дней): ООБ | 7,3 | 5,3 | 0,01<p< 0,05 |
| Сухих хрипов | 4,5 | 3,8 | тенденция |
| Мелко- и среднепузырчатых хрипов | 4,5 | 3,5 | тенденция |
| Непродуктивного кашля | 4,2 | 3,4 | тенденция |
| Продуктивного кашля | 5,2 | 4 | 0,01<p< 0,05 |
| Общая длительность кашля | 9,4 | 7,4 | тенденция |
| Средняя длительность госпитализации | 8,2 | 5,5 | 0,01<p< 0,05 |
Анализ полученных данных позволяет утверждать, что эффективность проводимой мукоактивной терапии во второй группе исследования оказалась выше чем в первой. При применении препарата Флюдитек, продолжительность ООБ и госпитализации снижается почти в 1,5 раза, муколитический и мукорегулирующий эффект на фоне применения препарата Флюдитек оказался выраженнее в 1,3 раза, чем в группе сравнения. Кроме того, отмечено, что продолжительность кашля при применении препарата Флюдитек была меньше, чем в группе пациентов, применявших препарат амброксола.
Все дети в обеих группах выздоровели и были выписаны домой в удовлетворительном состоянии или на амбулаторное долечивание (в основном в связи с сопутствующей ЛОР- патологией).
Выводы:
Таким образом, при сравнении эффективности лечения двух сопоставимых по возрасту и полу, по тяжести и клинике течения ООБ, групп детей, было выявлено:
1. Включение в терапию ООБ препарата Флюдитек сократило в 1,5 раза сроки госпитализации, и в 1,4 раза- продолжительность ООБ.
2. Эффективность муколитического и мукорегулирующего эффекта во второй группе пациентов (терапия препаратом Флюдитек) была в 1,3 раза сильнее, чем в первой группе (терапия препаратом группы амброксола)
3. Использование препарата Флюдитек позволяет снизить курсовую дозу бронхолитиков и ГКС.
ЛИТЕРАТУРА
1. Кролик Е. Б., Лукина О. Ф., Реутова В. С., Дорохова Н. Ф. Бронхообструктивный синдром при ОРВИ у детей раннего возраста. // Педиатрия. – 1990. — №3. – С. 8-13.
2. Новиков П. Д., Новикова В.И. Бронхиты у детей. – Витебск: изд. Витебского гос. мед. инст., 1998. — 152 с.
3. Овсянников Д.Ю. Бронхиолиты у детей// М. «Российский университет дружбы народов» 2009
4. Овсянников Дмитрий Юрьевич Бронхообструктивный синдром у детей, ассоциированный с микоплазменной, хламидийной и пневмоцистной инфекцией // М. «Российский университет дружбы народов» 2009
5. Петрук Н. И., Тюрин Н. А., Кузьменко Л. Г. и др. Состояние иммунной системы детей раннего возраста с рецидивирующими заболеваниями органов дыхания. // Вестник РУДН. Сер. «Медицина». – 1999,№2. – С. 67-72.
6. Практическая пульмонология детского возраста (справочник). Под ред. В. К. Таточенко. – М., 2000. – 268 с.
7. Стрельцов И. М., Рыбин В. А., Куренская Н. М. О наиболее частых причинах обструкции нижних дыхательных путей у детей. // Педиатрия. – 1985. — №7. – С. 52-53.
8. Шабалов Н. П. Детские болезни. – СПб.: Питер Ком, 1999. – 1088 с.
9. Гублер Е.В., Генкин А.А. “Применение непараметрических критериев статистики в медико-биологических исследованиях”, Ленинград, Медицина, 1973г.

