Фибринозный и геморрагический бронхит
Содержание:
- Эпидемиология заболевания
- Классификация бронхитов
- Причины и факторы риска
- Симптомы и признаки
- Последствия заболевания для человека
- Осложнения бронхита
- Диагностирование и анализы
- Как и чем вылечить недуг?
- Народное лечение бронхита
- Общие рекомендации
Хронический бронхит – диффузное прогрессирующее заболевание, характеризующееся воспалением разных отделов бронхов, не связанное с генерализованным их поражением, проявляющееся избыточной секрецией слизистого экссудата в бронхиальном дереве и кашлем.
В отличие от острого бронхита, который длится не более 21 дня, хроническая форма болезни продолжается 3 месяца и дольше в течение одного года.
Заболевание считается самым распространенным среди неспецифических болезней легких.
Эпидемиология заболевания
Хронический бронхит составляет около 90% среди затяжных болезней легких. Из общего числа проживающих в России людей, около 15% страдают проявлениями заболевания, при этом смертность от бронхита – примерно 0,5% из числа больных. Большинство переносящих хроническую форму болезни – взрослые старше 50 лет, мужского пола.
У детей болезнь чаще носит острый характер. Тем не менее, астматические разновидности бронхита зачастую проявляются уже в 4-6 лет.
Патогенез
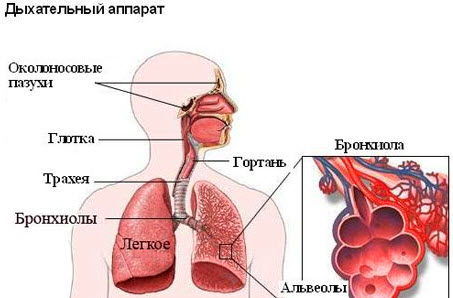
Под воздействием повреждающих факторов происходит нарушение функций и гибель клеток слизистой оболочки бронхов, что создает условия для внедрения патогенной бактериальной микрофлоры. Воспалительные явления усугубляются последующими сбоями в микроциркуляции крови, нервной регуляции, из-за формирования мелких тромбов.
При остром бронхите такие явления исчезают после начала лечения, и клетки бронхов быстро восстанавливаются. Патологические процессы при хроническом бронхите обретают постоянный, рецидивирующий характер, поэтому морфологические изменения могут охватывать не только слизистые оболочки, но и все слои стенок бронхов. Наблюдается отек, гиперемия, выработка гнойно-слизистой жидкости в бронхах, а иногда и – кровоизлияния в их слизистую оболочку.
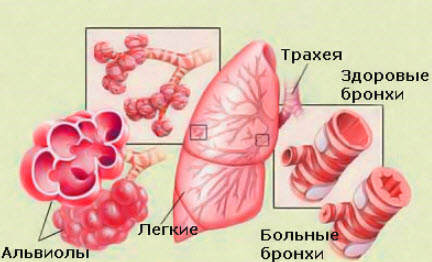
Классификация бронхитов
Различают несколько клинических форм хронического бронхита:
- Простой (неосложненный) хронический бронхит. В свою очередь, он делится на:
- заболевание с выделением мокроты;
- заболевание без выделения мокроты;
- бронхит без бронхиальной обструкции.
- Хронический гнойный бронхит.
- Хронический обструктивный бронхит:
- с нарушениями вентиляции;
- с выделением мокроты.
- Геморрагический бронхит (с истончением слизистой оболочки и ее кровоточивостью).
- Фибринозный бронхит (отложение в бронхах фибрина, что обуславливает формирование дыхательной недостаточности).
- Астматический бронхит (поражение бронхов аллергического характера, считается предастматическим состоянием).
Причины
Основа развития хронического бронхита – гипертрофия и избыточная работа желез бронхов.
В связи с этим усиливается выработка слизи (мокроты), патологически меняется ее состав и вязкость. В подобных условиях эпителиальные клетки не могут обеспечить очищение бронхиального дерева, поэтому опорожнение бронхов может произойти только при сильном кашле.
Заболевание неуклонно прогрессирует, так как длительное существование таких явлений приводит к истощению бронхов и дистрофии их эпителия.
Сбои в дренаже вызывают размножение бактерий, а также вторичное снижение местного иммунитета.
Причинами, которые при длительном воздействии на легкие способны привести к хроническому бронхиту, являются:
- Курение.
- Проживание в экологически неблагоприятных условиях, особенно – с превышением ПДК оксида серы.
- Запыленность воздуха.
- Работа на химических и вредных производствах.
- Прочие заболевания бронхов, характеризующиеся недостаточностью их работы.
- Переохлаждения, особенно – регулярные.
Частой причиной бронхита становится и заражение вирусной инфекцией (при гриппе, ОРВИ), а также некоторыми микроорганизмами (палочка инфлюэнцы, пневмококки, стафилококки). При наличии слабого иммунитета и ряда отягощающих ситуацию явлений (например, курения), острая форма заболевания постепенно переходит в хроническую.
Факторами риска для развития болезни становятся
- прочие воспалительные, обструктивные процессы в легких (например, муковисцидоз);
- очаги инфекции в трахее, ротоглотке, пазухах носа;
- снижение иммунитета, тяжелые иммунодефицитные состояния;
- высокая сенсибилизация организма;
- наследственная предрасположенность к болезням легких;
- частые простудные заболевания;
- алкоголизм;
- почечная недостаточность.
Для развития астматического бронхита факторами риска могут стать аллергия на пищу, шерсть животных, пыль, лекарства, а также наличие заболеваний желудка в анамнезе. При обследовании больных с обструктивным бронхитом в легких часто выявляются герпесвирусные микроорганизмы, микоплазма, хламидии.
Симптомы и признаки заболевания

Клиника заболевания нарастает постепенно.
Первыми признаками бронхита в хронической форме является утренний кашель, сопровождающийся отделением вязкой мокроты.
Далее кашель может появляться и в течение дня, по ночам, его интенсивность повышается в холодную и сырую погоду. Объем мокроты становится большим, она обретает примеси гноя.
Дополнительные симптомы хронического бронхита:
- прогрессирующая одышка;
- нарушение дыхательного ритма после физической работы или при резкой смене температур;
- усиление одышки и кашля после переохлаждения;
- жесткое дыхание при прослушивании;
- у некоторых больных – субфебрильная температура тела;
- хрипы в груди;
- удлинение вдоха;
- недомогание, слабость;
- головные боли, снижение аппетита;
- ночная потливость;
- повышенная утомляемость.
Обострение хронического бронхита – довольно частое явление, в период которого может появляться увеличение температуры тела до 38 градусов и бронхоспастический синдром: расстройства дыхательной функции в виде затруднения вдоха и выдоха, слабые приступы удушья, иногда встречаются нарушения кровообращения.
При астматическом бронхите, носящем длительное, рецидивирующее течение, в период обострения наблюдаются: сильный кашель, громкие «булькающие» хрипы, слабость, отделение мокроты, а также частое сочетание бронхита с синуситами, фарингитами.
Последствия заболевания для человека
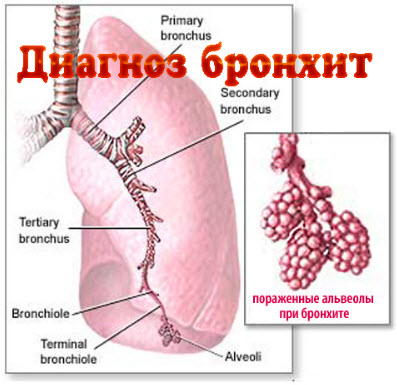
Затягивание с лечением или наличие вредных привычек, слабого иммунитета приводят к тяжелому проявлению болезни – обструкции бронхов. Обструктивный хронический бронхит приводит к присоединению признаков нарушения вентиляции легких, а также может сопровождаться выделением слизистой или гнойной мокроты. Признаками обструктивных процессов является и учащающаяся одышка, длительный изматывающий кашель, хрипы с присвистом.
Поздние стадии этой разновидности бронхита вызывают серьезные бронхоспазмы, изменение объема легких, нарушения состава газа в крови, а также – бронхиальный склероз, атрофию мышечных волокон. Помимо дыхательных проблем развивается и сердечная недостаточность, так называемое «легочное сердце».
Подобные явления наблюдаются вследствие гиперплазии эпителия в бронхах, отечности и инфильтрации слизистой, стенозирования бронхов фибринозными разрастаниями, перерастяжения альвеол и их гибели, появления плохо вентилируемых зон.
Осложнения бронхита
Затяжное течение заболевания нередко приводит к следующим осложнениям:
- бронхиальная астма;
- хроническая обструктивная болезнь легких (ХОБЛ);
- бронхоэктатическая болезнь;
- амилоидоз внутренних органов;
- пневмония;
- эмфизема легких;
- аритмии;
- артериальная гипертензия.
При прогрессировании, а также неблагоприятном (выраженном) уменьшении объема легких любое из этих заболеваний способно привести к смерти больного в течение 2-5 лет.
Диагностика и анализы
При хроническом бронхите врач-пульмонолог обязательно ведет историю болезни, в которой отражает все изменения в состоянии больного.
На начальном этапе диагностики сдаются следующие анализы:
- общий клинический;
- биохимический;
- иммунограмма;
- антитела к атипичным инфекциям (микоплазмоз, хламидии);
- микробиологический посев отделяемого из легких (мокроты), цитология, определение чувствительности к антибиотикам;
- мазок из зева на выявление патогенной микрофлоры.
Инструментальные методы диагностики хронического бронхита:
- спирометрия (уточнение функций внешнего дыхания), иногда – с пробами бронхорасширяющих препаратов;
- бронхоскопия (эндоскопическое исследование внутренней поверхности легких);
- рентген или КТ, МРТ легких;
- обследования сердца (УЗИ, ЭКГ).
Лечение хронического бронхита

При обострении бронхита больного могут госпитализировать, а в случае неосложненного течения – лечить амбулаторно. Обязательно назначаются антибиотики согласно анализу на чувствительность бактерий (перорально, внутримышечно, иногда – в комплексе с внутритрахеальным введением).
Чаще всего применяются пенициллин, эритромицин, ципрофлоксацин, азитромицин, ампиокс, ампициллин. Дополнительно можно использовать сульфаниламидные лекарства (норсульфазол, этазол, тримоксазол). Прочие методы из комплекса мер по лечения хронического бронхита:
- Витамины группы В, витамин С для укрепления иммунитета и ускорения регенерации клеток.
- Иммунокорригирующие препараты (левамизол, алоэ, метилурацил).
- Ингаляции с физраствором, смесью изотонического раствора, сока лука или чеснока и новокаина.
- Симптоматическое лечение сопутствующих ринитов, ларингитов.
- Противовоспалительные средства – эреспал (для детей – в сиропе).
- Отхаркивающие препараты (йодид калия, термопсис, настои лекарственных трав – мать-и-мачехи, корня алтея), муколитики – мукомист, флуимуцил, мукалтин, пертуссин, АЦЦ, лазолван, амброксол, флюдитек.
- Бронхорасширяющие средства для снятия спазма (эуфиллин внутривенно, атропин подкожно, атровент, беротек, беродуал, фенотерол в виде ингаляций, бронхолитин, теопек, аскорил перорально).
- Средства для снижения вязкости мокроты (химопсин, трипсин).
- Препараты для уменьшения продукции мокроты (бисольвон, бромгексин).
- При наличии гнойно-обструктивных процессов практикуют промывания трахеи растворами антисептиков и муколитиков, нередко – в сочетании с санационной бронхоскопией.
- При астматическом бронхите назначаются глюкокортикостероиды (преднизолон, гидрокортизон, этимизол) в виде аэрозолей, антигистаминные препараты. При выраженном бронхоспазме выполняют курсовое введение гепарина.
- Для восстановления дренажа и вентиляции легких – ЛФК, физиотерапия, массаж, кислородные ингаляции, аэроионотерапия.
Лечение народными средствами

Полагаться на полное выздоровление после приема народных средств при отказе от антибиотиков очень рискованно. Все же, многие рецепты очень эффективны и могут дополнить консервативное лечение:
- Прополис против бронхита. Если температура тела в норме, можно раскатать шарик прополиса в пласт (предварительно согрев в горячей воде) и приложить к груди на всю ночь. Еще один способ лечения прополисом – жевать его в течение 30 мин. ежедневно.
- Терапия травами. Приготовить сбор из цветов мальвы, липы, листьев подорожника, мать-и-мачехи, корня алтея, семени льна. Взять 2 ложки сырья, заварить 400 мл. воды. Принимать по мере остывания по 70 мл. трижды в день.
- В той же пропорции заваривается и принимается еще один сбор: трава чабреца, душицы, корень дягиля. Это средство дает хорошие результаты при сильном, изнуряющем кашле.
- Залить водой (0,5 л.) 3 л. девясила и 1 л. зверобоя. Вскипятить, оставить на 30 минут. В отвар добавить 2 ст. свежего меда и 1 ст. оливкового масла. Все хорошо взболтать, держать в холодильнике 2 недели. Затем принимать по 10 мл. 5 раз/день около месяца.
Образ жизни и рекомендации
В острый период рекомендуется постельный режим и обильное теплое питье (до 3 л. взрослому, до 2 л. – ребенку). В состав напитков может включаться минеральная вода, молоко, морсы, чаи. Рацион питания больного обеспечивается белковой и витаминной пищей, калорийность должна быть несколько увеличена.
Реабилитация после обострения проходит более продуктивно и быстро в благоприятных климатических условиях или специализированном санатории. В программу восстановления включаются ингаляции, занятия гимнастикой, массаж, прием противорецидивных средств и витаминов Е,А, нормализация образа жизни, отказ от курения.
Профилактика
Меры первичной профилактики – отказ от курения, переход на работу с более благоприятными условиями труда, вакцинация против некоторых инфекций, повышение иммунитета, предупреждение болезней в сезон эпидемий, своевременное лечение острого бронхита.
Источник

Бронхит считается одним из распространенных заболеваний современности. Он бывает разным: простой, обструктивный, хронический, аллергический и т. д. Но есть еще один вид, о котором следует знать читателям интернет-журнала bronhi.com, — геморрагический. Что это такое? Далее обсудим в статье.
Нередко заболевание сопровождается кровоизлияниями в стенки поврежденных слизистых оболочек органа. Все это вскоре начинает сопровождаться геморрагическим синдромом. Данное состояние называется геморрагическим с приставкой к основному заболеванию.
Что такое геморрагия?
Что такое геморрагия вообще? Это кровоизлияние в ткани и органы, которые являются патологиями. Это является следствием нарушения свертываемости крови или проницаемости стенок сосудов. Небольшие объемы кровоизлияния обычно рассасываются сами по себе. Геморрагия является опасной, когда процесс происходит в больших объемах и очень быстро.
При образовании гематомы возникает риск развития нагноения. Впоследствии ткани, где происходит кровоизлияние, начинают разрушаться.
перейти наверх
Симптомы кровоизлияния в бронхах
При геморрагическом бронхите речь идет о кровоизлияниях в бронхах. Затрагивается слизистая оболочка, которая привычно воспаляется при данной болезни. По каким симптомам можно распознать данный вид заболевания?
- Кровохарканье.
- Откашливание мокроты, которая содержит кровь.
- Наличие эритроцитов в мокроте при ее анализе.
- Наличие кровоизлияний в бронхах при рентгеновском осмотре.
Другие симптомы являются общими, которые сопровождают любой вид бронхиального заболевания:
- Недомогание.
- Кашель.
- Одышка.
- Высокая температура.
При небольших кровоизлияниях больной может ничего не почувствовать. Болезнь протекает по типичным симптомам. Лишь при кашле возможен легкий привкус крови. Если же речь идет об объемных кровоизлияниях, тогда больной начинает кашлять кровью, что становится явным признаком ухудшения состояния.
перейти наверх
Причины кровоизлияния в бронхах
Чтобы предотвратить появление кровоизлияния, нужно знать о причинах его появления в бронхах. Основной причиной врачи выделяют длительность самой болезни. Либо слишком затянулась острая форма, либо болезнь уже стала хронической. В любом случае речь идет о постоянных раздражениях слизистой оболочки, которая сужается, истончается вместе с сосудами.
Немаловажным фактором становится кашель, который постоянно «дерет» слизистую бронхов. Резкий толчок воздуха вверх повреждает и без того воспаленную слизистую, что приводит к геморрагии.
Другими, но достаточно редкими причинами геморрагии в бронхах являются такие болезни:
- Грипп.
- Чума.
- Сибирская язва.
Грипп вполне возможен в условиях современного мира. Он часто приводит к различным кровоизлияниям. А вот чума или сибирская язва – редкость. Однако их появление приводит к кровоточивости в бронхах. В данном случае геморрагический бронхит является вторичным заболеванием.
Грипп становится опасным тем, что обычно больные стараются перенести его на ногах. Никто не желает отвлекаться от рабочего процесса, чтобы зарабатывать деньги, ради излечения организма. Появление симптомов гриппа практически не волнует людей, которые думают, что все пройдет. Однако именно кровоизлияния говорят о том, что болезнь ухудшается. Человеку вскоре придется лечиться от осложнений, что длится дольше и стоит дороже, нежели излечение от простого гриппа.
Появление геморрагии при других болезнях говорит о присоединении бактерий или вирусов к пораженному участку. Это становится сигналом опасности. Здесь уже должны применяться экстренные и более кардинальные меры, нежели при лечении обычной болезни. И все это проводится врачом, который более детально может рассмотреть, что происходит внутри организма больного.
Статьи из этой же рубрики:
Вам будет интересно:
- Пневмония
- Как лечить кашель?
Рубрика: Бронхит / Сеченов М.А.
04.06.2016
Источник