Дифференциальная диагностика муковисцидоза и обструктивного бронхита
Под бронхообструктивным синдромом (БС) понимают совокупность клинических симптомов, отражающих нарушение проходимости бронхов вследствие сужения их просвета. БС нередко встречается у детей раннего возраста. От 30 до 50% детей первых трех лет жизни имеют те или иные проявления бронхообструктивного синдрома, вследствие чего проблемы дифференциальной диагностики этого состояния крайне важны.
БС — это ведущий признак, который объединяет группу острых, рецидивирующих и хронических заболеваний легких, но он не является самостоятельной нозологической формой и не может фигурировать в качестве диагноза. Следует отметить, что БС не синоним бронхоспазма, хотя во многих случаях бронхоспазм играет важную, а иногда ведущую роль в генезе заболевания. Обычно БС выявляется у детей первых четырех лет жизни, но может диагностироваться и в более старшем возрасте.
В таблице 1 указаны основные причины возникновения БС у детей.
Наиболее важное значение имеют возрастные особенности респираторной системы ребенка. Бронхи у маленьких детей имеют меньший диаметр, чем у взрослых. Слизистая трахеи и бронхов быстро реагирует отеком и гиперсекрецией слизи в ответ на развитие вирусной инфекции. Узость бронхов и всего дыхательного аппарата значительно увеличивает аэродинамическое сопротивление. Так, отек слизистой бронхов всего на 1 мм вызывает повышение сопротивления току воздуха в трахее более чем на 50% [1].
Для детей раннего возраста характерны податливость хрящей бронхиального тракта, недостаточная ригидность костной структуры грудной клетки, свободно реагирующей втяжением уступчивых мест на повышение сопротивления в воздухоносных путях, а также ряд особенностей положения и строения диафрагмы. Несомненное влияние на функциональные нарушения органов дыхания у маленького ребенка оказывают и такие факторы, как более длительный сон, частый плач, преимущественное положение лежа на спине в первые месяцы жизни.
Важную роль играет респираторная вирусная инфекция. К числу вирусов, наиболее часто вызывающих БС, относят респираторно-синцитиальный вирус (около 50%), вирус парагриппа, микоплазму пневмонии, реже — вирусы гриппа и аденовирус.
Среди факторов окружающей среды, которые могут приводить к развитию обструктивного синдрома, особо важное значение придается пассивному курению в семье. Под влиянием табачного дыма происходит гипертрофия бронхиальных слизистых желез, нарушается мукоцилиарный клиренс, замедляется продвижение слизи. Пассивное курение провоцирует деструкцию эпителия бронхов. Особенно ранимыми в этом плане считаются дети первого года жизни.
Другим важным неблагоприятным фактором является загрязнение окружающей атмосферы индустриальными газами, а также органической и неорганической пылью.
Большинство исследователей признают влияние факторов преморбидного фона на развитие БС. Это — токсикозы беременных, осложненные роды, гипоксия в родах, недоношенность, отягощенный аллергологический анамнез, гиперреактивность бронхов, рахит, дистрофия, гиперплазия тимуса, перинатальная энцефалопатия, раннее искусственное вскармливание, перенесенное респираторное заболевание в возрасте 6—12 месяцев.
В таблице 2 представлены основные нозологические формы, при которых бронхообструктивный синдром может иметь место и в значительной степени определять клиническую симптоматику болезни.
Бронхиальная астма представляет собой заболевание, проявляющееся обратимой (полностью или частично) обструкцией бронхов, патогенетическую основу которого составляют аллергическое воспаление дыхательных путей и, в большинстве случаев, гиперреактивность бронхов. Оно характеризуется в типичных случаях периодическим возникновением приступов нарушения проходимости бронхов в результате их спазма, отека слизистой оболочки бронхов и гиперсекреции слизи.
Бронхиальная астма может протекать также в виде астматического бронхита без типичных приступов, спастического кашля (в том числе ночного), астмы физического напряжения.
Критерии диагностики: приступы удушья, астматический статус, астматический бронхит, приступы спастического кашля, сопровождающиеся острым вздутием легких и затруднением выдоха. Рентгенологически во время приступа обычно определяется вздутие легких, на фоне которого нередко выявляется усиление бронхососудистого рисунка.
Под обструктивным бронхитом понимают острое поражение бронхов, сопровождающееся клиническими признаками бронхиальной обструкции. Термин «бронхиолит» используется для обозначения тех форм обструктивного бронхита, которые сопровождаются большим количеством рассеянных мелкопузырчатых хрипов, что нередко наблюдается у детей первых месяцев жизни при первом эпизоде обструктивного заболевания.
Наибольшие сложности представляет дифференциальная диагностика обструктивного бронхита и бронхиальной астмы.
До 70-х г. прошлого века термин «обструктивный бронхит» и его аналоги (астматический бронхит, спастический бронхит и др.) широко использовались педиатрами. Однако в начале 70-х гг. была проведена серия эпидемиологических исследований, которые показали, что отличить обструктивный бронхит и бронхиальную астму в широкой педиатрической практике почти невозможно. Таким образом, был поставлен знак равенства между этими состояниями. Данный подход у детей старшего возраста в значительной степени себя оправдал, так как позволил избавить многих больных от антибактериальной терапии. Но у детей младшего возраста проблема стоит сложнее. Выяснилось, что кромогликат у этих больных недостаточно эффективен или неэффективен вовсе. Ингаляционные бронходилятаторы, такие, как сальбутамол, малоэффективны или не эффективны при свистящем дыхании у детей первых трех лет жизни. Сведения относительно действенности применения ингаляционных стероидов при остром или хроническом бронхиолите оказались противоречивыми.
К тому же многочисленные исследования в нашей стране и за рубежом показали, что исходы обструктивного бронхита в целом благоприятны. 54% детей с повторными эпизодами обструктивного бронхита перестают болеть после четырех лет, а еще 37% — в более позднем возрасте; таким образом, выздоравливают более 90% пациентов. Кроме того, наличие обструктивного синдрома в первые три года жизни не может рассматриваться как фактор, предрасполагающий к возникновению астмы в дальнейшем. Т. е. выяснилось, что механизм развития свистящего дыхания у детей раннего возраста другой, чем у более старших детей, и основную роль здесь играют не гиперреактивность слизистой бронхов и спазм мышц, а тонус бронхиальной стенки и отек слизистой бронхов. Это отражало тот факт, что «свистящее дыхание» у маленьких детей является следствием различных причин, в том числе аномалий респираторной системы и воспалительных процессов иной этиологии.
Значит ли это, что у малышей не бывает астмы? По-видимому, нет, так как примерно у 10% больных, у которых на фоне вирусной инфекции отмечался БС, в дальнейшем могли развиваться симптомы астмы. Рецидивы обструкции обусловлены наследственной отягощенностью по аллергии и аллергическими реакциями у ребенка и не связаны с кожными тестами и уровнем IgE. Таким образом, можно утверждать, что обструктивный бронхит, как нозологическая форма, существует. Его основные отличия от астмы представлены в таблице 3.
| Таблица 3. Дифференциальная диагностика бронхиальной астмы и обструктивного бронхита. |
Дифференциальную диагностику обструктивного бронхита и острой пневмонии облегчает тот факт, что при пневмонии, вызванной основными возбудителями, как правило, не наблюдается обструкции. Сопровождаться обструкцией могут, в основном, внутрибольничные пневмонии, обусловленные некоторыми грамотрицательными возбудителями кишечной группы (см. таблицу 4).
| Таблица 4. Дифференциальная диагностика обструктивного бронхита и острой пневмонии. |
Аспирационный синдром
Одна из наиболее распространенных причин развития БС у грудных детей — синдром привычной микроаспирации жидкой пищи, связанный с дисфагией, часто в сочетании с желудочно-пищеводным рефлюксом. До 30% всех случаев рецидивирующего кашля у детей раннего возраста связаны с аспирационным синдромом. Выяснить причину бывает сложно. В диагностике аспирации помогают данные анамнеза, обычно у этих детей имеется отягощенный неврологический анамнез и такие признаки, как приступообразный кашель, развивающийся у ребенка во время кормления, появление сухих или влажных хрипов в легких после еды. Подтверждается диагноз при обследовании в стационаре.
Аспирация инородных тел
До 50% всех аспираций инородных тел вовремя не выявляется. Поздняя диагностика связана с тем, что после аспирации у ребенка на фоне полного здоровья, без катаральных явлений, возникает острый приступ кашля, затем, если инородное тело проникает глубже, через несколько дней появляются симптомы обструктивного бронхита или пневмонии с обструктивным синдромом, имеющих затяжное, трудно поддающееся терапии течение.
В диагностике помогают анамнез, рентгенологическое исследование и бронхоскопия.
Хронический бронхит
Критерии диагностики: продуктивный кашель, постоянные разнокалиберные влажные хрипы в легких (в течение нескольких месяцев) при наличии двух-трех обострений заболеваний в год на протяжении двух лет.
У взрослых основные причины ХБ — это курение и профессиональные вредности. Причем у половины больных это заболевание протекает с признаками бронхообструктивного синдрома. В детском возрасте первичный хронический бронхит — большая редкость. В большинстве случаев он является следствием других причин (пороков развития легких, иммунодефицитных состояний и др.), т. е. является «вторичным». Поэтому диагноз «первичный хронический бронхит» может ставиться только после тщательной дифференциальной диагностики.
Хроническая пневмония
Хроническая пневмония представляет собой хронический воспалительный неспецифический процесс, имеющий в своей основе необратимые морфологические изменения в виде деформации бронхов и пневмосклероза в одном или нескольких сегментах и сопровождающийся рецидивами воспаления в бронхах и легочной ткани. Хроническая пневмония чаще всего развивается как результат неполного излечения острой пневмонии, ателектаза, а также вследствие попадания инородного тела в бронхи.
Особенностью этого заболевания в настоящее время является его благоприятное течение и высокая частота сопутствующего бронхообструктивного синдрома (30—35%). Диагностика этой болезни основывается на клинической симптоматике, рентгенологических и бронхологических данных и осуществляется в специализированном стационаре.
Хронический бронхиолит с облитерацией
Заболевание, развивающееся вследствие острого облитерирующего бронхиолита, морфологическим субстратом которого является облитерация бронхиол и артериол одного или нескольких участков легких, приводящая к нарушению легочного кровотока и развитию эмфиземы. Синдром одностороннего сверхпрозрачного легкого (синдром МакЛеода) представляет собой частный случай данного заболевания.
Клинически проявляется одышкой и другими признаками дыхательной недостаточности разной степени выраженности, локальными физикальными данными в виде стойкой крепитации и мелкопузырчатых хрипов. У детей старшего возраста может сопровождаться бронхообструктивным синдромом, имеющим торпидное, плохо поддающееся лечению бронходилятаторами течение.
При наличии клинических данных и рентгенологических признаков сверхпрозрачности сцинтиграфически определяется резкое снижение легочного кровотока в пораженных отделах легких.
Синдром цилиарной дискинезии
Заболевание проявляется рецидивирующими синуситами и отитами и хроническим поражением легких — это хронический бронхит с образованием бронхоэктазов. Типичное проявление этой болезни — синдром Картагенера, когда у пациента имеет место еще и обратное расположение внутренних органов. В основе синдрома лежит врожденный дефект цилиарного эпителия, приводящий к дисфункции мукоцилиарного транспорта и застою секрета в бронхах. Почти у всех больных могут отмечаться эпизоды приступообразного кашля, одышки.
Дифференциальная диагностика основывается на обратном расположении внутренних органов, рентгенологических данных и исследовании функции цилиарного эпителия.
Врожденные пороки развития бронхов
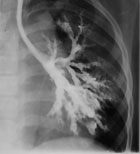 |
| Рисунок 1. Бронхограмма левого легкого ребенка с синдромом Вильямса-Кемпбелла. |
Из этой многочисленной группы заболеваний наибольший интерес представляют пороки развития трахеи и бронхов. Недоразвитие хрящей трахеи и или бронхов приводит к тому, что бронхи спадаются на выдохе, обуславливая поведение симптоматики БС. Первые клинические проявления заболевания возникают на первом году жизни — это либо повторные обструктивные бронхиты, либо пневмонии. В дальнейшем формируется деформация грудной клетки, появляется влажный постоянный кашель, выслушиваются влажные и сухие хрипы в легких. Диагноз обычно ставится в младшем или старшем школьном возрасте, когда клиническая симптоматика ярко выражена. В дифференциальной диагностике, наряду с клинической симптоматикой, важны рентгенологическое исследование и бронхоскопия, а также резистентность к бронходилятаторам и высокая эффективность антибактериальной терапии. На рисунке показана бронхограмма больного с недоразвитием хрящей бронхов 3—8 генерации (синдром Вильямса-Кемпбелла). Хорошо видно чрезмерное расширение бронхов в зоне поражения.
Стенозы трахеи и бронхов — это состояние, встречающееся достаточно редко. Их отличает постоянное шумное дыхание у ребенка и на вдохе и на выдохе, усиливающееся при присоединении ОРВИ. Диагноз подтверждается при рентгенологическом и бронхологическом обследовании.
Опухоли трахеи и бронхов у детей также диагностируются нечасто. Опухоли могут приводить к сужению просвета дыхательных путей как при сдавлении извне, так и при прорастании внутрь просвета. Помочь в диагностике может постепенное нарастание синдрома «шумного дыхания», которое вначале появляется при ОРВИ, а затем и в состоянии покоя.
Диагноз подтверждается при рентгенологическом и бронхологическом обследовании.
Муковисцидоз
Муковисцидоз (МВ) — генетическое, аутосомно-рецессивное моногенное заболевание, обусловленное мутацией гена трансмембранного регулятора МВ (МВТР). Характеризуется нарушением секреции экзокринных желез жизненно важных органов с поражением, прежде всего, дыхательного и желудочно-кишечного трактов, тяжелым течением и неблагоприятным прогнозом. Особенность клинических проявлений болезни заключается в приступообразном коклюшеподобном кашле с вязкой мокротой, вследствие чего иногда путают с бронхиальной астмой.
Дифференциальная диагностика: наличие кишечного синдрома (нейтральный жир в стуле), прогрессирующая дыхательная недостаточность, изменения на рентгенограммах и положительный потовый тест.
Бронхолегочная дисплазия
Хроническое заболевание, развивающееся вследствие поражения легких при проведении жестких режимов искусственной вентиляции легких с высокими концентрациями кислорода, главным образом у недоношенных детей. В основе заболевания лежат нарушение архитектоники легочной ткани и, часто, бронхиальная гиперреактивность. Клинически проявляется гипоксемией, дыхательной недостаточностью, симптомами бронхиальной обструкции; рентгенологически обычно выявляются грубые изменения в виде фиброза, кист, изменений прозрачности легочной ткани, деформаций бронхов. Диагностика осуществляется на основании анамнестических, клинических и рентгенологических данных.
Внелегочные причины БС диагностируются при обследовании больного в стационаре.
Таким образом, БС нередко сопровождает легочные и внелегочные патологические процессы. Дифференциальная диагностика при этих состояниях включает ряд нозологических форм. При затяжном течении БС, а также при повторных эпизодах обструкции больной должен быть обследован в специализированном пульмонологическом стационаре и наблюдаться там в дальнейшем.
Обратите внимание!
- От 30 до 50% детей первых трех лет жизни имеют те или иные проявления бронхообструктивного синдрома.
- числу вирусов, наиболее часто вызывающих БС, относят респираторно-синцитиальный вирус, вирус парагриппа, микоплазму пневмонии, реже — вирусы гриппа и аденовирус.
- Наибольшие сложности представляет дифференциальная диагностика обструктивного бронхита и бронхиальной астмы.
И. К. Волков, доктор медицинских наук
Отд. пульмонологии НИИ педиатрии, Научный центр здоровья детей РАМН, Москва
Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà áðîíõîîáñòðóêòèâíîãî ñèíäðîìà
Áðîíõîîáñòðóêòèâíûé ñèíäðîì (ÁÎÑ) ýòî ñèìïòîìîêîìïëåêñ, âñòðå÷àþùèéñÿ â êëèíè÷åñêîé êàðòèíå ðàçëè÷íûõ âðîæäåííûõ è ïðèîáðåòåííûõ, èíôåêöèîííûõ è íåèíôåêöèîííûõ, àëëåðãè÷åñêèõ è íåàëëåðãè÷åñêèõ çàáîëåâàíèé ðàííåãî äåòñêîãî âîçðàñòà êàê îäíî èç ïðîÿâëåíèé äûõàòåëüíîé íåäîñòàòî÷íîñòè (ÄÍ), êîòîðûé îáóñëîâëåí îáñòðóêöèåé ìåëêèõ áðîíõîâ è áðîíõèîë çà ñ÷¸ò ãèïåðñåêðåöèè, îò¸êà ñëèçèñòîé è/èëè áðîíõîñïàçìà.
Áîëåå, ÷åì ó ïîëîâèíû äåòåé ðàííåãî âîçðàñòà, ïåðåíîñÿùèõ îñòðûé áðîíõèò, íàáëþäàåòñÿ â òîé èëè èíîé ñòåïåíè âûðàæåííîñòè áðîíõèàëüíàÿ îáñòðóêöèþ, êîòîðàÿ ïðèìåðíî ó òðåòè õàðàêòåðèçóåòñÿ ðåöèäèâèðóþùèì òå÷åíèåì.
ÁÎÑ ÿâëÿåòñÿ íåáëàãîïðèÿòíûì ôîíîì äëÿ ôîðìèðîâàíèÿ õðîíè÷åñêîé àëëåðãè÷åñêîé è áðîíõîëåãî÷íîé ïàòîëîãèè. Òàê, õðîíè÷åñêàÿ îáñòðóêòèâíàÿ ïàòîëîãèÿ âçðîñëûõ âî ìíîãèõ ñëó÷àÿõ áåðåò íà÷àëî â ïåðèîäå ðàííåãî äåòñòâà, ïðîäîëæàåòñÿ â ñòàðøåì äåòñêîì âîçðàñòå è óæå â ïåðèîäå çðåëîñòè ÿâëÿåòñÿ îäíîé èç ïðè÷èí íåòðóäîñïîñîáíîñòè è èíâàëèäíîñòè.
Îñîáóþ òðåâîãó âûçûâàåò ÁÎÑ èíôåêöèîííîãî ãåíåçà ó äåòåé ñ àëëåðãè÷åñêè èçìåí¸ííîé ðåàêòèâíîñòüþ è/èëè ïðîÿâëåíèÿìè ëèìôàòèêî-ãèïîïëàñòè÷åñêîãî äèàòåçà (âåäóùèé ïðèçíàê — òèìîìåãàëèÿ), à òàêæå â ñëó÷àÿõ, êîãäà ñèíäðîì ðàçâèâàåòñÿ ôîíå âðîæä¸ííîé èëè íàñëåäñòâåííîé ïàòîëîãèè áðîíõîë¸ãî÷íîé ñèñòåìû.
Áðîíõîîáñòðóêòèâíûé ñèíäðîì â çàâèñèìîñòè îò âîçðàñòà ðåáåíêà èìååò ðàçëè÷íûé ïàòîãåíåç. Òàê, ó äåòåé ðàííåãî âîçðàñòà îáñòðóêöèÿ ÷àùå îáóñëîâëåíà ãèïåðñåêðåöèåé âÿçêîé è ãóñòîé ñëèçè, ãèïåðïëàçèåé ñëèçèñòîé áðîíõîâ, è â ìåíüøåé ìåðå áðîíõîñïàçìîì, êîòîðûé ïðåîáëàäàåò â êëèíè÷åñêîé êàðòèíå ó ñòàðøèõ äåòåé. Óêàçàííûå ïðîÿâëåíèÿ ÁÎÑ ñâÿçàíû ñ àíàòîìî-ôèçèîëîãè÷åñêèìè îñîáåííîñòÿìè äûõàòåëüíîé ñèñòåìû ó äåòåé ýòîãî âîçðàñòà. Ïðîñâåò áðîíõîâ ó ìàëåíüêèõ äåòåé ìåíüøå, ñëèçèñòàÿ èõ áîãàòî âàñêóëÿðèçèðîâàíà, ñàìè áðîíõè êîðîòêèå. Ðàçâèòèå ãëàäêîé ìóñêóëàòóðà áðîíõîâ, ýëàñòè÷íîñòü ëåãêèõ è ïîäàòëèâîñòü õðÿùåé íåäîñòàòî÷íû. Ïîýòîìó äàæå íåçíà÷èòåëüíîå âîñïàëåíèå ëþáîãî ïðîèñõîæäåíèÿ ïðèâîäèò ê áûñòðîìó óìåíüøåíèþ äèàìåòðà áðîíõîâ, ÷òî âûðàæàåòñÿ â óâåëè÷åíèè àýðîäèíàìè÷åñêîãî ñîïðîòèâëåíèÿ äûõàòåëüíûõ ïóòåé, êëèíè÷åñêè ïðîÿâëÿþùåãî èõ îáñòðóêöèåé. Èíîãäà ïðè÷èíîé îáñòðóêöèè ìîãóò áûòü ðàçëè÷íûå îïóõîëåâûå îáðàçîâàíèÿ êàê âíå, òàê è âíóòðè áðîíõîâ. ×àñòî ÁÎÑ îáóñëîâëåí èíîðîäíûìè òåëàìè ðàçëè÷íîãî ïðîèñõîæäåíèÿ.
Íåçàâèñèìî îò ìåõàíèçìà âîçíèêíîâåíèÿ ÁÎÑ õàðàêòåðèçóåòñÿ ñëåäóþùèìè äîñòàòî÷íî îäíîòèïíûìè êëèíè÷åñêèìè ïðîÿâëåíèÿìè:
· ýêñïèðàòîðíàÿ èëè ñìåøàííàÿ îäûøêà;
· øóìíîå ñâèñòÿùåå äûõàíèå ñ óäëèíåííûì âûäîõîì;
· äèñòàíöèîííûå õðèïû;
· ýìôèçåìàòîçíîå âçäóòèå ãðóäíîé êëåòêè;
· êîðîáî÷íûé îòòåíîê ïåðêóòîðíîãî çâóêà;
· ðàññåÿííûå êðóïíî- è ñðåäíåïóçûð÷àòûå âëàæíûå, ðåæå ñóõèå õðèïû íà ôîíå æåñòêîãî èëè îñëàáëåííîãî äûõàíèÿ.
Ðåíòãåíîëîãè÷åñêè âûÿâëÿþò:
· ïîâûøåííóþ ïðîçðà÷íîñòü òêàíè ëåãêîãî;
· ãîðèçîíòàëüíîå ïîëîæåíèå ðåáåð;
· íèçêîå ðàñïîëîæåíèå äèàôðàãìû.
Âàæíî ïîä÷åðêíóòü, ÷òî â ïåäèàòðè÷åñêîé ïðàêòèêå íåîáõîäèìà ðàííÿÿ äèàãíîñòèêà çàáîëåâàíèé, êîòîðûå õàðàêòåðèçóþòñÿ îáñòðóêòèâíûìè íàðóøåíèÿìè. Èìåííî òàêîé ïîäõîä ïîçâîëÿåò îñóùåñòâèòü ðàöèîíàëüíóþ òåðàïèþ, ïîñêîëüêó ïðîèñõîæäåíèå ÁÎÑ îïðåäåëÿåò íåîáõîäèìîñòü äèôôåðåíöèðîâàííîãî ïîäõîäà ê âûáîðó è îáúåìó ïðîâîäèìîãî ëå÷åíèÿ.  òî æå âðåìÿ ñïîðíîñòü, ïðîòèâîðå÷èâîñòü, à ïîðîé, è íåëîãè÷íîñòü ãðóïïèðîâîê îáñòðóêòèâíûõ áîëåçíåé ëåãêèõ, îòðàæåííûõ â ìåæäóíàðîäíîé ñòàòèñòè÷åñêîé êëàññèôèêàöèè áîëåçíåé, íå ìîæåò íå âûçâàòü çàòðóäíåíèé ïðè å¸ èñïîëüçîâàíèè â ïåäèàòðè÷åñêîé ïðàêòèêå.
Ïðè÷èíû ÁÎÑ â äåòñêîì âîçðàñòå ìîæíî ñãðóïïèðîâàòü ñ ó÷åòîì ñâÿçè ñ âåäóùèìè ïàòîãåíåòè÷åñêèìè ìåõàíèçìàìè:
Ñâÿçü ñ èíôåêöèåé:
· îñòðûé îáñòðóêòèâíûé áðîíõèò;
· õðîíè÷åñêèé áðîíõèò;
· ðåöèäèâèðóþùèé áðîíõèò;
· áðîíõèò ïîñëå êîêëþøà;
· îñòðûé áðîíõèîëèò;
· ïíåâìîíèÿ.
Ñâÿçü ñ àëëåðãèåé:
· áðîíõèàëüíàÿ àñòìà;
· àëëåðãè÷åñêàÿ ðåàêöèÿ íà ìåäèêàìåíòû;
· ñèíäðîì ˸ôôëåðà.
Ñâÿçü ñ íàñëåäñòâåííûìè è âðîæäåííûìè çàáîëåâàíèÿìè:
· ìóêîâèñöèäîç;
· äåôèöèò a1
-àíòèòðèïñèíà;
· ëåãî÷íûé ãåìîñèäåðîç;
· ïåðâè÷íàÿ öèëèàðíàÿ äèñêèíåçèÿ (ñèíäðîì Êàðòàãåíåðà);
· ñèíäðîì Âèëüÿìñà-Êýìïáåëëà (ñèíäðîì áàëëîíèðóþùèõ áðîíõîýêòàçîâ);
· òðàõåîìàëÿöèÿ è áðîíõîìàëÿöèÿ;
· ëîáàðíàÿ ýìôèçåìà;
· îáëèòåðèðóþùèé áðîíõèîëèò;
· ïåðâè÷íûå èììóííîäåôèöèòíûå ñîñòîÿíèÿ;
· âðîæäåííûå ïîðîêè ñåðäöà;
· áðîíõîýêòàçèè.
Ñâÿçü ñ ïàòîëîãèåé ïåðèîäà íîâîðîæäåííîñòè:
· áðîíõîëåãî÷íàÿ äèñïëàçèÿ;
· òðàõåîýçîôàãàëüíàÿ ôèñòóëà;
· ñòðèäîð;
· ãðûæà ïèùåâîäà.
Ñâÿçü ñ äðóãèìè çàáîëåâàíèÿìè:
· èíîðîäíûå òåëà äûõàòåëüíûõ ïóòåé;
· îïóõîëè;
· àäåíîèäíûå âåãåòàöèè, àäåíîèäèò (ñèíäðîì ïîñòíàçàëüíîãî ñòåêàíèÿ ñëèçè);
· ãàñòðîýçîôàãàëüíûé ðåôëþêñ âñëåäñòâèå ðàçëè÷íûõ ôóíêöèîíàëüíûõ èëè àíàòîìè÷åñêèõ ïðè÷èí;
· ýïèñèíäðîì è äð.
Íàèáîëåå ÷àñòî ÁÎÑ ó äåòåé ñâÿçàí ñ èíôåêöèåé, à â ýòîé ãðóïïå ïðè÷èí ïî ÷àñòîòå ëèäèðóåò îñòðûé îáñòðóêòèâíûé áðîíõèò.
Îñòðûé îáñòðóêòèâíûé áðîíõèò — ýòî îñòðûé ïðîñòîé áðîíõèò, òå÷åíèå êîòîðîãî êëèíè÷åñêè õàðàêòåðèçóåòñÿ âûðàæåííûìè ïðèçíàêàìè áðîíõèàëüíîé îáñòðóêöèè. Îñíîâíûìè ýòèîëîãè÷åñêèìè ôàêòîðàìè áðîíõèòà ÿâëÿþòñÿ âèðóñû, à èç íèõ íàèáîëåå ÷àñòûì ðåñïèðàòîðíî-ñèíöèòèàëüíûé.
Ïîðàæåíèå ðåñïèðàòîðíîãî ýïèòåëèÿ âèðóñàìè ïðèâîäèò ê åãî ãèïåðïëàçèè, îòåêó, ãèïåðñåêðåöèè ñëèçè. Ïðè ýòîì ïðîèñõîäèò ïàðåç ìóêîöèëèàðíîãî êëèðåíñà è, êàê ñëåäñòâèå, âîçíèêàåò íàðóøåíèå ïðîõîäèìîñòè áðîíõîâ, êîòîðîå ó ðåáåíêà ïðîÿâëÿåòñÿ êàøëåì è ïðîÿâëåíèÿìè äûõàòåëüíîé íåäîñòàòî÷íîñòè.
Îñòðûé îáñòðóêòèâíûé áðîíõèò âñòðå÷àåòñÿ ïðåèìóùåñòâåííî ó äåòåé ïåðâûõ òðåõ ëåò æèçíè ñ îòÿãîùåííûì ïðåìîðáèäíûì ôîíîì (ïåðèíàòàëüíàÿ ýíöåôàëîïàòèÿ, àíîìàëèè êîíñòèòóöèè è ò.ï.) è ðàçâèâàåòñÿ íà 3 5-é äåíü ÎÐÂÈ, íàáëþäàåòñÿ íåñêîëüêî äíåé è èìååò öèêëè÷åñêîå âîëíîîáðàçíîå òå÷åíèå. Ñòåïåíü ÄÍ îáû÷íî I II. Ó íåêîòîðûõ äåòåé 4 6-òè ëåòíåãî âîçðàñòà ââèäó èõ èíäèâèäóàëüíûõ àíàòîìî-ôèçèîëîãè÷åñêèõ îñîáåííîñòåé áðîíõîëåãî÷íîé ñèñòåìû, òàêæå ìîæåò èìåòü ìåñòî îáñòðóêòèâíûé áðîíõèò, îäíàêî óæå ïåðâûé ýïèçîä îáñòðóêöèè â ýòîì âîçðàñòå, äàæå âîçíèêøèé íà ôîíå ÎÐÂÈ, òðåáóåò èñêëþ÷åíèÿ äåáþòà áðîíõèàëüíîé àñòìû. Ó ïàöèåíòîâ ñòàðøå 6-òè ëåò äèàãíîç «îñòðûé îáñòðóêòèâíûé áðîíõèò» îøèáî÷åí.
Ó äåòåé ïåðâîãî ïîëóãîäèÿ æèçíè ÎÐÂÈ èíîãäà îñëîæíÿåòñÿ îñòðûì áðîíõèîëèòîì, â êëèíè÷åñêîé êàðòèíå êîòîðîãî òàêæå íàáëþäàåòñÿ ÁÎÑ. Îñòðîìó áðîíõèîëèòó ïðèñóùå òÿæåëîå ñîñòîÿíèÿ áîëüíîãî çà ñ÷åò áûñòðîãî ðàçâèòèÿ ÄÍ (II III ñò.) è èíòîêñèêàöèè. Îäûøêà ïðè ýòîì ñìåøàííîãî õàðàêòåðà, èíîãäà ñ ïðåîáëàäàíèåì çàòðóäíåííîãî âûäîõà. Àóñêóëüòàòèâíî îïðåäåëÿåòñÿ îáèëèå ïîñòîÿííûõ ìåëêîïóçûð÷àòûõ âëàæíûõ è êðåïèòèðóþùèõ õðèïîâ íà âäîõå ñ îáåèõ ñòîðîí, ðåíòãåíîëîãè÷åñêè ïðèçíàêè âçäóòèÿ ëåãêèõ, óñèëåíèå ëåãî÷íîãî ðèñóíêà, ãîðèçîíòàëüíîå ðàñïîëîæåíèå ðåáåð, îïóùåíèå êóïîëà äèàôðàãìû è ò.í. âàòíûå ëåãêèå (êîãäà ìåëêèå ó÷àñòêè çàòåìíåíèé ÷åðåäóþòñÿ ñ âîçäóøíûìè).
Ïíåâìîíèÿ ñ ÁÎÑ îòìå÷àåòñÿ, êàê ïðàâèëî, ó äåòåé ñ îòÿãîùåííûì àíàìíåçîì ïî àòîïèè è õàðàêòåðèçóåòñÿ íàëè÷èåì èíòîêñèêàöèè, â ò.÷. ïîâûøåíèåì òåìïåðàòóðû òåëà, àñèììåòðèåé ôèçèêàëüíûõ äàííûõ (ìåëêîïóçûð÷àòûå âëàæíûå è êðåïèòèðóþùèå õðèïû, ïðåèìóùåñòâåííî îäíîñòîðîííèå, íî êîòîðûå âûñëóøèâàþòñÿ íà ôîíå æåñòêîãî äûõàíèÿ, íåðåäêî ñ äèôôóçíûìè ñóõèìè èëè ñðåäíå- è êðóïíîïóçûð÷àòûìè âëàæíûìè õðèïàìè) è õàðàêòåðíûìè ðåíòãåíîëîãè÷åñêèìè äàííûìè (íàëè÷èå èíôèëüòðàòèâíûõ òåíåé).
Äèàãíîç äåáþòà áðîíõèàëüíîé àñòìû ó ðåáåíêà ñ àòîíèåé ïðè íàëè÷èè òèïè÷íîãî ïðèñòóïà óäóøüÿ, âîçíèêøåãî ïîñëå êîíòàêòà ñ àëëåðãåíîì, íå ïðåäñòàâëÿåò ñëîæíîñòè â ïîñòàíîâêå äàæå ïîñëå ïåðâîãî ïîäîáíîãî ýïèçîäà. Ñëîæíåå áûâàåò îïðåäåëèòüñÿ ïðè ðåöèäèâèðîâàíèè ÁÎÑ íà ôîíå ÎÐÂÈ, ïîñêîëüêó ïðè ýòîì îòñóòñòâóþò îäíîçíà÷íûå äèàãíîñòè÷åñêèå êðèòåðèè è äèàãíîç àñòìû â ýòîì ñëó÷àå óñòàíàâëèâàåòñÿ ïî ñîâîêóïíîñòè ïðèçíàêîâ. Òàê, â ïîëüçó àñòìû ñâèäåòåëüñòâóþò:
· òðè è áîëåå ýïèçîäîâ îáñòðóêöèè çà ãîä;
· âîçðàñò 4 è áîëåå ëåò;
· íàëè÷èå àòîïèè ó ðåáåíêà;
· íàëè÷èå îòÿãîùåííîãî ñåìåéíîãî àíàìíåçà ïî àëëåðãèè, îñîáåííî ïî àñòìå;
· óõóäøåíèå ñîñòîÿíèÿ â íî÷íûå è ïðåäóòðåííèå ÷àñû;
· ëàáèëüíîñòü àóñêóëüòàòèâíûõ äàííûõ â òå÷åíèå äíÿ;
· âûñîêàÿ ýôôåêòèâíîñòü áðîíõîëèòèêîâ;
· ïîâûøåíèå óðîâíÿ ýîçèíîôèëîâ â êðîâè, ìîêðîòå;
· ïîâûøåíèå óðîâíÿ îáùåãî igÅ â ñûâîðîòêå êðîâè;
· ïîâûøåíèå óðîâíÿ àëëåðãåíñïåöèôè÷åñêîãî igÅ â ñûâîðîòêå êðîâè.
Ñëåäóåò ïîìíèòü, ÷òî â ðÿäå ñëó÷àåâ áðîíõèò è ïíåâìîíèÿ, ïðîòåêàþùèå ñ ÁÎÑ, ìîãóò áûòü ïðîÿâëåíèåì ðåñïèðàòîðíîãî õëàìèäèîçà, ïîýòîìó âî âñåõ ñëó÷àÿõ çàòÿíóâøåãîñÿ áðîíõîñïàçìà (áîëåå òðåõ äíåé) ñëåäóåò èñêëþ÷àòü ýòó èíôåêöèþ.
Êðîìå òîãî, âî âñåõ ñëó÷àÿõ ðåöèäèâèðóþùåãî ÁÎÑ (â òîì ÷èñëå è ó áîëüíûõ àñòìîé) ñëåäóåò èñêëþ÷àòü âåðîÿòíîñòü ìóêîâèñöèäîçà, îñîáåííî åãî ñòåðòûõ ôîðì.
 òèïè÷íûõ ñëó÷àÿõ â ïîëüçó ìóêîâèñöèäîçà ñâèäåòåëüñòâóåò îòÿãîùåííûé ñåìåéíûé àíàìíåç, ðàçâèòèå ñèìïòîìîâ ñðàçó èëè âñêîðå ïîñëå ðîæäåíèÿ, ïðîãðåäèåíòíîå òå÷åíèå áîëåçíè. Ïðè ýòîì ñèìïòîìàòèêà ñî ñòîðîíû áðîíõîëåãî÷íîé ñèñòåìû íå èìååò ñïåöèôè÷åñêèõ ÷åðò. Ðåíòãåíîëîãè÷åñêàÿ êàðòèíà õàðàêòåðèçóåòñÿ ñî÷åòàíèåì àòåëåêòàçîâ è ýìôèçåìû ñ ðàñïðîñòðàíåííûìè âîñïàëèòåëüíûìè èçìåíåíèÿìè, íà êîìïüþòåðíîé òîìîãðàììå óäàåòñÿ îïðåäåëèòü áðîíõîýêòàçû. Õàðàêòåðåí habitus: ãèïîòðîôèÿ, áî÷êîîáðàçíàÿ ãðóäíàÿ êëåòêà, öèàíîç ðàçëè÷íîãî õàðàêòåðà, ñèìïòîì «áàðàáàííûõ ïàëî÷åê». Ó áîëüøèíñòâà ïàöèåíòîâ èìååò ìåñòî ñìåøàííàÿ ôîðìà ìóêîâèñöèäîçà ñ íàëè÷èåì êèøå÷íîãî ñèíäðîìà ñî ñòåàòîðååé è êðåàòîðååé.
Îáíàðóæåíèå ïîâûøåííîãî ñîäåðæàíèå íàòðèÿ è õëîðà â ïîòå è íîãòåâûõ ïëàñòèíêàõ âî âñåõ ñëó÷àÿõ ïîçâîëÿåò ñôîðìóëèðîâàòü ïðåäâàðèòåëüíûé äèàãíîç. Êðîìå òîãî â ïîëüçó ìóêîâèñöèäîçà ñâèäåòåëüñòâóåò íèçêîå ñîäåðæàíèå ïàíêðåàòè÷åñêîé ýëàñòàçû â êàëå. Îêîí÷àòåëüíûé äèàãíîç íà ìîëåêóëÿðíî-ãåíåòè÷åñêîì óðîâíå óñòàíàâëèâàþò â ñïåöèàëèçèðîâàííûõ öåíòðàõ.
Ê âðîæäåííîé ïàòîëîãèè áðîíõîëåãî÷íîé ñèñòåìû, ïðîÿâëÿþùåéñÿ ÁÎÑ, ñ âåäóùèì çâåíîì ïàòîãåíåçà â âèäå äèñêèíåçèè òðàõåîáðîíõèàëüíîãî äåðåâà, îòíîñÿò òðàõåîìàëÿöèþ, áðîíõîìàëÿöèþ, ñèíäðîì Âèëüÿìñà-Êåìáåëëà (âðîæäåííàÿ ãèïîïëàçèÿ èëè àïëàçèÿ õðÿùåé ñåãìåíòàðíûõ áðîíõîâ è èõ âåòâåé) è íåêîòîðûå äðóãèå. Íàçâàííàÿ ïàòîëîãèÿ áðîíõî-ëåãî÷íîé ñèñòåìû ïðèâîäèò ê ðàçâèòèþ ýìôèçåìû è âîñïàëèòåëüíîãî ïðîöåññà ñ çàòÿæíûì õàðàêòåðîì ÁÎÑ, íåðåäêèì îòñóòñòâèåì ýôôåêòà îò ïðèìåíåíèÿ áðîíõîäèëàòàòîðîâ. Ïðè àóñêóëüòàöèè â ïîäîáíûõ ñëó÷àÿõ íàáëþäàåòñÿ ïðåîáëàäàíèå âëàæíûõ õðèïîâ. Äèàãíîç óñòàíàâëèâàåòñÿ ïî äàííûì ðåíòãåíîãðàôèè îðãàíîâ ãðóäíîé êëåòêè è ëå÷åáíî-äèàãíîñòè÷åñêîé áðîíõîñêîïèè.
Íàáëþäåíèå çà äåòüìè ðàííåãî âîçðàñòà ñ êëèíè÷åñêèìè ïðîÿâëåíèÿìè áðîíõîîáñòðóêöèè ïîçâîëÿåò ãîâîðèòü î ÷àñòûõ äèàãíîñòè÷åñêèõ îøèáêàõ. Ðàñïîçíàâàíèå ïðè÷èíû ÁÎÑ èíîãäà ïðåäñòàâëÿåò ñóùåñòâåííûå òðóäíîñòè. Òàê, ÁÎÑ íåèíôåêöèîííîãî ïðîèñõîæäåíèÿ ó äåòåé ðàííåãî âîçðàñòà ìîæåò ïðîòåêàòü ñ ñóáôåáðèëüíîé òåìïåðàòóðîé. Âñòðå÷àþòñÿ îøèáêè â äèàãíîñòèêå èíîðîäíûõ òåë äûõàòåëüíûõ ïóòåé, îñîáåííî â òåõ ñëó÷àÿõ, êîãäà ïîâåðõíîñòíî ñîáðàí è íåäîñòàòî÷íî ïðîàíàëèçèðîâàí àíàìíåç. Íåñìîòðÿ íà ìíîãîêðàòíî ðåöèäèâèðóþùèé õàðàêòåð áðîíõîîáñòðóêöèè, â ò.÷. íà ôîíå àòîïèè, áîëüøèíñòâî äåòåé íàïðàâëÿþòñÿ â ñòàöèîíàð ñ äèàãíîçîì îáñòðóêòèâíûé áðîíõèò, êîòîðûé áîëåå ÷åì â 50% ñëó÷àåâ, êâàëèôèöèðóåòñÿ â äàëüíåéøåì êàê áðîíõèàëüíàÿ àñòìà.
Âûÿñíåíèå ïðîèñõîæäåíèÿ ÁÎÑ ó ðåáåíêà — ýòî îòâåòñòâåííûé è êðîïîòëèâûé òðóä.
 êîìïëåêñ îáñëåäîâàíèÿ äåòåé ñ ÁÎÑ, îñîáåííî ñ ðåöèäèâèðóþùèì, ñëåäóåò ïîñëåäîâàòåëüíî âêëþ÷àòü: ðåíòãåíîãðàôèþ îðãàíîâ ãðóäíîé êëåòêè, ýõîêàðäèîãðàôèþ (âðîæäåííûå ïîðîêè ñåðäöà è ìàãèñòðàëüíûõ ñîñóäîâ), ÓÇÈ âèëî÷êîâîé æåëåçû (òèìîìåãàëèÿ), ñåðîëîãè÷åñêèå ìåòîäû èññëåäîâàíèÿ äëÿ èñêëþ÷åíèÿ ðåñïèðàòîðíîãî õëàìèäèîçà, êîêëþøà; ðåàêöèþ Ìàíòó ñ 2 ÒÅ (ñïåöèôè÷åñêèé ïðîöåññ), îïðåäåëåíèå ñîäåðæàíèÿ ýëåêòðîëèòîâ â ïîòå (ìóêîâèñöèäîç), áðîíõîñêîïèþ (âðîæäåííûå ïîðîêè ðàçâèòèÿ áðîíõî-ëåãî÷íîé ñèñòåìû, èíîðîäíûå òåëà áðîíõîâ), ôèáðîýçîôàãîãàñòðîäóîäåíîñêîïèþ (ïàòîëîãèÿ ãàñòðîýçîôàãåàëüíîé çîíû), îïðåäåëåíèå àëüôà1- àíòèòðèïñèíà â ñûâîðîòêå êðîâè, ãåíåòè÷åñêîå îáñëåäîâàíèå, êîíñóëüòàöèè ËÎÐ-âðà÷à è äåòñêîãî íåâðîëîãà.
Ëå÷åíèå ÁÎÑ ó äåòåé ðàííåãî âîçðàñòà íàõîäèòñÿ â ïðÿìîé çàâèñèìîñòè îò åãî ïðîèñõîæäåíèÿ. Ëèêâèäàöèÿ áðîíõèàëüíîé îáñòðóêöèè ïðîõîäèò ïàðàëëåëüíî ñ ëå÷åíèåì îñíîâíîãî çàáîëåâàíèÿ (ïíåâìîíèÿ, ìóêîâèñöèäîç è äð.).
Ëå÷åíèå äåòåé ñ ÁÎÑ âî ìíîãîì ñîîòâåòñòâóåò ïðîòîêîëó ÌÎÇ Óêðàèíû ïî ëå÷åíèþ îñòðîãî îáñòðóêòèâíîãî áðîíõèòà. Áîëüíîãî ñëåäóåò ãîñïèòàëèçèðîâàòü. Åìó íàçíà÷àåòñÿ ïîëíîöåííàÿ, ñîîòâåòñòâóþùàÿ âîçðàñòó ðåáåíêà, ãèïîàëëåðãåííàÿ äèåòà. Èç ìåäèêàìåíòîçíûõ ñðåäñòâ èñïîëüçóþò ìèîòðîïíûå ñïàçìîëèòèêè (íî-øïà, ïàïàâåðèí è äð.), áðîíõîëèòèêè, â ïåðâóþ î÷åðåäü β2
-àãîíèñòû (ñàëüáóòàìîë, ôåíîòåðîë, òåðáóòàëèí) èíãàëÿöèîííî èëè âíóòðü, â òîì ÷èñëå â âèäå êîìáèíèðîâàííûõ ìóêîàêòèâíûõ ïðåïàðàòîâ (áðîíõîðèë, ñåäàðèë è äð.). Ðåæå ïðèìåíÿþò ñåëåêòèâíûå Ì-õîëèíîëèòèêè (èïðàòðîïèóìà áðîìèä).  ñëó÷àÿõ âûðàæåííîãî èëè óïîðíîãî ÁÎÑ èñïîëüçóþò ãëþêîêîðòèêîñòåðîèäû (÷àùå ïàðåíòåðàëüíî). Âîçìîæíî èõ ñî÷åòàíèå ñ ââåäåíèåì ìåòèëêñàíòèàíîâ êîðîòêîãî äåéñòâèÿ (ýóôèëëèí âíóòðèâåííî â äîçå 4 — 6 ìã/êã íà ââåäåíèå 2 ðàçà â äåíü). Óñèëèâàþò ýôôåêòèâíîñòü íàçâàííûõ ïðåïàðàòîâ èíãàëÿöèîííûå ñòåðîèäû (ôëþòèêàçîí, áóäåñîíèä), îñîáåííî ïðè èñïîëüçîâàíèè íåáóëàéçåðà â êà÷åñòâå äîñòàâî÷íîãî óñòðîéñòâà.
Íàëè÷èå ÁÎÑ îïðåäåëÿåò íåîáõîäèìîñòü íàçíà÷åíèÿ ìóêîàêòèâíûõ ïðåïàðàòîâ. Ïðèíöèïèàëüíî èõ ïîäðàçäåëåíèå íà äâå ãðóïïû: «îò êàøëÿ» è «äëÿ êàøëÿ». Ïðîòèâîêàøëåâûå ñðåäñòâà áûâàþò öåíòðàëüíîãî (êîäåèí, áóòàìèðàò, îêñåëàäèí, ãëàóöèí è äð.) è ïåðèôåðè÷åñêîãî (ïðåíîêñäèàçèí, äèáóíàò íàòðèÿ, ïîäîðîæíèê è äð.) äåéñòâèÿ. Íàçíà÷åíèå ïðîòèâîêàøëåâûõ ïðåïàðàòîâ çàìåäëÿåò îñâîáîæäåíèå äûõàòåëüíûõ ïóòåé îò ñåêðåòà è óõóäøàåò àýðîäèíàìèêó ðåñïèðàòîðíîãî òðàêòà, ÷òî îïðåäåëÿåò íåîáõîäèìîñòü êðàéíå âçâåøåííîãî ïîäõîäà ïðè èõ èñïîëüçîâàíèè âîîáùå è òåì áîëåå ïðè ÁÎÑ. Ñëåäóåò ïîìíèòü î òîì, ÷òî ðÿä êîìáèíèðîâàííûõ ìóêîàêòèâíûõ ïðåïàðàòîâ ñîäåðæàò ïðîòèâîêàøëåâóþ ñîñòàâëÿþùóþ (áðîíõîëèòèí, áðîíõî-áðþ, òóññèí-ïëþñ, ñòîïòóññèí è äð.).
Ñðåäñòâà «äëÿ êàøëÿ» îáëàäàþò ìóêîëèòè÷åñêèìè (àöåòèëöèñòåèí, ôåðìåíòû), ñåêðåòîëèòè÷åñêèìè (àììîíèÿ õëîðèä, êàëèÿ éîäèä, íàòðèÿ ãèäðîêàðáîíàò, íàòðèÿ éîäèä, ÷àáðåö) èëè ìóêîêèíåòè÷åñêèìè (ñîëîäêà, àëòåé, àíèñ) ñâîéñòâàìè, íî ÷àùå îíè îáëàäàþò êîìáèíèðîâàííûì äåéñòâèåì. Òàê, àìáðîêñîë, áðîìãåêñèí, ãâàéôåíàçèí, ïåðâîöâåò ñåêðåòîëèòèêè è ìóêîêèíåòèêè, êàðáîöèñòåèí, ïëþù ìóêîëèòèêè è ìóêîêèíåòèêè è ò.ä.
Ïðèìåíåíèå êàæäîãî èç ìóêîàêòèâíûõ ïðåïàðàòîâ èìååò ñâîè îñîáåííîñòè, î êîòîðûõ ñëåäóåò ïîìíèòü. Òàê, ïðîòåîëèòè÷åñêèå ôåðìåíòû ýôôåêòèâíî ðàçæèæàþò âÿçêóþ ìîêðîòó, îäíàêî ýòè ïðåïàðàòû, âêëþ÷àþùèå áåëêîâûå ñòðóêòóðû, ÿâëÿþòñÿ ïîòåíöèàëüíûìè àëëåðãåíàìè è èõ ïðèìåíåíèå íà ñåãîäíÿ ðåçêî îãðàíè÷åíî.
Ëå÷åíèå àöåòèëöèñòåèíîì ñëåäóåò íà÷èíàòü ñ íåáîëüøèõ äîç, ò.ê. ýôôåêò áîëüøèõ äîç áûâàåò íåïðåäñêàçóåìûì è ìîæåò ïðèâîäèòü ê âûðàæåííîé ãèïåðñåêðåöèè. Êðîìå òîãî, àöåòèëöèñòåèí ìîæåò íàðóøàòü ôóíêöèþ ïå÷åíè è ïî÷åê, à ïðè áðîíõèàëüíîé àñòìå — ïðîâîöèðîâàòü áðîíõîñïàçì. Ïðè ïðèåìå àöåòèëöèñòåèíà àíòèáèîòèêè íàçíà÷àþòñÿ íå ðàíåå, ÷åì ÷åðåç 2 ÷àñà ïîñëå åãî ïðèåìà.
Êàðáîöèñòåèí íå ðåêîìåíäóåòñÿ íàçíà÷àòü ëèöàì ñ ýðîçèâíî-ÿçâåííûì ïîðàæåíèåì æåëóäî÷íî-êèøå÷íîãî òðàêòà.
Àìáðîêñîë óâåëè÷èâàåò ïðîíèêíîâåíèå àíòèáèîòèêîâ â áðîíõèàëüíûé ñåêðåò è ñëèçèñòóþ áðîíõîâ. Àìáðîêñîë è áðîìãåêñèí ìîãóò ïîâûøàòü àêòèâíîñòü òðàíñàìèíàç ïå÷åíè, âûçâàòü òàêæå âÿëîñòü è ñîíëèâîñòü ó ðåáåíêà. Àìáðîêñîë è áðîìãåêñèí íåñîâìåñòèìû ñî ùåëî÷íûìè ðàñòâîðàìè, ñ ïðåïàðàòàìè, ñîäåðæàùèìè êîäåèí, à òàêæå ñ õîëèíîëèòèêàìè. Áðîìãåêñèí íå íàçíà÷àþò äåòÿì äî 3 ëåò.
Ñîëîäêà, òåðìîïñèñ, êàëèÿ éîäèä è äð. â çíà÷èòåëüíîé ìåðå óñèëèâàþò ñåêðåöèþ ñëèçè è ñóùåñòâåííî óâåëè÷èâàþò îáúåì ìîêðîòû, ïîâûøàÿ ðâîòíûé è êàøëåâîé ðåôëåêñû (ãàñòðîïóëüìîíàëíûé ðåôëåêñ), ÷òî íå æåëàòåëüíî ïðè ÁÎÑ. Êðîìå òîãî, ó ïàöèåíòîâ ñ àëëåðãè÷åñêîé ðåàêòèâíîñòüþ «íåî÷èùåííûå» ðàñòèòåëüíûå ýêñïåêòîðàíòû ìîãóò ïðîâîöèðîâàòü îáîñòðåíèå àëëåðãè÷åñêîãî ïðîöåññà, ÷òî òàêæå îãðàíè÷èâàåò èõ èñïîëüçîâàíèå ïðè ÁÎÑ. Íàêîíåö, áîëüøèíñòâî ìóêîàêòèâíûõ ñðåäñòâ äëÿ äåòåé ñåé÷àñ âûïóñêàþòñÿ â ñèðîïàõ, ñîäåðæàùèõ àðîìàòèçàòîðû è äåòè ÷àñòî ñåíñèáèëèçèðóþòñÿ íå ñîáñòâåííî ê ëåêàðñòâó, à ê åãî íàïîëíèòåëÿì.
ñîäåðæàíèå ..
98
99
100 ..


