Дифференциальная диагностика бронхиальная астма чучалин
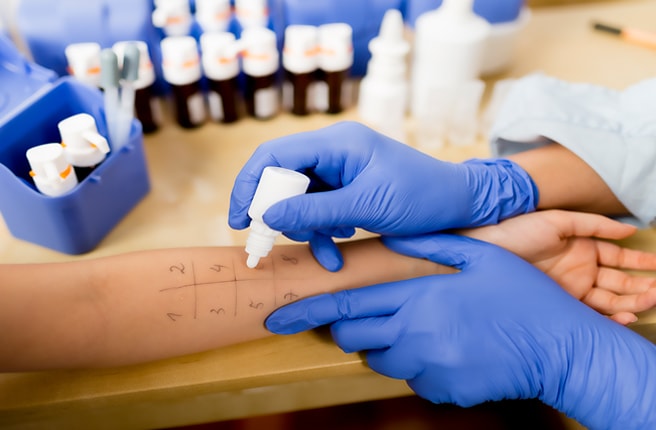
Для того чтобы начать эффективное лечение заболевания, важно сначала поставить правильный диагноз. И в первую очередь требуется исключить болезни, которые имеют такую же симптоматику, как и бронхиальная астма.
Именно для этого и была разработана и успешно применяется дифференциальная диагностика. Подтверждение диагноза при бронхиальной астме – это важный этап, предшествующий лечению болезни.
Бронхиальная астма

Бронхиальная астма – это хроническое неинфекционное заболевание. Воспалительный процесс, протекающий в бронхах, вызывает увеличенное выделение густого, трудно выводящегося секрета. Кроме этого, возможен отек слизистой бронхов.
Пациент испытывает затруднения при дыхании, у него появляется сухой кашель, возможно развитие одышки. Дыхание становится свистящим, выдох значительно длиннее вдоха. Приступ бронхиальной астмы сопровождается удушьем.
Дифференциальная диагностика при бронхиальной астме позволяет исключить заболевания, проявляющиеся похожими симптомами, но требующие совершенно другого лечения.
Необходимость дифференциальной диагностики при бронхиальной астме

Бронхиальная астма на ранних стадиях имеет слабовыраженную симптоматику. Приступы случаются редко. Одышка если и появляется, то только после физической нагрузки.
В этот период ее легко спутать с респираторными заболеваниями, вызывающими подобные симптомы.
Больной чаще всего не обращается к врачу, предпочитая справляться с недомоганием собственными силами.
Однако астма требует совершенно иного лечения, чем инфекционные заболевания. Так как чаще всего приступы развиваются на фоне аллергических реакций, в первую очередь необходимо бороться именно с этой проблемой.
Для того чтобы точно определить заболевание и подтвердить или опровергнуть диагноз «бронхиальная астма», необходима дифференциальная диагностика.
Только после этого врач может назначить правильное лечение и подобрать эффективные препараты.
В чем суть дифференциальной диагностики
Бронхиальная астма – заболевание, которое достаточно трудно диагностировать. Для подтверждения или опровержения диагноза врачу необходимо провести дифференциальную диагностика. Она состоит из следующих этапов:
- Сбор и систематизация жалоб пациента.
- Осмотр больного.
- Выяснение информации о наличии одышки, условиях ее появления.
- Изучение анамнеза пациента, выявление случаев аллергических реакций.
- Проведение клинических исследований крови и мочи, анализ их результатов.
- Оценка функции дыхания. Для этого применяют спирографию и другие методы.
Дифференциальная диагностика требует проведения комплексного обследования. Только опираясь на все собранные данные, можно утверждать, что пациент страдает бронхиальной астмой.
Дифференциальная диагностика бронхиальной астмы
Так как бронхиальная астма по своим симптомам очень похожа на некоторые другие заболевания, важно провести ряд исследований. На основании полученных данных можно поставить дифференциальный диагноз.
Симптомы при бронхиальной астме схожи с проявлениями бронхита, сердечной астмы и других патологий.
Кроме того, состояние удушья, например, может вызвать и перекрывание дыхательных путей инородным телом.
Особенности бронхиальной астмы

Для того чтобы поставить правильный диагноз, важно учитывать всю совокупность признаков. У пациента должны присутствовать характерные для БА симптомы. К ним относят:
- приступы сухого кашля;
- одышку, появляющуюся даже при незначительной физической активности;
- состояние удушья, купирующееся только с помощью расширяющих бронхи лекарственных препаратов.
Все эти симптомы доставляют сильный дискомфорт пациенту и вынуждают обратиться его за врачебной помощью.
Для постановки диагноза врач использует методы дифференциальной диагностики. При этом он в первую очередь обращает внимание на симптомы, которые всегда связаны с бронхиальной астмой.
Бледность кожных покровов, увеличение частоты сердечных сокращений, изменение ритма дыхания – все это относят к типичным симптомам БА у взрослых и детей. Очень часто при аускультации врач может услышать хрипы (свистящие, слышимые с обеих сторон грудной клетки).
Однако важно помнить, что подобную симптоматику могут давать и другие болезни, не связанные с хроническим воспалительным процессом в бронхах. Из наиболее часто встречающихся патологий следует отметить:
- сердечную астму;
- ХОБЛ;
- хронические неспецифические заболевания легких;
- новообразования в легких.
Именно поэтому дифференциальная диагностика является важным инструментом для постановки правильного диагноза.
Отличие от хронического бронхита
Бронхиальная астма по своей симптоматике очень похожа на хронический бронхит. Но при этих патологиях используют совершенно разные схемы лечения.
Именно поэтому очень важно правильно дифференцировать заболевание и не только установить его первопричину, но и определить пути лечения.
При дифференциальной диагностике выявляется ряд принципиальных отличий бронхита от бронхиальной астмы:
- Появление одышки при бронхите не связано с наличием аллергена. Приступообразность проявлений отсутствует.
- Сухие хрипы появляются в первой фазе дыхания и слышны даже на расстоянии.
- При бронхите отсутствует обратимость симптомов.
Для окончательной постановки диагноза следует провести ряд лабораторных исследований. Врач назначает:
- исследование мокроты;
- рентгенографию легких;
- пикфлоуметрию;
- анализ крови и мочи.
На основании всех данных врач может отличить бронхиальную астму от хронического бронхита.
Отличие от сердечной астмы

Дифференциальная диагностика имеет большое значение и для различия сердечной и бронхиальной астмы. Установлено, что многие заболевания сердечно-сосудистой системы, например, левожелудочковая недостаточность, могут давать симптомы, схожие с приступом БА.
Такое состояние пациента называется сердечной астмой. При этом больной страдает от одышки, сильного кашля и учащенного сердцебиения. Могут наблюдаться и приступы удушья.
При развитии приступа сердечной астмы возможен отек легких и бронхов и выделение пенистой мокроты. В этом случае, в отличие от приступа бронхиальной астмы, больному труднее сделать вдох, чем выдох.
Также нет никакой связи между ухудшением состояния больного и воздействием аллергенов или других провоцирующих факторов.
Для снятия приступа зачастую достаточно принять препарат нитроглицеринового ряда.
Из-за схожести симптомов пациенту в обязательном порядке назначают ЭКГ, УЗИ сердца и рентгенографию. Это поможет подтвердить или исключить сердечную астму.
Отличие от ХОБЛ и других заболеваний легких

ХОБЛ (хроническая обструктивная болезнь легких) – заболевание дыхательной системы, сопровождающееся не полностью обратимой обструкцией дыхательных путей. Для него характерен воспалительный процесс в тканях легких.
Данная болезнь неизлечима. По своим проявлениям она может быть похожа на ряд других не менее опасных заболеваний, таких как, например, бронхиальная астма.
Именно поэтому постановка дифдиагноза в этом случае является необходимым действием для назначения правильного лечения.
Проще всего проводить дифференциальную диагностику на ранних стадиях заболевания, до появления осложнений. Если у пациента подозревают ХОБЛ, обязательна проверка и на БА, так как симптомы этих болезней сходны.
Методы исследования врач выбирает, исходя из состояния больного. Однако в любом случае есть ряд анализов, проведение которых необходимо:
- анализ крови;
- рентгенография легких;
- исследование мокроты;
- оценка функции внешнего дыхания.
К основным отличиям ХОБЛ от БА следует отнести:
- Одышка при бронхиальной астме является приступообразной. При ХОБЛ она постоянная. При отсутствии лечения симптомы медленно нарастают.
- В развитии БА большую роль играет наследственная предрасположенность. ХОБЛ не связана с генетическими факторами.
- ХОБЛ часто развивается у курильщиков.
- БА чаще всего диагностируется в детстве, а ХОБЛ — после 40 лет.
- Астму могут сопровождать проявления аллергии.
- При ХОБЛ обструкция бронхов необратима.
- Тяжелая форма ХОБЛ вызывает поражения сердца.
Для диагностики часто назначают тест на диффузную емкость легких. При ХОБЛ она ниже нормы.
Кроме ХОБЛ, похожую симптоматику могут вызывать и другие заболевания легких. Чаще всего встречаются:
- бронхоэктатическая болезнь;
- пневмокониозы.
Дифференциальная диагностика позволяет точно определить заболевание. Это необходимо для назначения корректного лечения.
Методы дифдиагностики
Методы дифференциальной диагностики бронхиальной астмы достаточно разнообразны. Для уточнения диагноза врач использует не только изучение и сопоставление симптомов. Пациенту назначаются разнообразные анализы и обследования.
В обязательном порядке пациент сдает анализы крови и мочи. При этом при бронхиальной астме будет наблюдаться повышенный уровень иммуноглобулина Е, эозинофилов и СОЭ (в период обострения).
Важное значение для дифдиагностики имеет и анализ отделяемой мокроты. В ней также будет выявлен повышенный уровень эозинофилов.
Кроме этого, пациенту назначают:
- Кожные пробы для выявления провоцирующего заболевание аллергена.
- Пикфлоуметрию для оценки скорости выдоха.
- Спирометрию для исследования функции внешнего дыхания.
- Рентгенографию легких.
На основании всех полученных результатов врач ставит пациенту диагноз и назначает лечение.
Дифференциальная диагностика у детей

Дифференциальная диагностика бронхиальной астмы у детей зачастую затруднена из-за того, что маленький пациент не всегда может точно описать свои симптомы.
Вероятность постановки точного диагноза увеличивается, если у пациента есть родственники, страдающие БА, или были документально зафиксированы:
- случаи атопической формы дерматита;
- проявления аллергического ринита, конъюнктивита.
Но даже если такие данные отсутствуют, а у ребенка наблюдается одышка, хрипящее дыхание, сухой кашель и ощущение заложенности грудной клетки, исследования для подтверждения или исключения БА необходимы.
При постановке диагноза следует исключить:
- попадание инородного тела в дыхательные пули;
- воспаление легких и другие инфекционные заболевания;
- кистозный фиброз;
- дисплазию легких и бронхов;
- иммунную недостаточность.
После сбора всех данных, разговора с родителями и ребенком и проведенных исследования врач ставит диагноз.
Действия после подтверждения диагноза
Если с помощью дифференциальной диагностики врач установил диагноз «бронхиальная астма», назначается соответствующее лечение. В зависимости от тяжести заболевания и состояния пациента врач назначает лекарственную терапию, направленную на купирование симптомов.
Лечение бронхиальной астмы проводится в течение всей жизни пациента. Даже в состоянии ремиссии необходимо принимать меры по предотвращению приступов. Отказ от медикаментов может вызвать обострение болезни и развитие тяжелых осложнений.
Кроме этого, больному следует пересмотреть свой образ жизни, выделить время для полноценного сна и отдыха, отказаться от вредных привычек и начать укреплять иммунитет.
В заключение
Дифференциальная диагностика бронхиальной астмы – важнейший врачебный инструмент, позволяющий точно установить диагноз. Это необходимо для максимально эффективной помощи больному.
Так как многие заболевания разных органов и систем имеют похожую симптоматику, но требуют разного лечения, врач должен провести все этапы диагностики для постановки дифдиагноза.
81 — М.: Медицина, 1985. 160 с., ил. 50 к. — 100 000
экз.
В книге комплексно освещены все аспекты
бронхиальной астмы. Описаны факторы
развития, иммунопатология астмы,
клиническая картина болезни, медикаментозное
и климатическое лечение больных,
интенсивная терапия в приступном
периоде. Подробно изложена клиническая
фармакология лекарственных средств,
применяемых при лечении бронхиальной
астмы.
Книга рассчитана на терапевтов.
Предисловие
Последние 20—30 лет характеризуются
ростом заболеваемости и тяжести течения
бронхиальной астмы. По социальной
значимости бронхиальная астма выходит
на одно из первых мест среди заболеваний
органов дыхания.
Благодаря активным научным исследованиям
врачебная практика обогащается новыми
данными, которые касаются таких аспектов,
как эпидемиология, иммунопатология
бронхиальной астмы. Появляются
принципиально новые методы исследования
функции внешнего дыхания. Изучение
клинической картины бронхиальной астмы
пополнилось новыми данными. Так, в
последние годы освещены такие вопросы,
как обмен простагландинов у больных
бронхиальной астмой и непереносимость
нестероидных противовоспалительных
средств, особенности астмы физического
усилия, астмы пищевого генеза. Расширились
терапевтические возможности. Оценка с
современных позиций традиционных
медикаментозных средств, роль и место
тех, которые появились в последнее
время, — это важные вопросы практической
медицины, требующие регулярного
освещения. ‘
В данной книге автор, обобщив
свой многолетний опыт работы, результаты
научных наблюдений и исследований на
кафедре внутренних болезней II
МОЛГМИ им. Н. И. Пирогова и данные
литературы, стремился ответить на
вопросы, возникающие в повседневной
клинической практике.
Член-корреспондент АМН СССР, зав. кафедрой
внутренних болезней
II МОЛГМИ им. Н. И. Пирогова
А. Г. ЧУЧАЛИН
Издательство «Медицина», 1985
СПИСОК СОКРАЩЕНИЙ
Определение и классификация
АД — артериальное давление
БАЛТ — бронх-ассоциированная лимфоидная
ткань ВГО — внутригрудной объем газа
ВИП — вазоактивный интестинальный
пептид
ЖЕЛ — жизненная емкость легких
IgG, IgM —
иммуноглобулины КОМТ —
катехол-о-метилтрансфераза ЛХФ — липидный
хемотаксический фактор
МВЛ — максимальная вентиляция легких
МРС-А — медленно реагирующая субстанция
анафилаксии
НСПП — нестероидные противовоспалительные
препараты
НХФ — высокомолекулярный нейтрофильный
хемотаксический фактор ОПГ — общая
плетизмография
ОФВ — объем форсированного выдоха
PGE, PGF —
простагландины
ПСДВ — показатель скорости движения
воздуха
ФАТ — фактор активации тромбоцитов
ФВД — функция внешнего дыхания
ФЖЕЛ — форсированная жизненная емкость
легких цАМФ — циклический аденозинмонофосфат
цГМФ —циклический гуанозинмонофосфат
ЭХП — эозинофильный хемотаксический
пептид
ЭХФА — эозинофильный хемотаксический
фактор анафилаксии
В большинстве существующих в настоящее
время определений бронхиальной астмы
в качестве критериев используются
преимущественно клинические признаки.
Подчеркивают генерализованность и
обратимость нарушений бронхиальной
проходимости, повышенную чувствительность
трахеи и бронхов к физическим или
химическим раздражителям, наличие
ночных приступов удушья.
В нашей стране наибольшее распространение
получило определение болезни, данное
Г. Б. Федосеевым (1982). Согласно этому
определению, бронхиальная астма —
самостоятельное хроническое, рецидивирующее
заболевание, основным и обязательным
патогенетическим механизмом которого
является измененная реактивность
бронхов, обусловленная специфическими
иммунологическими (сенсибилизация и
аллергия) или неспецифическими
механизмами, а основным (обязательным)
клиническим признаком — приступ удушья
вследствие бронхоспазма, гиперсекреции
и отека слизистой оболочки бронхов.
В этом определении выделены основные
признаки бронхиальной астмы:
гиперреактивность бронхов, проявляющаяся
спазмом гладкой мускулатуры, отеком и
гиперсекрецией, и развитие удушья. Г.
Б. Федосеев справедливо подчеркивает,
что имеющаяся гиперреактивность бронхов
может обусловливаться факторами,
имеющими как иммунологические, так и
неиммунологические механизмы.
Факторы, провоцирующие развитие астмы,
настолько многочисленны и разнообразны,
а варианты течения так непохожи, что
возникает предположение о существовании
нескольких заболеваний, различных по
патогенезу, которые объединяются
термином ‘«бронхиальная астма».
Классификация отдельных форм
бронхиальной астмы на протяжении всей
истории ее изучения являлась предметом
широкой дискуссии. В середине прошлого
столетия интенсивно изучались неврогенные
механизмы астмы и те больные, у которых
неврогенный фактор был доминирующим.
Следующим важным этапом было исследование
аллергических реакций, их роли в
возникновении и развитии бронхиальной
астмьг! В начале столетия возникла
анафилактическая теория бронхиальной
астмы, которая в 20-е годы трансформировалась
в выделение атонической (аллергической)
формы астмы [Со- ‘ сб A. F.
J., Cooke R.
А., 1923].
Дальнейшее изучение механизмов болезни,
а также тщательный айализ клинических
проявлений и особенностей течения астмы
позволили установить такое многообразие
форм, которое нельзя было объяснить с
позиций той или иной теории. Вследствие
этого появляются обобщающие работы, в
которых пытаются обосновать выделение
наследственной формы болезни, токсической,
ч психопатической, рефлекторной.
Практическое применение и
наибольшее распространение получила
классификация, предложенная Rackeman
(1944), согласно которой выделяют экзогенную
(extrinsic) и эндогенную
(intrinsic) формы бронхиальной
астмы.
При экзогенной форме удается
с помощью аллергологического обследования
установить повышенную чувствительность,
выявить аллерген или группу аллергенов
и доказать таким образом аллергическую
природу болезни. Если аллерген выявить
не удается и природа болезни остается
неясной, астму можно считать эндогенной.
SJ В нашей стране чаще
использовалась классификация П. К.
Булатова и А. Д. Адо (1968), согласно которой
выделяют аллергическую (атоническая)
и инфекционно-аллергическую формы
болезни. В этой классификации нашла
отражение попытка считать закономерным
частое сочетание астмы с хроническим
бактериальным бронхи том.
В последние 20 лет более
подробно была изучена аспириновая
(простагландиновая) астма, в основе
которой лежат не аллергические реакции,
а извращенная реакция простагландинов
на нестероидные противовоспалительные
средства (НСПП)У Выделена астма физического
усилия, которая у некоторых больных
может быть особенностью течения болезни,
а у других — основным синдромом. Вновь
повысился интерес к неврогенным факторам,
которые могут обусловить возникновение
и прогрессирование болезни. Недостаточно
изучены гормональные расстройства у
больных бронхиальной астмой. Клинические
наблюдения свидетельствуют о неслучайном
сочетании некоторых эндокринопатий с
астмой.V
Достижения последних 20—30 лет позволили
конкре-‘ тизировать генетические формы
болезни. Особого внимания заслуживают
формы, при которых нарушается баланс в
функциональной активности адренергических
и холинер-гических рецепторов. По-прежнему
подчеркивают большое значение
метеорологических факторов, а также
инфекционных процессов в дыхательных
путях.
В результате многочисленных наблюдений
и специального обследования больных
астмой можно считать, что механизмы
становления болезни различны, причем
у одного и того же человека можно
наблюдать гиперчувствительность к
пыльцевым аллергенам и обострение
астмы, спровоцированное вирусной
инфекцией дыхательных путей, клинические
черты астмы физического усилия и
гормональные расстройства, повышенную
чувствительность к нестероидным
противовоспалительным средствам и
метеорологическим факторам, значительную
психоэмоциональную лабильность.
Принципиально важным следует признать
выделение бронхиальной астмы как
самостоятельной нозологической единицы
с учетом существования клинических
форм с преобладанием различных
патогенетических механизмов/
Общепризнанной в настоящее время
является классификация бронхиальной
астмы Г. Б. Федосеева (1982). Автор выделяет
этапы развития болезни, формы бронхиальной
астмы, патогенетические механизмы,
тяжесть течения бронхиальной астмы,
фазы течения бронхиальной астмы и
осложнения.
Классификация бронхиальной
астмы [по Федосееву Г. Б., 1982] I.
Этапы развития бронхиальной астмы
1. Состояние предастмы. Этим термином
обозначаются состояния, представляющие
угрозу возникновения бронхиальной
астмы. К ним относят острый и хронический
бронхит, острую и хроническую пневмонию
с элементами бронхоспазма, сочетающиеся
с вазомоторным ринитом, крапивницей,
вазомоторным отеком, мигренью и
нейродермитом при наличии эозинофилии
в крови и повышенного содержания
эозинофилов в мокроте, обусловленные
иммунологическими или неиммунологическими
механизмами патогенеза.
2. Клинически оформленная бронхиальная
астма — после первого приступа или
статуса бронхиальной астмы
П. Формы бронхиальной астмы
1. Иммунологическая форма
2. Неиммунологическая форма
III. Патогенетические механизмы
бронхиальной астмы
1. Атонический — с указанием аллергизирующего
аллергена или аллергенов
2. Инфекционнозависимый — с указанием
инфекционных агентов и характера
инфекционной зависимости, которая может
проявляться стимуляцией атопической
реакции, инфекционной аллергией и
формированием первично измененной
реактивности бронхов
3. Аутоиммунный
4. Дисгормональный — с указанием
эндокринного органа, функция которого
изменена, и характера дисгормональных
изменений
5. Нервно-психический с указанием
вариантов нервно-психических изменений
6. Адренергический дисбаланс
7. Первично измененная реактивность
бронхов, которая формируется без участия
измененных реакций иммунной, эндокринной
и нервной систем, может быть врожденной,
проявляется под влиянием химических,
физических и механических ирритантов
и инфекционных агентов и характеризуется
приступами удушья при физической
нагрузке, воздействии холодного воздуха,
медикаментов и т. д.
Примечание. Возможны различные комбинации
механизмов, причем к моменту обследования
один из механизмов является основным.
У больного может быть и один патогенетический
механизм бронхиальной астмы. В процессе
развития бронхиальной астмы может
происходить смена основного и
второстепенного механизмов.
IV. Тяжесть течения бронхиальной
астмы
1. Легкое течение
2. Течение средней тяжести
3. Тяжелое течение
V. Фазы течения бронхиальной
астмы
1. Обострение
2. Затихающее обострение
3. Ремиссия
VI. Осложнения
1. Легочные: эмфизема легких, легочная
недостаточность, ателектаз, пневмоторакс
и т. д.
2. Внелегочные: дистрофия миокарда,
легочное сердце, сердечная недостаточность
и т. д.
Классификация Г. Б. Федосеева является
одной из наиболее полных в настоящее
время. Выделение предаст-мы имеет большое
практическое значение. При оценке этого
состояния следует принимать во внимание
не только фоновые заболевания, способные
трансформироваться в бронхиальную
астму, но и повышенную реактивность
бронхов, которую нужно считать обязательным
признаком.
Важно выделять не только иммунологические
формы болезни, но и клинические.
Современная клиника накопила конкретный
опыт по ведению больных аллергической,
инфекционной формой бронхиальной астмы.
Выделяют аспириновую (простагландиновую)
форму болезни, астму физического усилия,
неврогенную и смешанные формы болезни.
В клинической практике часто выделяют
стероидозависимую форму болезни.
Соседние файлы в предмете Пульмонология
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #


