Диагностика бронхиальной астмы анамнез
 При бронхиальной астме бронхи слишком чувствительные на определенные вещества, что приводит к тому, что человек задыхается, если возникают астматические приступы. Это заболевание слишком похожее на обычную простуду, и если астму вовремя не диагностировать, она будет развиваться и часто напоминать о себе мучительными приступами. На ранних этапах избавиться от астмы значительно легче, чем при запущенной форме, когда приступы имеют тяжелые формы. В современной медицине диагностика астмы имеет разные методы — от визуального до аппаратного, что позволяет не только диагностировать болезнь, но и уверенно отстранить ее от других, похожих заболеваний. Если астму определить и потом лечить правильно, то приступов удушья со временем можно избежать, или же их минимизировать и сделать дыхание комфортным.
При бронхиальной астме бронхи слишком чувствительные на определенные вещества, что приводит к тому, что человек задыхается, если возникают астматические приступы. Это заболевание слишком похожее на обычную простуду, и если астму вовремя не диагностировать, она будет развиваться и часто напоминать о себе мучительными приступами. На ранних этапах избавиться от астмы значительно легче, чем при запущенной форме, когда приступы имеют тяжелые формы. В современной медицине диагностика астмы имеет разные методы — от визуального до аппаратного, что позволяет не только диагностировать болезнь, но и уверенно отстранить ее от других, похожих заболеваний. Если астму определить и потом лечить правильно, то приступов удушья со временем можно избежать, или же их минимизировать и сделать дыхание комфортным.
Сбор информации о пациенте
 Диагностика бронхиальной астмы начинается с того, что доктор должен устно опросить пациента, собрав всю необходимую информацию, в медицине это называется анамнезом. Вслед за этим идет прослушивания дыхательных органов стетоскопом (аускультация), а также специальным методом простукивания нужно изучить звуковые явления в грудной клетке (этот метод называется перкуссия). Уже изучив жалобы пациента, и прослушав его грудную клетку, доктор может предварительно диагностировать астму. Но нужны другие факторы и подтверждения, чтобы не спутать это заболевание с другими.
Диагностика бронхиальной астмы начинается с того, что доктор должен устно опросить пациента, собрав всю необходимую информацию, в медицине это называется анамнезом. Вслед за этим идет прослушивания дыхательных органов стетоскопом (аускультация), а также специальным методом простукивания нужно изучить звуковые явления в грудной клетке (этот метод называется перкуссия). Уже изучив жалобы пациента, и прослушав его грудную клетку, доктор может предварительно диагностировать астму. Но нужны другие факторы и подтверждения, чтобы не спутать это заболевание с другими.
Обследование, основанное на сборе анамнеза, внешнем осмотре, пальпации, прослушивании и простукивании называется физикальным. Именно с такого метода диагностики начинается определение типа болезни.
 При опросе больного следует узнать из его слов следующую информацию:
При опросе больного следует узнать из его слов следующую информацию:
- В каком возрасте начались астматические приступы, возможно какие детские болезни привели к астме. Это может быть коклюш, корь и другие, которые могут негативно повлиять на дыхательную систему.
- Были ли среди родственников астматики, это позволяет проследить генетическую связь, возможно кто-то из близких имел сильные аллергии.
- С какими раздражителями связаны приступы. Такие раздражители называются триггерами, и среди них может быть физическая нагрузка, холодный влажный воздух, микроскопические частицы шерсти и кожи собак, кошек, пыльца цветов разных растений, запыленность в помещении пылью определенного типа, продукты питания.
- Нужно узнать, как именно проходят приступы. Ведь при астматическом кашле пациенты принимают положение, при котором вдох менее мучительный, например, опираются руками о стол, расслабляя при этом плечевой пояс.
- Есть ли звуки при кашле, ведь свист при дыхании — это признак астматического сужения бронхов. Чтобы услышать характерные звуки при дыхании и приступах, не нужно прослушивать грудь стетоскопом, их хорошо слышно и на небольшом расстоянии.
- Долго ли длится приступообразный кашель, пропадает ли он после приема бронхолитических лекарств.
- После приступа наблюдается выделения вязкой, но прозрачной, как стекло мокроты, которая освобождает бронхи, таким образом облегчается дыхание, такие особенности также нужно узнавать при опросе.

Внешний осмотр проходит следующим образом:
- Врач смотрит на грудную клетку, которая может иметь вид, похожий на бочку. Такую форму грудная клетка приобретает вследствие развития эмфиземы, расширения легких, и, как результат — увеличение размеров грудной клетки;
-
 Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе.
Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе. - Постукивание пальцами не может эффективно сообщить информацию на ранних этапах астмы. Но если болезнь длится долго, то пальпацией и постукиванием можно услышать пустоту (звук картонной коробки), которая образовалась из-за эмфиземного расширения легких.
Анализы
Лабораторные исследования проводятся в следующих направлениях:
- анализ крови направлен на определение количества эозинофилов — этот вид лейкоцитов является показателем аллергических процессов в организме;
-
 если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии;
если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии; - в мокроте под микроскопом можно обнаружить эозинофилы;
- в анализе мокроты присутствуют кристаллические вкрапления — особенные кристаллы Шарко-Лейдена и спиралевидные кристаллы Куршмана;
- мокрота при астме специфическая, отличается от мокроты при бронхите, структура двухслойная, консистенция густая, по густоте вязкая;
- методом проделывания царапин на коже (скарификации) берут пробы на аллергены, по которым уточняют аллергический возбудитель (триггер) бронхоспазма, аллергены вызывают на коже покраснение и зудящие ощущения;
- кал берут для определения гельминтов, которые могут размножиться до инвазивного количества и вызвать аллергическую интоксикацию организма, что также может влиять на возникновение приступов.
Специализированные медицинские аппараты
Пикфлуометрия
С помощью специально разработанных аппаратов проводится инструментальная диагностика. На первом месте в аппаратной диагностики стоит пикфлуометрия. На пикфлоуметре, который являет собой трубочку с нанесенной шкалой, измеряется самая большая скорость потока воздуха при выдохе, сделанном с максимальным усилием (форсированный выдох). Такая пиковая скорость выдоха называется ПСВ. Этот тест доступен детям с четырех лет, также он применяется и для взрослых.
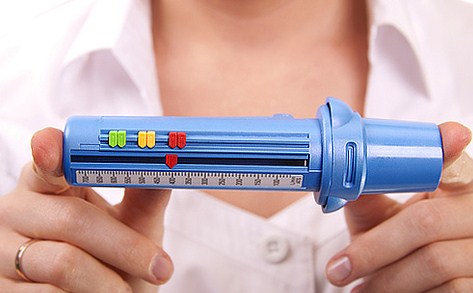 Результаты зависят от возраста и физических характеристик человека, но в целом скорость выдоха ниже при суженных бронхах (что характерно для обструкции). Особенно важна пиклоуметрия при контроле состояния у детей.
Результаты зависят от возраста и физических характеристик человека, но в целом скорость выдоха ниже при суженных бронхах (что характерно для обструкции). Особенно важна пиклоуметрия при контроле состояния у детей.
Измерительные процессы проводятся дважды в день, сутра и ближе к вечеру. Делаются три попытки, из которых выбирается та, которая сделана наиболее правильно. На трубку нанесена шкала с зеленой, желтой и красной зоной, которые обозначают степень проблемы. Но эта шкала не унифицирована, она подбираются путем индивидуальных двухнедельных исследований каждого больного. Если показатели в зеленой зоне, значит, что симптомы астмы под контролем, желтая зона — возможно обострение, при красной зоне нужно немедленно спешить человеку на помощь.
 Пиклфлоуметрию делать очень просто, поэтому ее часто делают дома. Удобство состоит в том, что начальные стадии обструкции могут быть без видимых симптомов, однако если бронхи суженные, прибор это покажет сужение бронхов, поэтому с помощью пиклфлуометра можно не допустить начала удушья.
Пиклфлоуметрию делать очень просто, поэтому ее часто делают дома. Удобство состоит в том, что начальные стадии обструкции могут быть без видимых симптомов, однако если бронхи суженные, прибор это покажет сужение бронхов, поэтому с помощью пиклфлуометра можно не допустить начала удушья.
Больной должен зафиксировать лучшее значения ПСВ, и при дальнейшем использовании прибора при определении обструктивных изменений надобно соотносить с этим значениям другие показатели шкалы. Нужно правильно делать выдох форсированным способом, результаты записывать в дневник, чтобы с этими результатами ознакомить позже лечащего врача. Возможно, в вашем городе есть школа для больных астмой (где доктора рассказывают, как лечить это заболевание), поинтересуйтесь у доктора.
Спирограф
 Также при изучении особенностей выдоха важно пройти тест на спирографе и сделать спирограмму. Это исследование делают без медикаментов и с особенным веществом, который расслабляет мышечную стенку бронхов и увеличивает их просвет — бронходилататаром. Спирограф — с виду простой прибор, но тесты на нем довольно сложные, поэтому пользоваться можно только под контролем врача, который исследует функцию внешнего дыхания (ФВД).
Также при изучении особенностей выдоха важно пройти тест на спирографе и сделать спирограмму. Это исследование делают без медикаментов и с особенным веществом, который расслабляет мышечную стенку бронхов и увеличивает их просвет — бронходилататаром. Спирограф — с виду простой прибор, но тесты на нем довольно сложные, поэтому пользоваться можно только под контролем врача, который исследует функцию внешнего дыхания (ФВД).
Спирограмма показывает форсированную жизненную емкость легких, сокращенно ФЖЕЛ, а также объем форсированного выдоха за одну секунду, сокращенно — ОФВ1, и так называемую пиковую скорость выдоха (ПСВ). Высчитывается индекс Тиффно, который составляет ОФВ1 поделить на ФЖЕЛ, у здоровых людей этот показатель выше 0,75.
Если при подозрениях на астму показатели спирографа в пределах нормы, делают медицинскую провокацию — дают больному метхолин или гистамин в виде ингаляций и сравнивают спирограмму с обычной обструкцией и под действием этих лекарств.

Пневмотахограф
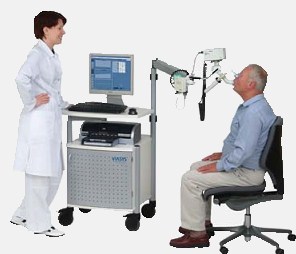 Из медицинских аппаратов также используют пневмотахограф, который определяет объемность дыхания на пике и самую большую объемную скорость на специальных тестовых уровнях 75, 50 и 25 процентов.
Из медицинских аппаратов также используют пневмотахограф, который определяет объемность дыхания на пике и самую большую объемную скорость на специальных тестовых уровнях 75, 50 и 25 процентов.
Но анализ дыхания может не дать четких результатов в случае, если заболевание являются профессиональным и приступ вызывает вещество, присутствующее только на работе. Чтобы диагностировать профессиональную астму, нужно кроме тестов дыхания изучить анализы и с помощью опроса выявить аллерген на рабочем месте пациента.
Рентген и томография
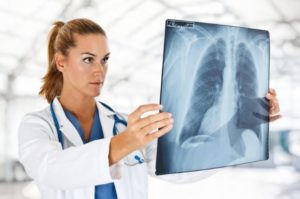 В случаях, когда симптомы астмы схожие с другими заболеваниями, делают рентген и томографию. Рентген практически бесполезен на ранних стадиях заболевания, поскольку картина в легких выглядит как у здорового человека.
В случаях, когда симптомы астмы схожие с другими заболеваниями, делают рентген и томографию. Рентген практически бесполезен на ранних стадиях заболевания, поскольку картина в легких выглядит как у здорового человека.
Если болезнь уже долго прогрессирует, развивается эмфизема, увеличение в объеме легких, которые на рентгенологической фотографии видимы как более прозрачные.
Томографию также назначают не во всех случаях, а только тогда, когда кашель и удушье не проходят длительное время, не смотря на лечение, и есть подозрения на наличие других болезней.
В детском возрасте
Диагностика астматических приступов у детей имеет особенности, поскольку они часто болеют респираторными и другими заболеваниями с похожими симптомами. Прежде всего у детей выясняют зависимость приступов от действий аллергенов, также возможную склонность к аллергии на генетическом уровне — есть ли близкие родственники с сильной аллергией на что-либо, это позволяет уточнить диагноз.
 У детей на ранних стадиях заболевания частые ночные приступы, что не свойственно для обычных бронхитов. Ведь при бронхитах ребенок ночью почти не кашляет, а накопившуюся слизь откашливает сутра, а астматический приступ немного похож на коклюшевый кашель и может продолжаться всю ночь.
У детей на ранних стадиях заболевания частые ночные приступы, что не свойственно для обычных бронхитов. Ведь при бронхитах ребенок ночью почти не кашляет, а накопившуюся слизь откашливает сутра, а астматический приступ немного похож на коклюшевый кашель и может продолжаться всю ночь.
У детей исследуют внешнее дыхание с помощью приборов, предварительно дав бронходилататоры (препараты, расширяющие просвет в бронхах). Также сдают анализы, чтобы отследить наличие гельминтов и воспалительного процесса в организме, иногда проводят аллергологический тест. Но некоторые современные врачи отказываются от тестов на аллергены, резонно указывая на то, что в большинстве случаев аллергены вполне обычны и избежать их влияния довольно трудно.
У детей бронхиальная астма полностью излечима в большинстве случаев, однако для успешного лечения имеет большое значение своевременная диагностика бронхиальной астмы и правильное лечение, которое состоит не только в приеме медикаментов, но и в укреплении организма.
Пожилые люди
Люди пожилого возраста имеют множество заболеваний, которые могут хронически проходить долгие годы. Симптомы этих болезней могут накладываться на астматические, и клиническая картина становится нечеткой.
 Но после полного обследования на аппаратах, сдачи всех анализов, картина должна прояснится. У пожилых людей диагностика бронхиальной астмы должна обязательно включать исследование сердечной мышцы, ведь люди старшего возраста склонны к сердечной астме, ишемической болезни сердца, при которых левый сердечный желудочек имеет симптомы сердечной недостаточности. Поэтому к аппаратным исследованиям и анализам обязательно добавляют электрокардиограмму, возможно флюорографию и только после этого ставят диагноз.
Но после полного обследования на аппаратах, сдачи всех анализов, картина должна прояснится. У пожилых людей диагностика бронхиальной астмы должна обязательно включать исследование сердечной мышцы, ведь люди старшего возраста склонны к сердечной астме, ишемической болезни сердца, при которых левый сердечный желудочек имеет симптомы сердечной недостаточности. Поэтому к аппаратным исследованиям и анализам обязательно добавляют электрокардиограмму, возможно флюорографию и только после этого ставят диагноз.
Кроме того, рекомендуется проводить функциональные методы выявления бронхиальной астмы, включающие ЭКГ, рентгенографию, пикфлоуметрию (это исследование нужно делать в течение 2 недель). Только после выполнения всех диагностических мероприятий назначается симптоматическое лечение бронхиальной астмы.
БРОНХИАЛЬНАЯ АСТМА
![]() Мировое
Мировое
медицинское сообщество предпринимает
интенсивные попытки выработки единых
подходов к диагностике и лечению этой
патологии. Созданы рекомендации
Европейского Респираторного Общества.
Американской Академии аллергологии и
клинической иммунологии. Последним,
наиболее полным и современным, является
рекомендательный документ ВОЗ под
названием «Global Initiative for Asthma»
(Глобальная инициатива по астме),
опубликованный в 1993 г. В настоящее время
издана русская версия этого документа.
Консенсус констатировал, что исчерпывающего
определения БА не существует до настоящего
времени. Однако большинство исследователей
рекомендуют выделять следующие основные
признаки заболевания, который описывают
наиболее важные клинические и
патоморфологические изменения.
БА — хроническое воспалительное
заболевание дыхательных путей,
характеризующееся обратимой бронхиальной
обструкцией и гиперреактивностью
бронхов. Воспалительная природа
заболевания, связанная с воздействием
специфических и неспецифических
факторов, проявляется в морфологических
изменениях стенки бронхов — инфильтрации
клеточными элементами, прежде всего
эозинофилами, дисфункции ресничек
мирнательного эпителия, деструкции
эпителиальных клеток, вплоть до
десквамации, дезорганизации основного
вещества, гиперплазии и гипертрофии
слизистых желез и бокаловидных клеток.
В воспалительном процессе участвуют
также другие клеточные элементы, в том
числе тучные клетки, лимфоциты, макрофаги.
Длительное течение воспаления приводит
к необратимым морфофункциональным
изменениям, характеризующимся резким
утолщением базальной мембраны с
нарушением микроциркуляции, и склерозу
стенки бронхов.
Описанные изменения приводят к
формированию бронхообструктивного
синдрома, обусловленного бронхоконстрикцией,
отеком слизистой, дискринией и
склеротическими изменениями. В зависимости
от этиологического фактора заболевания,
тяжести течения и этапа болезни может
преобладать тот или иной компонент
бронхиальной обструкции. Основным
патофизиологическим признаком считается
гиперреактивность бронхов, являющаяся
следствием воспалительного процесса
в бронхиальной стенке и определяемая
как повышенная чувствительность
дыхательных путей к стимулам, индифферентным
для здоровых лиц. Под специфической
гиперреактивностью бронхов понимают
повышенную чувствительность бронхиального
дерева к определенным аллергенам,
поднеспецифической — к разнообразным
стимулам неаллергенной природы.
БА может быть классифицирована по
этиологии и степени тяжести. До настоящего
времени отсутствует единая мировая
классификация БА по этиологическому
фактору, однако большинство исследователей
выделяют БА атоническую (экзогенную,
аллергическую, иммунологическую) и
неатопическую (эндогенную,
неиммунологическую). Под атопическим
механизмом развития болезни подразумевают
иммунологическую реакцию, опосредуемую
специфическим IgЕ. V детей этот механизм
развития болезни является основным.
Показано, что атония может наследоваться
более чем в 30% случаев. Под неатопическим
вариантом подразумевают заболевание,
не имеющее механизма аллергической
сенсибилизации. При этой форме болезни
пусковыми агентами могут выступать
респираторные инфекции, нарушения
метаболизма арахидоновой кислоты,
эндокринные и нервно-психические
расстройства, нарушения рецепторного
баланса и электролитного гомеостаза
дыхательных путей, профессиональные
факторы и аэрополлютанты неаллергеннои
природы. Следует отметить, что, несмотря
на очевидность причинной роли большинства
этиологических агентов неатопической
БА, механизмы формирования этой формы
заболевания не до конца изучены. В
последние годы особое значение в
формировании неаллергической БА
придается загрязнению атмосферы
продуктами урбанизационной деятельности
человека, в том числе диоксидам азота
и серы, озону.
По степени тяжести Б А классифицируют
на легкое, среднетяжелое и тяжелое
заболевание. Тяжесть течения определяется
врачом на основании комплекса клинических
и функциональных признаков, включающих
в себя частоту, тяжесть и продолжительность
приступов экспираторного диспноэ, а
также состояние больного в периоды,
свободные от приступов. Степень тяжести
течения заболевания может быть
характеризована следующими критериями.
При легкой степени тяжести течение
заболевания обычно характеризуется
отсутствием классических развернутых
приступов удушья, симптомы отмечаются
реже 1-2 раз в неделю и кратковременны.
Ночной сон пациентов характеризуется
пробуждением от респираторного
дискомфорта реже 1-2 раз в месяц. В
межсимптомный период состояние больных
стабильное. Оценка функциональных
показателей для определ ения тяжести
заболевания проводится в период
отсутствия эпизодов экспираторного
диспноэ. ПОСвыд или ОФВ1> 80% от должных
ёеличин, суточный разброс показателей
менее 20%. Исследуемые показатели принимают
нормальные должные значения после
ингаляции бронходилататоров.
Астма среднетяжелого течения
характеризуется возникновением
развернутых приступов удушья, возникающих
чаще 1-2 раз в неделю. Приступы ночной
астмы рецидивируют чаще двух раз в
месяц. Отмечается ежедневная потребность
в симпатомиметиках. ПОСвыд или ОФВ1
составляет 60-80″% от должных величин,
восстанавливающийся до нормальных
значении после ингаляции бронхолитиков,
суточный разброс показателей колеблется
в пределах 20-30%. Астма тяжелого течения
характеризуется частыми обострениями
заболевания, представляющими опасность
для жизни пациента, продолжительными
симптомами, частыми ночными симптомами,
снижением физической активности,
наличием сохраняющихся симптомов в
межприступный период. ПОСвыд или ОФВ1<
60% от должных величин, не восстанавливаются
до нормальных значений после ингаляции
бронхолитических препаратов, суточный
разброс показателей более 30%.
Процесс диагностики бронхиальной астмы
требует понимания тех процессов, которые
ведут к появлению симптомов болезни;
врач должен уметь распознать это
состояние на основе данных анамнеза,
клинического обследования, исследования
функции легких и аллергологического
статуса. Если больной -ребенок, диагностика
может вызвать большие затруднения. В
зависимости от тяжести заболевания,
которую определяют на основании собранной
информации, назначают соответствующее
лечение.
Анамнез и характер
симптомов
Клинический диагноз астмы
часто основан на наличии таких симптомов,
как эпизодическая одышка, хрипы, чувство
сдавления в груди и кашель, в особенности
ночью или ранним утром. Однако данные
симптомы сами по себе не могут быть
единственным диагностическим критерием,
как и не могут быть основой для определения
степени тяжести заболевания. Изучая
анамнез, важно установить зависимость
появления симптомов от воздействия
одного или нескольких триггеров.
Исчезновение симптоматики после
применения бронходилататоров означает,
что врач имеет дело с бронхиальной
астмой.
Клиническое обследование
Так как проявления астмы варьируют в
течение дня, врач может не выявить при
осмотре признаков, характерных для
данной болезни. Таким образом, отсутствие
симптомов во время обследования не
исключает диагноз астмы.
Во
время приступа бронхиальной астмы спазм
гладкой мускулатуры бронхов, отек и
гиперсекреция ведут к сужению просвета
мелких бронхов. Для того, чтобы
компенсировать это состояние, больной
гипервентилирует свои легкие, чтобы
сохранять поток воздуха через бронхи
на прежнем уровне. Чем больше обструкция
бронхиального дерева, тем выраженное
гипервентиляция, которая должна
обеспечивать нормальное поступление
воздуха в альвеолы. Таким образом, если
у больного имеются симптомы астмы, то
вероятность наличия клинических
проявлений, представленных ниже,
достаточно высока.
Одышка
Хрипы, особенно на выдохе
Раздутие крыльев носа при вдохе
(особенно у детей)Прерывистая речь
Возбуждение
Острая эмфизема
(использование вспомогательной
дыхательной мускулатуры, поднятые
плечи, наклон туловища вперед, нежелание
лежать -положение ортопноэ)Кашель постоянный или повторяющийся,
усиливающийся ночью и ранним утром,
нарушающий сонСопутствующие состояния
Экзема
Ринит
Сенная лихорадка
Диагностируя астму, не
следует полагаться только на наличие
хрипов или других аускультативных
феноменов. Обструкция мелких бронхов
может быть такой выраженной, что хрипы
не улавливаются. У больного в этом
состоянии, как правило, имеются другие
клинические признаки, указывающие на
тяжесть состояния, такие как цианоз,
сонливость, затрудненность речи,
тахикардия и острая эмфизема легких
(см. «Определение тяжести бронхиальной
астмы»). Исследование
функции легкихУ больных часто
трудно выявить симптомы болезни и точно
установить тяжесть заболевания. Данные
о наличии кашля, хрипов и характере
дыхания могут быть недостаточно полными.
Исследование функции легких с помощью
спирометра или пикфлоуметра обеспечивает
непосредственное определение бронхиальной
обструкции, ее колебаний и обратимости.
Такие процедуры необходимы для постановки
диагноза и мониторирования течения
заболевания. Спирометры измеряют
жизненную емкость легких, форсированную
жизненную емкость легких, а также объем
форсированного выдоха за 1 с (ОФВ1,
причем данный показатель является
лучшим параметром для определения
степени тяжести заболевания. С помощью
спирометра можно получить представление
о том, насколько хорошо функционируют
легкие. Однако эти приборы не всегда
удобны, кроме того, они могут оказаться
слишком дорогими, поэтому в первую
очередь они применяются в поликлиниках
и больницах для постановки диагноза и
мониторирования течения болезни.
Пикфлоуметры измеряют пиковую
скорость выдоха (ПСВ), т. е. максимальную
скорость, с которой воздух может выходить
из дыхательных путей во время
форсированного выдоха после полного
вдоха. Значения ПСВ тесно коррелируют
со значениями ОФВ1. Пикфлоуметры
— портативные, удобные и недорогие
приборы. Они могут применяться не только
в условиях поликлиник и больниц, но
также дома и на работе, что помогает
установить диагноз, определить тяжесть
болезни и реакцию на лечение. С помощью
пикфлоуметра можно на ранних стадиях
выявить обострение заболевания, так
как изменения ПСВ возникают задолго
(за несколько часов или даже дней) до
появления клинически значимых симптомов,
причем раннее обнаружение изменений
ПСВ позволяет вовремя провести
профилактическое лечение и предупредить
ухудшение состояния. Показатели ПСВ у
больного сравнивают с нормальными
величинами, которые рассчитывают для
всех видов пикфлоуметров в зависимости
от роста, расы, пола и возраста больного.
Если ПСВ ниже нормы, то либо имеет место
обструкция бронхиального дерева, либо
уменьшен объем легких (что может быть
и при другой патологии легких).
Оценка аллергологического статусаУ
ряда больных аллергологическй статус
можно определить путем постановки
кожных тестов или определения
специфического lgE в сыворотке крови.
Положительные кожные пробы сами по
себе не подтверждают диагноз бронхиальной
астмы, однако сопоставление их результатов
с данными анамнеза больного позволяет
определить триггеры астмы, что
способствует разработке эффективного
плана ведения.
Определение тяжести бронхиальной
астмы
Выраженность астмы
бывает различной. Течение болезни может
быть интермиттирующим, легким, средней
тяжести или тяжелым. Приступы болезни
могут быть легкими, средней тяжести и
тяжелыми. Течение астмы варьирует у
разных людей в разное время. Например,
в детстве астма может быть средней
тяжести, а во взрослом возрасте — легкой,
а в определенные сезоны — тяжелой.
Тяжесть заболевания определяется на
основании симптомов и клинической
картины. Однако ориентироваться только
на эти параметры было бы неправильно,
и применение пикфлоуметрии позволяет
получить дополнительную информацию.
Соседние файлы в предмете Внутренние болезни
- #
- #
- #

