Что такое фибринозный бронхит
Содержание:
- Эпидемиология заболевания
- Классификация бронхитов
- Причины и факторы риска
- Симптомы и признаки
- Последствия заболевания для человека
- Осложнения бронхита
- Диагностирование и анализы
- Как и чем вылечить недуг?
- Народное лечение бронхита
- Общие рекомендации
Хронический бронхит – диффузное прогрессирующее заболевание, характеризующееся воспалением разных отделов бронхов, не связанное с генерализованным их поражением, проявляющееся избыточной секрецией слизистого экссудата в бронхиальном дереве и кашлем.
В отличие от острого бронхита, который длится не более 21 дня, хроническая форма болезни продолжается 3 месяца и дольше в течение одного года.
Заболевание считается самым распространенным среди неспецифических болезней легких.
Эпидемиология заболевания
Хронический бронхит составляет около 90% среди затяжных болезней легких. Из общего числа проживающих в России людей, около 15% страдают проявлениями заболевания, при этом смертность от бронхита – примерно 0,5% из числа больных. Большинство переносящих хроническую форму болезни – взрослые старше 50 лет, мужского пола.
У детей болезнь чаще носит острый характер. Тем не менее, астматические разновидности бронхита зачастую проявляются уже в 4-6 лет.
Патогенез
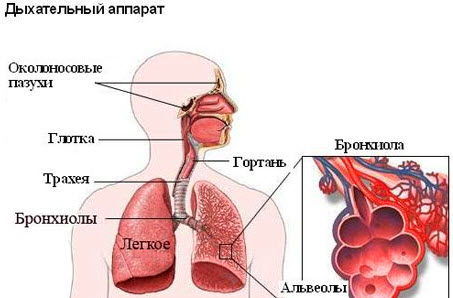
Под воздействием повреждающих факторов происходит нарушение функций и гибель клеток слизистой оболочки бронхов, что создает условия для внедрения патогенной бактериальной микрофлоры. Воспалительные явления усугубляются последующими сбоями в микроциркуляции крови, нервной регуляции, из-за формирования мелких тромбов.
При остром бронхите такие явления исчезают после начала лечения, и клетки бронхов быстро восстанавливаются. Патологические процессы при хроническом бронхите обретают постоянный, рецидивирующий характер, поэтому морфологические изменения могут охватывать не только слизистые оболочки, но и все слои стенок бронхов. Наблюдается отек, гиперемия, выработка гнойно-слизистой жидкости в бронхах, а иногда и – кровоизлияния в их слизистую оболочку.
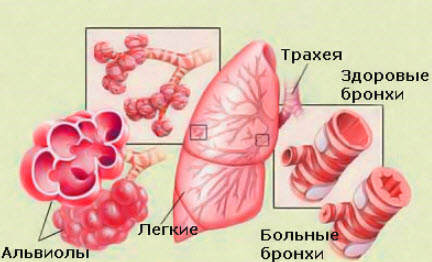
Классификация бронхитов
Различают несколько клинических форм хронического бронхита:
- Простой (неосложненный) хронический бронхит. В свою очередь, он делится на:
- заболевание с выделением мокроты;
- заболевание без выделения мокроты;
- бронхит без бронхиальной обструкции.
- Хронический гнойный бронхит.
- Хронический обструктивный бронхит:
- с нарушениями вентиляции;
- с выделением мокроты.
- Геморрагический бронхит (с истончением слизистой оболочки и ее кровоточивостью).
- Фибринозный бронхит (отложение в бронхах фибрина, что обуславливает формирование дыхательной недостаточности).
- Астматический бронхит (поражение бронхов аллергического характера, считается предастматическим состоянием).
Причины
Основа развития хронического бронхита – гипертрофия и избыточная работа желез бронхов.
В связи с этим усиливается выработка слизи (мокроты), патологически меняется ее состав и вязкость. В подобных условиях эпителиальные клетки не могут обеспечить очищение бронхиального дерева, поэтому опорожнение бронхов может произойти только при сильном кашле.
Заболевание неуклонно прогрессирует, так как длительное существование таких явлений приводит к истощению бронхов и дистрофии их эпителия.
Сбои в дренаже вызывают размножение бактерий, а также вторичное снижение местного иммунитета.
Причинами, которые при длительном воздействии на легкие способны привести к хроническому бронхиту, являются:
- Курение.
- Проживание в экологически неблагоприятных условиях, особенно – с превышением ПДК оксида серы.
- Запыленность воздуха.
- Работа на химических и вредных производствах.
- Прочие заболевания бронхов, характеризующиеся недостаточностью их работы.
- Переохлаждения, особенно – регулярные.
Частой причиной бронхита становится и заражение вирусной инфекцией (при гриппе, ОРВИ), а также некоторыми микроорганизмами (палочка инфлюэнцы, пневмококки, стафилококки). При наличии слабого иммунитета и ряда отягощающих ситуацию явлений (например, курения), острая форма заболевания постепенно переходит в хроническую.
Факторами риска для развития болезни становятся
- прочие воспалительные, обструктивные процессы в легких (например, муковисцидоз);
- очаги инфекции в трахее, ротоглотке, пазухах носа;
- снижение иммунитета, тяжелые иммунодефицитные состояния;
- высокая сенсибилизация организма;
- наследственная предрасположенность к болезням легких;
- частые простудные заболевания;
- алкоголизм;
- почечная недостаточность.
Для развития астматического бронхита факторами риска могут стать аллергия на пищу, шерсть животных, пыль, лекарства, а также наличие заболеваний желудка в анамнезе. При обследовании больных с обструктивным бронхитом в легких часто выявляются герпесвирусные микроорганизмы, микоплазма, хламидии.
Симптомы и признаки заболевания

Клиника заболевания нарастает постепенно.
Первыми признаками бронхита в хронической форме является утренний кашель, сопровождающийся отделением вязкой мокроты.
Далее кашель может появляться и в течение дня, по ночам, его интенсивность повышается в холодную и сырую погоду. Объем мокроты становится большим, она обретает примеси гноя.
Дополнительные симптомы хронического бронхита:
- прогрессирующая одышка;
- нарушение дыхательного ритма после физической работы или при резкой смене температур;
- усиление одышки и кашля после переохлаждения;
- жесткое дыхание при прослушивании;
- у некоторых больных – субфебрильная температура тела;
- хрипы в груди;
- удлинение вдоха;
- недомогание, слабость;
- головные боли, снижение аппетита;
- ночная потливость;
- повышенная утомляемость.
Обострение хронического бронхита – довольно частое явление, в период которого может появляться увеличение температуры тела до 38 градусов и бронхоспастический синдром: расстройства дыхательной функции в виде затруднения вдоха и выдоха, слабые приступы удушья, иногда встречаются нарушения кровообращения.
При астматическом бронхите, носящем длительное, рецидивирующее течение, в период обострения наблюдаются: сильный кашель, громкие «булькающие» хрипы, слабость, отделение мокроты, а также частое сочетание бронхита с синуситами, фарингитами.
Последствия заболевания для человека
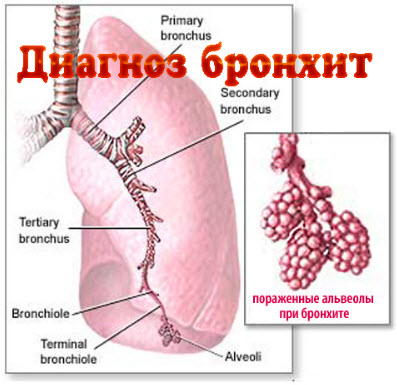
Затягивание с лечением или наличие вредных привычек, слабого иммунитета приводят к тяжелому проявлению болезни – обструкции бронхов. Обструктивный хронический бронхит приводит к присоединению признаков нарушения вентиляции легких, а также может сопровождаться выделением слизистой или гнойной мокроты. Признаками обструктивных процессов является и учащающаяся одышка, длительный изматывающий кашель, хрипы с присвистом.
Поздние стадии этой разновидности бронхита вызывают серьезные бронхоспазмы, изменение объема легких, нарушения состава газа в крови, а также – бронхиальный склероз, атрофию мышечных волокон. Помимо дыхательных проблем развивается и сердечная недостаточность, так называемое «легочное сердце».
Подобные явления наблюдаются вследствие гиперплазии эпителия в бронхах, отечности и инфильтрации слизистой, стенозирования бронхов фибринозными разрастаниями, перерастяжения альвеол и их гибели, появления плохо вентилируемых зон.
Осложнения бронхита
Затяжное течение заболевания нередко приводит к следующим осложнениям:
- бронхиальная астма;
- хроническая обструктивная болезнь легких (ХОБЛ);
- бронхоэктатическая болезнь;
- амилоидоз внутренних органов;
- пневмония;
- эмфизема легких;
- аритмии;
- артериальная гипертензия.
При прогрессировании, а также неблагоприятном (выраженном) уменьшении объема легких любое из этих заболеваний способно привести к смерти больного в течение 2-5 лет.
Диагностика и анализы
При хроническом бронхите врач-пульмонолог обязательно ведет историю болезни, в которой отражает все изменения в состоянии больного.
На начальном этапе диагностики сдаются следующие анализы:
- общий клинический;
- биохимический;
- иммунограмма;
- антитела к атипичным инфекциям (микоплазмоз, хламидии);
- микробиологический посев отделяемого из легких (мокроты), цитология, определение чувствительности к антибиотикам;
- мазок из зева на выявление патогенной микрофлоры.
Инструментальные методы диагностики хронического бронхита:
- спирометрия (уточнение функций внешнего дыхания), иногда – с пробами бронхорасширяющих препаратов;
- бронхоскопия (эндоскопическое исследование внутренней поверхности легких);
- рентген или КТ, МРТ легких;
- обследования сердца (УЗИ, ЭКГ).
Лечение хронического бронхита

При обострении бронхита больного могут госпитализировать, а в случае неосложненного течения – лечить амбулаторно. Обязательно назначаются антибиотики согласно анализу на чувствительность бактерий (перорально, внутримышечно, иногда – в комплексе с внутритрахеальным введением).
Чаще всего применяются пенициллин, эритромицин, ципрофлоксацин, азитромицин, ампиокс, ампициллин. Дополнительно можно использовать сульфаниламидные лекарства (норсульфазол, этазол, тримоксазол). Прочие методы из комплекса мер по лечения хронического бронхита:
- Витамины группы В, витамин С для укрепления иммунитета и ускорения регенерации клеток.
- Иммунокорригирующие препараты (левамизол, алоэ, метилурацил).
- Ингаляции с физраствором, смесью изотонического раствора, сока лука или чеснока и новокаина.
- Симптоматическое лечение сопутствующих ринитов, ларингитов.
- Противовоспалительные средства – эреспал (для детей – в сиропе).
- Отхаркивающие препараты (йодид калия, термопсис, настои лекарственных трав – мать-и-мачехи, корня алтея), муколитики – мукомист, флуимуцил, мукалтин, пертуссин, АЦЦ, лазолван, амброксол, флюдитек.
- Бронхорасширяющие средства для снятия спазма (эуфиллин внутривенно, атропин подкожно, атровент, беротек, беродуал, фенотерол в виде ингаляций, бронхолитин, теопек, аскорил перорально).
- Средства для снижения вязкости мокроты (химопсин, трипсин).
- Препараты для уменьшения продукции мокроты (бисольвон, бромгексин).
- При наличии гнойно-обструктивных процессов практикуют промывания трахеи растворами антисептиков и муколитиков, нередко – в сочетании с санационной бронхоскопией.
- При астматическом бронхите назначаются глюкокортикостероиды (преднизолон, гидрокортизон, этимизол) в виде аэрозолей, антигистаминные препараты. При выраженном бронхоспазме выполняют курсовое введение гепарина.
- Для восстановления дренажа и вентиляции легких – ЛФК, физиотерапия, массаж, кислородные ингаляции, аэроионотерапия.
Лечение народными средствами

Полагаться на полное выздоровление после приема народных средств при отказе от антибиотиков очень рискованно. Все же, многие рецепты очень эффективны и могут дополнить консервативное лечение:
- Прополис против бронхита. Если температура тела в норме, можно раскатать шарик прополиса в пласт (предварительно согрев в горячей воде) и приложить к груди на всю ночь. Еще один способ лечения прополисом – жевать его в течение 30 мин. ежедневно.
- Терапия травами. Приготовить сбор из цветов мальвы, липы, листьев подорожника, мать-и-мачехи, корня алтея, семени льна. Взять 2 ложки сырья, заварить 400 мл. воды. Принимать по мере остывания по 70 мл. трижды в день.
- В той же пропорции заваривается и принимается еще один сбор: трава чабреца, душицы, корень дягиля. Это средство дает хорошие результаты при сильном, изнуряющем кашле.
- Залить водой (0,5 л.) 3 л. девясила и 1 л. зверобоя. Вскипятить, оставить на 30 минут. В отвар добавить 2 ст. свежего меда и 1 ст. оливкового масла. Все хорошо взболтать, держать в холодильнике 2 недели. Затем принимать по 10 мл. 5 раз/день около месяца.
Образ жизни и рекомендации
В острый период рекомендуется постельный режим и обильное теплое питье (до 3 л. взрослому, до 2 л. – ребенку). В состав напитков может включаться минеральная вода, молоко, морсы, чаи. Рацион питания больного обеспечивается белковой и витаминной пищей, калорийность должна быть несколько увеличена.
Реабилитация после обострения проходит более продуктивно и быстро в благоприятных климатических условиях или специализированном санатории. В программу восстановления включаются ингаляции, занятия гимнастикой, массаж, прием противорецидивных средств и витаминов Е,А, нормализация образа жизни, отказ от курения.
Профилактика
Меры первичной профилактики – отказ от курения, переход на работу с более благоприятными условиями труда, вакцинация против некоторых инфекций, повышение иммунитета, предупреждение болезней в сезон эпидемий, своевременное лечение острого бронхита.
Атрофический бронхит
Атрофический бронхит – морфологическая разновидность хронического бронхита, характеризующаяся структурной перестройкой покровного эпителия и истончением слизистой оболочки бронхов. Клиника атрофического бронхита включает в себя сухой кашель (длительный, рецидивирующий или постоянный), дискомфорт и боль при глубоком дыхании, одышку, эпизоды кровохарканья. Диагностика основывается на данных эндоскопического исследования и морфологии бронхобиоптатов; также проводится рентгенография легких, спирография, анализ мокроты и промывных вод бронхов. Терапевтические мероприятия при обострении симптоматики могут включать лечебные бронхоскопии, ингаляции, физиотерапию.
Атрофический бронхит
Атрофический бронхит — структурно-функциональная перестройка слизистой оболочки бронхов, представленная дистрофически-склеротическими процессами. Хроническому бронхиту принадлежит главенствующее положение (60-65%) в структуре неспецифических заболеваний легких. С точки зрения эндоскопических и цитоморфологических изменений различают следующие формы хронического бронхита: катаральный, гнойный, гипертрофический, атрофический, геморрагический, фибринозно-язвенный. Атрофический бронхит в последние годы превратился в серьезную социально-медицинскую проблему промышленно развитых стран, что связано с антропогенными преобразованиями окружающей среды и, в первую очередь, загрязнением атмосферы. Вместе с тем, вопросы этиопатогенеза, проявлений и терапии атрофического бронхита остаются наименее изученными в пульмонологии.
Причины атрофического бронхита
Общепризнанно, что к структурным изменениям слизистой бронхов приводят такие факторы внешней среды, как запыленность и загрязнение атмосферного воздуха, никотиновая зависимость, профессиональные вредности (контакт с пылью, газами, химическими веществами и пр.). Среди эндогенных причин следует отметить наследственно-конституциональные особенности и гормональную дисфункцию. Именно эндогенные механизмы, по мнению исследователей, объясняют тот факт, что атрофический бронхит нередко сочетается с аналогичным поражением слизистых оболочек полости рта и ЖКТ (атрофическим гингивитом, атрофическим гастритом).
К возникновению и прогрессированию атрофических процессов в бронхиальном дереве могут приводить местные воспалительные заболевания: хронический необструктивный и обструктивный бронхит, бронхоэктатическая болезнь, хроническая пневмония, пневмокониозы, повторные ОРВИ и др. Примерно у трети пациентов с атрофическим бронхитом обнаруживается повышенная чувствительность к пылевым, пыльцевым, бытовым и другим аэрогенным аллергенам.
С учетом морфо- и патогенеза склеротического процесса в слизистой оболочке бронхов различают первично-дистрофическую и первично-воспалительную форму атрофического бронхита. Первично-дистрофическая бронхопатия развивается на фоне отсутствия легочного анамнеза, как следствие регенераторно-пластической недостаточности. Это состояние характеризуется сокращением или прекращением синтеза клеточных белков под действием повреждающих эндо- и экзогенных факторов, что приводит к дистрофическим изменениям в клетках и невозможности выполнения ими своих функций. Первично-воспалительная форма атрофического бронхита возникает у пациентов с длительным предшествующим течением ХНЗЛ. При этом структурная перестройка стенки бронхов развивается постепенно (от катаральных, к катарально-склеротическим и затем к склеротическим изменениям), а уровень метаболических реакций бронхиального эпителия остается высоким.
При атрофическом бронхите происходит истончение покровного эпителия бронхов за счет уменьшения числа бокаловидных клеток, трансформации цилиндрического эпителия в плоский, сокращения реснитчатого аппарата, замещения бронхиальных желез фиброзной тканью. Отмечается редукция сосудистого русла, склероз мышечного слоя бронхов; при первично-воспалительной форме — воспалительноклеточная инфильтрация слизистой оболочки. На фоне атрофического бронхита в бронхах могут возникать очаги плоскоклеточной метаплазии и дисплазии, служащие основой для развития бронхогенного рака легких.
Симптомы атрофического бронхита
Больные с первично-дистрофической формой атрофического бронхита отмечают связь появления симптомов с вирусной инфекцией, психоэмоциональными нагрузками, контактом с производственными поллютантами, возобновлением курения и др. Наиболее типична жалоба на сухой ирритативный кашель, который может сохраняться длительное время, носить рецидивирующий или постоянный характер. Приступообразное возникновение или усиление кашля может спровоцировать разговор, холодный воздух, прием пищи, эмоциональное напряжение, что отражает изменение чувствительности слизистой оболочки бронхов к действию рядовых неспецифических факторов. Часть больных атрофическим бронхитом отмечает дискомфортные ощущения и даже боль в грудной клетке при глубоком вдохе, однократные или повторные эпизоды кровохарканья.
В случае первично-воспалительного атрофического бронхита симптоматика появляется в связи с обострением основного бронхолегочного процесса. В острой стадии наблюдается гипертермия, влажный кашель, одышка. Вне обострения симптомов может не быть; иногда сохраняется небольшой кашель, обычно по утрам. Данная форма имеет прогрессирующее течение и, как правило, приводит к развитию хронической дыхательной недостаточности, диффузного пневмосклероза, эмфиземы легких и легочной гипертензии.
Диагностика атрофического бронхита
Стандартная диагностика (физикальная, рентгенологическая, лабораторная) при атрофическом бронхите обязательно должна быть дополнена проведением эндоскопии и исследованием бронхобиоптатов. Объективные данные неспецифичны: аускультативная картина отличается разнообразием – от везикулярного дыхания до сухих или влажных хрипов, при эмфизематозных изменениях над легкими перкуторно определяется коробочный звук.
Рентгенография легких зачастую не выявляет отклонений от нормы; в некоторых случаях обнаруживаются признаки деформирующего бронхита и диффузной эмфиземы. По результатам спирометрии могут определяться вентиляционные нарушения по рестриктивному, обструктивному или смешанному типу.
Подтвердить диагноз атрофического бронхита возможно только после проведения бронхоскопии с биопсией. Эндоскопически визуализируется истончение и бледность слизистой оболочки бронхов, ее мелкая складчатость, усиление сосудистого рисунка, легкая кровоточивость при контакте, запустевание и зияние устьев бронхиальных желез. При морфологическом исследовании биоптата бронхов определяются признаки дистрофии эпителия, резкое снижение высоты эпителиального пласта, плоскоклеточная метаплазия покровного эпителия. Анализ бронхоальвеолярного секрета при атрофическом бронхите характеризуется снижением количества нейтрофильных гранулоцитов и макрофагов, а также низким уровнем провоспалительной и антиоксидантной активности жидкости, полученной в ходе бронхоальвеолярного лаважа.
Лечение и профилактика атрофического бронхита
Терапия первично-дистрофической формы атрофического бронхита начинается с выявления и устранения фактора риска (прекращения контакта с производственными вредностями, элиминации аллергена, коррекции гормональной дисфункции и пр.). Медикаментозная терапия включает назначение поливитаминов, бронходилататоров, антигистаминных и гемореологических средств. При первично-воспалительном атрофическом бронхите в периоды обострения основного заболевания проводятся санационные бронхоскопии с антисептиками, антибактериальная терапия.
В целях профилактики первично-дистрофической формы атрофического бронхита рекомендуется минимизировать, а по возможности — исключить влияние неблагоприятных факторов, раздражающих бронхи. Не допустить перехода хронического бронхита в атрофическую стадию позволит своевременная санация очагов инфекции дыхательных путей и регулярное диспансерное наблюдение пульмонолога.
Использованные источники: www.krasotaimedicina.ru
Как проявляется фибринозный бронхит?
Фибринозный бронхит характеризуется выделением при кашле крови (кровохарканьем). Выделяющиеся с мокротой свертки состоят не только из фибрина, но и из слизи. Одышка при фибринозном бронхите более выражена, чем при простом. Больного фибринозным бронхитом отличает сильное затруднение дыхания (развитие дыхательной недостаточности) и мучительный кашель, сопровождающийся откашливанием фибринозных свертков.
Предрасполагающие факторы
Фибринозный бронхит является одной из клинических форм хронического бронхита. К факторам, предрасполагающим к развитию хронического бронхита, относятся:
- неблагоприятная экологическая ситуация в районе проживания (запыленность воздуха, повышенное содержание в воздухе оксида серы);
- работа на предприятиях химической промышленности;
- регулярные переохлаждения;
- хронические заболевания бронхов, частые инфекционные заболевания (ОРВИ, грипп);
- снижение иммунитета;
- наследственная предрасположенность к легочным болезням;
- курение;
- алкоголизм.
Диагностика
Диагностика бронхита основывается на физикальном обследовании, лабораторных анализах и инструментальных методах диагностики. В общем анализе крови при бронхите будет выявлено повышение скорости оседания эритроцитов и лейкоцитоз. Исследование мокроты проводится для оценки количества бактерий и других микроорганизмов, ставших инициаторами воспалительного процесса.
Для оценки состояния легких проводится рентгенологическое обследование. Состояние сердца определяют при помощи ЭКГ и УЗИ.
Лечение
Во время острого периода больной должен соблюдать постельный режим и принимать обильное питье (молоко, чаи, морсы, минеральная вода). Питание при хроническом бронхите должно быть высококалорийным, рацион должен быть обогащен белковой пищей и витаминами.
Поскольку болезнь хроническая, то избавиться от нее полностью не представляется возможным. Лечение сводится к борьбе с симптомами бронхита: кашлем и отделением мокроты.
Для облегчения отхождения мокроты больным назначаются муколитики (амброксол, лазолван). В случае необходимости применяются антибиотики (пенициллины, макролиды).
Для закрепления результатов лечения больному рекомендуется выезжать в специализированные санатории для легочных больных, расположенные в благоприятных климатических условиях. Кроме чистого воздуха и солнечных ванн, здоровье таких больных восстанавливается при помощи ингаляций, массажа, гимнастики, приема лекарственных препаратов.
Осложнения
Хронический бронхит может привести к следующим осложнениям:
- обструктивной болезни легких;
- артериальной гипертензии;
- бронхиальной астме;
- пневмонии;
- аритмии.
Хронический бронхит развивается в течение многих лет, периодически обостряясь, что выражается в повышении температуры тела, увеличении отхождения мокроты и усилении кашля. Длительный кашель негативно влияет на функцию сердца, ухудшает циркуляцию крови в легких. Развитие осложнений и их прогрессирование может привести к смертельному исходу в течение нескольких лет.
Профилактика
В целях профилактики хронического бронхита нужно отказаться от курения. При заболевании острым бронхитом нужно обратиться к врачу и тщательно соблюдать все его рекомендации, для того чтобы заболевание не перешло в хроническую форму.
Нужно избегать переохлаждений. Если человек подвержен легочным заболеваниям, ему лучше не работать на предприятиях химической промышленности.
Использованные источники: obronhah.ru
Как распознать геморрагический бронхит и в чем его опасность?
Бронхит геморрагический — коварная и опасная болезнь, которая характеризуется проявлениями кровоточивости, уменьшением свертывания крови и увеличением проницательности стенок сосудов.
Опасность геморрагии заключается в том, что происходит разрушение окружающих тканей, развитие нагноения, которое может спровоцировать формирование капсулы вокруг кровоизлияния и привести к тяжелым последствиям.
Поэтому крайне важно не допускать прогрессирования болезни и остановить недуг на этапе появления только небольших кровоизлияний, которые не будут нести серьезной угрозы и быстро рассосутся.
Симптомы заболевания
Геморрагический бронхит формируется и развивается в слизистой оболочке бронхов. К симптомам болезни относятся:
- обычный кашель в начальной стадии, впоследствии с кровью;
- чувствительная, раздражительная слизистая;
- одышка;
- повышенная температура;
- недомогание;
- увеличенное количество эритроцитов в мокроте;
- кровоизлияния на слизистую оболочку.
На ранних стадиях больной обычно не испытывает большого дискомфорта и может вообще ничего не ощущать. Поэтому не стоит пренебрегать регулярной профилактикой и обязательно периодически проходить осмотр в поликлинике. В случае обнаружения у себя симптомов болезни следует немедленно обратиться к специалисту и не заниматься самолечением, которое может только усугубить болезнь.
Причины для развития
Геморрагическая форма — редко встречающееся заболевание, обусловленное повреждениями слизистой. Болезнь имеет ряд осложнений. Одними из частых являются физические повреждения, вызванные кашлем. Стремящийся вверх поток воздуха при кашле травмирует поверхностный слой бронхов, таким образом вызывая кровоточивость при отхаркивании.
Для ослабленного иммунитета достаточно обычного воспалительного процесса или запущенного кашля для того, чтобы болезнь перешла уже в хроническую стадию.
Существует ряд заболеваний, которые провоцируют геморрагию:
- грипп;
- язва сибирская;
- легочная форма чумы.
Риск заразится такими пугающими недугами маловероятен, но все же возможен. Будьте внимательны, так как именно эти заболевания дают тяжелые осложнения, а процент полного выздоровления в таких случаях стремится к нулю.
Но фоне сибирской язвы и легочной чумы грипп может показаться более безопасным заболеванием, но это очень серьезное заблуждение. В 70% случаях больные ходят на работу, занимаются бытовыми делами и посещают общественные места. Это не только крайне негативно сказывается на их здоровье, но и влечет за собой риск заражения окружающих.
Мало кто воспринимает грипп как серьезную болезнь, но при неправильном лечении, а также нарушении постельного режима велика вероятность получить ряд осложнений.
Они часто приводят к бронхиту, а в некоторых случаях и к его геморрагической форме. Помимо прочего, инициатором воспалительного процесса геморрагической формы бронхита может выступать присоединенная бактериальная инфекция или первичный вирус.
Из списка факторов риска нельзя исключить и не зависящие от человека причины: влажные и холодные климатические условия, загазованность вдыхаемого воздуха, наличие очагов инфекций.
Как выявить и предотвратить?
Общие анализы мочи и крови смогут показать стадию развития воспалительного процесса в организме человека. Но не стоит полагаться только на эти 2 анализа, лучше провести комплексный ряд диагностических мероприятий, которые включают в себя бронхоскопию и рентген. Для того чтобы выявить возбудителя и назначить эффективное лечение, необходимо сдать бактериологический анализ мокроты.
Значительно снизить риск заболевания помогут профилактические меры:
- отказ от курения;
- повышение иммунитета;
- занятие дыхательной гимнастикой или физкультурой;
- прием витаминных комплексов, обязательно включающих витамин С;
- рациональное, сбалансированное питание;
- закаливание, контрастный душ или обтирание;
- санаторно-курортное лечение, предпочтительно на морском побережье;
- соблюдение личной гигиены;
- обязательное обращение к доктору при заболеваниях уха, горла и носа во избежание дополнительного источника инфекций в организме, которые могут усилить чувствительность к другим заболеваниям (бронхиту в том числе);
- своевременное лечение гриппа, бронхита, различных воспалительных заболеваний;
- ограничение посещения мест скопления людей в периоды эпидемий гриппа или ОРЗ.
Прогноз на положительный исход лечения индивидуален, но достаточно высок. Главное, соблюдать все рекомендации доктора и внимательно следить за всеми изменениями своего состояния.
Автор: врач-инфекционист, Мемешев Шабан Юсуфович
Использованные источники: prolegkie.ru


