Бронхит обструктивный лечение у детей санаторий
Сан аторий «Парус» Крым расположен в природной зоне с уникальными целебными факторами. Морской воздух, пропитанный йодистыми испарениями и насыщенный фитонцидами хвойных растений, сам по себе обладает мощнейщим целебным воздействие на органы дыхания. За 50 лет работы в здравнице накоплен богатейший опыт по лечению заболеваний бронхо-легочной системы, в том числе, обструктивного бронхита. Бронхит, к которому обычно относятся как к довольно легкому заболеванию, довольно коварен. Острая форма при несвоевременном или неправильном лечении быстро переходит в хроническую. Особую опасность представляет обструктивный бронхит.
аторий «Парус» Крым расположен в природной зоне с уникальными целебными факторами. Морской воздух, пропитанный йодистыми испарениями и насыщенный фитонцидами хвойных растений, сам по себе обладает мощнейщим целебным воздействие на органы дыхания. За 50 лет работы в здравнице накоплен богатейший опыт по лечению заболеваний бронхо-легочной системы, в том числе, обструктивного бронхита. Бронхит, к которому обычно относятся как к довольно легкому заболеванию, довольно коварен. Острая форма при несвоевременном или неправильном лечении быстро переходит в хроническую. Особую опасность представляет обструктивный бронхит.
Симптомы обструктивного бронхита
Чаще всего он возникает у детей после инфекционного заболевания верхних дыхательный путей. У взрослых причин для возникновения заболевания гораздо больше.
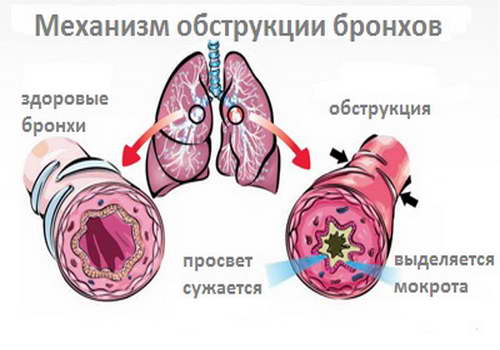
Обструктивный бронхит– это диффузное заболевание бронхов, при котором нарушается (затрудняется) проходимость дыхательных путей. Мокрота и слизь скапливается, в результате ухудшается вентиляция легких.
- резкий скачок температуры (при острой форме);
- незначительное повышение (до 37,2⁰ — 37,5⁰), сохраняющееся длительное время, при хроническом бронхите;
- отдышка при нагрузке;
- мокрота.
Симптомы обструктивного бронхита довольно выразительны: при острой форме происходит резкий скачок температуры; при хронической температура тела повышена незначительно – до 37,2⁰ — 37,5⁰, но держится она постоянно. Появляется кашель, дыхание затруднено, с характерными хрипами и присвистом. При нагрузке возникает одышка. Выделяется мокрота. Без полноценного и грамотного лечения болезнь переходит в неизлечимую фазу с редкими периодами ремиссии, а также является толчком к развитию обструктивных заболеваний легких.
Причины возникновения обструктивного бронхита у взрослых
Медики выделяют ряд, часто не взаимосвязанных между собой, причин возникновения и развития обструктивного бронхита:
- Курение. Обструктивный бронхит называют «болезнью курильщиков». Ученые установили, что 90% табакокорильщиков с 15-20-летним стажем имеют в анамнезе это заболевание. Причем страдают как активные курильщики, так и те, кому приходится находиться с ним в прокуренном помещении. Обструктивный бронхит отнесен к профессиональным заболеваниям некоторых вредных производств, на которых возможно вдыхание паров хлора, аммиака, мучной, хлопковой и угольной пыли, повышенным содержанием в воздухе кремния и кадмия.
- Неблагоприятная экологическая обстановка.
- Алкоголь. Отсутствие или низким уровень санитарной культуры, злоупотребление алкоголем. В отдельных случаях причиной может стать генетическая предрасположенность.
Важно! Вирусные инфекции, как правило, играют роль вторичного фактора и являются катализатором перечисленных выше причин.
Основные методы лечения обструктивного бронхита
Лечение обструктивного бронхита начинается с устранения причин возникновения болезни: отказ от курения, переход на другое место работы, переезд в более благоприятные условия проживпния.
Лекарственная терапия заключается в приеме антихолинергических препаратов, метилкастинов и мукорегуляторных средств.
При появлении в мокроте гноя назначаются антибиотики. В комплексном лечении используется физиотерапия и дыхательная гимнастика.
Для закрепления результатов амбулаторного или стационарного лечения, а также для предупреждения рецидивов болезни рекомендуется санаторное лечение.
Лечение обструктивного бронхита в санатории «Парус»
Санаторий «Парус» располагает специализированным отделением для лечения заболеваний легких нетуберкулезного характера и органов дыхания. В штат санатория входит пульмонолог, который контролирует процесс лечения. Перед назначением процедур отдыхающий по назначению доктора проходит с диагностическом центре клинические и биохимические исследования. Оптимальный срок лечения – 14 дней. После этого назначаются процедуры:
Спелеотерапия. Во время сеансов происходит очищение микрофлоры дыхательных путей от пыли и вредоносных бактерий. Кровь насыщается полезными ионами. В результате восстанавливается функция бронхов и легких. Солевой воздух активизирует насыщение крови кислородом. При этом формируются защитные свойства организма.
 Небулайзерная терапия – это введение в дыхательные пути лекарственных препаратов в форме аэрозоля. «Облачко», которое мы видим при работе небулайзера, это и есть мелкодисперсная смесь лекарств. Санаторий располагает компрессорными и ультразвуковыми небулайзерами. Эффективность этого метода в том, что действующее вещество попадает непосредственно в очаг поражения.
Небулайзерная терапия – это введение в дыхательные пути лекарственных препаратов в форме аэрозоля. «Облачко», которое мы видим при работе небулайзера, это и есть мелкодисперсная смесь лекарств. Санаторий располагает компрессорными и ультразвуковыми небулайзерами. Эффективность этого метода в том, что действующее вещество попадает непосредственно в очаг поражения.
 Физиотерапия. В санатории работает отделение аппаратной физиотерапии. Основными методами при обструктивном бронхите являются: УФО в области грудной клетки; УВЧ-терапия, индуктометрия межлопаточной области, микроволновая терапия. Электро-тепловое воздействие способствует расширению просветов дыхательных путей, снижению воспалительного процесса, выведению мокроты.
Физиотерапия. В санатории работает отделение аппаратной физиотерапии. Основными методами при обструктивном бронхите являются: УФО в области грудной клетки; УВЧ-терапия, индуктометрия межлопаточной области, микроволновая терапия. Электро-тепловое воздействие способствует расширению просветов дыхательных путей, снижению воспалительного процесса, выведению мокроты.
Массаж грудной клетки эффективен при застойных явлениях в бронхах. Также назначается дыхательная и лечебная гимнастика, терренкур под руководством инструктора. Диета подбирается индивидуально с учетом сопутствующих заболеваний.
Результаты мониторинга показали, что к концу курса значительно улучшение наступает практически у всех больных. Отсутствие одышки или снижение ее интенсивности отмечают 98% отдыхающих; сокращение приступов кашля – 100 %; отсутствие хрипов при дыхании – 97%; снижение интенсивности выделения мокроты – 95 %. После курса лечения каждый пациент получает индивидуальную программу реабилитации.
Болезни органов дыхания
Калькулятор цен
Описание
МЕДИЦИНСКИЕ ПОКАЗАНИЯ И МЕДИЦИНСКИЕ ПРОТИВОПОКАЗАНИЯ
ДЛЯ САНАТОРНО-КУРОРТНОГО ЛЕЧЕНИЯ БОЛЬНЫХ (ДЕТИ) В ОАО «САНАТОРИЙ «РУЖАНСКИЙ»
БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ
Заболевания бронхолегочной системы в остром периоде, ранее одного месяца после последнего обострения.
Бронхиальная астма в период приступов, ранее одного месяца после последнего обострения.
Дыхательная недостаточность выше II степени.
Декомпенсированное легочное сердце.
МЕДИЦИНСКИЕ ПОКАЗАНИЯ И МЕДИЦИНСКИЕ ПРОТИВОПОКАЗАНИЯ
ДЛЯ САНАТОРНО-КУРОРТНОГО ЛЕЧЕНИЯ БОЛЬНЫХ (ВЗРОСЛЫЕ) В ОАО «САНАТОРИЙ «РУЖАНСКИЙ»
БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ
Бронхит хронический, в т.ч. обструктивный, бронхит хронический, неуточненный, другая хроническая обструктивная легочная болезнь.
Заболевания в острый период и в фазе обострения хронического процесса.
Все заболевания дыхательной системы, сопровождающиеся развитием легочно-сердечной недостаточности выше I стадии.
Бронхоэктатическая болезнь и хронический абсцесс при резком истощении больных, повышении температуры тела, выделении обильной гнойной мокроты.
Бронхиальная астма с частыми и (или) тяжелыми приступами удушья, гормонозависимая неконтролируемая астма.
Использованные источники: sanruzh.by
Бронхит обструктивный, рецидивирующий
Обструктивный бронхит – заболевание дыхательной системы, связанное с обструкцией (спазмом) бронхов и часто являющееся причиной возникновения бронхиальной астмы. В зависимости от длительности заболевания выделяют острую и хроническую форму обструктивного бронхита. В группу риска развития данной патологии входят маленькие дети, а также лица, имеющие предрасположенность к возникновению аллергических реакций.
Причины
К факторам, оказывающим значительное влияние на развитие обструктивного бронхита у того или иного лица, относятся:
- частые инфекции верхних дыхательных путей: ангина, ОРВИ, грипп, ОРЗ, возникающие на фоне ослабленного иммунитета, попадание в организм человека микоплазм, аденовирусов, риновирусов и т.п.;
- различные заболевания легких;
- проживание в неблагоприятной экологической обстановке (в крупных городах, вблизи заводов), работа на вредном производстве. Хронический обструктивный бронхит часто становится спутником людей, в силу своей работы имеющих постоянный контакт с пылью и другими вредными для органов дыхания микрочастицами, ежедневно попадающими в организм вместе с кислородом;
- наследственность. Прямых доказательств того, что бронхит передается по наследству, нет, однако очень часто заболевание диагностируется у членов семьи, даже в случае их раздельного проживания.
Часто обструктивный бронхит возникает в качестве аллергической реакции на тот или иной раздражитель или аллерген. Таким раздражителем обычно становится плесень, появляющаяся на стенах в помещениях с высокой влажностью. Плесневый грибок не всегда заметен, в то же время длительное сосуществование этого организма с человеком способно провоцировать у последнего различные заболевания дыхательной системы, в том числе астму.
Также не следует забывать о курении. Дым сигарет, попадающий в легкие, раздражает слизистую оболочку органа. Обструктивный бронхит возникает у курильщиков с многолетним стажем курения.
Симптомы
Первый и основной симптом любого вида бронхита – сильный влажный кашель, сопровождающийся отделением обильной мокроты. Кашель может быть очень бурным и способным буквально изматывать человека, не проходя ни днем, ни ночью, либо наоборот, незначительным и не вызывающим никаких подозрений на наличие заболевания.
На фоне обструктивного бронхита также возникают одышка, вплоть до развития гипоксии, чрезмерное потоотделение, развивается слабость организма, повышенная утомляемость. По мере прогрессирования патологии симптомы только усиливаются. При их возникновении следует обращаться к специалисту. Следует знать, что обструктивный бронхит является очень серьезным заболеванием, а основные его симптомы могут быть проявлением многих иных заболеваний, в том числе туберкулеза и опухоли легких.
Диагностика
Диагноз обструктивного бронхита основывается на результатах таких исследований, как анализ крови больного (в случае заболевания отмечается повышение СОЭ, увеличение уровня эозинофилов), рентгенограмма грудной клетки. Помимо этого врач обязательно проведет опрос пациента и внимательно прослушает его бронхи.
При возникновении подозрений на наличие иных заболеваний могут быть назначены дополнительные анализы.
Лечение
Обструктивный бронхит довольно сложно поддается лечению. Основная терапия проводится с учетом возраста больного и основной причины возникновения данной патологии. В качестве лекарственных препаратов назначаются: бронхолитики и спазмолитики, устраняющие спазмы сосудов бронхов, отхаркивающие средства, разжижающие мокроту и способствующие ее быстрейшему выведению из организма, антигистаминные средства (в том случае, если возникший бронхит является результатом аллергической реакции организма на какой-либо раздражитель). Лекарства могут вводиться в организм в виде внутримышечных или внутривенных инъекций либо таблеток.
Помимо медикаментозных препаратов при обструктивном бронхите показы ингаляции с использованием лекарственных трав либо лечебных растворов. Подобные процедуры способствуют устранению кашля, улучшают самочувствие и очищают бронхи от копившихся в них вредных веществ. Проводить ингаляции следует ежедневно на протяжении 5-6 дней. Обычно этого времени достаточно для того, чтобы полностью избавиться от симптомов заболевания.
На время лечения следует избегать контактов с пылью, средствами бытовой химии, сигаретным дымом, отрицательно воздействующими на состояние бронхов. Не до конца вылеченный острый обструктивный бронхит приобретает хроническую форму, гораздо труднее поддающуюся лечению.
Использованные источники: wiki.103.by
Лечение обструктивного бронхита в санатории «Парус» Крым
Санаторий «Парус» Крым расположен в природной зоне с уникальными целебными факторами. Морской воздух, пропитанный йодистыми испарениями и насыщенный фитонцидами хвойных растений, сам по себе обладает мощнейщим целебным воздействие на органы дыхания. За 50 лет работы в здравнице накоплен богатейший опыт по лечению заболеваний бронхо-легочной системы, в том числе, обструктивного бронхита. Бронхит, к которому обычно относятся как к довольно легкому заболеванию, довольно коварен. Острая форма при несвоевременном или неправильном лечении быстро переходит в хроническую. Особую опасность представляет обструктивный бронхит.
Симптомы обструктивного бронхита
Чаще всего он возникает у детей после инфекционного заболевания верхних дыхательный путей. У взрослых причин для возникновения заболевания гораздо больше.
Обструктивный бронхит– это диффузное заболевание бронхов, при котором нарушается (затрудняется) проходимость дыхательных путей. Мокрота и слизь скапливается, в результате ухудшается вентиляция легких.
- резкий скачок температуры (при острой форме);
- незначительное повышение (до 37,2⁰ — 37,5⁰), сохраняющееся длительное время, при хроническом бронхите;
- отдышка при нагрузке;
- мокрота.
Симптомы обструктивного бронхита довольно выразительны: при острой форме происходит резкий скачок температуры; при хронической температура тела повышена незначительно – до 37,2⁰ — 37,5⁰, но держится она постоянно. Появляется кашель, дыхание затруднено, с характерными хрипами и присвистом. При нагрузке возникает одышка. Выделяется мокрота. Без полноценного и грамотного лечения болезнь переходит в неизлечимую фазу с редкими периодами ремиссии, а также является толчком к развитию обструктивных заболеваний легких.
Причины возникновения обструктивного бронхита у взрослых
Медики выделяют ряд, часто не взаимосвязанных между собой, причин возникновения и развития обструктивного бронхита:
- Курение. Обструктивный бронхит называют «болезнью курильщиков». Ученые установили, что 90% табакокорильщиков с 15-20-летним стажем имеют в анамнезе это заболевание. Причем страдают как активные курильщики, так и те, кому приходится находиться с ним в прокуренном помещении. Обструктивный бронхит отнесен к профессиональным заболеваниям некоторых вредных производств, на которых возможно вдыхание паров хлора, аммиака, мучной, хлопковой и угольной пыли, повышенным содержанием в воздухе кремния и кадмия.
- Неблагоприятная экологическая обстановка.
- Алкоголь. Отсутствие или низким уровень санитарной культуры, злоупотребление алкоголем. В отдельных случаях причиной может стать генетическая предрасположенность.
Важно! Вирусные инфекции, как правило, играют роль вторичного фактора и являются катализатором перечисленных выше причин.
Основные методы лечения обструктивного бронхита
Лечение обструктивного бронхита начинается с устранения причин возникновения болезни: отказ от курения, переход на другое место работы, переезд в более благоприятные условия проживпния.
Лекарственная терапия заключается в приеме антихолинергических препаратов, метилкастинов и мукорегуляторных средств.
При появлении в мокроте гноя назначаются антибиотики. В комплексном лечении используется физиотерапия и дыхательная гимнастика.
Для закрепления результатов амбулаторного или стационарного лечения, а также для предупреждения рецидивов болезни рекомендуется санаторное лечение.
Лечение обструктивного бронхита в санатории «Парус»
Санаторий «Парус» располагает специализированным отделением для лечения заболеваний легких нетуберкулезного характера и органов дыхания. В штат санатория входит пульмонолог, который контролирует процесс лечения. Перед назначением процедур отдыхающий по назначению доктора проходит с диагностическом центре клинические и биохимические исследования. Оптимальный срок лечения – 14 дней. После этого назначаются процедуры:
Спелеотерапия. Во время сеансов происходит очищение микрофлоры дыхательных путей от пыли и вредоносных бактерий. Кровь насыщается полезными ионами. В результате восстанавливается функция бронхов и легких. Солевой воздух активизирует насыщение крови кислородом. При этом формируются защитные свойства организма.
Небулайзерная терапия – это введение в дыхательные пути лекарственных препаратов в форме аэрозоля. «Облачко», которое мы видим при работе небулайзера, это и есть мелкодисперсная смесь лекарств. Санаторий располагает компрессорными и ультразвуковыми небулайзерами. Эффективность этого метода в том, что действующее вещество попадает непосредственно в очаг поражения.
Физиотерапия. В санатории работает отделение аппаратной физиотерапии. Основными методами при обструктивном бронхите являются: УФО в области грудной клетки; УВЧ-терапия, индуктометрия межлопаточной области, микроволновая терапия. Электро-тепловое воздействие способствует расширению просветов дыхательных путей, снижению воспалительного процесса, выведению мокроты.
Массаж грудной клетки эффективен при застойных явлениях в бронхах. Также назначается дыхательная и лечебная гимнастика, терренкур под руководством инструктора. Диета подбирается индивидуально с учетом сопутствующих заболеваний.
Результаты мониторинга показали, что к концу курса значительно улучшение наступает практически у всех больных. Отсутствие одышки или снижение ее интенсивности отмечают 98% отдыхающих; сокращение приступов кашля – 100 %; отсутствие хрипов при дыхании – 97%; снижение интенсивности выделения мокроты – 95 %. После курса лечения каждый пациент получает индивидуальную программу реабилитации.
Использованные источники: sankrym.ru
Отдых и Оздоровление / Реабилитация_ / Реабилитация (статья)
Статья |
10-02-2015, 15:47
|
 БронхитВрачу общей практики и участковому терапевту часто приходится наблюдать пациентов с хроническим бронхитом или трахеобронхитом (до 90% пульмонологических пациентов диспансерного наблюдения участкового терапевта), пневмонию, хроническое обструктивное заболевание легких и бронхиальную астму. Поскольку, собственно, на санаторно-курортном этапе наиболее широко применяются немедикаментозные методы лечения, то в этой статье будет рассмотрен алгоритм лечения наиболее распространенных легочных заболеваний именно на этом этапе, базируясь на нормативных материалах МОЗ Украины №56 от 06.02.2008 года.
БронхитВрачу общей практики и участковому терапевту часто приходится наблюдать пациентов с хроническим бронхитом или трахеобронхитом (до 90% пульмонологических пациентов диспансерного наблюдения участкового терапевта), пневмонию, хроническое обструктивное заболевание легких и бронхиальную астму. Поскольку, собственно, на санаторно-курортном этапе наиболее широко применяются немедикаментозные методы лечения, то в этой статье будет рассмотрен алгоритм лечения наиболее распространенных легочных заболеваний именно на этом этапе, базируясь на нормативных материалах МОЗ Украины №56 от 06.02.2008 года.
Противопоказаниями для лечения таких пациентов на санаторно-курортном этапе является обострение бронхолегочного воспалительного процесса с присоединением бронхоспастических реакций, наличие легочно-сердечной недостаточности выше II степени. Для выбора адекватных немидекаментозных методов лечения крайне необходимо провести тщательный анализ определенных обязательных и дополнительных инструментально-лабораторных исследований.
Обязательные лабораторные исследования
К обязательным лабораторным исследованиям перед выбором немидекаментозных методов лечения относят следующие: общий анализ крови и мочи, общий анализ мокроты, бактериологическое исследование мокроты.
Обязательные инструментальные и функциональные исследования
Также необходимо провести следующие инструментальные и функциональные исследования: электрокардиография, спирография, рентгенологическое исследование легких, проба с физической нагрузкой.
Дополнительные лабораторные и инструментальные исследования
Перед назначением немидекаментозного лечения, помимо обязательных лабораторных, инструментальных и функциональных исследований, рекомендуется провести дополнительные исследования:
— Лабораторные: биохимический анализ крови (протеинограмма, альбумин-глобулиновый коэффициент, альбумин α1+α2, глобулины, гаптоглобин, сиаловые кислоты, серомукоиды, мочевина, креатинин, билирубин, аминотрансферазы, глюкоза), иммунограмма.
— Инструментальные: бронхофиброэндоскопическое исследование, УЗИ сердца. Другие инструментальные исследования проводятся независимо от сопутствующих заболеваний и тяжести основного заболевания. Консультация специалистов проводиться по назначению.
Задачи санаторно-курортного этапа лечения
- Предотвращение дальнейшего ухудшения бронхолегочных функций.
- Снижение темпов прогрессирования диффузного поражения бронхов.
- Коррекция дыхательной недостаточности.
- Повышение общей и местной реактивности организма.
- Снижение частоты обострений заболевания и продление ремиссии.
- Лечение имеющихся осложнений.
- Нормализация физического и эмоционального потенциала больного.
Диета должна быть сбалансированной, достаточно витаминизированной. Целесообразным является включение в рацион сырых овощей и фруктов, соков. При хроническом бронхите с повышенным выделением мокроты показана обогащенная белком диета, 30-40% жира растительного происхождения.
Рекомендации
Санаторный режим: I-III; климатотерапия – климат морских берегов, лесов, гор; двигательный режим – утренняя гигиеническая гимнастика, ЛФК, терренкур.
Функциональная терапия: дыхательная гимнастика, дренажное положение больного, постуральный дренаж (утром и вечером больной выпивает 1 стол ложку настоя термопсиса – мать-и-мачехи, багульника, липы, подорожника и 1-2 таблетки мукалтина и через 20-30 мин выполняет постуральный дренаж), массаж грудной клетки (вибрационный, классический, сегментарный). Постуральный массаж противопоказан при возникновении отдышки или бронхоспазма. Все виды массажа целесообразно проводить после аэрозольной терапии. Аэротерапия проводится при температуре не ниже 10°C. Солнечные ванны – по слабому режиму. Морские ванны при температуре воды 20-22°C по умеренному режиму. Терренкур длиной 1500 м с углом подъема 5-10°, при отсутствии отдышки – увеличение дистанции до 3000 м, с углом подъема 6-12°.
Аэрозольная терапия: ультразвуковые ингаляции с использованием бронхолитических, антигистаминных, муколитических препаратов (мукосольван, амброксол и др.).
Используют разные сборы лекарственных растений. Преимущественно антисептический сбор лекарственных растений, который стимулирует отхарькивание: листья подорожника, корень солодки, листья шалфея, цветы бузины, почки сосны. Преимущественно бронходилатирующий сбор лекарственных растений: листья мать-и-мачехи, трава душицы, корень солодки, трава багульника.
При наличии бронхоспастического синдрома необходимо использовать бронходилататоры, которые назначаются с учетом суточных ритмов бронхиальной проходимости: стимуляторы β2-адренорецепторов, метилксантины, холинолитики.
Аппаратная физиотерапия: для оптимизации периода аклиматизации у больных хроническим бронхитом и трахеобронхитом со склонностью к вегетативно-сосудистым нарушениям, нарушениями в психоэмоциональной сфере, при склонности к бронхоспазму на санаторно-курортном этапе лечения используют магнитопунктуру. Для этого на кожной поверхности спины на уровне D1-2 на расстоянии 1,5 см от остистых отростков позвоночника выбирают зону, которая сегментарно-иннервационно связана с легкими и симпатической нервной системой. На эти зоны с обеих сторон накладывают аппликаторы листовые магнитофорные (АЛМ-1), максимальная магнитная индукция — 8,– мТл, экспозиция: по 3 часа, ежедневно на протяжение 10-12 суток. Используют также индуктотермию грудной области, слаботепловая доза, по 10 мин, на курс – 10 процедур.
Электрофорез лекарственных веществ (хлористый кальций, йодид калия, цинк, аскорбиновая кислота и др.) на область грудной клетки, сила тока – 0,08-0,1 мА/кв.см, длительность процедуры – 15-20 мин, на курс – 10-12 процедур.
Спелеотерапия, искусственный «соляной климат», концентрация хлорида натрия – 12-16 мкг/кв.м, длительность процедуры – 30 мин, на курс 15-20 процедур.
Для осуществления нормобарической гипокситерапии применяют гипоксическую смесь, которая содержит 10-12% кислорода и 88-90% азота. Ее подают под давлением 1020 гПа. Температура смеси составляет 18-23°C, объемная скорость подачи – 0,72 куб.м х час-1.
Дополнительно может применяться ультразвуковая терапия, лазеротерапия, рефлексотерапия, ароматерапия, антигомотоксическая терапия и др. Важным является применение пелоидотерапии (грязелечение). Аппликации пелоида при температуре 38-40°C проводят на заднебоковой поверхности грудной клетки, длительностью 15-20 мин, курсом 12-18 процедур, через день или с перерывом на 3-й день.
Озокерито- и парафинотерапию проводят на области грудной клетки сзади, при температуре 45-50°C, длительностью 30 мин, курсом 12-15 процедур, с перерывом на 3-й день.
Широко применяется бальнеотерапия:
- Хлоридно-натриевые ванны с концентрацией (10-40 г х л-1) при температуре 36-38°C, длительность процедуры в зависимости от концентрации 10 мин, на курс – 12-15 ванн через день.
- Азотные или кислородные ванны при температуре 35-36°C с концентрацией азота 20-23 мг х л-1, кислорода – 30-40 мг х л-1; длительность – 10-15 минут; процедуры проводят с перерывом на третий день курсом 10-20 ванн.
- Йодобромные ванны с содержанием ионов йода не менее 10 мг х л-1, а ионов брома 25 мг х л-1, при температуре 37-38°C, длительностью 10-12 минут, курсом 8-12 процедур.
- Сероводородные ванны имеют противовоспалительное действие; используют сероводородную минеральную воду, которая содержит более чем 10 мг х л-1 общего сероводорода, длительность процедуры – 10-12 мин, процедуру проводят 1 раз в два или три дня курсом 12-14 процедур.
Срок санаторно-курортного лечения: 21-24 дня.
Показателями качества лечения являются отсутствие или уменьшение жалоб, клинические и лабораторные признаки воспалительного процесса, уменьшение (или исчезновение) кашля, выделения мокроты и нарушения вентиляции легких.

