Бронхиальная обструкция при бронхиальной астме обратима
Бронхиальная астма сопровождается приступами удушья. Они развиваются из-за обструкции бронхов вследствие спазма и опасны для здоровья. Затянувшееся удушье угрожает жизни пациента.
Обструкция при астме

Обструкция бронхов возникает вследствие следующих патологий и состояний:
- Аллергии (аллергическая, или экзогенная астма).
- Инфекции, преимущественно вирусной (инфекционно-зависимый вариант).
- Воздействия профессиональных вредностей (смешанный тип).
- Нарушенной реактивности бронхов (аспириновая астма, обструкция при физическом напряжении).
Под действием инфекционных, аллергических или других факторов бронхи сжимаются (спазмируются), просвет дыхательных путей сужается – развивается обструкция.
Клинически это проявляется следующими симптомами:
- Свистящим дыханием, слышимым даже на расстоянии.
- Хрипами.
- Кашлем с отхождением вязкой мокроты.
- Затрудненным, удлиненным выдохом, одышкой.
При бронхиальной астме затянувшийся приступ приводит к развитию астматического статуса, при котором дыхание пациента значительно нарушено. Без адекватной медицинской помощи может наступить смерть.
Но удушье – это необязательно симптом бронхиальной астмы. Встречается оно и при других заболеваниях – механической закупорке дыхательных путей (характерно для маленьких детей), хроническом обструктивном заболевании легких (ХОЗЛ). Эта патология встречается у взрослых людей – обычно в среднем и пожилом возрасте, у работающих на вредном производстве, курильщиков.
ХОЗЛ
ХОЗЛ ранее называли хроническим обструктивным бронхитом. Для этого заболевания также характерны приступы удушья, кашель, свистящее дыхание. Они наблюдаются при обострении заболевания. В период ремиссии пациенты чувствуют себя хорошо, особенно на ранней стадии болезни. По мере прогрессирования патологического процесса даже вне обострения отмечается одышка, плохая переносимость физических нагрузок, малопродуктивный кашель.
Главное отличие обструкции при бронхиальной астме от ХОЗЛ – ее обратимость. После купирования приступа проходимость дыхательных путей полностью восстанавливается.
При хроническом обструктивном заболевании легких обструкция купируется лишь частично. Чем дольше болеет пациент, тем больше нарушена у него проходимость бронхов.
ХОЗЛ развивается медленно, выраженные нарушения дыхательной функции наблюдаются лишь в следующих ситуациях:
- Неадекватное лечение обострений.
- Злостное курение.
- Продолжающееся действие вредных факторов.
Но прогноз при этом заболевании более неблагоприятный, чем при астме, особенно при отсутствии адекватной терапии.
Купирование приступа
Для устранения обструкции необходим прием бронхорасширяющих средств. Обычно это бета-адреномиметики короткого действия (Сальбутамол, Вентолин). Их применяют для симптоматического лечения болезней с бронхообструктивным синдромом.
При неэффективности бронхолитиков рекомендуют ингаляционные глюкокортикоиды или комбинированные препараты – Беродуал, Симбикорт, Пульмикорт.
При бронхиальной астме средней или тяжелой степени рекомендована постоянная терапия ингаляционными глюкокортикоидами, так как эта болезнь обусловлена персистирующим воспалительным процессом в бронхах.
При ХОЗЛ большее значение имеет своевременное лечение обострений и их профилактика, устранение вредных факторов. Постоянный прием гормональных лекарств при этой патологии не всегда эффективен.
Обструкция бронхов при астме и других болезнях дыхательной системы – опасное состояние. Необходимо своевременно и адекватно лечить заболевание, не допускать развития осложнений.
Механизм | Важнейшие |
Спазм | Гистамин, |
Гиперсекреция | Гистамин, |
Воспаление | Вышеуказанные |
Важная
роль в патогенезе бронхоспазма при
бронхиальной астме принадлежит также
повышению влияния блуджающего нерва,
из окончаний которого выделяется
ацетилхолин. Под влиянием ацетилхолина
гладкомышечные клетки воздухопроводящих
путей сокращаются.
Рассмотрим
одну из часто встречающихся разновидностей
эндогенной (идиосинкратичсекой)
бронхиальной астмы
«аспириновую» астма, бронхоспазм при
которой провоцирует прием аспирина или
других нестероидных противовоспалительных
средств. Эти вещества ингибируют
циклооксигеназу, и метаболизм арахидоновой
кислоты протекает преимущественно по
липооксигеназному пути с образованием
лейкотриенов. «Аспириновая» бронхиальная
астма часто сочетается с полипозом носа
и хроническим синуситом.
В
момент приступа бронхиальной астмы
изменения механики дыхания и газообмена
подобны таковым при ХОБЛ, описанным
ранее. При повторяющихся и плохо
купирующихся приступах бронхиальной
астмы может развиться ее тяжелое
осложнение – астматический статус. Он
характеризуется расстройством
вентиляционно-перфузионных отношений
в легких и развитием тяжелой дыхательной
недостаточности с возникновением
гипоксемии и/или гиперкапнии и острого
дыхательного ацидоза. При отсутствии
адекватного лечения астматический
статус может привести к гибели пациента.
Патофизиологическое обоснование подходов к лечению бронхиальной астмы
Для
достижения основных целей лечения
бронхиальной астмы – предупреждения
или быстрого купирования приступов, а
также контроля воспаления и предупреждения
ремоделирования воздухопроводящих
путей используются следующие основные
группы лекарственных препаратов:
Бронходилататоры
А.
Агонисты β2-адренергических
рецепторов
Б.
Антихолинергические препараты
В.
Производные метилксантинов
Г.
Препараты, вмешивающиеся в процессы
метаболизма или механизмы действия
лейкотриенов.
Препараты,
подавляющие интенсивность воспаления
в воздухопроводящих путях
А.
Глюкокортикостероиды
Б.
Стабилизаторы мембран тучных клеток
В.
Препараты, использующиеся для
иммунотерапии.
Важнейший
механизм действия агонистов
β2-адренергических
рецепторов, которые используются
преимущественно в виде аэрозолей
(албутерол, формотерол, сальметерол)
для купирования приступа бронхоспазма,
заключается в активации аденилатциклазы
гладкомышечных клеток бронхов, накоплении
в них цАМФ, с последующей активацией
калиевых каналов и уменьшением содержания
ионизированного Са2+
в этих клетках с расслаблением мускулатуры
бронхов. Анихолинергические препараты
(ипратропиум, окситропиум), являются
селективными антагонистами М1
и М3
холинорецепторов, предупреждают
бронхоконстрикцию, опосредованную
гистамином, и вызывают расслабление
гладкомышечных клеток воздухопроводящих
путей. Эти препараты также применяются
ингаляционно в виде аэрозолей. Производные
метилксантинов (теофиллин) ингибируют
фосфодиэстеразу гладкомышечных клеток
бронхов. В результате замедляется
деградация цАМФ, его концентрация в
гладкомышечных клетках бронхов
возрастает, и возникает цАМФ-опосредованная
бронходилатация. Основными группами
препараты, воздействующих на образование
и действие лейкотриенов, являются
ингибиторы 5-липооксигеназы (зилеутон)
и антагонисты лейкотриеновых рецепторов
(пранлукаст, монтелукаст, рис. 3).
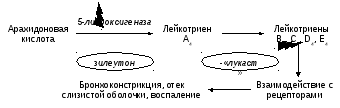
Рис.
3. Механизмы действия препаратов, влияющих
на метаболизм и активность лейкотриенов
Эти
препараты применяются как в виде
ингаляционных аэрозолей, так и per
os.
В
настоящее время продолжается поиск
новых эффективных бронходилататоров.
С этой целью предлагается использовать
вазоинтестинальный пептид, предсердный
натрийуретический пептид, а также
аналоги простагландина Е.
Препараты,
влияющие на активность клеток иммунной
системы и контролирующие воспаление,
оказывают долгосрочные эффекты.
Глюкокортикостероиды, в зависимости
от степени тяжести бронхиальной астмы,
назначаются либо в виде ингаляционных
аэрозолей, либо per
os,
а при лечении астматического статуса
– парентерально. Глюкокортикостероиды
оказывают как геномное, так и быстрое
негеномное действие на клетки
воздухопроводящих путей и клетки
иммунной системы, изменяя их фенотипические
свойства. Стабилизаторы мембран тучных
клеток (кромогликат натрия, недокромил
натрия) блокируют хлорные каналы этих
клеток, препятствуют поступлению в них
ионов Са2+
и тем самым предотвращают дегрануляцию
тучных клеток. Эти препараты не
используются для купирования приступа
бронхиальной астмы. Для стабилизации
мембран тучных клеток может в последнее
время предлагают применять селективные
антагонисты рецепторов аденозина.
При
лечении атопической бронхиальной астмы
целесообразно установить вид аллергена
и провести специфической гипосенсибилизацию.
Однако выполнить это не всегда
представляется возможным. Поэтому
продолжаются поиски новых средств
иммунокорригирующей терапии бронхиальной
астмы. В частности, созданы лекарственные
препараты, препятствующие связыванию
иммуноглобулинов Е с соответствующими
высокоаффинными рецепторами на
поверхности тучных клеток (моноклональные
антитела против IgE
– омализумаб). Изучается эффективность
растворимых рецепторов к ИЛ-4. Эти
рецепторы-«ловушки» связывают ИЛ-4,
который стимулирует выработку
В-лимфоцитами IgE.
Исследуется также эффективность
моноклональных антител против ИЛ-13 и
ФНО-.
Перспективным в лечении бронхиальной
астмы является использование антагонистов
рецепторов хемокинов ССR.
Это позволяет ограничить миграцию
эозинофилов и других клеток, участвующих
в воспалении, в бронхиальное дерево, и
предупредить активацию этих клеток.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Необратимая бронхиальная обструкция
Утолщение стенки бронхов, характерное для ремоделирования дыхательных путей, развивается как в хрящевых (крупных) бронхах, так и в мембранозных
(мелких) бронхах и выявляется как при патогистологи-ческих, так и при рентгенологических исследованиях115,116,148 Вместе с другими изменениями эластичных свойств дыхательных путей и утраты взаимозависимости между дыхательными путями и окружающей паренхимой утолщение стенки дыхательных путей может объяснить возникновение персистирующего и не полностью обратимого сужения дыхательных путей у больных БА149~151. Механизмы, ответственные заремо-делирование, активно изучаются, но до конца еще не определены99. Они предположительно связаны с хроническим или рецидивирующим воспалением дыхательных путей; существуют некоторые подтверждения того, что нарушение функции дыхательных путей, отражающее их ремоделирование, возникает даже при легкой форме БА, но может быть предотвращено ранним началом регулярного лечения ингаляционными ГКО152″154. Более того, утрата гибкости гладкой мускулатуры также способствует развитию необратимой бронхиальной обструкции при БА131. Какое количество больных с легкой формой БА входит в группу риска развития хронической необратимой обструкции бронхов, неизвестно.
Обострения
Эпизодические обострения являются важным признаком БА155. Существует много триггеров, вызывающих обострения, включая факторы, вызывающие только обструкцию («провокаторы»), такие как холодный воздух, туман или физическая нагрузка, и факторы, способствующие воспалению дыхательных путей («индукторы»), такие как воздействие аллергенов, сенсибилизаторов, связанных с профессиональной деятельностью, озона или респираторной вирусной инфекции120156. Физическая нагрузка и гипервентиляция в сочетании с холодным, сухим воздухом157 вызывает обструкцию при БА, охлаждая и подсушивая дыхательные пути, приводя к высвобождению из клеток воспаления и резидентных клеток бронхов таких медиаторов, как гистамин или ци-стеинил-лейкотриены, которые стимулируют сокращение гладкой мускулатуры158. Эти «провокаторы» не повышают реактивности бронхов на другие стимулирующие факторы и обладают, соответственно, только кратковременным действием.
Обострения БА могут развиваться на протяжении нескольких дней. Большинство из них связаны с респираторной вирусной инфекцией, особенно с «простудными» вирусами (риновирус)159. Риновирус может индуцировать воспалительную реакцию во внутрилегочных дыхательных путях160; у пациентов с БА это воспаление приводит к развитию различной выраженности обструкции и повышению степени гиперреактивности бронхов161. Воспалительный ответ вызывает приток и активацию эозинофилов и/или нейтрофилов, что может быть опосредовано цитокинами или хемокинами, высвободившимися из Т-клеток и/или эпителиальных клеток бронхов162163.
У сенсибилизированных больных БА обострения могут провоцировать воздействие аллергенов164. В част-
ности, у пациентов с поздним астматическим ответом воздействие аллергенов приводит к вспышке эози-нофильного воспаления в бронхах, за которым развивается повышение реактивности дыхательных путей56. Повторяющиеся воздействия аллергенов на субклиническом уровне, которые, вероятно, имитируют естественное сезонное воздействие57, также способны индуцировать такие реакции. Нельзя исключить возможности, что такие повторяющиеся субклинические воздействия могут действительно поддерживать пер-систирующее воспаление дыхательных путей и, в некоторой степени, их ремоделирование, в частности отложение коллагена на субэпителиальном ретикулярном уровне165.
Персистирующие нарушения возникают после воздействия профессиональных сенсибилизирующих факторов у пациентов с профессиональной БА166. Гиперреактивность и некоторые признаки воспаления дыхательных путей (эозинофилы и макрофаги в слизистой) могут сохраняться даже несколько месяцев спустя после воздействия, в то время как другие признаки (включая субэпителиальное отложение коллагена) обычно демонстрируют некоторую обратимость167. Получены результаты, которые показывают, что существует комплексное взаимодействие между патофизиологическими механизмами, вовлеченными в обострения, и механизмами персистирования БА. Это взаимодействие еще больше осложняется потенциальным взаимодействием между различными «индукторами», например между профессиональными сенсибилизаторами и аэрополлютантами168.
Примерно у 10% взрослых пациентов, страдающих БА, нестероидные противовоспалительные препараты, подавляющие циклооксигеназу-1, провоцируют приступы удушья169. Эти приступы могут быть опасными. По данным большого ретроспективного исследования взрослых пациентов с БА, у 24% больных, у которых возникла необходимость в искусственной вентиляции по поводу почти смертельного приступа БА, отмечалась непереносимость аспирина170
ми наблюдениями, показавшими ее отсутствие у больных БА, которые могут спать на спине, в противоположность тем больным БА, которые просыпаются при переворачивании на спину
173
Изменение газового состава крови при бронхиальной астме
БА вызывает значительные нарушения газообмена только во время тяжелых приступов. Степень артериальной гипоксемии в некоторой степени коррелирует с тяжестью обструкции дыхательных путей, которая неоднородна по всему объему легких. Часто некоторые бронхи совершенно обтурированы, одни значительно сужены, в то время как других обструкция не коснулась. Возникающее в результате этого вентиляционно-пер-фузионное несоответствие расширяет альвеолярно-артериальный кислородный разрыв ((А-а)сЮ2) по напряжению кислорода в 60-69 мм рт. ст. (8,0-9,2 кПа), что обычно наблюдается во время тяжелых приступов БА174. Гипокапния, которая почти неизменно отмечается при легких и умеренных приступах, отражает возрастание интенсивности дыхания. Возросшее артериальное РСО2 указывает на то, что обструкция дыхательных путей является такой тяжелой, что дыхательные мышцы не могут поддерживать частоту дыхания, соответствующую требованиям организма (альвеолярная гиповен-тиляция). Любое усиление обструкции дыхательных путей или мышечной слабости или любое снижение интенсивности дыхания (как от введения наркотического или седативного препарата) может затем вызывать дальнейшее снижение альвеолярной вентиляции. Дальнейшее повышение артериального РСО2 ингиби-рует работу мышц и дыхательный цикл, усугубляя дыхательную недостаточность вплоть до летального исхода175’176. Артериальная гиперкапния, следовательно, указывает на тяжелый приступ, который требует интенсивного лечения.
Ночная астма
Ночное ухудшение состояния является типичной клинической особенностью у подавляющего большинства пациентов с БА171. В биоптатах бронхов, взятых в 4 ч утра у пациентов с БА с ночной обструкцией дыхательных путей, не выявлено возрастание количества Т-клеток, эозинофилов или тучных клеток172. Однако при трансбронхиальной биопсии были получены подтверждения накопления в эти часы эозинофилов и макрофагов в альвеолярной и перибронхиальной ткани у пациентов с ночной астмой40. Особый интерес представляют данные последних исследований, выявившие определенную роль адвентициального воспаления в периферических бронхах при развитии чрезмерного сужения просвета дыхательных путей123134. Взаимозависимость между дыхательными путями и паренхимой может быть исключительно важной в патогенезе ночной астмы. Это предположение подтверждается последни-
ГЛАВА 5 ДИАГНОСТИКА И КЛАССИФИКАЦИЯ
КЛЮЧЕВЫЕ ПОЛОЖЕНИЯ
• Гиподиагностика бронхиальной астмы (БА) яв
ляется повсеместной.
• Диагностика БА часто может производиться на
основании анализа симптомов. В то же время
оценка функции легких и особенно показателей
обратимости нарушений значительно повышает
достоверность диагноза.
• Оценка функции легких, которая наиболее ин
формативна при постановке диагноза БА {у па
циентов старше 5 лет), включает определение
объема форсированного выдоха в 1-ю секунду
(ОФВ,), форсированной жизненной емкости
легких (ФЖЕЛ), пиковой скорости выдоха (ПСВ)
и гиперреактивности дыхательных путей.
• Тяжесть БА классифицируется по наличию кли
нических признаков перед началом лечения
и/или по количеству суточного объема лекарст
венной терапии, необходимой для оптимально
го лечения.
• Оценка аллергического статуса мало помогает в
диагностике БА, но может помочь в определе
нии факторов риска и для составления рекомен
даций по соответствующему контролю за факто
рами окружающей среды.
• Основное внимание следует уделять диагности
ке БА у детей, у лиц с повторяющимися эпизода
ми кашля, у пожилых людей и у людей с профес
сиональными факторами риска, которые спо
собны вызывать БА.
Эпидемиологические исследования как среди детей, так и среди взрослых (особенно пожилых) постоянно свидетельствуют о том, что БА гиподиагностируется, а следовательно, недостаточно лечится1. Одна из проблем заключается в том, что многие пациенты терпят преходящие респираторные симптомы (в отличие, например, от болей в грудной клетке) до того, как попадут к врачу. Перемежающийся характер проявлений БА приводит к тому, что больной привыкает к ним. Другим важным фактором, приводящим к недостаточному диагностированию БА, является неспецифическая природа симптомов, которые могут приводить к постановке альтернативных диагнозов. Необходимо помнить, что правильный диагноз БА ведет к правильному назначению лекарственного ле-
