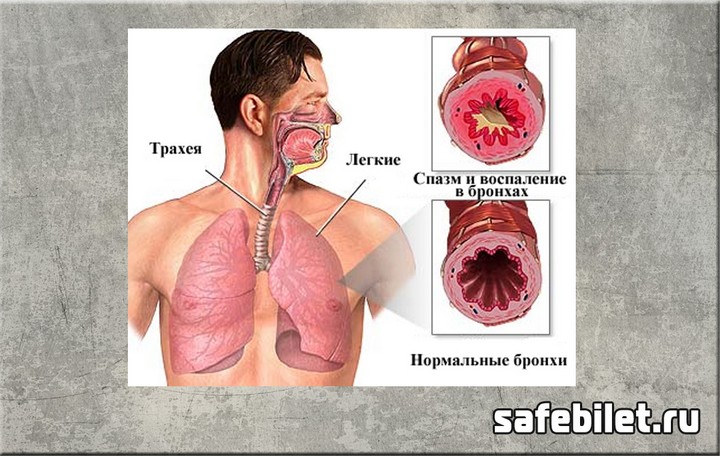
Бронхиальная астма внеприступный период

Бронхиальной астмой называют хроническое заболевание, поражающее дыхательный пути. Патогенетической основой является аллергическое воспаление и гиперреактивность бронхов.
Бронхиальная астма в межприступный период может сопровождаться одышкой, хрипами в легких, кашлем, ощущением сжатия в области груди при тяжелой форме болезни.
Подобные симптомы в основном тревожат рано утром или ночью. Легкая и средняя формы заболевания могут протекать бессимптомно.
Бронхиальная астма – общее понятие

Это заболевание дыхательной системы, развивающееся в бронхах, не является инфекционным воспалением. Приступ удушья начинается после воздействия раздражителя. В качестве провоцирующего фактора могут выступать такие нарушения:
- сбой работы иммунной системы;
- расстройство вегетативной нервной системы;
- патологическая чувствительность рецепторов слизистой оболочки бронхов к аллергическим веществам;
- нарушение работы органов эндокринной системы.
Случаи удушья при бронхиальной астме в межприступном периоде отсутствуют. Чтобы продлить его, пациенты должны систематически применять поддерживающие препараты.
Причины заболевания
После длительного изучения БА ученые установили основные причины развития болезни.
- Наследственная предрасположенность. Если астма у обоих родителей, то риск ее появления у ребенка равен 80%.
- Промышленные аллергены (пыль, химические вещества) чаще всего воздействуют на работников фабрик по выращиванию птиц, ткацких и прядильных цехов, химических заводов.
- Летучие аллергены, присутствующие в выхлопных газах и дыме.
- Неправильное питание.
- Хронический бронхит и часто повторяющиеся инфекции дыхательных путей.
- Постоянный контакт с бытовой пылью.
- Сезонная аллергия.
Формы и степени тяжести болезни
Болезнь прогрессирует периодически. Она может протекать в нескольких формах и отличаться степенью тяжести. В зависимости от характера развития, БА сопровождается определенными осложнениями.
Существуют такие клинические формы:
- неинфекционная аллергическая – развивается под воздействием аллергенов. Приступы кашля происходят периодически, при дыхании слышны свисты, возникает одышка. Кроме того, человек пытается часто делать вдохи и выдохи. Со временем состояние может усугубиться;
- инфекционная аллергическая форма развивается на фоне бронхолегочной инфекции, а также воспалений в носоглотке;
- смешанная БА по своим проявлениям напоминает астму инфекционно-аллергической формы. К списку частых жалоб можно отнести пароксизмальный кашель, удушье, одышку, ярко выраженные хрипы, а также ощущение сжатия грудной клетки.
По степени тяжести БА бывает:
- 1 степени – легкая эпизодическая. Не отмечается ярко выраженных приступов удушья. Характерным признаком являются приступы кашля, которые днем тревожат раз в неделю, а ночью – около двух раз в месяц. Такую интермиттирующую форму течения часто диагностируют в начале развития болезни;
- 2 степени — персистирующая с легким течением.Удушье случается редко и быстро проходит. При обследовании в межприступном периоде проблемы со здоровьем не выявляются;
- 3 степени – персистирующая со среднетяжелым течением. Приступы удушья тревожат часто. Человек не может прилагать большие физические усилия для выполнения тех или иных работ;
- 4 степени — персистирующая с тяжелым течением. Приступы становятся затяжными. Наблюдаются органические изменения не только в бронхах и легких, но и в остальных органах. Организм подвергается постоянному кислородному голоданию. Больной становится практически нетрудоспособным.
Особенности течения недуга

Приступ бронхиальной астмы начинается внезапно. Несмотря на это, можно обнаружить его скорое наступление по таким симптомам:
- дискомфорт в груди;
- частое чихание;
- кашель.
Удушье может начаться ночью. Больному тяжело дышать, его мучает тяжелая одышка и невозможность откашляться. Для облегчения симптоматики приходится принять сидячее положение или согнуться и опереться на руки.
Если затяжное удушье не устранить с помощью бронхорасширяющих препаратов, то развивается астматический статус. Подобное состояние может быть метаболической или анафилактической формы.
Во втором случае происходит очень быстрое прогрессирование симптомов. Метаболическая форма характеризуется постепенным нарастанием тяжести удушья. Она развивается, если меры для купирования приступа не были приняты или оказались неэффективными.
Если приступ благополучно купирован, дыхание больного нормализуется, он может нормально откашляться и расслабиться.
В межприступный период бронхиальной астмы врач может оценить тяжесть недуга, а также разработать эффективную схему лечения. Также выявляют, сохраняются ли в этот период кашель и одышка, уточняют, страдает ли пациент повышенной утомляемостью и снижением работоспособности.
Кроме того, в это время удается подобрать оптимальный пакет лекарств, определить дозировку и выявить возможные побочные эффекты. В запущенном случае межприступный период бронхиальной астмы уменьшается, а периодичность приступов учащается.
Течение астмы во время ремиссии не сопровождается симптомами, характерными для любой степени болезни. Негативные проявления могут быть при условии развития тяжелой степени недуга.
Если возникли подозрения на появление БА, то в межприступный период больному нужно показаться врачу для уточнения своего состояния и выявления истинной причины заболевания.
Это также необходимо для разработки эффективной схемы лечения. При тщательном обследовании пациента врач сможет отличить бронхиальную астму от других заболеваний органов дыхания.
Клинические проявления астмы в межприступном периоде

Клиника в межприступном периоде бронхиальной астмы зависит от тяжести течения болезни. Например, при средней тяжести и тяжелом течении заболевания обнаруживаются нарушения бронхиальной проходимости. Также наблюдается эозинофилия и повышение содержания в крови IgE.
В межприступном периоде при тяжелой атопической бронхиальной астме состояние у больного может осложняться по причине плохой бронхиальной проходимости. В данном случае симптомы заболевания могут проявляться в виде одышки, периодических хрипов, затрудненного дыхания.
У больных между приступами может не быть характерных симптомов заболевания. В некоторых случаях выявляются только свистящие хрипы при аускультации. Это явление подтверждает наличие остаточной бронхиальной обструкции. Иногда хрипы могут обнаруживаться при форсированном выдохе.
Лечение в межприступном периоде

В межприступном периоде при бронхиальной астме применяют гипосенсибилизирующую терапию. Специфическая гипосенсибилизация достаточно эффективна при лечении аллергической формы болезни.
Такая терапия бронхиальной астмы в межприступный период предусматривает введение под кожу вакцины, содержащей микродозу вызывающих обострение астмы аллергенов. Схема подобного лечения определяется индивидуально, исходя из реакции пациента на вакцину.
Врач может назначить уколы каждый день или с периодичностью 4-5 дней. Курс лечения предполагает применение препаратов на протяжении примерно 2-3 лет.
Если наблюдается повышенная чувствительность организма к бытовой пыли или бактериям, то лечение проводится на протяжении всего года. В случае развития аллергии на пыльцу достаточно проводить терапию осенью и весной.
Эффективность этого метода лечения объясняется выработкой иммунитета и формированием блокирующих антител в организме больного.
Если имеются противопоказания к проведению специфической сенсибилизации, то специалист назначит неспецифическую гипосенсибилизацию с применением гистаглобина.
Курс лечения – до пяти уколов, при этом интервал между манипуляциями составляет три дня. При необходимости терапевтический курс повторяют через полгода.
У детей с БА часто обнаруживают хронические инфекции. Как правило, в межприступный период их требуется устранять в первую очередь. Также положительное воздействие оказывают закаливание организма, лечебная физкультура, рефлексотерапия, специальный массаж, оздоровление в санаториях.
Для предупреждения обострений в межприступном периоде рекомендовано применение бета2-адреностимуляторов. Если имеются сердечно-сосудистые заболевания, то такие препараты следует использовать с осторожностью. Также назначаются кромоны, а при тяжелой форме заболевания – кортикостероиды.
Обычно бета-адреностимуляторы выпускаются в виде дозированных аэрозолей. В межприступном периоде стоит делать по два вдоха 3-4 раза за день. Для облегчения использования препарат можно снабдить специальной насадкой с клапаном.
Профилактика обострений бронхиальной астмы
Чтобы минимизировать риск обострения бронхиальной астмы, необходимо выполнять правила профилактики.
Профилактические мероприятия должны четко выполняться больными, которые ранее страдали астмой или болеют ею на данный момент.
Чтобы не дать возможности болезни развиваться, необходимо:
- переехать в экологически чистую область;
- проводить частую уборку помещения, убрать ковры, книги и мягкие игрушки;
- следовать простым правилам гигиены;
- своевременно убирать шерсть и экскременты домашних животных;
- использовать гипоаллергенные бытовые принадлежности;
- правильно и сбалансировано питаться, исключить из рациона продукты с пищевыми добавками и прочими вредными ингредиентами;
- ограничить использование аэрозолей в виде освежителей воздуха, дезодорантов, парфюмерии;
- полностью бросить курить;
- работать в обстановке, где нет аллергенов;
- принимать медикаментозные препараты исключительно после консультации с врачом;
- своевременно лечить респираторные заболевания;
- вести здоровый и активный образ жизни, закаляться, заниматься лечебной физкультурой;
- периодически посещать курорты, находящиеся в экологически чистой зоне.
Также рекомендуется следовать таким рекомендациям:
- вовремя лечить хронические заболевания дыхательной системы;
- прекратить употребление алкоголя;
- очистить помещение от предметов, скапливающих пыль;
- исключить из своего рациона аллергенные продукты;
- посещать сеансы лечебного массажа, выполнять дыхательную гимнастику;
- при возможности посещать соляные шахты.
Следование этим правилам позволит не только забыть о бронхиальной астме на долгое время, но и значительно улучшить общее состояние здоровья.
Согласно современным
представлениям, бронхиальная астма
рассматривается как хроническое
воспалительное заболевание дыхательных
путей, в котором играют роль многие
клетки и субклеточные элементы.
Хроническое воспаление вызывает
возрастание гиперреактивности дыхательных
путей, приводящее к повторяющимся
эпизодам одышки, затруднения дыхания,
чувству сдавления в груди и кашля,
особенно ночью или ранним утром. Эти
эпизоды обычно связаны с широко
распространенной, но не постоянной
бронхиальной обструкцией, которая
является обратимой либо спонтанно, либо
под воздействием лечения.
С практической
точки зрения, принципиальное значение
имеет деление астмы, прежде всего, по
степени тяжести заболевания, так как
именно это определяет тактику ведения
больного.
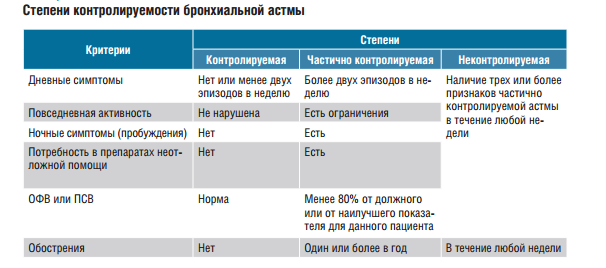
Степень тяжести
астмы определяют по следующим критериям:
1) до начала лечения:
количество дневных
и ночных симптомов;
кратность использования
b2-агонистов короткого действия;
выраженность
нарушений физической активности и сна;
величины функциональных
показателей (ОФВ1, ПСВ) ;
суточные колебания
ПСВ.
2) при наличии
противовоспалительной терапии:
— по оптимальному
объему противовоспалительной терапии
(например, доза ИГК), позволяющей
обеспечивать контроль над заболеванием.
Если контроль установлен и доза ИГК
снижена, пациент должен быть
переквалифицирован в соответствии с
новым лечением.
По степени тяжести
выделяют:
Интермиттирующая
астма;
Легкая персистирующая
астма;
Средней тяжести
персистирующая астма;
Тяжелая персистирующая
астма.
Интермиттирующаяастма:
кратковременные непостоянные симптомы
менее одного раза в неделю, ночные – не
чаще 2 раз в месяц, нормальные показатели
ОФВ1 (ПСВ), разброс показателей ОФВ1 и
ПСВ < 20%.
Группу больных с
интермиттирующей астмой составляют
преимущественно пациенты с аллергией,
имеющие периодические контакты с
аллергеном (например собакой, кошкой и
др.). При отсутствии контакта симптомы
заболевания не проявляются.
Легкая персистирующая:
симптомы чаще одного раза в неделю, но
реже одного раза в день, ночные симптомы
чаще 2 раз в месяц, обострения могут
влиять на физическую активность и сон,
ОФВ1, ПСВ > 80% должных, суточный разброс
этих показателей 20-30%.
Средней тяжести
персистирующая: ежедневные симптомы,
обострения могут влиять на физическую
активность и сон, ночные симптомы чаще
одного раза в неделю, ежедневный прием
ингаляционных b2- агонистов короткого
действия, ОФВ1 или ПСВ 80 – 60% должных,
суточный разброс этих показателей >
30%.
Тяжелая персистирующая:
ежедневные симптомы, регулярные
обострения, регулярные ночные симптомы,
ограничение физической активности,
ОФВ1 или ПСВ < 60% должных, суточный
разброс этих показателей > 30%.
Пациентов с тяжелым
течением астмы, длительное время
принимающих системные стероиды, в
практической медицине часто относят к
группе, так называемой стероидозависимой
астмы.
Фазы течения:
Фаза обострения.
Фаза нестабильной
ремиссии.
Фаза ремиссии.
Фаза стабильной
ремиссии.
В формулировке
основного диагноза должны найти отражение
форма болезни (например, атопическая,
или неаллергическая астма), степень
тяжести заболевания (например, тяжелая
персистирующая астма), фаза течения
(например, обострение). При достижении
контроля над астмой с помощью стероидных
препаратов целесообразно указывать
поддерживающую дозу противовоспалительного
средства (например, ремиссия на дозе
800 мкг беклометазона в сутки). В диагнозе
следует также отразить осложнения
астмы: дыхательную недостаточность и
ее форму (гипоксемическая, гиперкапническая),
тем более астматический статус (АС).
Диагностика астмы
основывается на следующих данных:
выявление
гиперреактивности бронхов, а также
обратимости обструкции спонтанно или
под влиянием лечения;
непродуктивный
надсадный кашель, удлиненный выдох,
сухие, обычно дискантовые, хрипы в груди,
больше в ночное время и утренние часы,
экспираторная одышка, приступы
экспираторного удушья;
зависимость
респираторных симптомов от контакта с
провоцирующими агентами;
выявление
сенсибилизации к «индукторам»;
цитологическое
исследование жидкости бронхоальвеолярного
лаважа с обнаружением в ней повышенного
содержания эозинофилов;
выявление высокого
титра IgE.
Для подтверждения
диагноза астмы и оценки тяжести состояния
у всех больных с явлениями бронхообструктивного
синдрома следует проводить исследование
функции внешнего дыхания. Верификация
гиперреактивности бронхов, характерной
для астмы, осуществляется с использованием
провокационных тестов: стандартный
тест с физической нагрузкой,
фармакологические тесты с бронхоконстрикторами
– гистамином, метахолином и др.
Положительным рассматривают тест при
снижении объема форсированного выдоха
за первую секунду (ОФВ1) или пиковой
скорости выдоха (ПСВ) более 15% от исходных
значений.
Обратимость
обструкции оценивается по результатам
динамики функциональных показателей
через 15 мин после ингаляции b2-агониста
(сальбутамола и др.), для которой характерен
прирост ОФВ1 более 12% и ПСВ более 15%.
Возможно проведение тест-терапии с
преднизолоном в течение 10–14 дней.
Увеличение ОФВ1 более 20% является
специфичным для астмы диагностическим
критерием.
Основными симптомами
бронхиальной астмы являются эпизоды
одышки, свистящие хрипы, кашель и
заложенность в грудной клетке. Существенное
значение имеет появление симптомов
после контакта с аллергеном, сезонная
вариабельность симптомов и наличие
родственников с бронхиальной астмой
или другими атопическими заболеваниями.
При сочетании с ринитом симптомы астмы
могут либо появляться только в определённое
время года, либо присутствовать постоянно
с сезонными ухудшениями. У некоторых
пациентов сезонное увеличение уровня
в воздухе определённых аэроаллергенов
(например пыльца Alternaria, берёзы, травы и
амброзии) вызывает развитие обострений.
Указанные симптомы
могут также развиваться при контакте
с неспецифическими ирритантами (дымом,
газами, резкими запахами) или после
физической нагрузки, могут обостряться
в ночные часы и уменьшаться в ответ на
базисную терапию.
Приступ удушья —
наиболее типичный симптом астмы.
Характерно вынужденное положение (часто
сидя, держась руками за стол) поза
больного с приподнятым верхним плечевым
поясом, грудная клетка приобретает
цилиндрическую форму. Больной делает
короткий вдох и без паузы продолжительный
мучительный выдох, сопровождаемый
дистанционными хрипами. Дыхание
происходит с участием вспомогательной
мускулатуры грудной клетки, плечевого
пояса, брюшного пресса. Межреберные
промежутки расширены, втянуты и
расположены горизонтально. Перкуторно
определяется коробочный лёгочный звук,
смещение вниз нижних границ лёгких,
экскурсия лёгочных полей едва определяется.
Часто, особенно при
затяжных приступах, возникает боль в
нижней части грудной клетки, связанная
с напряженной работой диафрагмы. Приступу
удушья может предшествовать аура
приступа, проявляющаяся чиханием,
кашлем, ринитом, крапивницей, сам приступ
может сопровождаться кашлем с небольшим
количеством стекловидной мокроты, также
мокрота может отделяться в конце
приступа. При аускультации определяется
ослабленное дыхание, сухие рассеянные
хрипы. Сразу же после кашлевых толчков
слышно увеличение количества свистящих
хрипов, как в фазе вдоха, так и на выдохе,
особенно в задненижних отделах, что
связано с секрецией мокроты в просвет
бронхов и её пассажем. По мере отхождения
мокроты количество хрипов уменьшается
и дыхание из ослабленного становится
жёстким.
Хрипы могут
отсутствовать у больных с тяжелыми
обострениями вследствие тяжёлого
ограничения воздушного потока и
вентиляции. В период обострения отмечаются
также цианоз, сонливость, затруднения
при разговоре, тахикардия. Вздутая
грудная клетка является следствием
повышенных лёгочных объёмов — необходимо
обеспечивать «расправление» дыхательных
путей и раскрытие мелких бронхов.
Сочетание гипервентиляции и бронхиальной
обструкции значительно увеличивает
работу дыхательных мышц.
Между приступами
у больных может не наблюдаться никаких
признаков болезни. В межприступный
период у пациентов чаще всего выявляются
свистящие хрипы при аускультации,
подтверждающие наличие остаточной
бронхиальной обструкции. Иногда (и порой
одновременно с выраженной обструкцией
бронхов) свистящие хрипы могут
отсутствовать или обнаруживаться только
во время форсированного выдоха.
Особым клиническим
вариантом является кашлевой вариант
астмы, при котором единственным
проявлением заболевания является
кашель. Этот вариант чаще распространён
у детей, наиболее выраженные симптомы
обычно отмечаются в ночное время при
частом дневном отсутствии симптомов.
Важность в диагностике имеет исследование
вариабельности показателей функции
дыхания или бронхиальной гиперреактивности,
а также эозинофилия мокроты. Кашлевой
вариант астмы следует различать с
эозинофильным бронхитом, при котором
отмечаются кашель и эозинофилия мокроты,
однако показатели функции дыхания и
бронхиальная реактивность остаются в
норме.
Бронхиальная астма
физического усилия. У некоторых пациентов
единственным триггером приступа является
физическая активность. Приступ обычно
развивается через 5—10 мин после
прекращения нагрузки и редко — во время
нагрузки. Пациенты иногда отмечают
длительный кашель, который самостоятельно
проходит в течение 30—45 мин. Приступы
чаще провоцируются бегом, имеет значение
при этом вдыхание сухого холодного
воздуха. В пользу диагноза бронхиальной
астмы говорит прекращение приступа
после ингаляции β2-агонистов или
предотвращение симптомов благодаря
ингаляции β2-агонистами до нагрузки.
Основной метод диагностики — тест с
8-минутным бегом.
Для лечения
бронхиальной астмы используются
препараты базисной терапии, воздействующие
на механизм заболевания, посредством
которых пациенты контролируют астму,
и симптоматические препараты, влияющие
только на гладкую мускулатуру бронхиального
дерева и снимающие приступ.
К препаратам
симптоматической терапии относят
бронходилятаторы:
β2-адреномиметики
ксантины
К препаратам базисной
терапии относят
кромоны
ингаляционные
глюкокортикостероидыантагонисты
лейкотриеновых рецепторовмоноклональные
антитела
Если не принимать
базисную терапию, со временем будет
расти потребность в ингаляции
бронходилататоров (симптоматических
средств). В этом случае и в случае
недостаточности дозы базисных препаратов
рост потребности в бронходилататорах
является признаком неконтролируемого
течения заболевания.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #