Бронхиальная астма у детей в беларуси
Какими видами спорта можно заниматься ребенку астматику?
Здравствуйте! Я живу в г. Сморгонь, Гродненская обл, моему ребенку 5 лет, в 2013 году поставили диагноз астма (алергия на пылевого клеща) в РНПЦ Мать и Дитя. Первый год принимали флексатид — сразу стало намного лучше. В последующем пробовали Синглон но как-то не подошел нам этом препарат, врач назначила Интал, на интале у нас проблем практически небыло, ребенок болел (как и все нормальные дети, не чаще) без обструкций. С ноября 2015по май 2016 мы ушли с Интала , принимали его только на время болезни ОРЗ, в целом ребенок себя хорошо чувствовал.
Применение будесонида через небулайзер снижает частоту госпитализации детей с острой тяжёлой бронхиальной астмой
Новости аллергологии. Ингаляционные глюкокортикоиды, которые являются эффективной поддерживающей терапией хронической бронхиальной астмы, также предлагается использовать в высоких дозах при лечении острой бронхиальной астмы.
Проведено двойное слепое, рандомизированное, плацебо контролируемое исследование с участием детей в возрасте от 2 до 12 лет с умеренной или тяжёлой острой бронхиальной астмой, определяемой как 5-15 баллов по клинической шкале, где 15 — это самая тяжёлая бронхиальная астма.
Правильный ли диагноз ставят (бронхиальная астма)? Какие обследования необходымы?
Здравствуйте. Моей дочери 3,5 года. В 3 года ейпоставили диагноз бронхиальная астма. Все началосьв июле с насморка утром, потом поднялась температура 38,а квечеру появилась отдышка, свисты и хрипы при дыхании. Слышно было даже на расстоянии. Мы сами увезли дочку в стационар. Там ее лечили антибиотиком супракс, берадуалом, пульмикортом, атровентом,вибрацилом, и спреем мирамистин. В анализе крови при поступлени и при выписке соответственно:гемоглобин-131(145),эретр.-4,75(5,18),лейкоц-15(8,6),соэ-13(3),тромб-282(230), эозенофилы-1(4), с-48(24),л-45(66), м-7(6). Лечились 10 дней.
Асимметричный диметиларгинин может стать мишенью новых терапевтических стратегий в лечении бронхиальной астмы у детей
У детей больных астмой обнаружены высокие уровни асимметричного диметиларгинина, что свидетельствует о роли данного медиатора в патогенезе бронхиальной астмы.
Асимметричный диметиларгинин — это эндогенный ингибитор и разобщитель синтазы оксида азота. Предполагается, что асимметричный диметиларгинин за счёт стимуляции образования пероксинитрита способствуют развитию нескольких патогенетических механизмов астмы (например, воспаление дыхательных путей, окислительный стресс, гиперреактивность бронхов, отложение коллагена).
Психотерапия детей, страдающих бронхиальной астмой
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук — Минск 2003
Актуальность темы диссертации
Лечение бронхиальной астмы у детей 16 лет
Алла Ивановна, Осиповичи. У моего 16-летнего сына бронхиальная астма, атопический дерматит, пищевая аллергия, аллергия на пыль, аллергический ринит, аллергия на многие бытовые предметы. Хорошо себя он чувствует только в больничных стерильных условиях. Дома постоянный зуд, удушье. Можно приспособить сына к домашним условиям?
Лечение бронхиальной астмы у детей проводится дорогими препаратами
Вера Владимировна, город Узда. Внуку — 5 лет. Год назад поставили диагноз — бронхиальная астма. Лечимся, но импортные препараты очень дорогие. Как нам быть? Нельзя ли получать что-нибудь бесплатно? Можно получить санаторное лечение?
Лечение бронхиальной астмы у 10-летних детей
У меня беда: 10–летней дочке поставили диагноз бронхиальная астма, выявили аллергию на яйца, мясо курицы, на домашнего клеща. Лежала в больнице, но видимых улучшений нет — все кашляет и кашляет, по 4 — 5 приступов за час. Раньше ей давали интал, теперь прописали фликсотид. Меня смущает, что им нужно пользоваться три раза в день и целых три месяца. Все–таки еще ребенок!
75 процентов детей с атопическим дерматитом впоследствии имеют бронхиальную астму
Я врач-педиатр. Сталкиваюсь с аллергией у детей каждодневно. Сегодня у нас, слава богу, есть много терапевтических возможностей. По собственному опыту могу сказать, что и старые антигистаминные препараты, и препараты второго поколения одинаково эффективно устраняют симптомы заболевания. Однако для меня не менее важно предупредить развитие аллергии у моих детей, особенно ее переход в бронхиальную астму. Какие на Ваш взгляд препараты предпочтительнее с этой точки зрения.
Каковы симптомы и лечение бронхиальной астмы у детей?
Юлия, Минск: Расскажите, пожалуйста, каковы начальные проявления астмы у ребенка? На что нужно обратить внимание, чтобы не пропустить. Ребенок родился недоношенным, был на ИВЛ, в анамнезе БЛД, врачи ставят риск по развитию астмы.Врач аллерголог Маслова Людмила Вячеславовна:
Лечение бронхиальной астмы у семилетних детей
Виктория, Гомель. Ребёнку 7 лет. С 2-х лет часто болел абструктивными бронхитами. Выставлена бронхиальная астма в 2008 году, с осени 2008 года пользуемся серетидом. Дозировка один год была 50х125, а последний год 25х50. Вопрос, каким образом можно уйти от этого препарата. И как правильно его убрать и следует ли его убирать.Врач аллерголог Маслова Людмила Вячеславовна:
Может ли астма у ребенка исчезнуть сама по себе?
Скажите, пожалуйста, может ли астма у ребенка исчезнуть сама по себе?
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, проявляющееся приступами одышки, которые зачастую сопровождаются кашлем и могут перерастать в приступы удушья. Это происходит из-за того, что дыхательные пути чрезмерно реагируют на разные раздражители. В ответ на раздражение они сужаются и вырабатывают большое количество слизи, что нарушает нормальный ток воздуха при дыхании.
Бронхиальная астма встречается у людей всех возрастов, однако чаще всего она проявляется у детей — половина из них потом «перерастает» свою болезнь. Сейчас более 300 млн. человек в мире страдает этим заболеванием, и число их постоянно возрастает.
В связи с большой распространенностью бронхиальной астмы, ее способностью снижать трудоспособность и вызывать инвалидность, существует множество всемирных и национальных программ по борьбе с этим заболеванием. Например, в Великобритании на подобную программу выделяется около миллиарда фунтов стерлингов в год. По инициативе Всемирной организации здравоохранения (ВОЗ) ежегодно, в первый вторник мая с 1998 года, проводится всемирный день борьбы с бронхиальной астмой.
Хроническое воспаление, которое наблюдается у больных бронхиальной астмой, делает дыхательные пути чувствительными к аллергенам, химическим раздражителям, табачному дыму и т.д. При их воздействии возникают отек и спазм бронхов, в этот момент бронхиальная слизь вырабатывается в большом количестве. Это затрудняет нормальное прохождение воздуха по дыхательным путям во время дыхания.
В зависимости от причины возникновения приступа астмы выделяют астму с преобладанием аллергического компонента и неаллергическую астму.
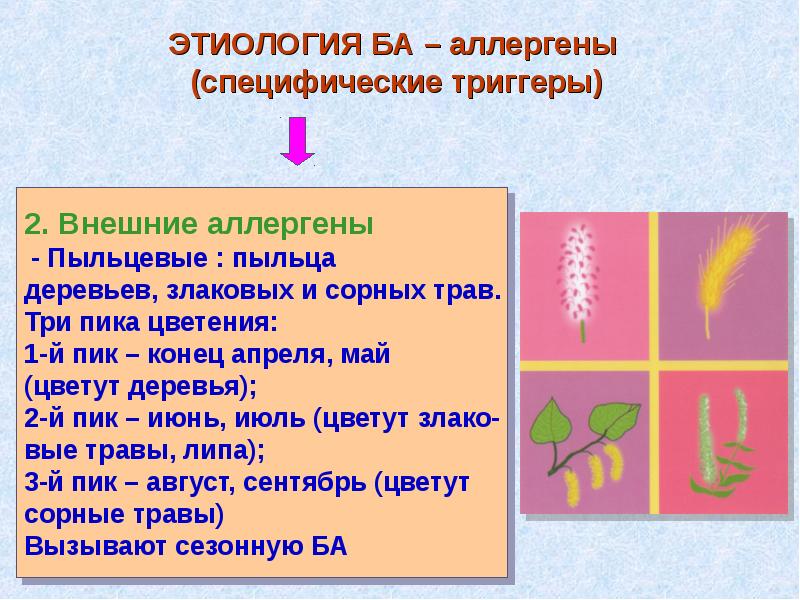
Показателем того, что бронхиальная астма носит аллергический характер, является то, что обострения возникают при контакте с определенными аллергенами (пыльца, шерсть, домашняя пыль, некоторые продукты), носят сезонный характер. Приступ аллергической астмы у человека нередко сопровождается насморком, симптомами вегетативной дистонии, крапивницей.
При неаллергической астме хронически воспаленные дыхательные пути чрезмерно чувствительны. Любое раздражение вызывает спазмы бронхов, и поток воздуха по ним ограничивается, что приводит к кашлю и приступам удушья.
Существует множество причин возникновения приступа бронхиальной астмы. Например, резкие запахи – табачный дым, средства бытовой химии, мыло, парфюмерия, выхлопные газы и др. Исследователи в разных странах мира пришли к неутешительному выводу: каждый пятый астматик обязан своей болезнью профессии.
Симптомы бронхиальной астмы могут также проявиться через несколько минут после физической нагрузки – это могут быть, например, физические упражнения, связанные с вдыханием холодного, сухого воздуха – такие как бег на улице зимой. В таких случаях говорят об астме физического усилия.
Приступ, возникающий при приеме аспирина или других противовоспалительных препаратов свидетельствует о так называемой аспириновой астме.
Причиной астмы, вызываемой пищевыми добавками, может быть, например, прием сульфитов (консервантов пива, вина).
Если приступ развивается как при контакте с аллергеном, так и при воздействии других факторов, астма называется смешанной. Именно эта форма является наиболее распространенной, особенно на поздних стадиях заболевания.
В тех случаях, когда астма не имеет четкой причины, она называется неуточненной.
Как это проявляется?
Наиболее характерными признаками бронхиальной астмы являются:
- — кашель — может быть частым, мучительным и постоянным. Кашель может ухудшаться ночью, после физического усилия, после вдыхания холодного воздуха;
- — экспираторная (с преимущественным затруднением выдоха) одышка — дыхание может быть настолько ограничено, что это вызывает страх невозможности выдохнуть;
- — свистящие хрипы, слышные на расстоянии — вызываются вибрацией воздуха с силой проходящего через суженные дыхательные пути;
- — удушье.
При тяжелой или острой бронхиальной астме человек во время приступа дышит ртом, используя для облегчения дыхания через суженные дыхательные пути мускулатуру плеч, шеи и туловища. Кроме того, когда дыхательные пути сужены, вдыхать легче, чем выдыхать. Происходит это потому, что вдох — процедура привычная для нашего организма, и мышцы груди натренированы на это движение.
Выдох, напротив, в норме происходит пассивно, т.е. без специальных усилий, поэтому мышцы недостаточно развиты для удаления воздуха через суженные дыхательные пути. В результате этого в легких остается воздух, и они становятся раздутыми.
Кстати, у молодых людей, долгое время болеющих астмой, именно из-за этого развивается так называемая «голубиная грудь». При тяжелой острой бронхиальной астме, ранее «свистящая» грудная клетка, может становится «немой», без звуков свиста. Это происходит из-за того, что количество вдыхаемого и выдыхаемого воздуха столь мало, что звуки не могут быть слышны.
Современная медицинская наука дала нам в руки мощное оружие, изменившее за последние десятилетие подходы к лечению астмы и позволившее выработать эффективную стратегию и тактику борьбы с заболеванием.
Во-первых, для достижения успеха, необходимо все силы и средства направить на подавление воспаления в стенках бронхов, т.е. проводить так называемую базисную, противо¬воспалительную, профилактическую терапию.
Во-вторых, что не менее важно, противовоспалительное лечение должно быть назначено как можно более рано, как только установлен диагноз бронхиальной астмы.
В-третьих, лечение должно быть длительным и непре¬рывным.
У большинства пациентов в этом случае возникает вопрос «Зачем?», ведь симптомы болезни не постоянные, бывают «светлые промежутки», тем более, что полностью излечить от астмы врач не обещает.
Все дело в том, что воспаление, которое протекает в бронхиальной стенке, не только вызывает симптомы (кашель, затрудненное дыхание, одышку), но и нарушает структуру бронха, происходит так называемое ремоделирование бронхов. Представьте, что Вы порезали палец и ранка воспалилась. Со временем воспаление проходит и образуется рубец, который отличается от окружающей кожи: он более грубый, жесткий и не такой эластичный. Примерно то же происходит в бронхиальной стенке: воспаление оставляет следы в виде изменения структуры эпителия и страдает защитная функция бронхов, мышечная стенка которых к тому же утолщается и склерозируется. Это приводит к сужению бронхов, они становятся менее эластичными и хуже «реагируют» на бронхорасширяющие препараты. Вот почему так важно с самого начала активно бороться с воспалением, которое является основой бронхиальной астмы.
Где же средства борьбы? Самыми эффективными средствами борьбы с воспалением при бронхиальной астме являются гормоны. Да-да, именно гормоны, причем не в таблетках, а в виде ингаляций. Именно ингаляционные глюкокортикостероиды (гормоны) назначают сразу, как только установлен диагноз астмы, так как болезнь должна быть подавлена с самого начала.
Бронхорасширяющие препараты приходят на помощь, если развивается приступ затрудненного дыхания или удушья, то есть используются «по потребности». Эти лекарственные средства также используются в виде ингаляторов. При таком способе препарат попадает сразу в бронхи, действуют быстро и оказывают меньшее влияние на другие органы. В настоящее время появились высокоэффективные и очень удобные комбинированные средства лечения астмы, содержащие в одной ингаляции гормон и бронхорасширяющее средство. Такие препараты значительно улучшают и упрощают жизнь человека с бронхиальной астмой.
Немедикаментозное лечение бронхиальной астмы
Устранение факторов риска развития астмы
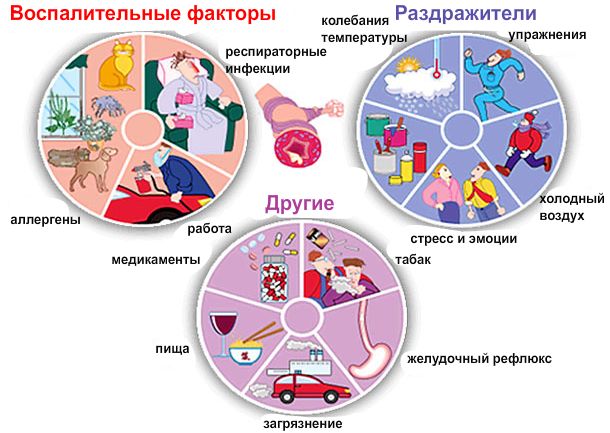
Вне сомнения, устранение факторов, способствующих риску развития, а также обострению приступов бронхиальной астмы является одним из основополагающих этапов в лечении данной болезни. Факторы риска развития бронхиальной астмы мы уже рассмотрели в начале статьи, в пункте Причины бронхиальный астмы», поэтому здесь мы лишь коротко их перечислим.
Факторы, способствующие развитию астмы: пыль (домашняя и уличная), пылевые клещи, пыльца растений, оксиды азота (NO, NO2), оксиды серы (SO2, О3), угарный газ (СО), атомарный кислород О, формальдегид, фенол, бензопирен, шерсть домашних животных, дым от табачных и курительных смесей (курение, в т.ч. пассивное), инфекционные болезни (грипп, ОРЗ, ОРВИ, синуситы), некоторые лекарственные препараты («Аспирин» и другие НПВП), загрязненные фильтры кондиционеров, испарения бытовой химии (чистящие и моющие средства) и косметических средств (лак для волос, духи), работа со строительными материалами (гипс, гипсокартон, штукатурка, краска, лаки) и др.
Спелеотерапия и галотерапия
Спелеотерапия – метод лечения астмы и других заболеваний органов дыхания, основанный на длительном пребывании пациента в помещении, в котором обеспечен микроклимат природных карстовых пещер, в которых присутствует воздух с содержанием солей и других минералов, благотворно воздействующих на органы дыхания.
Галотерапия – фактически является аналогом спелеотерапии, разница состоит лишь в том, что галотерапия подразумевает под собой лечение только «соленым» воздухом.
На некоторых курортах, а также в некоторых местах здравоохранения, обустроены специальные комнаты, которые полностью обложены солью. Сеансы в соляных пещерах снимают воспаление слизистых оболочек, инактивируют болезнетворные микроорганизмы, усиливают выработку эндокринной системой гормонов, уменьшается содержание в организме иммуноглобулинов (A, G, E) и многое другое. Все это приводит к увеличению периода ремиссии, а также помогает снизить дозы медикаментозной терапии астмы.
Диета при бронхиальной астме
Диета при астме способствует ускорению процесса лечения, а также увеличивает положительный прогноз лечения данной болезни. Кроме того, диета позволяет исключить из рациона продукты питания, которые обладают высокой аллергенностью.
Что нельзя есть при астме: рыбные продукты, морепродукты, икра, жирные сорта мяса (домашняя птица, свинина), копчености, жирные блюда, яйца, бобовые, орехи, шоколад, мёд, томаты, соусы на основе томатов, пища на дрожжах, цитрусовые (апельсины, лимон, мандарины, помело, грейпфруты), клубника, малина, смородина, абрикос, персик, дыня, алкоголь.
Что необходимо ограничить в употреблении: хлебобулочные изделия из высших сортов муки, сдобу, сахар и соль, молочные продукты (молоко, сметана, творог).
Что можно есть при астме: каши (с маслом), супы (ненаваристые), курицу, нежирные сосиски и колбасу (докторские), ржаной хлеб, хлеб из отрубей, овсяное или галетное печенье, овощные и фруктовые салаты, компоты, минеральные воды, чай, кофе (если в нем есть кофеин).
Режим питания – 4-5 раз/день, без переедания. Готовить пищу лучше на пару, но можно и варить, тушить, запекать. Кушать только в теплом виде.
При минимальной термической обработке, пища меньше всего теряет запас витаминов, которые содержаться в продуктах питания, т.к. многие витамины разрушаются при воздействии на них кипятка, или же просто, воды. Отличным бытовым прибором является пароварка, которая учитывает многие особенности диетического питания, не только при астме, но и при многих других заболеваниях.
Прогноз
Прогноз при лечении бронхиальной астмы положительный, но во многом зависит от степени, на которой болезнь обнаружена, тщательной диагностики, точного выполнения пациентом всех предписаний лечащего врача, а также ограничения от факторов, которые могут провоцировать приступы данного заболевания. Чем дольше пациент самостоятельно занимается лечением, тем менее благоприятный прогноз лечения.
Внештатный пульмонолог УЗО
С.В.Огризко

Бронхиальная астма — это хроническое рецидвирующее воспалительное заболевание органов дыхания, патогенетической сущностью которого является гиперреактивность бронхов, связанная с иммунопатологическими механизмами, а главным клиническим симптомом болезни является приступ удушья вследствие воспалительного отека слизистой оболочки бронховбронхоспазмаи гиперсекреции слизи.
Причины Бронхиальной астмы:
В этиологии бронхиальной астмы имеют значение следующие факторы:
1. Наследственность. Большое значение имеют генетические аспекты в вопросе причин развития бронхиальной астмы. В клинической практике часто встречаются семейные случаи заболеваемости, когда у болеющей астмой матери дети так же заболевают этой болезнью. В результате клинико-генеалогического анализа обнаружено, что у 1/3 больных заболевание носит наследственный характер. При наличии акцента на наследственный характер заболевания указывают на атопическую бронхиальную астму. В этом случае, при наличии астмы у одного из родителей, вероятность астмы у ребенка составляет 20—30 %, а если больны оба родителя, эта вероятность достигает 75 %.
2. Профессиональные факторы. Влияние биологической и минеральной пыли, в том числе деревесной, мучной, хлопковой и т.д., вредных газов и испарений на возникновение респираторных заболеваний исследовалось у 9144 человек в 26 центрах в исследовании ECRHS. Женщины в основном контактировали с биологической пылью, а мужчины в 3—4 раза чаще, чем женщины, — с минеральной пылью, вредными газами и испарениями. При этом выявлено, что хронический кашель с выделением мокроты чаще возникал у лиц, контактировавших с вредными факторами, именно в этой популяции зарегистрированы случаи впервые возникшей бронхиальной астмы. При этом выявлено, что даже при уменьшении контакта с вредным профессиональным фактором, с течением времени неспецифическая гиперреактивность бронхов у лиц с профессиональной астмой не исчезает. Тяжесть профессиональной астмы в основном определяется продолжительностью заболевания и выраженностью симптомов, не зависит от возраста, пола, вредного профессионального фактора, курения.
3. Экологические факторы. 9-летнее эпидемиологическое исследование ECRHS-II, включившее 6588 здоровых лиц, подвергавшихся в течение указанного периода воздействию ряда неблагоприятных факторов (выхлопные газы, дым, повышенная влажность, вредные испарения и др.), показало, что у 3 % наблюдаемых в конце исследования возникли жалобы, соответствующие поражению дыхательной системы. После статистического анализа демографических, эпидемиологических и клинических данных был сделан вывод, что от 3 до 6 % новых случаев заболевания провоцируются под воздействием экологических факторов.
4. Питание. Исследования во многих странах, посвященные влиянию характера питания на течение заболевания показали, что лица, употребляющие продукты растительного происхождения, соки, богатые витаминами, клетчаткой, антиоксидантами, имеют незначительную тенденцию к более благоприятному течению бронхиальной астмы. Соответственно употребление продуктов животного происхождения, богатых жирами, белками и рафинированными легкоусвояемыми углеводами, связано с тяжёлым течением заболевания и частыми обострениями.
5. Алкоголь. Согласно исследованию лица злоупотребляющие алкоголем, имеют повышенные шансы развития астмы.
6. Моющие средства. 10-летнее исследование ECRHS в 10 странах Евросоюза показало, что различные моющие средства, в том числе чистящие аэрозоли содержат вещества, провоцирующие астму у взрослых; с применением этих средств связывают около 18 % новых случаев.
7. Микроорганизмы. Долгое время существовало представление о существовании астмы инфекционно-аллергической природы (классификация Адо и Булатова), согласно этой теории в патогенезе бронхиальной астмы учавствуют вирусы, грибки, бактерии.
8. Острый и хронический стресс.
Симптомы Бронхиальной астмы:
Для клинической картины бронхиальной астмы характерны такие симптомы как нарушение дыхания в виде одышки и кашля. Данные симптомы возникают после контакта с аллергеном, что имеет большое значение в диагностике. Так же отмечается сезонная вариабельность симптомов и наличие родственников с бронхиальной астмой или другими атопическими заболеваниями. При сочетании с ринитом симптомы астмы могут либо появляться только в определенное время года, либо присутствовать постоянно с сезонными ухудшениями. У некоторых пациентов сезонное увеличение уровня в воздухе определенных аэроаллергенов (например пыльца Alternaria, берёзы, травы и амброзии) вызывает развитие обострений.
Указанные симптомы могут также развиваться при контакте с неспецифическими веществами (дымом, газами, резкими запахами) или после физической нагрузки, так называемая астма физического напряжения), могут обостряться в ночные часы и уменьшаться в ответ на базисную терапию.
Наиболее типичным симптомом бронхиальной астмы является приступ удушья. В это время больной сидит в вынужденном положении, наклонившись вперед, держась руками за стол, с приподнятым верхним плечевым поясом, грудная клетка приобретает цилиндрическую форму. Больной делает короткий вдох и без паузы продолжительный мучительный выдох, сопровождаемый дистанционными хрипами. Дыхание происходит с участием вспомогательной мускулатуры грудной клетки, плечевого пояса, брюшного пресса. Межреберные промежутки расширены, втянуты и расположены горизонтально. Перкуторно определяется коробочный легочный звук, смещение вниз нижних границ легких, экскурсия легочных полей едва определяется.
Часто, особенно при затяжных приступах, возникает боль в нижней части грудной клетки, связанная с напряженной работой диафрагмы. Приступу удушья может предшествовать аура приступа, проявляющаяся чиханием, кашлем, ринитом, крапивницей, сам приступ может сопровождаться кашлем с небольшим количеством стекловидной мокроты, также мокрота может отделяться в конце приступа. При аускультации определяется ослабленное дыхание, сухие рассеянные хрипы. Сразу же после кашлевых толчков слышно увеличение количества свистящих хрипов, как в фазе вдоха, так и на выдохе, особенно в задненижних отделах, что связано с секрецией мокроты в просвет бронхов и её пассажем. По мере отхождения мокроты количество хрипов уменьшается и дыхание из ослабленного становится жёстким.
Хрипы могут отсутствовать у больных с тяжелыми обострениями вследствие тяжелого ограничения воздушного потока и вентиляции. В период обострения отмечаются также цианоз, сонливость, затруднения при разговоре, тахикардия. Вздутая грудная клетка является следствием повышенных легочных объёмов — необходимо обеспечивать «расправление» дыхательных путей и раскрытие мелких бронхов. Сочетание гипервентиляции и бронхиальной обструкции значительно увеличивает работу дыхательных мышц.
Между приступами у больных может не наблюдаться никаких признаков болезни. В межприступный период у пациентов чаще всего выявляются свистящие хрипы при аускультации, подтверждающие наличие остаточной бронхиальной обструкции. Иногда (и порой одновременно с выраженной обструкцией бронхов) свистящие хрипы могут отсутствовать или обнаруживаться только во время форсированного выдоха.
Описаны так же случаи бронхиальной астмы, клиническая картина которой характеризуется лишь кашлем. Такой вариант астмы называют кашлевым.Он чаще распространен у детей, наиболее выраженные симптомы обычно отмечаются в ночное время при частом дневном отсутствии симптомов. Важность в диагностике имеет исследование вариабельности показателей функции дыхания или бронхиальной гиперреактивности, а также эозинофилия мокроты. Кашлевой вариант астмы следует различать с эозинофильным бронхитом, при котором отмечаются кашель и эозинофилия мокроты, однако показатели функции дыхания и бронхиальная реактивность остаются в норме.
Бронхиальная астма физического напряжения. У некоторых пациентов единственным триггером приступа является физическая активность. Приступ обычно развивается через 5—10 мин после прекращения нагрузки и редко — во время нагрузки. Пациенты иногда отмечают длительный кашель, который самостоятельно проходит в течение 30—45 мин. Приступы чаще провоцируются бегом, имеет значение при этом вдыхание сухого холодного воздуха. В пользу диагноза бронхиальной астмы говорит прекращение приступа после ингаляции β2-агонистов или предотвращение симптомов благодаря ингаляции β2-агонистами до нагрузки. Основной метод диагностики — тест с 8-минутным бегом.
Профилактика:
Бронхиальная астма- это заболевание, относящееся к тем, которые могут быть предотвращены своевременными и правильно спланированными мерами профилактики. Нужно отметить, что профилактика астмы зачастую оказывается гораздо эффективнее ее лечения. Именно поэтому профилактике астмы нужно уделить самое серьезное внимание.
Исходя из патогенетических аспектов развития астмы, определены методы профилактики астмы: предупреждение развития аллергии и профилактика хронических инфекций дыхательных путей. Профилактика астмы проводится в несколько этапов. В связи с этим различаем первичную, вторичную и третичную профилактику бронхиальной астмы.
Первичная профилактика астмы.
Предусматривает меры по предупреждению астмы у здоровых людей. Основное направление первичной профилактики астмы заключается в предупреждении развития аллергии и хронических болезней дыхательных путей (например, хронический бронхит). Меры первичной профилактики астмы несколько различаются у детей и взрослых.
Первичная профилактика астмы у детей. Наиболее частой формой астмы у детей является атопическая астма, которая напрямую связана с другими формами аллергии. При этом в развитии аллергии у детей основную роль играет неправильное питание в первые годы жизни и неблагоприятные условия жизни. Профилактические меры астмы (и аллергии) у детей включают:
1. Грудное вскармливание новорожденных и детей первого года жизни. Роль грудного вскармливания, как меры профилактики астмы и других видом аллергических болезней доказана многочисленными клиническими исследованиями. Грудное молоко благоприятно влияет на развитие иммунной системы организма и способствует формированию нормальной микрофлоры кишечника.
2. Своевременное введение вспомогательного питания также является мерой профилактики астмы и аллергии. Современные рекомендации по кормлению детей первого года жизни предусматривают введение вспомогательного питания не ранее чем на 6 месяце первого года жизни. При этом категорически запрещается давать детям такие высокоаллергенные продукты как пчелиный мед, шоколад, куриные яйца, орехи, цитрусовые и пр.
3. Исключение неблагоприятных условий в окружении ребенка. Показано, что дети, контактирующие с табачным дымом или раздражающими химическими веществами, гораздо чаще страдают аллергией и чаще заболевают бронхиальной астмой.
4. Необходимо проводить профилактику и раннее лечение хронических заболеваний дыхательных органов у детей — бронхита, синуситов, тонзиллита, аденоидов.
Первичная профилактика астмы у взрослых. У взрослых наиболее распространенной причиной бронхиальной астмы, как уже упоминалось выше, являются хронические заболевания дыхательных путей (такие как хронический бронхит) и длительный контакт с раздражающими веществами (табачный дым, химические вещества на месте работы). Ввиду этого методы профилактики бронхиальной астмы у взрослых сводятся к устранению раздражающих факторов и лечению хронических болезней дыхательных органов.
Вторичная профилактика астмы включает меры по профилактике болезни у сенсибилизированных лиц или у пациентов на стадии предастмы, но еще не болеющих астмой. Категория пациентов для проведения вторичной профилактики астмы подбирается по следующим критериям:
• Лица, родственники которых уже болеют бронхиальной астмой;
• Наличие различных аллергических болезней (пищевая аллергия, атопический дерматит, аллергический ринит, экзема и пр.);
• Сенсибилизация доказанная при помощи иммунологических методов исследования.
В целях вторичной профилактики бронхиальной астмы у этой группы лиц проводится профилактическое лечение противоаллергическими препаратами. Также могут быть использованы методы по десенсибилизации.
Третичная профилактика астмы. Пациетам, болеющим бронхиальной астмой, показана третичная профилактика. Третичная профилактика астмы применяется для уменьшения тяжести течения и предупреждения обострений болезни. Основной метод профилактики астмы на этом этапе заключается в исключении контакта пациента с аллергеном, вызывающим приступ астмы (элиминационный режим).
Для качественного проведения элиминационного режима необходимо знать, какой именно аллерген (или группа аллергенов) вызывают приступы астмы у больного. Наиболее распространенными аллергенами являются домашняя пыль, тараканы, микроклещи, шерсть домашних животных, плесневые грибки, некоторые виды пищи, пыльца растений.
Для предотвращения контакта организма больного с этими аллергенами необходимо соблюдать определенные санитарно-гигиенические правила:
• В помещении, в котором проживает больной необходимо проводить регулярную влажную уборку (1-2 раза в неделю), сам больной на время уборки должен покинуть помещение;
• Из помещения, в котором проживает больной астмой должны быть удалены все ковры и мягкая мебель, а также другие предметы, в которых может накапливаться пыль. Также из комнаты больного следует унести комнатные растения;
• Постельное белье больного нужно стирать каждую неделю в горячей воде (60 ̊С) с хозяйственным мылом;
• Использование специальных чехлов, которые не дают проникнуть пыли, для подушек и матрацев;
• Исключение контакта с домашними животными;
• Целесообразно провести меры по борьбе с тараканами и другими насекомыми;
• Из пищевого рациона больного следует исключить все продукты вызывающие аллергию.
Правильно спланированные и выполненные меры по профилактике бронхиальной астмы являются эффективным средством предотвращения и лечения этой болезни. Современная медицинская практика показывает, что правильное проведение мер профилактики астмы зачастую достаточно для излечения болезни либо для значительного уменьшения потребности больного в противоастматических лекарствах.
Л.Я.Воробьева, Заведующий 2 пульмонологическим отделением
УЗ «Могилевский областной противотуберкулезный диспансер»