Бронхиальная астма у детей статья
Библиографическое описание:
Рамазанова Ш. Х., Айтжанова А. А., Кадирова К. А., Танабаева А. С., Жумабаева А. Н., Алипов А. Б. Клинико-функциональная характеристика бронхиальной астмы у детей // Молодой ученый. 2016. №7. С. 430-433. URL https://moluch.ru/archive/111/27907/ (дата обращения: 12.02.2020).
В данной статье изучались факторы риска развития и клинико-функциональные особенности бронхиальной астмы (БА) у детей. Было установлено, что факторами риска БА явились роды путем операции кесарево сечение и токсикозы беременности. У детей с БА среди сопутствующих аллергических заболеваний у детей дошкольного возраста достоверно чаще встречались аллергический ринит и пищевая аллергия. Почти у половины детей отмечался отягощенный семейный анамнез по БА. В общем анализе крови у большинства детей воспалительных изменений не выявлено. В спирографии преобладали изменения по обструктивному и смешанному типам.
Ключевые слова: бронхиальная астма, дети, клинико-функциональная диагностика
Актуальность
Бронхиальная астма (БА)являетсяглобальной проблемой, актуальность которой во всем мире возрастает. Ее называют одной из болезней цивилизации, поскольку распространенность в современном обществе постоянно растет. Статистика свидетельствует, что заболевание, проявившееся в детском возрасте в 60–80 % случаев, продолжается у взрослых пациентов. В настоящее время в мире насчитывается около 300 млн. больных бронхиальной астмой. В мире с 2002 по 2011 годы возросла заболеваемость БА на 18 %, а также возросла тяжесть течения БА, появились новые маски в клинике БА. От нее умирают 250 000 человек в год. По оценкам ВОЗ, ежегодно БА обусловливает потерю 15 млн.$, что составляет 1 % от общего всемирного ущерба от болезней (DALY)**. В 2011 году в Казахстане было зарегистрировано 58938 случаев БА, из них: взрослые — 45780, дети 10659, подростки — 2499. Заболеваемость БА в городе Алматы неуклонно возрастает на период с 2007 по 2011 годы.
Целью нашего исследования являлось изучение факторов риска развития и клинико-функциональные особенности бронхиальной астмы у детей.
Для осуществления поставленной цели были определены следующие задачи:
Выявить факторы, способствующие развитию бронхиальной астмы у детей;
Определить клинические особенности бронхиальной астмы у детей;
Определить функциональные особенности бронхиальной астмы у детей.
Материалы иметоды исследования
Нами была проанализирована клиническая картина бронхиальной астмы по историям болезней 97 детей, госпитализированных в детское аллергологическое отделение ДГКБ № 2 г. Алматы в 2013 году. В 27,65 % дети были доставлены бригадой скорой медицинской помощи, в 72,35 % — по направлению врача поликлиники или ГДАЦ.
У 53 % детей была выявлена контролируемая БА, 35 % детей — частично контролируемая БА, 12 % детей — неконтролируемая БА. Чаще всего данная патология встречалась у мальчиков в возрасте от 12 до 14 лет (70,6 %), а у девочек в возрасте от 7 до 11 лет (42,9 %).
БА достоверно чаще встречалась у детей в возрасте 7–8 лет (18,8 %), 1–2 лет (17,6 %) и 5–6 лет (16,5 %).
Возрастные игендерные особенности детей сбронхиальной астмой


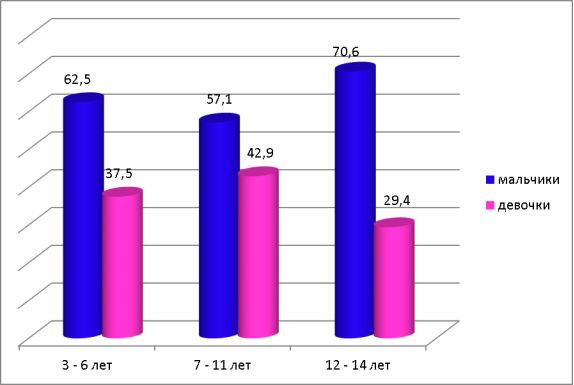
У детей, рожденных от женщин с токсикозом и родоразрешением путем Кесарева сечения, данная патология встречалась в 26 % случаев, с анемией в 17 %, с УПБ — 14 %, с асфиксией в родах — 3,5 %.
Отягощенная наследственность по БА отмечалась у 52 % детей, поллинозу — 40 % детей, лекарственной аллергии — 22 %. Из сопутствующих аллергических заболеваний достоверно чаще выявлялись аллергический ринит и пищевая аллергия.
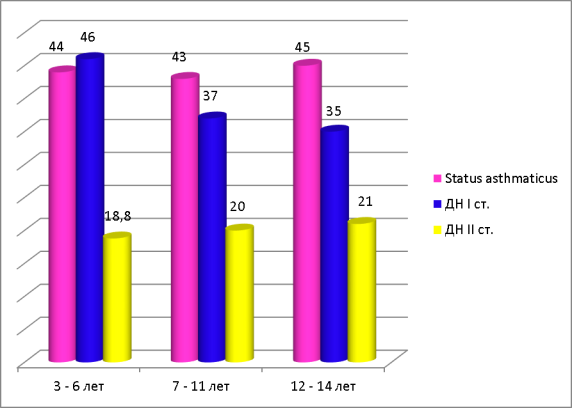
При оценке тяжести состояния детей, во время поступления в стационар, нами было установлено, что в возрасте от 3 до 6 лет в 18,8 % случаев дети поступали в тяжелом состоянии, а 44 % — со средней степенью тяжести; в возрасте от 7 до 11 лет — 20 % — тяжелое состояние, 43 % — средняя степень тяжести и в возрасте от 12 до 14 лет — 21 % детей поступили в тяжелом состоянии, 45 % — в состоянии средней степени тяжести.
Тяжесть состояния при поступлении
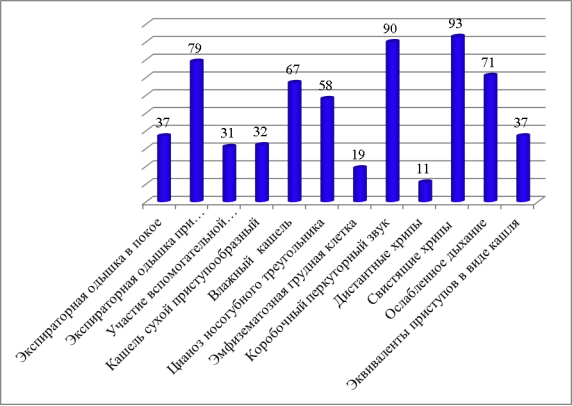
В клинической картине при поступлении наиболее часто выявлялись следующие признаки: свистящие хрипы (93 %), перкуторно определялся коробочный звук (90 %), экспираторная одышка при минимальной нагрузке (79 %), ослабленное дыхание (71 %), влажный кашель (67 %) и цианоз носогубного треугольника (58 %).
Клиническая картина при поступлении
В ОАК наблюдалось — повышение СОЭ (больше 10 мм/ч) у 58,8 % детей, повышение СОЭ (больше 15 мм/ч) у 41 % детей, эозинофилия в 48,2 % случаев.
По данным спирографии во всех возрастах превалировала обструкция (7–11 лет — 34,3 %, 12–14 лет — 38,2 %)
Выводы
Факторами риска являлись роды путем кесарева сечения и токсикоз;
Среди обследованных детей во всех возрастных группах превалировали мальчики;
Среди сопутствующих аллергических заболеваний у детей дошкольного возраста достоверно чаще встречались аллергический ринит и пищевая аллергия;
У большинства детей бронхиальная астма диагностирована в возрасте от 1 до 3 лет и в 5–8 лет;
Отягощенный семейный анамнез по БА встречался в 42,35 % случаях;
У всех пациентов отмечена дыхательная недостаточность;
Воспалительных изменений в клиническом анализе крови у большинства пациентов не выявлено;
Спирография — преобладали изменения по обструктивному и смешанному типу.
Литература:
- Global Initiative for Asthma (GINA) 2014, Global Strategy for Asthma Management and Prevention.
- Иманбаева Т. М., Шаким Г. А., Рамазанова Ш. Х. — Бронхиальная астма у детей // Сборник 3-й Республиканской научно-практической конференции «Экология и здоровье детей». — Астана, 2000. — с.59–60.
- Черняк Б. А., Иванов А. Ф. Клинико-функциональные особенности эволюции бронхиальной астмы у молодых пациентов, болеющих с детского возраста // Сибирский медицинский журнал. 2013, № 67–69, 13.
Основные термины (генерируются автоматически): бронхиальная астма, ребенок, возраст, тяжелое состояние, пищевая аллергия, клиническая картина, кесарево сечение, аллергический ринит, дошкольный возраст, отягощенный семейный анамнез.
Статья «Бронхиальная астма» находится в разделе 4 «Неотложные состояния при заболеваниях органов дыхания» Бронхиальная астма у детей развивается на основе хронического аллергического воспаления бронхов и их гиперреактивности. Характеризуется периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронха. Бронхиальная астма, особенно в грудном и раннем возрасте — не единственное заболевание, сопровождаемое периодически возникающими приступами обструкции. Международный консенсус не отождествляет рецидивирующий обструктивный бронхит с бронхиальной астмой, хотя и признает, что в ряде случаев так протекает дебют бронхиальной астмы. В отличие от бронхита при бронхиальной астме обострения имеют характер приступа и развиваются (хотя бы в части случаев) в ответ на воздействие неинфекционных аллергенов. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ¦ Развитие астматического приступа связано с действием причинных ин галяционных аллергенов, но у детей первого года жизни лекарственные и пищевые аллергены играют не меньшую роль. Основные бытовые и пыльцевые аллергены: ¦ клещи рода Dermatophagoides; ш эпидер мис кошек, собак, хомяков; ¦ шерсть, перо, слюна млекопитающих и птиц; ¦ хитин и экскременты тараканов, сухой рыбий корм (дафнии); ¦ в сырых помещениях — споры грибов; ¦ в конце марта—мае — пыльца деревьев (ольха, береза, лещина, ива, дуб, тополь); ¦ в летние месяцы — пыльца злаковых (тимофеевка, ежа, костер, пшеница, рожь); ¦ в августе—сентябре — сорные травы (амброзия, лебеда, крапива, полынь). ¦ У половины больных сенсибилизация поливалентна. Антибиотики (особенно пенициллины), сульфаниламиды, витаминные препараты могут вызвать приступ как во время лечения ими, так и при попадании их в окружающую среду (при производстве) или продукты питания (использование в животноводстве). ¦ Ацетилсалициловая кислота (например, аспирин*) и другие НПВС могут вызывать приступы «аспириновой» астмы, что связано не с сенсибилизацией, а с нарушением синтеза простагландинов. ¦ Способствовать развитию бронхиальной астмы могут: ¦ метеорологические факторы; ¦ поллютанты (табачный дым, промышленные выбросы); ¦ вирусные инфекции (респираторно-синцитиальные, рино- и другие вирусы), повышающие гиперреактивность бронхов. ¦ Желудочно-пищеводный рефлюкс нередко вызывает обструктивные нарушения; рефлюкс выявляют у многих больных бронхиальной астмой. Частым стимулом, вызывающим бронхоспазм и приступы удушья, оказывается физическая нагрузка. Вызвать приступ может и психологический стресс. диагностика Критерии диагноза бронхиальной астмы: ¦ приступы удушья; ¦ астматический статус; ¦ астматический бронхит; ¦ приступы спастического кашля (часто ночного). Позитивный аллергологический анамнез: отягощенная наследственность, проявления атопии в прошлом, непереносимость пищевых продуктов, ЛС, положительные кожные пробы в прошлом повышают вероятность диагноза бронхиальной астмы у ребенка. Симптоматика приступа бронхиальной астмы складывается из обструкции бронхов (удлиненный выдох и свистящие сухие хрипы, ортопноэ) и признаков, характеризующих степень дыхательной недостаточности. Критерии оценки тяжести приступа бронхиальной астмы у детей (Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактики» М., 1997). Используемый ниже показатель объема форсированного выдоха за 1 с (ОФВ,) — объем воздуха, изгоняемый с максимальным усилием из легких в течение 1-й секунды выдоха после глубокого вдоха. Нормальное значение ОФВ,=75% ЖЕЛ (жизненной емкости легких). ¦ Легкий приступ бронхиальной астмы. ? Физическая активность сохранена. ? Речь сохранена. ? Состояние сознания: иногда возбуждение. ? Дыхание учащено. ? Участие вспомогательных мыши нерезкое ? Свистящее дыхание: в конце выдоха. ? Пульс учащен. ? ОФВ, >80% нормы. ? раС02 ¦ Среднетяжелый приступ бронхиальной астмы. ? Физическая активность ограничена ? Речь: отдельные фразы. ? Состояние сознания: возбуждение. ? Дыхание: экспираторная одышка. ? Участие вспомогательных мышц выражено ? Свистящее дыхание: выражено. ? Пульс учащен. ? ОФВ, 50-80% нормы. ? ра02 >60 мм рт.ст. ? paC ¦ Тяжелый приступ бронхиальной астмы ? Физическая активность затруднена. ? Речь затруднена ? Состояние сознания: возбуждение, испуг. ? ЧДД >40 в минуту. ? Участие вспомогательных мышц выражено резко. ? Свистящее дыхание: резкое. ? Пульс >120 в минуту. ? ОФВ, 33-50% нормы. ? раО, ? РаС02 >45 мм рт.ст. Астматический статус. ? Физическая активность отсутствует. ? Речь отсутствует. ? Состояние сознания: спутанность, кома. ? Дыхание: тахи- или брадипноэ. ? Участие вспомогательных мышц: парадоксальное дыхание. ? «Немое легкое». ? Тахи- или брадикардия. ? ОФВ, Степень тяжести бронхиальной астмы. В детском возрасте часто наблюдают атопическую форму бронхиальной астмы. Признаки, характеризующие степень тяжести бронхиальной астмы, представлены в табл. 17-20. Наиболее тяжело протекает астматический статус, при котором обструкция связана не только и не столько с бронхоспазмом, сколько с гиперсекрецией слизи и экссудата. Богатый белком экссудат заполняет мелкие бронхи и часто формирует их слепки. Соответственно дыхательные шумы исчезают, создавая картину «немого легкого». Такое состояние чревато остановкой дыхания. Таблица 17-20. Критерии тяжести бронхиальной астмы у детей
| Признаки | Легкая | Среднетяжелая | Тяжелая |
| Частота | 3—4 в месяц | >1 в неделю | |
| приступов | |||
| Характер | Легкий | Среднетяжелый, | Тяжелый или |
| приступа | с нарушениями | астматический | |
| ФВД» | статус | ||
| Ночные | Редкие или нет | 2—3 раза в неделю | Почти ежедневно |
| приступы | |||
| Физическая | Нормальная | Снижена | Резко снижена |
| активность | |||
| Колебания | 20-30% в сутки | >30% в сутки | |
| псв*** | |||
| Характер | Без симптомов, | Неполная: | С дыхательной |
| ремиссии | норма ФВД** | клинически и по | недостаточностью |
| показателям ФВД» | |||
| Ремиссия | 3 и более месяца | 2—3 мес | 1—2 мес |
| Физическое | Не нарушено | Не нарушено | Отставание |
| развитие |
Окончание табл. 17-20
| Способ | Спонтанно или | Бронхолитики | В/в, в/м |
| купирования | одной дозой | в ингаляциях, | бронхолитики + |
| приступов | бронхолитика | в/в, в/м, иногда | глюкокортикоиды |
| ингаляционные | |||
| глюкокортикоиды |
* Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактики». — М., 1997. Рекомендации Британского торакального общества // РМЖ. — 1999. — № 5. » ФВД — функция внешнего дыхания. «» ПСВ — пиковая скорость выдоха. Лечение Оценить соответствие проводимого ребенку базисного лечения степени тяжести бронхиальной астмы позволяет табл. 17-21. Таблица 17-21.
Ступенчатый подход к базисному лечению бронхиальной астмы у детей
*

*Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактики». — М., 1997. Алгоритм лечения приступа бронхиальной астмы показан на рис. 17-2. В условиях скорой помощи препаратами выбора являются р2-адреноагонисты, предпочтительно в форме ингаляций через небулайзер. ¦ Дексаметазон в/м в дозе 0,6 мг/кг массы тела или ¦ Сальбутамол в виде: ¦ дозированного аэрозоля по 1—2 дозы 3—4 раза в сутки или т ингаляций через небулайзер по 1,25—2,5 мг 3—4 раза в сутки или внутрь в дозе 3—8 мг/сут или

Рис. 17-2.
Алгоритм лечения приступа бронхиальной астмы
. ¦ Фенотерол: ¦ дозированный аэрозоль (например, беротек Н*) 2 дозы (200 мкг), повторно 1 доза (100 мкг) через 5 мин или ¦ беротек* — раствор для ингаляций через небулаизер 1 мг/мл фенотерола: детям до 6 лет 50 мкг/кг (10 капель соответствуют 0,5 мл), детям 6—14 лет — до 1,0 мл (20 капель), 3-4 раза в день или ¦ Фенотерол + ипратропия бромид: ¦ дозированный аэрозоль (беродуал*: в 1 дозе 50 мкг фенотерола и 20 мкг ипратропия бромида) по 1-2 ингаляции 2-3 раза в сутки; ¦ беродуал* — раствор для ингаляций через небулаизер (в 1 мл 0,5 мг фенотерола и 0,25 мг ипратропия бромида): детям до 6 лет до 50 мкг/кг фенотерола (10 капель соответствуют 0,5 мл) на прием, детям 6-12 лет — 10-40 капель на прием 3 раза в день. ? Если ребенок применяет дозированные аэрозоли, их лучше вводить через спейсер по 1—2 дозы каждые 20 мин в течение 1 часа. ? При отсутствии небулайзера р2-адреноагонист можно вводить в/м, при нетяжелых приступах — внутрь. ? Добавление ипратропия бромида [атровент* — 20 мкг/доза, беродуал* (МНН: фенотерол + ипратропия бромид)] повышает эффективность лечения. ? Лечившиеся ранее по поводу астматического статуса дети должны получить дозу глюкокортикоида (дексаметазон в/м) в начале даже нетяжелого приступа или, по крайней мере, при отсутствии эффекта от первой дозы р2-адреноагониста. ¦ При нетяжелых приступах, снимаемых р2-адреноагонистами, госпитали зация не показана. По окончании приступа глюкокортикоиды отменя ют сразу, так как кратковременное их введение не влияет на функции надпочечников. Дальнейшее лечение на фоне базисной терапии, опре деляемой по степени тяжести бронхиальной астмы, проводят р2-адреноагонистами. Интенсивность лечения зависит от стойкости симпто матики. Вместо в2-адреноагонистов допустимо применение эуфиллина* (МНН: аминофиллин) внутрь в разовой дозе 4—5 мг/кг (максимально) при 3— 4 приемах в сутки. Эуфиллин* часто дает побочные реакции, поэтому необходимо тщательное наблюдение. ¦ При тяжелом приступе и астматическом статусе показана госпитализа ция. На догоспитальном этапе на фоне оксигенации и гидратации по показаниям (в/в со смесью равных частей 0,9% р-ра натрия хлорида и 5% р-ра декстрозы 10—20 мл/кг в течение 3—5 ч) вводят: ? р2-адреноагонисты каждые 20 мин; ? глюкокортикоиды в/в или в/м в высоких дозах (табл. 17-22); ? фторированные глюкокортикоиды (дексаметазон) и гидрокортизон часто более эффективны, чем преднизолон. Таблица 17-22. Глюкокортикоидные препараты
| Препарат | Доза внутрь | Доза парентерально |
| Гидрокортизон | 5 мгДкгхсут) | в/м 25мг/(кгхсут) |
| Преднизолон | 1-2 мгДкгхсут) | в/м, в/в 5-Ю мгДкгхсут) |
| Триамцинолон | 0,5-1,0 мгДкгхсут) | |
| Метилпреднизолон | 2—4 мгДкгхсут) | При шоке в/в до 30 мг/кг на одно введение |
| Дексаметазон | 0,1-0,2 мгДкгхсут) | в/м, в/в 0,5— 1,0 мгДкгхсут) |
? При отсутствии от этой терапии в течение часа эффекта вводят эуфиллин* в/в: ¦ начальная доза 5 мг/кг за первые 30 мин инфузии; ¦ далее по 1 мг/кг/ч капельно или дробно каждые 4-6 ч. ? Во время приступа, особенно тяжелого, следует избегать седативных средств, а также муколитиков (ацетилцистеин), которые могут усилить обструкцию. Антибиотики назначают только при наличии явного очага бактериальной инфекции. ? Контроль за лечением приступа бронхиальной астмы осуществляют по степени выраженности объективных признаков (диспноэ, участие вспомогательных мышц, выраженность дыхательных шумов, пневмотахометрия, при тяжелых приступах — газовый состав крови). ? Важно разъяснить родителям нецелесообразность и опасность применения неэффективных препаратов [но-шпа* (МНН: дротаверин) папаверин, бронхолитин* (глауцин + эфедрин + базиликовое масло)], что препятствуют эффективному лечению. Популярная фитотерапия (лекарственные травы) может быть опасной при пыльцевой сенсибилизации. Немедикаментозные методы лечения: дыхательные приемы, физиотерапия, акупунктура, спелеотерапия, — можно использовать, но не как самостоятельные, а только как вспомогательные методы на фоне базисной терапии. Снятие легкого приступа с помощью некоторых из них возможно, но вряд ли целесообразно при наличии простых и безопасных современных препаратов, действующих быстрее и надежнее.
Еще по теме Бронхиальная астма у детей:
- Бронхиальная астма у детей
- Гастроэзофагеальный рефлюкс и бронхиальная астма у детей
- Бронхиальная астма у детей и гипервентиляционный синдром
- Баранов А.А., Балаболкин И.И. (ред.). Бронхиальная астма у детей: диагностика, лечение и профилактика, 2004
- Национальная программа. Бронхиальная астма у детей. Стратегия лечения и профилактика., 2008
- ЗАНЯТИЕ 3 Острая дыхательная недостаточность. Стеноз гортани, сердечная астма, бронхиальная астма: симптомы, дифдиагностика, первая доврачебная помощь. Принципы трахеостомии. Техника искусственной вентиляции легких.
- Бронхиальная астма
- Бронхиальная астма
- Бронхиальная астма
- БРОНХИАЛЬНАЯ АСТМА
- БРОНХИАЛЬНАЯ АСТМА.
- Бронхиальная астма
Библиографическое описание:
Рамазанова Ш. Х., Гумарова А. Б., Касымова Г. С., Онгарова Г. С., Рахманбекова А. А., Тулешова М. Т., Абдильдаева Л. Т. Особенности клинического течения бронхиальной астмы у детей // Молодой ученый. 2014. №18. С. 157-159. URL https://moluch.ru/archive/77/13431/ (дата обращения: 12.02.2020).
Бронхиальная астма является глобальной проблемой здравоохранения. Люди всех возрастов во всем мире страдают этим хроническим заболеванием дыхательных путей, которое при недостаточно эффективном лечении может значительно ограничивать повседневную жизнь пациентов и даже приводить к смерти. (Глобальная стратегия лечения и профилактики бронхиальной астмы Пересмотр 2011 г.).
Тенденция к росту заболеваемости бронхиальной астмой детей отмечена с 50-х годов двадцатого столетия. По данным Всемирной организации здравоохранения в мире бронхиальной астмой страдает около 300 млн человек.
Диагностика бронхиальной астмы у детей раннего возраста затруднена, что обусловлено вариабельностью клинических проявлений.
Цель исследования: изучить особенности клинического течения БА у детей.
Нами проведен анализ 112 историй болезни пациентов с бронхиальной астмой в возрасте от 3 до 14 лет, которые находились на стационарном лечении в аллергологическом отделении ДГКБ № 2 в 2012 году.
Распределение пациентов по полу и возрасту.
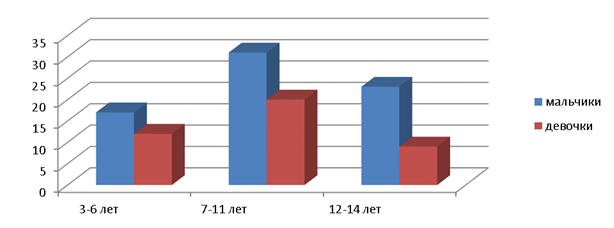
Анализируя распределение по полу у детей с бронхиальной астмой нами отмечено, что преобладание мальчиков отмечается во всех возрастных группах. Всего мальчиков среди детей с бронхиальной астмой было 63,5 %. Максимальный показатель госпитализации отмечен у детей в младшем школьном возрасте, в возрасте от 3 до 6 лет он значительно ниже.
В 25 % случаев дети были доставлены бригадой скорой медицинской помощи, в 64 % — по направлению врача поликлиники и в 11 % самообращение.
У матерей детей с бронхиальной астмой имели место такие факторы неблагоприятного течения беременности как анемия, хроническая гипоксия плода, длительный безводный период. Помимо этого оперативное родоразрешение и преждевременное излитие околоплодных вод отмечалось в 29 % случаев.
Таблица 1
Функциональное состояние дыхательной системы | 3–6 лет | 7–11 лет | 12–14 лет | Всего | ||||
абс. | % | абс. | % | абс. | % | абс. | % | |
Status asthmaticus | 2 | 1,8 | 5 | 4,5 | 3 | 2,7 | 10 | 8,9 |
Дыхательная недостаточность I степени | 17 | 15,1 | 26 | 23,2 | 18 | 16,0 | 61 | 54,6 |
Дыхательная недостаточность II степени | 10 | 8,9 | 20 | 17,9 | 11 | 9,8 | 41 | 36,5 |
Анализируя состояние при поступлении выявлено, что 54,6 % детей с бронхиальной астмой поступали в проявлениями дыхательной недостаточности первой степени. В астматическом статусе поступили 10 детей, преимущественно дети младшего среднего возраста 5 (4,5 %). При поступлении у всех детей отмечались жалобы на кашель, одышку, затруднение дыхания.
Субфебрильная температура не более 3 дней была у 14 (12,5 %) детей с сопутствующей пневмонией или ОРВИ.
При осмотре эмфизематозная деформация грудной клетки была только у 17 (15,1 %) детей. У большинства пациентов аускультативно на фоне ослабленного дыхания выслушивалось множество сухих свистящих хрипов, часто вместе с влажными мелко- и среднепузырчатыми.
У детей в возрасте от 3 до 6 лет чаще чем в других возрастных группах при аускультации выслушивались влажные хрипы. В данной возрастной группе отмечались нетипичные приступы удушья (эквиваленты в виде приступов кашля). Одышка в покое и сухой приступообразный кашель, дистантные хрипы наблюдались чаще у детей младшего школьного возраста (7–11 лет).
Клинические проявления у детей младшего школьного возраста практически не отличались от данных детей старшего школьного возраста. В этих возрастных группах реже выслушивались влажные хрипы, ослабленное дыхание.
В анализах крови у 7,5 % детей в возрасте от 3 до 6 лет наблюдалась гипохромная анемия. Уровень лейкоцитов в 20 % случаев был выше возрастных показателей. Эозинофилия имела место у 65,4 % и нейтрофилез у 29 % детей. У большинства детей (71,1 %) скорость оседания эритроцитов не превышала 10 мм/ч.
У детей младшего школьного возраста гипохромная анемия встречалась только у 2,6 % (3 ребенка). Лейкоцитоза не было, при этом лимфоцитоз отмечен у 37,2 % детей.
Показатели лейкоцитарной формулы и СОЭ у детей в возрасте 12–14 лет были в пределах возрастной нормы. Эозинофилия наблюдалась у 27,2 % детей.
Цитологическое исследование мокроты проведено 73 пациентам, которое выявило превалирование нейтрофилов, а у 21,7 % детей встречались эозинофилы.
При рентгенологическом исследовании органов грудной клетки имело место повышение прозрачности легочных полей, усиление легочного рисунка, расширение и деформация корней легких.
У детей старше 6 лет проводилось исследование функции внешнего дыхания после купирования приступа удушья и стабилизации состояния. Чаще наблюдался смешанный тип нарушения дыхания, с превалированием обструктивных изменений. Значительно снижался объем форсированного выдоха в 1-ю секунду (ОФВ1). Индекс Тиффно (ЖЕЛ/ОФВ1) снижался в среднем на 20 %.
Исключительно грудное вскармливание у детей с бронхиальной астмой было в 31,7 % случаев, 42 % детей переведены на искусственное вскармливание в 3 месяца.
Отягощенный аллергологический семейный анамнез среди обследованных нами детей встречался в 39,5 % случаев. При этом чаще всего аллергические заболевания встречались у матери или у ближайших родственников по материнской линии.
Таким образом, среди факторов риска развития бронхиальной астмы у детей выявлен отягощенный аллергологический анамнез по линии матери, осложненное течение беременности у матерей, ранний перевод на искусственное вскармливание.
Изучение возрастно-половой структуры пациентов с бронхиальной астмой выявило, что мальчики болеют БА чаще, чем девочки. Преобладающий показатель госпитализации отмечен в младшем школьном возрасте.
Для клинических проявлений бронхиальной астмы у детей дошкольного возраста характерны свистящие дистантные хрипы и/или сухой приступообразный кашель.
Основные термины (генерируются автоматически): бронхиальная астма, ребенок, младший школьный возраст, возраст, дыхательная недостаточность, ослабленное дыхание, искусственное вскармливание, грудная клетка, гипохромная анемия, сухой приступообразный кашель.
Похожие статьи
Заболевания органов дыхания у детей | Статья в сборнике…
Кашель постепенно усиливается, приобретает приступообразный характер, затем становится судорожным.
Основные термины (генерируются автоматически): ребенок, бронхиальная астма
Формирование грудобрюшного типа дыхания у детей дошкольного возраста с ОНР.
Особенности течения бронхолегочной патологии у детей…
Всего аллергическая патология была выявлена у 52 %детей (единичный случай бронхиальная астма, аллергический ринит, атонический
Основные термины (генерируются автоматически): затяжной кашель, школьный возраст, ребенок, стационарное лечение, смешанная…
Клинико-функциональная характеристика бронхиальной астмы…
У всех пациентов отмечена дыхательная недостаточность
Основные термины (генерируются автоматически): бронхиальная астма, ребенок, возраст, тяжелое состояние, пищевая аллергия, клиническая картина, кесарево сечение, аллергический ринит, дошкольный…
Иммунологический статус детей раннего возраста…
Независимо от наличия дисплазии соединительной ткани у детей раннего возраста с бронхиальной астмой имеет место снижение показателей клеточного и гуморального иммунитета при повышении IgЕ.
Особенности искусственной вентиляции легких у глубоко…
Так же описывается трансформация БЛД в облитерирующий бронхиолит, бронхиальную астму. Неблагоприятные исходы у детей с БЛД связаны с развитием осложнений и рядом
Таблица 1. Степень тяжести БЛД (Jobe, Bancalari, 2001). Гестационный возраст.
Влияние степени тяжести бронхиальной астмы на…
Нами исследовано124 детей возрасте от 3 до 15 лет с различными степенями бронхиальной астмы.
Мальчики с БА младшего возраста в 27,8 % случаев имели отклонения от средних значений МТ, пубертатного возраста (9–11 лет) — в 17 % (недостаток массы тела).
Прогнозирование вероятности развития бронхиальной астмы…
бронхиальная астма, ранний возраст, ребенок, повышение концентрации, обструктивный бронхит, искусственное вскармливание, день жизни, риск развития, сумма баллов ПК, бронхиальная обструкция.
Функциональное состояние дыхательной системы детей периода…
В настоящее сообщение мы включили обследование детей занимающихся спортом, которым проведено изучение дыхательной
В абсолютных значениях произвольная задержка дыхания на вдохе у девочек 8 лет ОГ оказалась дольше на 4,6 с, чем у девочек того же возраста КГ.
Заболевания органов дыхания у детей | Статья в сборнике…
Кашель постепенно усиливается, приобретает приступообразный характер, затем становится судорожным.
Основные термины (генерируются автоматически): ребенок, бронхиальная астма
Формирование грудобрюшного типа дыхания у детей дошкольного возраста с ОНР.
Особенности течения бронхолегочной патологии у детей…
Всего аллергическая патология была выявлена у 52 %детей (единичный случай бронхиальная астма, аллергический ринит, атонический
Основные термины (генерируются автоматически): затяжной кашель, школьный возраст, ребенок, стационарное лечение, смешанная…
Клинико-функциональная характеристика бронхиальной астмы…
У всех пациентов отмечена дыхательная недостаточность
Основные термины (генерируются автоматически): бронхиальная астма, ребенок, возраст, тяжелое состояние, пищевая аллергия, клиническая картина, кесарево сечение, аллергический ринит, дошкольный…
Иммунологический статус детей раннего возраста…
Независимо от наличия дисплазии соединительной ткани у детей раннего возраста с бронхиальной астмой имеет место снижение показателей клеточного и гуморального иммунитета при повышении IgЕ.
Особенности искусственной вентиляции легких у глубоко…
Так же описывается трансформация БЛД в облитерирующий бронхиолит, бронхиальную астму. Неблагоприятные исходы у детей с БЛД связаны с развитием осложнений и рядом
Таблица 1. Степень тяжести БЛД (Jobe, Bancalari, 2001). Гестационный возраст.
Влияние степени тяжести бронхиальной астмы на…
Нами исследовано124 детей возрасте от 3 до 15 лет с различными степенями бронхиальной астмы.
Мальчики с БА младшего возраста в 27,8 % случаев имели отклонения от средних значений МТ, пубертатного возраста (9–11 лет) — в 17 % (недостаток массы тела).
Прогнозирование вероятности развития бронхиальной астмы…
бронхиальная астма, ранний возраст, ребенок, повышение концентрации, обструктивный бронхит, искусственное вскармливание, день жизни, риск развития, сумма баллов ПК, бронхиальная обструкция.
Функциональное состояние дыхательной системы детей периода…
В настоящее сообщение мы включили обследование детей занимающихся спортом, которым проведено изучение дыхательной
В абсолютных значениях произвольная задержка дыхания на вдохе у девочек 8 лет ОГ оказалась дольше на 4,6 с, чем у девочек того же возраста КГ.


