Бронхиальная астма у детей самоконтроль
Лечение астмы требует изменения привычного образа жизни. Успешность терапии зависит не только от соблюдения врачебных рекомендаций в плане приема лекарственных препаратов, но и от своевременности принимаемых мер по устранению осложнений, возникающих на фоне заболевания.
Для этого используются дневники самоконтроля при бронхиальной астме.
Особенности образа жизни больных астмой

Течение бронхиальной астмы носит хронический характер. В связи с этим терапия патологии проводится в домашних условиях. И астматикам необходимо самостоятельно принимать лекарственные препараты для купирования симптомов, отслеживать любые изменения, происходящие в организме.
Одновременно с этим следует ограничить воздействие аллергенов и скорректировать ежедневный рацион. Также важно контролировать пиковую скорость выдыхаемого воздуха (МСП), по этому показателю определяется успешность проводимого лечения.
Самоконтроль как способ управления болезнью

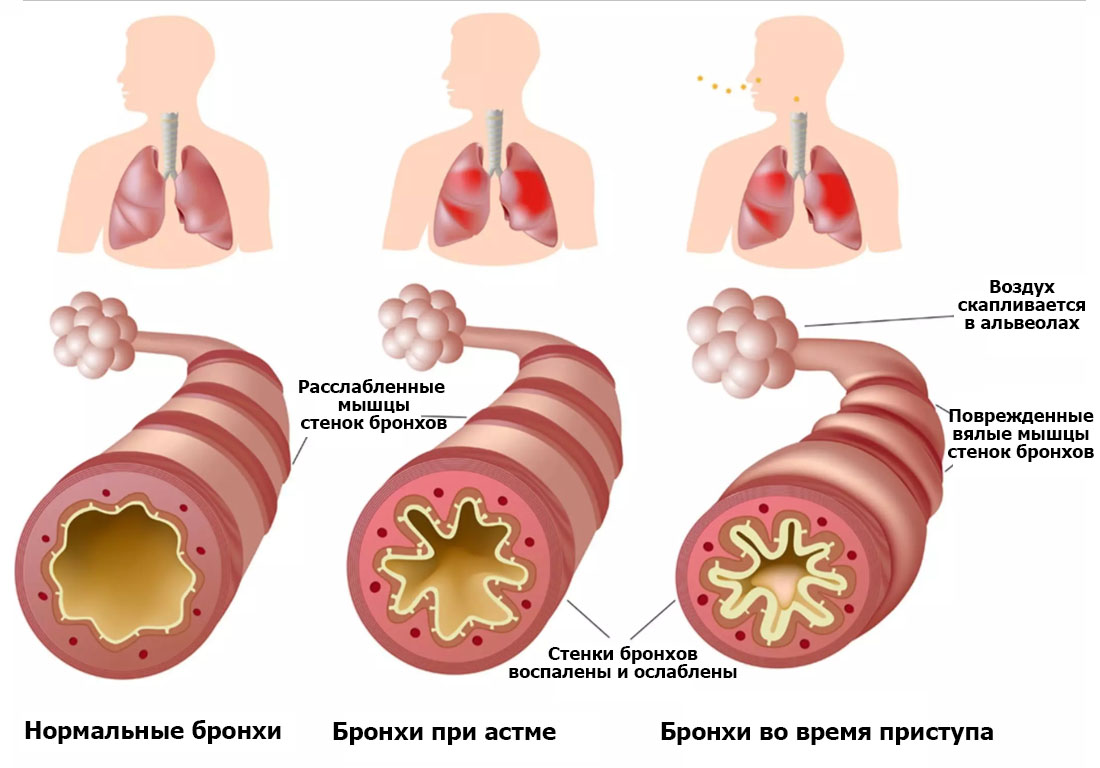
Чтобы контролировать состояние своих бронхов, рекомендуется использовать пикфлоуметр. Этот аппарат регистрирует максимальную скорость, с которой больные астмой способны вдыхать и выдыхать воздух. То есть устройство показывает продуктивность легких.
С помощью пикфлоуметра можно:
- определить эффективность проводимого лечения;
- фиксировать возникающие симптомы;
- своевременно выявлять сужение бронхов (прогрессирование заболевания);
- выявлять закономерности развития заболевания;
- регистрировать приступы удушья, что позволяет вовремя принимать соответствующие лекарства.
Бронхиальная астма провоцирует различные изменения, причины и вероятность наступления которых не всегда удается определить. Пикфлоуметр дает возможность выявить взаимосвязь между обострением патологии и определенными факторами.
В частности, если прибор показывает уменьшение скорости вдоха воздуха в то время, когда пациент находится дома, возможно, в помещениях присутствует аллерген, снижающий продуктивность легких и бронхов. Ведя дневник, в котором приводятся часовые и суточные изменения показаний аппарата, можно установить, при каких условиях изменяется МСП. На основании полученных сведений корректируются:
- схема лечения;
- условия проживания;
- поведение пациента;
- рацион.
Пикфлоуметр помогает своевременно проводить мероприятия, направленные на предупреждение развития осложнений.
Правила пользования пикфлоуметром
Пикфлоуметрия (процедура, в рамках которой оценивается скорость вдыхания/выдыхания воздуха) показана всем пациентам с бронхиальной астмой. К этому методу оценки собственного состояния необходимо прибегать ежедневно. Частоту использования пикфлоуметра разрешено уменьшать, когда длительное время состояние пациента остается неизменным.
Процедуру следует повторять не менее двух раз в сутки в одно и то же время, согласно разработанному графику. Порядок проведения контроля с помощью пикфлоуметра зависит от особенностей лечения:
- Пациент принимает бронхолитики. Процедуру проводят сразу после пробуждения и перед сном.
- Пациент не принимает бронхолитики. Процедуру проводят после пробуждения и за 3-4 часа до сна.
Чтобы снизить степень влияния больного на пиковую скорость выдоха (ПСВ), пикфлоуметрия проводится 3 раза подряд. Перед началом процедуры пациент должен встать, удерживая аппарат в горизонтальном положении. На приборе необходимо установить нулевое значение. Поднося устройство ко рту, нужно держат пальцы так, чтобы шкала и отверстие с торца оставались открытыми.
Далее нужно выполнить следующие действия (в указанном порядке):
- Сделать глубокий вдох, чтобы при выдохе был максимальный поток воздуха.
- Крепко обхватить губами мундштук пикфлоуметра.
- Сделать быстрый выдох.
Из данных, полученных после трехкратного повторения процедуры, записываются в дневник самоконтроля средние показатели.
На результаты пикфлоуметрии влияют различные факторы, включая пол, возраст и особенности образа жизни пациента. Поэтому при оценке полученных данных учитываются значения ПСВ в разные периоды.
Для лучшего контроля над изменениями, происходящим на фоне бронхиальной астмы, проводится зонирование графика на красный, желтый и зеленый участки. Границы последних определяет лучший показатель ПСВ, достигнутый в период ремиссии патологии. Нижние зоны определяются как 80% и 60% от указанного результата.
Трактовка результатов

Показатели пикфлоуметрии могут быть следующими:
- Зеленая зона. Эта область располагается на графике между лучшим показателем ПСВ и пиковой скоростью, умноженной на 0,8. Попадание в зеленую зону свидетельствует о нормальном (контролируемом) течении патологии, отсутствии симптомов обострения. Показатели в течение суток меняются в пределах 20%, а ПСВ превышает 80%.
- Желтая зона. Располагается ниже показателя пиковой скорости, умноженного на 0,6. Попадание в желтую зону свидетельствует об обострении бронхиальной астмы и отсутствии выраженного эффекта от проводимой терапии. Заболевание в этом случае провоцирует интенсивный кашель, ухудшение общего состояния пациента. ПСВ варьируется в пределах 60-80%. При попадании в желтую зону рекомендуют в 2 и более раз увеличить дозировку принимаемых препаратов.
- Красная зона. Располагается ниже границы желтой. Эта зона указывает на ухудшение состояния, характеризующееся одышкой, постоянным кашлем и другими неприятными ощущениями. ПСВ менее 60%, а показатели пикфлоуметрии меняются в течение суток более чем на 30%. Пациентам в данном случае потребуется срочная медицинская помощь для купирования возможного удушья.
При попадании в красную зону показатели помогают определить степень развития обструкции легких и интенсивность общей симптоматики. Чтобы результаты исследования были максимально точными, перед утренней процедурой не следует принимать лекарственные препараты.
Необходимость ведения дневника самоконтроля

Дневник пациента с бронхиальной астмы — это инструмент для самостоятельной диагностики обострений, позволяющий своевременно вносить изменения в схему терапии заболевания. Такой подход помогает контролировать течение патологии.
С помощью дневника проводится оценка степени обструкции легких и характер нарушения продуктивности последних. На основании результатов учета проводимых измерений врач при необходимости меняет подход к лечению с целью предотвращения приступов астмы и улучшения качества жизни пациента.
Как правильно вести дневник самоконтроля при бронхиальной астме

Журнал самоконтроля при бронхиальной астме содержит значения пиковой скорости выдыхания воздуха. Внося эти данные в дневник, необходимо указывать дату и время проведения процедуры.
После каждого заполнения журнала нужно сравнивать текущие значения с ранними. Если полученные показатели ниже 80% пиковой скорости выдыхания, необходимо действовать в соответствии с инструкцией (принять препараты или иное), составленной врачом.
Также в дневнике следует отмечать общее число вдохов бета 2-агониста короткого действия (препарат для ингаляции, применяемый при удушье) за последний день. Кроме того, важно отражать в журнале все симптомы бронхиальной астмы, возникающие в течение суток.
В заключение

Регулярный контроль астмы, осуществляемый с помощью журнала, повышает шансы на успешное восстановление пациента, повышение качества жизни последнего и удлинения периода ремиссии.
В рамках терапии патологии также необходимо применять другие методы, направленные на предупреждение обострений и купирование симптомов, а не ограничиваться ведением журнала.
Самоконтроль при бронхиальной астмеВалерий Иванов2017-02-26T09:36:34+03:00
 Успешное лечение астмы зависит от умения пациента правильно контролировать течение этого заболевания. Самоконтроль при астме включает в себя определение частоты проявлений заболевания (например, затруднение дыхания и свисты) и определение показателей функционального состояния легких с помощью пикфлоуметрии. Пикфлоуметрия измеряет пиковую скорость выдоха, этот показатель соотносится со степенью проходимости дыхательных путей легких для воздуха, течение астмы ухудшается, если бронхи суживаются, при этом показатель пиковой скорости выдоха также снижается.
Успешное лечение астмы зависит от умения пациента правильно контролировать течение этого заболевания. Самоконтроль при астме включает в себя определение частоты проявлений заболевания (например, затруднение дыхания и свисты) и определение показателей функционального состояния легких с помощью пикфлоуметрии. Пикфлоуметрия измеряет пиковую скорость выдоха, этот показатель соотносится со степенью проходимости дыхательных путей легких для воздуха, течение астмы ухудшается, если бронхи суживаются, при этом показатель пиковой скорости выдоха также снижается.
Самоконтроль позволяет Вам и Вашему врачу подобрать точный план лечения астмы.
Рекомендации по самоконтролю при астме
Пикфлоуметрия рекомендуется для людей с астмой средней и тяжелой степенью тяжести. Пикфлоуметр – недорогой, компактный прибор, который легко использовать в домашних условиях.
Пикфлоуметрия используется для:
- Регулярного контроля за функциональным состоянием легких и эффективностью проводимого лечения;
- Определения степени тяжестью обострений астмы;
- Определение эффективности лечения обострений астмы.
Дневник самоконтроля используется для записи показателей пикфлоуметрии, определения возможного влияния провоцирующих факторов, записи параметров проводимого лечения и тяжести проявлений астмы. Дневник помогает найти связь между контактом с провоцирующими факторами и уменьшением показателя пиковой скорости выдоха.
Как пользоваться пикфлоуметром?
Пикфлоуметрия должна проводиться регулярно (даже когда нет проявлений астмы) . Особенно важно измерять пиковую скорость выдоха при появлении симптомов астмы (кашля, свистов, затруднения дыхания). Обязательно уточните у своего врача как правильно проводить пикфлоуметрию и вести дневник самоконтроля.
Получение точных результатов требует выполнения нескольких важных этапов:
- Стрелка пикфлоуметра должна быть сброшена на 0 (или на минимальное значение для конкретного прибора).
- Пикфлоуметрия проводится в положении стоя.
- Максимально глубоко вдохните.
- Возьмите мундштук пикфлоуметра в рот, язык должен располагаться под мундштуком.
- Плотно обхватите губами мундштук пикфлоуметра.
- Максимально полно и быстро выдохните в пикфлоуметр. Старайтесь не двигать при выдохе головой и телом.
- Отдохните, подышав несколько раз в нормальном ритме. Повторите измерения еще 2 раза. Запишите максимальный результат трех измерения. Среднее значение высчитывать не нужно.
- Повторите тест, если Вы случайно перекрыли часть воздуховода пикфлоуметра языком при выдохе, или во время проведения тесты Вы закашлялись или при попадании в пикфлоуметр слюны.
- Периодически очищайте пикфлоуметр согласно прилагаемой инструкции.
Записывайте показатели пиковой скорости выдоха в дневник самоконтроля при астме и в график пикфлоуметрии (скачать примеры дневника самоконтроля и графика пикфлоуметрии можно по ссылкам: дневник, график пикфлоуметрии).
Как определить какие показатели для Вашего ребенка являются нормальными?
В отличие от показателей артериального давления или уровня холестерина, показатели пикфлоуметрии индивидуальны для каждого человека. Важно самостоятельно определить, какой показатель пиковой скорости выдоха является нормальным для Вас.
Для определения нормального индивидуального показателя пиковой скорости выдоха необходимо измерять этот показатель во время ремиссии 2-4 раза в день в течение 2-3 недель. Самый высокий показатель измерения пиковой скорости выдоха и является Вашем личным лучшим показателем. Коридор от 80 до 100 % от этого показателя является зеленой зоной в дневнике пикфлоуметрии. 60-80% — желтая зона, показатели ниже 60% — красная зона. Показатели в желтой и красной зоне обозначают сужение дыхательных путей, они могут предсказать появление симптомов астмы.
Детям, учитывая их постоянный рост, необходимо переопределять лучший показатель раз в год.
Большинство экспертов рекомендуют определять пиковую скорость выдоха не менее 1 раза в день.

Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
Общие сведения
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
Бронхиальная астма у детей
Причины
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям — поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители гриппа, парагриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
Патогенез
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Симптомы
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии — коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
Диагностика
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
Лечение бронхиальной астмы у детей
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Прогноз и профилактика
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.


