Бронхиальная астма при пневмокониозе
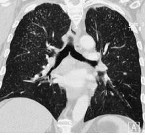
Пневмокониозы – ряд хронических заболеваний легких, возникающих вследствие длительного вдыхания производственной пыли и характеризующихся развитием диффузного фиброза легочной ткани. Течение пневмокониоза сопровождается сухим кашлем, прогрессирующей одышкой, болями в груди, развитием деформирующего бронхита, нарастанием дыхательной недостаточности. При диагностике пневмокониоза учитывается наличие и вид профессиональных вредностей, физикальные данные, результаты спирометрии, рентгенологического обследования, КОС и газового состава крови. Лечение пневмокониоза включает исключение контакта с вредными соединениями, применение бронхолитических и отхаркивающих средств, кортикостероидов, проведение физиопроцедур, кислородных ингаляций, гипербарической оксигенации.
Общие сведения
К пневмокониозам в пульмонологии относят различные хронические профессиональные болезни легких, возникающие вследствие вдыхания вредной производственной пыли и приводящие к выраженному развитию соединительной ткани – диффузному первичному фиброзу. В структуре профессиональных заболеваний пневмокониозы занимают одно из ведущих мест. Пневмокониозы чаще всего обнаруживаются у рабочих угольной, асбестовой, машиностроительной, стекольной и других видов промышленности, подвергающихся воздействию вредной производственной пыли в течение 5-15 и более лет.
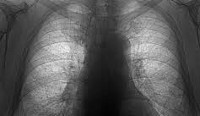
Пневмокониоз
Причины и классификация пневмокониозов
Факторами, определяющими развитие пневмокониоза, являются состав, длительная экспозиция и высокие концентрации вдыхаемой пыли неорганического (минерального) или органического происхождения.
В зависимости от химического состава пыли различают следующие группы профессиональных заболеваний легких:
- силикоз – пневмокониоз, развивающийся при воздействии пыли, содержащей диоксид кремния (SiO2);
- силикатозы – группа пневмокониозов, развивающихся на фоне вдыхания силикатов — соединений кремниевой кислоты с металлами (асбестоз, калиноз, талькоз, нефелиноз и др.);
- металлокониозы – пневмокониозы, обусловленные воздействием металлической пыли (алюминия – алюминоз; бария – бариноз; бериллия – бериллиоз; железа – сидероз и пр.);
- карбокониозы – пневмокониозы, вызываемые вдыханием углеродсодержащей пыли (антракоз, сажевый пневмокониоз, графитоз);
- пневмокониозы, связанные с воздействием смешанной пыли (сидеросиликоз, антракосиликоз, пневмокониоз газорезчиков и электросварщиков);
- пневмокониозы, развивающиеся при длительном вдыхании пыли органического происхождения (льна, хлопка, шерсти, сахарного тростника и т. д.). Данная группа пневмокониозов по течению чаще напоминает аллергический альвеолит или бронхиальную астму; при этом развитие диффузного пневмофиброза отмечается не во всех случаях. Поэтому заболевания, вызванные воздействием органической пыли, лишь условно относят к группе пневмокониозов.
Глубина проникновения пыли в воздухоносные пути и интенсивность ее элиминации зависят от величины (дисперсности) аэрозольных частиц. Наиболее активной фракцией являются высокодисперсные частицы с размером 1-2 мкм. Они проникают глубоко и преимущественно оседают на стенках терминальных бронхиол, респираторных ходов и альвеол. Частицы более крупного размера задерживаются и удаляются мукоцилиарным аппаратом бронхов; более мелкие фракции элиминируются с выдыхаемым воздухом или по лимфатическим путям.
Патогенез пневмокониозов
Высокая загрязненность вдыхаемого воздуха в совокупности с недостаточной эффективностью мукоцилиарного клиренса обуславливает проникновение и оседание аэрозольных частиц в альвеолах. Оттуда они могут самостоятельно проникать в интерстициальную ткань легких либо поглощаться альвеолярными макрофагами. Поглощенные частицы зачастую обладают цитотоксическим действием на макрофаги, вызывая процесс перекисного окисления липидов. Высвобождающиеся при этом лизохондриальные и лизосомальные ферменты стимулируют пролиферацию фибробластов и формирование в легочной ткани коллагена. В патогенезе пневмокониозов доказано участие иммунопатологических механизмов.
Фиброзные изменения в легочной ткани при пневмокониозах могут носить узелковый, интерстициальный и узловой характер. Узелковый фиброз характеризуется появлением мелких склеротических узелков, состоящих из нагруженных пылью макрофагов и пучков соединительной ткани. При отсутствии фиброзных узелков или их небольшом количестве диагностируется интерстициальная форма пневмокониоза, которая сопровождается утолщением альвеолярных перегородок, периваскулярным и перибронхиальным фиброзом. Слияние отдельных узелков может давать начало крупным узлам, занимающим значительную часть ткани легкого, вплоть до целой доли.
Фиброзному процессу в легких сопутствует мелкоочаговая или распространенная эмфизема, подчас приобретающая буллезный характер. Параллельно с изменениями в легочной ткани при пневмокониозах развиваются патологические процессы в слизистой оболочке бронхов по типу эндобронхита и бронхиолита.
В своем развитии пневмокониозы проходят период воспалительно-дистрофических и продуктивно-склеротических изменений. Большинство пневмокониозов, как правило, рентгенологически выявляются только во втором периоде.
Симптомы пневмокониозов
Течение пневмокониоза может быть медленно прогрессирующим, быстро прогрессирующим, поздним, регрессирующим. Медленно прогрессирующая форма пневмокониоза развивается спустя 10-15 лет от начала контакта с производственной пылью. Проявления быстро прогрессирующей формы манифестируют через 3-5 лет после начала контакта с пылью и нарастают в течение 2-3 ближайших лет. При позднем пневмокониозе симптомы обычно появляются лишь через несколько лет после прекращения контакта с пылевым агентом. О регрессирующей форме пневмокониоза говорят в том случае, если частицы пыли частично выводятся из дыхательных путей после прекращения воздействия вредного фактора, что сопровождается регрессом рентгенологических изменений в легких.
Различные виды пневмокониозов имеют сходную клиническую симптоматику. В начальных стадиях предъявляются жалобы на одышку, кашель со скудным количеством мокроты, колющие боли в грудной клетке, подлопаточной и межлопаточной области. Первоначально боли носят нерегулярный характер, усиливаясь при кашле и глубоком вдохе; позднее боли становятся постоянными, давящими.
Прогрессирование пневмокониоза сопровождается нарастанием слабости, субфебрилитета, потливости; снижением массы тела, появлением одышки в покое, цианозом губ, деформацией концевых фаланг пальцев рук и ногтей («барабанные палочки» и «часовые стекла»). При осложнениях или далеко зашедшем процессе появляются признаки дыхательной недостаточности, развивается легочная гипертензия и легочное сердце.
Значительная часть пневмокониозов (антракоз, асбестоз и др.) осложняется хроническим бронхитом (необструктивным, обструктивным, астматическим). К течению силикоза нередко присоединяется туберкулез; возможно развитие силикотуберкулеза, который отягощается эрозией легочных сосудов, легочным кровотечением и формированием бронхиальных свищей.
Частыми осложнениями пневмокониозов являются бронхоэктазы, бронхиальная астма, эмфизема легких, спонтанный пневмоторакс, ревматоидный артрит, склеродермия и другие коллагенозы. При силикозе и асбестозе возможно развитие альвеолярного или бронхогенного рака легких, мезотелиомы плевры.
Диагностика пневмокониозов
При распознавании пневмокониозов крайне важен учет профессионального маршрута пациента и наличие контактов с производственной пылью. При массовых обследованиях групп профессионального риска роль первичной диагностики пневмокониозов выполняет крупнокадровая флюорография. При этом выявляется характерное усиление и деформация легочного рисунка, наличие мелкоочаговых теней.
Углубленное обследование (рентгенография легких, компьютерная томография, МРТ легких) позволяет уточнить характер пневмокониоза (интерстициальный, узелковый и узловой) и стадию изменений. При прогрессировании пневмокониоза увеличивается площадь поражения, размеры и количество теней, выявляются участки массивного фиброза, компенсаторная эмфизема, утолщение и деформация плевры и т. д. Оценка кровотока и вентиляции в различных участках легочной ткани проводится с помощью зональной реопульмонографии и сцинтиграфии легких.
Комплекс исследований функции внешнего дыхания (спирометрия, пикфлоуметрия, плетизмография, пневмотахография, газоаналитическое исследование) позволяет разграничить рестриктивные и обструктивные нарушения. Микроскопическое исследование мокроты при пневмокониозе обнаруживает ее слизистый или слизисто-гнойный характер, примеси пыли и макрофагов, нагруженных частичками пыли. В трудных для диагностики случаях прибегают к проведению бронхоскопии с трансбронхиальной биопсией легочной ткани, пункции лимфоузлов корня легкого.
Лечение пневмокониозов
При выявлении любой формы пневмокониоза требуется прекращение контакта с вредным этиологическим фактором. Целью лечения пневмокониоза является замедление или предотвращение прогрессирования заболевания, коррекция симптомов и сопутствующей патологии, предупреждение осложнений.
Важное значение при пневмокониозе придается питанию, которое должно быть богатым витаминами и белками. Для повышения неспецифической реактивности организма целесообразен прием различных адаптогенов (настойки элеутерококка, китайского лимонника). Широко используются оздоровительные и закаливающие процедуры: ЛФК, массаж, лечебные души (душ Шарко, циркулярный душ). При неосложненных формах пневмокониоза назначается ультразвук или электрофорез с кальцием и новокаином на область грудной клетки, ингаляции протеолитических ферментов и бронхолитиков, оксигенотерапия (ингаляции кислорода, гипербарическая оксигенация). Горнорабочим показано проведение общего ультрафиолетового облучения, повышающего и устойчивость организма к бронхолегочным заболеваниям. Лечебно-профилактические курсы при пневмокониозе рекомендуется проводить два раза в год в условиях стационара или санатория-профилактория.
Пациентам с осложненным течением пневмокониоза с противовоспалительной и антипролиферативной целью требуется назначение глюкокортикоидов в течение 1-2 месяцев под туберкулостатической защитой. При развитии сердечно-легочной недостаточности показано применение бронхолитиков, сердечных гликозидов, диуретиков, антикоагулянтов.
Прогноз и профилактика пневмокониозов
Прогноз пневмокониоза определяется его формой, стадией и осложнениями. Наиболее неблагоприятно течение силикоза, бериллиоза, асбестоза, поскольку они могут прогрессировать даже после прекращения контакта с вредной пылью.
В основе профилактики пневмокониозов лежит комплекс мер по улучшению условий труда, соблюдению требований безопасности производства, совершенствованию технологических процессов. Для предупреждения пневмокониозов необходимо использование индивидуальных (противопылевых респираторов, защитных очков, противопылевой одежды) и коллективных средств защиты (местной приточно-вытяжной вентиляции, проветривания и увлажнения производственных помещений).
Лица, контактирующие с вредными производственными факторами, подлежат предварительным и периодическим медицинским осмотрам в установленном порядке. Устройство на работу, связанную с контактом с производственной пылью, противопоказано лицам с аллергическими заболеваниями, хроническими заболеваниями бронхолегочной системы, искривлением носовой перегородки, хроническими дерматозами, врожденными аномалиями сердца и органов дыхания.
БРОНХИАЛЬНАЯ АСТМА
Проблемно-ситуационная задача.
Пациент М., 1978 г.р., находится на лечении в пульмонологическом отделении с диагнозом: бронхиальная астма, тяжелое течение, фаза обострения. При сестринском обследовании установлены жалобы на: частые приступы удушья, одышку с затрудненным выдохом, непродуктивный приступообразный кашель с отделением густой, вязкой мокроты; слабость, головокружение.
Объективно: общее состояние тяжелое, кожные покровы чистые, бледные; дыхание с затрудненным выдохом, свистящие хрипы слышны на расстоянии. ЧДД 26 в минуту, пульс 88 в минуту, удовлетворительных качеств. АД 140/90 мм. рт. ст.
Задания:
1. Определить потребности, удовлетворение которых нарушено, сформулировать проблемы пациента.
2. Поставить цели и составить план сестринских вмешательств.
Эталон ответа:
1. У пациента нарушено удовлетворение потребностей: дышать, выделять, быть здоровым, работать, избегать опасности. Проблемы настоящие: приступы удушья, кашель с трудно отделяемой мокротой, одышка с затрудненным выдохом, слабость, головокружение. Потенциальные проблемы: высокий риск развития острой дыхательной недостаточности. Приоритетная проблема: приступ удушья.
2. Краткосрочная цель: пациент отметит уменьшение количества приступов удушья в день к концу недели лечения. Долгосрочная цель: пациент отметит редкие приступы к моменту выписки, продемонстрирует знание гипоаллергизирующей диеты.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 10054 — | 7823 — или читать все.
46.53.249.248 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Форум бронхиальной астме
Бронхиальная астма дн о
Анализ мокроты с бронхиальной астмой
Бронхиальная астма школа бронхиальной астмы
Снять диагноз бронхиальной астмы
Задачи по теме «Бронхиальная астма»
Больная 36 лет обратилась с жалобами на приступообразный малопродуктивный кашель. Приступы кашля чаще всего возникают по ночам, рано утром, а также днем при выходе на холод и в сырую погоду. Больна в течение полутора месяцев, когда после перенесенной пневмонии, неадекватно леченной антибиотиками, сохранился малопродуктивный кашель. Принимала средства от кашля и отхаркивающие препараты без существенного эффекта. Не курит, с детства страдает атопическим дерматитом. При осмотре: в легких дыхание жесткое, с обеих сторон выслушиваются сухие свистящие хрипы. При рентгенологическом исследовании легкие без свежих очаговых и инфильтративных изменений. В анализе крови выявлена эозинофилия (8%), в индуцированной мокроте выявлены скопления эозинофилов.
Каков наиболее вероятный диагноз (ответ обосновать)?
Пневмония затяжного течения.
Хронический обструктивный бронхит.
Больной К., 43 лет, на одышку при умеренной физической нагрузке, чувство сдавления в груди, ощущения дыхательного дискомфорта, приступообразный кашель.
Больным себя считает в течении недели, когда после ОРВИ и простуды появились вышеуказанные симптомы. Наследственность отягощена – мать страдает тяжелой гормонзависимой бронхиальной астмой.
При физикальном исследовании выявлены следующие патологические данные: ЧДД 22 в мин, грудная клетка гипервоздушна, голосовое дрожание ослаблено, перкуторно коробочный звук, при аускультации над легочными полями выслушивается ослабленной дыхание и множественные сухие свистящие хрипы, выдох удлинен до 7 сек.
Тоны сердца ослаблены, шумов нет, выслушивается акцент 2 тона над легочной артерией. ЧСС 96 в мин, АД 130/70мм рт ст.
При рентгенографии органов грудной клетки – признаки гипервоздушности, легочный рисунок усилен. На ЭКГ – перегрузка правых отделов сердца.
При исследовании ФВД отмечается выраженное нарушение проходимости бронхов, ОФВ150% от должной величины, при пробе с беродуалом ОФВ1увеличился до 56% от должной величины.
Сформулируйте предварительный диагноз?
Очертите круг дифференциально-диагностического поиска?
Проведите дифференциальную диагностику между бронхиальной астмой и хронической обструктивной болезнью легких (в виде схемы или таблицы)?
составьте план лечения?
Больная Р., 68 лет, жалобы на одышку смешанного характера, возникающую при незначительной физической нагрузке, приступы удушья, преимущественно по ночам и при повышении АД, малопродуктивный кашель, усиливающийся в горизонтальном положении, слабость, отеки ног.
В течении длительного времени страдает гипертонической болезнью. Данное ухудшение состояния в течение недели.
Объективно: положение вынужденное, с приподнятым головным концом, кожа бледная, выражен акроцианоз. Стопы и голени отечны, отеки плотные, симметричные, холодные на ощупь.
В легких при аускультации выслушивается жесткое дыхание, множественные сухие хрипы, в нижних отделах справа выслушивается незвучная крепитация и влажные мелкопузырчатые хрипы в умеренном количестве. ЧДД 25 в мин.
Границы сердца значительно расширены влево, тоны глухие, выслушивается систолический шум митральной недостаточности. ЧСС 106 в мин, ритм нарушен, мерцательная тахиаритмия. АД 160/70 мм рт ст.
Живот мягкий, болезненный в правом подреберье, печень выступает из-под реберной дуги на 4 см, край острый.
1. Выделите имеющиеся у больной синдромы и ведущий синдром?
2. Определите круг дифференциально-диагностического поиска?
3. В виде таблицы или схемы проведите диф.диагностику между бронхиальной астмой и острой левожелудочковой недостаточностью?
4. Сформулируйте диагноз и составьте план лечения пациентки?
Больная 38 лет обратилась к участковому терапевту с жалобами на приступообразную одышку, приступообразный сухой кашель, возникающие преимущественно по ночам и на высоте даже небольшой физической нагрузки и купирующиеся в вертикальном положении и в покое. В момент осмотра указанных признаков не было, при физикальном исследовании выявлено жестокое дыхание и единичные влажные хрипы в нижних отделах, больше справа. ЧД 20 в мин. При аускультации сердца выявлены выраженный акцент 2 тона над легочной артерией и пресистолический шум в области верхушки сердца. Границы относительной сердечной тупости расширены вправо на 3 см кнаружи от правого края грудины и вверх. АД 120/70 мм рт ст. ЧСС 86 в мин.
каков ведущий синдром?
сформулируйте предварительный диагноз, дайте его обоснование?
СТАТЬИ ПО ТЕМЕ:
Как лечится бронхиальная астма
Анализы бронхиальной астмы
Крым санатории для лечения бронхиальной астмы
Бронхиальная астма это бронхит
Ли бронхиальная астма
Решение ситуационных задач. Ситуационные задачи по теме «Реабилитация пациентов с заболеваниями органов дыхания в условиях поликлиники»
Ситуационные задачи по теме «Реабилитация пациентов с заболеваниями органов дыхания в условиях поликлиники»
Задача № 1.
Больная А., 25 лет, два месяца назад обратилась к участковому врачу с обострением бронхиальной астмы. Диагноз: Бронхиальная астма аллергическая (полынь, береза), частично контролируемая, обострение.
Пролечена. На сегодня достигнут контроль. Составьте программу реабилитационных мероприятий.
Оформите документы на санаторно-курортное лечение.
Задача № 2
Пациент К. 40 лет находился на стационарном лечении с клиническим диагнозом: ХОБЛ, средняя степень тяжести, стадия обострения ДНI. В стационаре получал медикаментозное лечение, физиолечение. Выписался в удовлетворительном состоянии. Достигнута ремиссия заболевания.
Составьте план реабилитационных мероприятий на поликлиническом этапе.
Задача № 3.
Больная С. 25 лет. Кондитер. Диагноз: Бронхиальная астма, атопическая, контролируемая ДН 0. Беременность 28 недель. Пациентка настаивает на оформление санаторно-курортной карты, поскольку самостоятельно приобрела путевку в санаторий.
Вынесите аргументированное решение.
Анализ и подведение итогов.
Итог должен соответствовать целям занятия. Преподаватель анализирует работу каждого студента. Подводит итоги занятия, делает выводы, определяет выполнение учебно-воспитательных целей, а также общий уровень подготовки студентов к занятию. Проверяет выполненные задания, отмечает ошибки, отвечает на вопросы.
1. Заранее подготовьте все основные и вспомогательные материалы.
2. Подготовьте конкретные вопросы, задействованные в практическом занятии.
3. Внимательно слушайте и наблюдайте за происходящим в аудитории.
4. Находитесь рядом со студентом, выполняющим практическое задание.
5. Постарайтесь, чтоб каждый студент принимал участие в практическом занятии.
6. Поддерживайте честную, прямую и незамедлительную обратную связь.
7. Следите за тем, чтобы обратная связь со стороны других студентов была уважительной, заботливой и конструктивной.
Предварительный тестовый контроль.
ТЕСТОВЫЙ КОНТРОЛЬ
по теме: «Реабилитация пациентов с заболеваниями органов дыхания в условиях поликлиники»
Вариант № 1
1) Показания для санаторно-курортного лечения:
1. Бронхиальная астма (атопическая, инфекционно- аллергическая) с нечастыми и легкими приступами без выраженных явлений легочно- сердечной недостаточности
2. ХОБЛ ремиссия ДН 2
3. Бронхиальная астма с частыми и(или) тяжелыми приступами удушья, гормонозависимая неконтролируемая астма
4. Состояние после неэффективных оперативных вмешательств.
2) Первичная профилактика ХОБЛ включает:
А. диспансерное наблюдение
Б. своевременная рациональная фармакотерапия при обострении ХОБЛ
В. профориентация и профилактика неблагоприятного воздействия вредных профессиональных факторов, приводящих к развитию поражения дыхательных путей
Г. школа для больных ХОБЛ
3) Что входит в социальную реабилитацию при ХОБЛ.
А. направление молодых лиц на обучение или переобучение не противопоказанной профессии
Б. санаторно-курортное лечение
В. Рациональная фармакотерапия
4) Методы медицинской реабилитации:
Б. Рациональное трудоустройство
Г. Социальная адаптация
5) Приказ «О порядке медицинского отбора и направления больных на санаторно-курортное лечение»
6) Какие инструментальные исследования необходимо включить в план обследования больного бронхиальной астмой?
А. исследование функции внешнего дыхания
Б. рентгенологическое исследование грудной клетки
7) Какие упражнения применяются для решения задач 1-го этапа реабилитации больных бронхиальной астмой?
А. диафрагмальное дыхание
Б. упражнения на расслабление
8) Что является противопоказанием для проведения ЛФК?
А. острая дыхательная недостаточность
В. влажный кашель
9) Что включает программа физической реабилитации при хроническом бронхите?
А. дренажную гимнастику и постуральный дренаж
В. лыжные прогулки
10) Какой этап является основным в реабилитации больных с бронхиальной астмой?
Вариант № 2
1) Назовите этапы реабилитации пульмонологических больных?
А. пульмонологическая клиника, санаторий, диспансер
Б. пульмонологическая клиника, отделение реабилитации санаторий, диспансер,
В. пульмонологическая клиника, санаторий
2) Что целесообразно назначать для достижения противовоспалительного действия у больных пневмонией затяжного течения?
А. массаж грудной клетки, скипидарные ванны, низкочастотный ультразвук
Б. массаж грудной клетки, низкочастотный ультразвук, мануальную терапию
3) Что не относится к основным принципами медицинской реабилитации?
А раннее начало
Б. системность и этапность
В. партнерство врача и больного
Г. законченность (выздоровление или максимальное восстановление)
4) Как соотносятся между собой понятия профилактика и реабилитация?
А. профилактика и реабилитация — разные понятия
Б. профилактика и реабилитация — идентичные понятия
В. реабилитация является составной частью профилактики
5) Что изучает реабилитология?
А. саногенетические механизмы восстановления организма
Б. использование специфических функциональных нагрузок
В. воздействие методов реабилитации на организм человека
Г. все вышеперечисленное
6) Гидротерапевтические процедуры исключают что?
Б. влажные укутывания
В. питье минеральной воды
7) Что относится к средствам кинезотерапии?
Б. двигательные режимы
Д. все вышеперечисленное
8) Что является основным компонентом в реабилитации больных с хроническими неспецифическими заболеваниями легких?
А. прекращение курения
Б. образование больного и его семьи
В. физические упражнения
Г. респираторная терапия
Д. все вышеперечисленное
9) Что является наиболее объективной оценкой эффективности реабилитации?
А. экономическая оценка преодоления ущерба от нетрудоспособности
Б. самооценка пациента
В. комплексная оценка с включением критериев качества жизни
Г. этапная оценка нозоспецифических критериев
Д. оценка отдаленных результатов
10) Что является объективным показателем самоконтроля в реабилитации больных бронхиальной астмой?
А. объем мокроты за сутки
Б. суточная доза бронхолитиков
В. суточная доза ингаляционных глюкокортикостероидов
Г. показатели пикфлоуметрии
Д. количество приступов в неделю
Дата добавления: 2016-12-31 ; просмотров: 3885 | Нарушение авторских прав
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Карта вызова на бронхиальную астму
Астма бронхиальная лекарство
Схема при бронхиальной астме
Ситуационные задачи на тему «Бронхиальная астма»
Устанавливая рекомендуемое программное обеспечение вы соглашаетесь
с лицензионным соглашением Яндекс.Браузера и настольного ПО Яндекса .
Эмоциональное выгорание педагогов. Профилактика и способы преодоления
Как отличить простую усталость от профессионального выгорания?
Можно ли избежать переутомления?
Пациентка 43 лет, поступила в стационар с жалобами на ежедневные приступы удушья, особенно затруднен выдох, общую слабость, недомогание. После приступа отходит небольшое количество вязкой стекловидной мокроты. Больна 3 года, указанные жалобы возникают ежегодно в июне, в июле все симптомы исчезают. Свое заболевание связывает с потерей близкого человека.
У матери и бабушки также отмечались приступы удушья. У больной имеется аллергия на клубнику, пенициллин.
Объективно: состояние средней тяжести. Женщина сидит, опираясь руками о край стула. Кожа чистая, с цианотичным оттенком. Грудная клетка бочкообразная, над- и подключичные области сглажены, межреберные промежутки расширены, отмечается набухание шейных вен, участие вспомогательной мускулатуры, втяжение межреберий. Дыхание громкое, со свистом и шумом, 26 раз в мин. При перкуссии отмечается коробочный звук, нижняя граница легких по среднеподмышечной линии определяется на уровне 9 ребра, экскурсия легких по этой линии составляет 2 см. На фоне ослабленного везикулярного дыхания с удлиненным выдохом выслушиваются сухие свистящие хрипы. ЧДД — 24 в мин. Тоны сердца ритмичные, ясные, 92 в мин., АД 110/70 мм рт.ст. Абдоминальной патологии не выявлено.
(для оценивания ПК 2.1. – Представлять информацию в доступном для пациента виде, объяснять ему суть вмешательств)
1. Установите контакт с пациентом. О каком заболевании идет речь?
(для оценивания ПК 2.2. – Осуществлять лечебно-диагностические вмешательства, взаимодействуя с участниками лечебного процесса)
2. Составьте алгоритм оказания доврачебной помощи и обоснуйте каждый этап.
(для оценивания ПК 2.3. (Сотрудничать со взаимодействующими организациями и службами).
3. Обоснуйте необходимость обращения медицинской сестры в клиническую, биохимическую лабораторию, отделение функциональной диагностики.
(для оценивания ПК 2.4. – Применять медикаментозные средства в соответствии с правилами их использования)
4. Обоснуйте необходимость применения лекарственных препаратов, назначенных врачом.
(для оценивания ПК 2.5. – Соблюдать правила использования аппаратуры, оборудования, изделий медицинского назначения в ходе лечебно-диагностического процесса)
5. Продемонстрируйте технику применения карманного ингалятора.
(для оценивания ПК 2.6. – Вести утвержденную медицинскую документацию)
6. Выпишите рецепт на эуфиллин а ампулах для внутривенного введения.
Вы – медсестра приемного отделения стационара. К Вам бригадой скорой помощи доставлен пациент 39 лет с диагнозом «Бронхиальная астма средней степени тяжести, ухудшение течения». Во время заполнения паспортной части истории болезни состояние пациента ухудшилось: ему стало трудно разговаривать, возникла резкая экспираторная одышка, свистящее дыхание, «посинел». Вы успели выяснить, что сегодня пациент пользовался карманным ингалятором более 10 раз.
Объективно: Состояние пациента тяжелое. Кожные покровы и видимые слизистые цианотичны. В легких дыхание ослаблено, выслушиваются сухие свистящие хрипы и участки «немого легкого», ЧДД 34 в мин. Тоны сердца приглушены, ритмичны, пульс удовлетворительно наполнения и напряжения, 110 в мин., А/Д 100/60 мм.рт.ст. Абдоминальной патологии нет.
(для оценивания ПК 2.2. – Осуществлять лечебно-диагностические вмешательства, взаимодействуя с участниками лечебного процесса)
1.Определите неотложное состояние пациента. Составьте алгоритм оказания неотложной доврачебной помощи и обоснуйте каждый этап.
(для оценивания ПК 2.4. – Применять медикаментозные средства в соответствии с правилами их использования)
2. Окажите содействие прибывшему врачу. Какие лекарственные средства Вы будете вводить по назначению врача?
(для оценивания ПК 2.1. – Представлять информацию в доступном для пациента виде, объяснять ему суть вмешательств, ПК 2.5. – Соблюдать правила использования аппаратуры, оборудования, изделий медицинского назначения в ходе лечебно-диагностического процесса)
3. Установите контакт с пациентом и продемонстрируйте технику выполнения внутривенной инъекции.
(для оценивания ПК 2.6. – Вести утвержденную медицинскую документацию)
4. Выпишите рецепт на дексаметазон в ампулах


