Бронхиальная астма и прививка акдс
| Предыдущая тема :: Следующая тема | |||||||||||||
| Автор | Сообщение | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Kotanya Академик На сайте с 05.01.04 |
| ||||||||||||
| Вернуться к началу | |||||||||||||
| Kotanya Академик На сайте с 05.01.04 |
| ||||||||||||
| Вернуться к началу | |||||||||||||
| Гость |
| ||||||||||||
| Вернуться к началу | |||||||||||||
| Kotanya Академик На сайте с 05.01.04 |
| ||||||||||||
| Вернуться к началу | |||||||||||||
| Глупая мамаша (Гость) Гость |
| ||||||||||||
| Вернуться к началу | |||||||||||||
| Александр молодой папа На сайте с 14.01.05 |
| ||||||||||||
| Вернуться к началу | |||||||||||||
| Kotanya Академик На сайте с 05.01.04 |
| ||||||||||||
| Вернуться к началу | |||||||||||||
| Александр молодой папа На сайте с 14.01.05 |
| ||||||||||||
| Вернуться к началу | |||||||||||||
| |||||||||||||
| | Вы не можете начинать темы Вы не можете отвечать на сообщения Вы не можете редактировать свои сообщения Вы не можете удалять свои сообщения Вы не можете голосовать в опросах |
В настоящее время отмечается рост аллергических заболеваний среди детей и взрослых. У родителей больного ребенка или взрослого человека, страдающего аллергией, могут возникать различные опасения или заблуждения, приводящие к необоснованным отказам от прививок или же выборочной вакцинации с нарушением графика. В результате ребенок или взрослый остается незащищенным от управляемых инфекций. Итак, давайте разберемся когда вакцинация действительно противопоказана, а когда может проводиться и при каких условиях.
В ряде случаев – при наличии тяжелых системных реакций на компоненты вакцины – вакцинация противопоказана. Но, необходимо понимать, мы говорим именно о тяжелых реакциях, когда у человека после введения аллергена любым способом (через рот, при попадании на кожу, инъекционно и др.) развиваются одышка, удушье, потеря сознания, судороги, падение артериального давления, рвота, распространенная крапивница или ангионевротический отек (отек Квинке) и другие тяжелые состояния. Диагноз тяжелой системной реакции (анафилаксии) устанавливается врачом документально. Больной должен быть обязательно проконсультирован врачом аллергологом-иммунологом для уточнения диагноза и получения рекомендаций во избежание повторного контакта с причинно-значимым аллергеном.
Обострение хронического аллергического заболевания (например, атопического дерматита или бронхиальной астмы) после вакцинации не является тяжелой системной реакцией на нее и не может быть противопоказанием для дальнейших прививок.
При наличии тяжелых системных реакций на какие вещества человеку противопоказана вакцинация?
Далее рассмотрим вопросы вакцинации при наличии хронического аллергического заболевания. Обращаем Ваше внимание на то, что речь идет о профилактических прививках, выполняемых ПЛАНОВО. Если имеются показания к экстренной вакцинации, например, против бешенства, столбняка или кори, вопросы ее проведения решаются лечащим врачом при возникновении ситуации, требующей экстренной вакцинации.
Атопический дерматит.
Атопический дерматит представляет собой хроническое заболевание кожи, когда наряду с аллергическим воспалением имеют место наследственные дефекты строения эпидермиса.
У ряда больных атопический дерматит имеет непрерывно рецидивирующее течение, когда сложно достичь полной ремиссии. Сохранение остаточных элементов сыпи не препятствует проведению вакцинации. В таком случае за 3-4 дня до и 5-7 дней после вакцинации назначаются антигистаминные препараты в возрастной дозировке и проводится необходимое местное лечение (в том числе гормональными кремами и мазями),
кроме использования препарата из группы топических ингибиторов кальциневрина – Такролимуса (Протопик)
. Из-за потенциального риска снижения эффективности, вакцинация проводится до начала использования данного препарата, либо через 14 (для инактивированных вакцин) или 28 дней (для живых вакцина) после завершения курса лечения. Для другого препарата этой же группы – Пимекролимуса (Элидел) – подобных ограничений нет. Не рекомендуется только его применение в области инъекции вакцины, в том числе при развитии местной поствакцинальной реакции, также из-за потенциального риска снижения эффективности вакцинации.
Пищевая аллергия.
При наличии пищевой аллергии за неделю до и две недели после вакцинации «виновные» пищевые продукты (молочные продукты, куриное яйцо, рыба и др.) исключаются из рациона. Кроме того, в те же сроки рекомендуется исключить из рациона шоколад, мед, орехи, морепродукты, цитрусовые, клубнику и продукты, содержащие красители и консерванты.
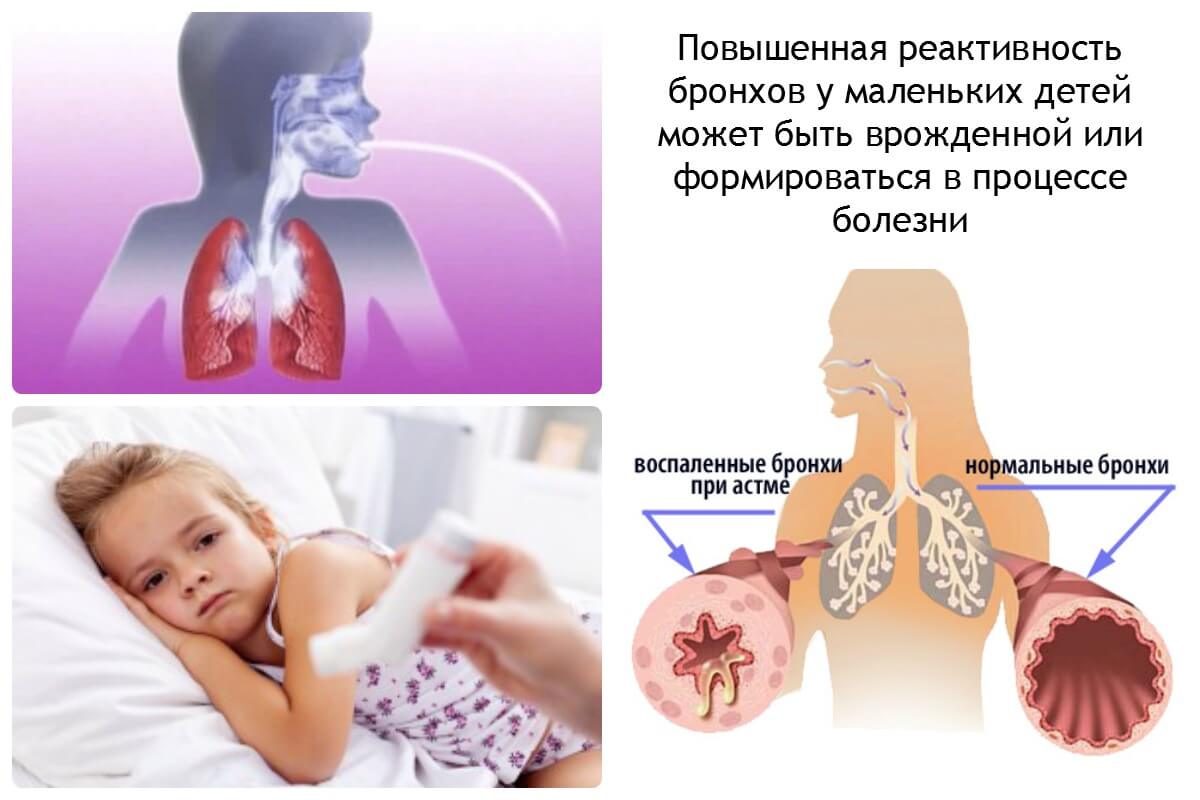
Бронхиальная астма.
Бронхиальная астма – это хроническое воспалительное заболевание органов дыхание, основным механизмом которого является повышенная реактивность бронхов, т.е. их чувствительность для различных факторов внешней среды, как аллергенов (домашней пыли, животных, плесени, пыльцы растений), так и неспецифической природы (табачный дым, острые респираторные вирусные инфекции и др.).
Бронхиальная астма может иметь различную тяжесть течения — от единичных приступов в течение года до ежедневных дневных и ночных приступов, влияющих на физическую активность, сон и в целом значительно снижающих качество жизни.
Вакцинация людей, страдающих бронхиальной астмой, проводится в период ремиссии на протяжении как минимум 1 месяца. При этом ремиссия может достигаться самостоятельно или на фоне проводимой базисной терапии (местными глюкокортикостероидами, препаратами, содержащими комбинацию глюкокортикостероида и длительно действующего бета-2-агониста, антилейкотриеновыми препаратами и др.). В последнем случае мы говорим о контроле бронхиальной астмы. При этом пациент получает прежнюю базисную терапию или, по заключению лечащего врача, она может быть временно увеличена. Как правило, больным бронхиальной астмой также назначают терапию антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после проведения вакцинации в возрастной дозировке.
Аллергический ринит и аллергический конъюнктивит, сезонная аллергия (поллиноз).
Аллергический ринит и конъюнктивит – это аллергическое воспаление слизистой оболочки носа и конъюнктивы глаза соответственно, обусловленное контактом с причинно-значимым аллергеном.
Симптомы аллергического ринита и конъюнктивита могут проявляться в течение всего года или иметь сезонный характер, связанный с ежегодным цветением растений (деревьев, луговых, сорных трав) и распространением в воздухе спор некоторых плесневых грибов.
При наличии круглогодичного ринита и конъюнктивита, вакцинация проводится в период ремиссии, на фоне терапии антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после вакцинации в возрастной дозировке.
Если же ринит и конъюнктивит имеют сезонный характер, плановые профилактические прививки не выполняются в сезон цветения растений, вызывающих аллергию. В центральной полосе России деревья цветут обычно с середины марта до начала июня, луговые травы – с конца мая по начало августа, сорные травы – с середины июня по начало сентября. Споры плесневых грибов рода Cladosporium и Alternaria присутствуют в воздухе с марта по сентябрь с пиком концентрации в воздухе в июле-августе.
Кроме ринита и конъюнктивита, сезонные обострения также характерны для атопического дерматита и бронхиальной астмы. Плановая вакцинация в период цветения в таком случае также не проводится.
При подозрении на наличие сезонной аллергии, рекомендуется посетить врача аллерголога-иммунолога для проведения необходимого обследования с целью уточнения диагноза, лечения и получения рекомендаций по проведению мероприятий, направленных на ограничение контакта с пыльцой растений и спорами плесневых грибов.
Крапивница и ангионевротический отек (отек Квинке).
Крапивница и ангионевротический отек представляют собой большую группу заболеваний, которые могут иметь аллергический генез, вызываться различными физическими факторами (холодом, солнечным светом, давлением и др.) или быть одним из симптомов другого неаллергического заболевания. Кроме того, крапивница и ангиоотек могут иметь острое или хроническое течение. Тактика в отношении вакцинации при наличии крапивницы и ангиоотека существенно зависит от выше перечисленных факторов и определяется лечащим врачом аллергологом-иммунологом.
Вакцинация и аллергологическое обследование.
Кожные пробы с аллергенами обычно проводятся за 7-10 дней до вакцинации или через 30 дней после вакцинации живыми вакцинами, через 2 недели после вакцинации инактивированными вакцинами, через 8-12 недель после вакцинации БЦЖ, через 14 дней после пробы Манту.
Исследование сыворотки крови на специфические IgE к различным аллергенам может выполняться не зависимо от вакцинации и постановки пробы Манту.
Вакцинация и аллерген-специфическая иммунотерапия (АСИТ).
Плановая вакцинация проводится за 15-30 дней до и через 15-30 дней после введения очередной дозы аллергена.
При планировании АСИТ рекомендуем обсудить вопросы вакцинации и постановки пробы Манту с наблюдающим врачом аллергологом-иммунологом.
Специалист:
Бирюкова Марина Викторовна
6
— 16.03.2015 — 13:42
Детям, больным атопическим дерматитом, для превентивной терапии рекомендуются антигистаминные препараты старого (тавегил, супрастин, диазолин, фенкарол, перитол) и нового поколения, не обладающие выраженным седативным действием (зиртек, кларитин, телфаст, эриус, кестин). Лечение антигистаминными препаратами проводится в сочетании с назначением элиминационной диеты. При таком подходе к проведению специфической иммунопрофилактики против дифтерии, столбняка и коклюша чаще всего отмечается гладкое течение поствакцинального периода и не наблюдается обострений атопического дерматита и бронхиальной астмы.
Лишь в единичных случаях у детей, страдающих атопическим дерматитом, привитых АКДС-М и АДС-М, при наличии остаточных проявлений аллергического воспаления кожи, регистрируются легкие или умеренно выраженные обострения атопического дерматита.
У детей с сочетанными проявлениями атопического дерматита и бронхиальной астмы, привитых в период ремиссии болезни на фоне превентивной противоаллергической терапии, в поствакцинальном периоде обычно не отмечается обострения кожной и респираторной аллергии.
В ходе исследования вентиляционной функции легких у больных бронхиальной астмой и дерматореспираторным синдромом после вакцинации АКДС-М и АДС-М не было выявлено признаков увеличения нарушений бронхиальной проходимости.
Проведение вакцинации против дифтерии, столбняка и коклюша у страдающих поллинозами детей, для которых, помимо аллергического ринита, аллергического конъюнктивита, бронхиальной астмы, характерно обострение атопического дерматита при контакте с причинно-значимыми пыльцевыми аллергенами, в период отсутствия цветения причинно-значимых растений, не ведет обычно к возникновению обострений аллергического процесса.
У некоторых детей с аллергическими заболеваниями, привитых АКДС-М и АДС-М, в поствакцинальном периоде отмечаются слабо выраженные, непродолжительные аллергические реакции в виде сыпи; общие легкие или умеренно выраженные непродолжительные реакции, возможно также возникновение инфильтратов мягких тканей на месте введения вакцины.
Образующиеся в результате вакцинации АКДС-М и АДС-М титры защитных антител у детей с аллергической патологией ничем не отличаются от таковых у здоровых детей. Не отмечено также смягчающего влияния вакцинопрофилактики на уровень сенсибилизации к причинно-значимым аллергенам.
В связи с негативным влиянием коклюшного компонента вакцины на состояние нервной системы, детям с отягощенным неврологическим анамнезом, у которых наблюдались ранее признаки неврологического заболевания, вакцинацию целесообразно проводить АДС-М-анатоксином в период ремиссии аллергического процесса при наличии полной компенсации неврологических синдромов и нормального функционирования мозга — по данным электроэнцефалографии. Иммунизацию АКДС-М-вакциной у таких пациентов целесообразно проводить только в случае контакта с больными дифтерией и коклюшем. Вакцинация осуществляется в специализированных отделениях иммунопрофилактики и центрах вакцинопрофилактики после предварительного осмотра ребенка психоневрологом. Сравнительный анализ течения поствакцинального периода показал, что реактогенность бесклеточной коклюшной вакцины во много раз ниже, чем у вакцины с цельноклеточным коклюшным компонентом (K. Stehr et al., 1998). Протективная эффективность вакцинации против дифтерии, столбняка, коклюша вакциной инфанрикс, содержащей дифтерийный, столбнячный анатоксин, бесклеточную коклюшную вакцину, составила 88% (L. Gustaffson et al., 1996).
Вакцинация против полиомиелита и гриппа, паротита, краснухи, гепатита А и В сравнительно редко вызывает аллергические реакции или обострение аллергических заболеваний. При непродолжительной ремиссии атопического дерматита и выявлении подострых или остаточных проявлений атопического дерматита ее целесообразно проводить на фоне лечения антигистаминными препаратами и наружной противовоспалительной терапии. У детей с бронхиальной астмой вакцинация против полиомиелита, гриппа, краснухи, паротита, гепатита А и В может осуществляться на фоне базисной противовоспалительной терапии.
Эффективным методом профилактики кори служит вакцинация, позволяющая в 95% случаев добиться выработки стойкого специфического иммунитета. У детей, страдающих атопическим дерматитом, иммунизацию живой коревой вакциной проводят индивидуально, в период ремиссии аллергического процесса на фоне лечения антигистаминными препаратами, а у больных с дерматореспираторным синдромом — на фоне приема бронхоспазмолитиков и терапии инталом, тогда как у пациентов с бронхиальной астмой, при наличии частых и тяжелых обострений бронхиальной астмы — на фоне ингаляционных глюкокортикостероидов. Осуществляют вакцинацию против кори обычно в теплое время года, когда снижается заболеваемость острыми респираторными инфекциями. Вакцинацию против кори у детей, больных поллинозом, можно проводить только вне сезона цветения причинно-значимых растений. У отдельных пациентов, страдающих аллергическими заболеваниями, после введения живой коревой вакцины в поствакцинальном периоде наблюдаются общие, чаще всего легкие реакции в виде повышения температуры. В единичных случаях в первую неделю после вакцинации у детей с аллергическими заболеваниями, обусловленными поливалентной сенсибилизацией, отмечаются легкие аллергические реакции. У больных с дерматореспираторным синдромом вакцинация против кори обычно не вызывает обострений бронхиальной астмы.