Бронхиальная астма 2014 года

 https://vk.com/club2142745
https://vk.com/club2142745
ГБОУ ВПО ОмГМА Минздрава РФ
Кафедра факультетской терапии с курсом профессиональных болезней
БРОНХИАЛЬНАЯ АСТМА
к.м.н., доцент НИКОЛАЕВ Николай Анатольевич
г. Омск, 2014
ОПРЕДЕЛЕНИЕ
БРОНХИАЛЬНАЯ АСТМА – это хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы.
Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам или ранним утром.
Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкции дыхательных путей в легких, которая часто бывает обратимой либо спонтанно, либо под действием лечения
По данным ВОЗ, в мире БРОНХИАЛЬНОЙ АСТМОЙ страдают более 5% взрослых и 10% детей
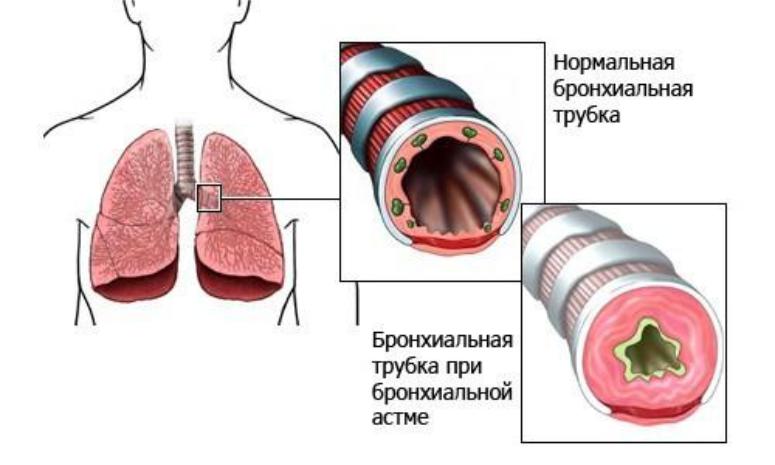
БРОНХИАЛЬНАЯ АСТМА
ВАЖНЕЙШИЕ ФАКТОРЫ РАЗВИТИЯ АСТМЫ
1) ВНУТРЕННИЕ ФАКТОРЫ Генетические: например гены, предрасполагающие к атопии,
гены, предрасполагающие к бронхиальной гиперреактивности; Ожирение; Пол.
2) ВНЕШНИЕ ФАКТОРЫ Аллергены:
аллергены помещений (клещи домашней пыли, шерсть домашних животных, аллергены тараканов, грибы, в том числе плесневые и дрожжевые); внешние аллергены: пыльца, грибы, в том числе плесневые и дрожжевые;
профессиональные сенсибилизаторы Инфекции (главным образом, вирусные) Курение табака (включая пассивное курение)
Загрязнение воздуха внутри и снаружи помещений
ГЕНЕТИЧЕСКИЕ ФАКТОРЫ
Наследственный компонент участвует в патогенезе БА, но весьма сложным образом. В настоящее время показано, что в патогенезе БА участвуют многочисленные гены, причем в различных этнических группах эти гены могут быть разными.
Поиск генов, связанных с развитием БА, сосредоточился на четырех крупных областях:
выработка аллергенспецифических антител класса IgE (атопия);
проявление бронхиальной гиперреактивности;
образование медиаторов воспаления, например цитокинов, хемокинов и факторов роста;
определение соотношения между Th1 и Th2 опосредованными типами иммунного ответа (согласно гигиенической гипотезе развития БА)
ОЖИРЕНИЕ
Бронхиальная астма чаще встречается у людей, страдающих ожирением (индекс массы тела >30 кг/м2), и хуже поддается контролю.
Утучных больных БА в сравнении с больными БА с нормальной массой тела наблюдаются пониженная функция легких и больше сопутствующих заболеваний.
Упациентов с тяжелой БА применение системных ГКС и сидячий образ жизни могут способствовать развитию ожирения, однако в большинстве случаев ожирение предшествует развитию БА.
ПОЛ
Мужской пол является фактором риска БА у детей.
У детей в возрасте младше 14 лет распространенность БА почти в два раза выше у мальчиков, чем у девочек.
По мере взросления половые различия сглаживаются, и у взрослых распространенность БА у женщин превосходит распространенность у мужчин.
Причины таких половых различий не установлены. Однако размеры легких при рождении у мальчиков меньше, чем у девочек, у взрослых наблюдается обратное соотношение.
АЛЛЕРГЕНЫ
У детей в возрасте до 3 лет сенсибилизация к аллергенам клеща домашней пыли, перхоти кошек и собак, а также к грибку рода Aspergillus является независимым фактором риска астматических симптомов.
Однако взаимосвязь между контактом с аллергеном и сенсибилизацией у детей носит непрямой характер. Она зависит от вида аллергена, дозы, длительности контакта, возраста ребенка и, вероятно, генетической предрасположенности.
Показано, что для аллергенов клещей домашней пыли и тараканов, частота сенсибилизации прямо коррелирует с длительностью контакта, а присутствие в доме тараканов является важным фактором аллергической сенсибилизации, особенно в городских домах.
ИНФЕКЦИИ
Респираторно-синцитиальный вирус (РСВ) и вирус парагриппа формируют симптоматическую картину (включая бронхиолит), во многом напоминающую проявления БА.
С другой стороны, имеются сведения о том, что перенесѐнные в детстве корь и иногда даже РСВ инфекция, могут защищать от развития БА.
Паразитарные инфекции не защищают от БА, но инфицирование нематодами может снижать риск заболеваемости БА.
В соответствии с «гигиенической гипотезой» развития БА считается, что контакт с инфекциями в раннем детстве способствует развитию иммунной системы ребенка по «неаллергическому» пути, и снижает риск БА.
ПРОФЕССИОНАЛЬНЫЕ СЕНСИБИЛИЗАТОРЫ
Известно свыше 300 веществ, взаимосвязанных с развитием профессиональной БА, которую определяют как БА, обусловленную контактом с аллергеном на рабочем месте.
К профессиональным сенсибилизаторам относятся вещества с низким молекулярным весом и высокой активностью, например изоцианаты – ирританты, способные вызывать бронхиальную гиперреактивность; соли платины, известные своей аллергенностью, а также сложные биологические вещества растительного и животного происхождения, стимулирующие выработку IgE.
Профессиональные сенсибилизаторы служат причиной примерно каждого десятого случая БА у взрослых трудоспособного возраста.
4 мая отмечается Международный астма-день, который провозглашен Всемирной организацией здравоохранения /ВОЗ/ и проводится ежегодно в первый вторник мая по инициативе проекта «Международная инициатива против астмы».
Астма (от греч. asthma — удушье) ‑ это хроническое воспалительное заболевание органов дыхания, выражающееся в периодически наступающих приступах удушья различной силы и продолжительности. Возникновение приступа обусловлено спазмами мелких бронхов, набуханием их слизистых оболочек, и как следствие ‑ кашель и одышка.
Астма вызывает воспаление дыхательных путей, через которые кислород поступает в легкие, а воспаление становится причиной временного их сужения. Это происходит из‑за того, что дыхательные пути, чрезмерно реагирующие на разные раздражители, в ответ на раздражение сужаются и вырабатывают большое количество слизи, что нарушает нормальный ток воздуха при дыхании.
В России это заболевание называют «бронхиальной астмой», в западных странах известно как просто астма. Таким образом, астма и бронхиальная астма ‑ это одна и та же болезнь. Существует еще понятие «сердечная астма», но оно обозначает не самостоятельное заболевание, а приступы удушья на фоне сердечной недостаточности.
Для астмы характерны следующие симптомы: кашель, свистящее дыхание, нехватка воздуха (затрудненное дыхание) и ощущение сдавленности в области груди.
Бронхиальная астма является одним из самых распространенных аллергических заболеваний, и, кроме того ‑ заболеванием самым тяжелым и трудно поддающимся лечению.
По оценкам Всемирной организации здравоохранения, в настоящее время от астмы страдает 300 млн человек. Астма является самой распространенной хронической болезнью среди детей. По данным ВОЗ, каждое десятилетие число больных возрастает в полтора раза.
В России около 6 млн. человек больн бронхиальной астмой (данные на 2008 год, «Аргументы и факты», 30.01.2008). Т.е. примерно каждый 12‑й житель России страдает бронхиальной астмой, и число это постоянно растет. В поле зрения врачей попадает только один из шести ‑ семи больных, в основном при среднетяжелом и тяжелом течении астмы.
Астма бывает разной степени тяжести и встречается у людей всех возрастов, однако чаще всего она проявляется у детей.
Основополагающие причины астмы полностью не выяснены. Самыми значительными факторами риска развития астмы являются генетическая предрасположенность в сочетании с вдыхаемыми веществами и частичками, которые находятся в окружающей среде и могут провоцировать аллергические реакции или раздражать воздушные пути. Это такие вещества и частички, как аллергены внутри помещений (например, клещи домашней пыли в постельных принадлежностях, коврах и мягкой мебели, загрязнение воздуха, шерсть и перхоть животных); аллергены вне помещений (как цветочная пыльца и плесень); табачный дым, химические раздражающие вещества на рабочих местах, загрязнение воздуха. Другие провоцирующие факторы включают: холодный воздух, крайнее эмоциональное возбуждение, такое как гнев или страх, и физические упражнения. Астму могут спровоцировать и некоторые лекарственные препараты, такие как аспирин и другие нестероидные противовоспалительные лекарства, а также бета‑блокаторы (используемые для лечения гипертонии, болезней сердца и мигрени).
Для астмы характерны периодически повторяющиеся приступы удушья и свистящего дыхания, тяжесть и частота которых варьируются у разных людей. У людей, страдающих астмой, симптомы могут наступать несколько раз в день или в неделю, у некоторых людей приступы случаются во время физической активности или ночью. Коэффициент смертности при астме относительно низкий по сравнению с другими хроническими болезнями.
Ежегодно бронхиальная астма уносит жизни более 180 тыс. человек во всем мире. Наибольшему риску развития этой болезни подвержены дети. И хотя заболевание начинается в очень раннем возрасте, у 50‑80% детей диагноз ставится впервые лишь в 5 лет.
Несмотря на то, что бронхиальная астма известна медицине давно, только во второй половине XX века были сделаны крайне важные открытия, которые позволили ученым вплотную подойти к пониманию сути астмы, процессов, происходящих в организме при этом заболевании, а, следовательно, и методов его лечения.
Во‑первых, была установлена связь приступов астмы с выбросом в кровь человека особых веществ, отвечающих за аллергию (гистамин, лейкотриены), что позволило отнести астму к группе аллергических заболеваний. Во‑вторых, стала очевидна ведущая роль воспаления в развитии болезни. И в‑третьих, доказана генетическая предрасположенность к аллергии, в том числе и к бронхиальной астме.
В 1956 году был создан первый дозирующий аэрозольный ингалятор – медихалер. Это событие явилось революцией в доставке лекарственных препаратов непосредственно в легкие и послужило толчком для дальнейших работ над ингаляционными устройствами, в ходе которых были разработаны сухие порошковые ингаляторы, а позже – аэрозольные ингаляторы, не содержащие газ фреон.
В 1965 году, после того как был открыт кромогликат натрия, ученые создали новый лекарственный препарат интал, основным свойством которого являлось уменьшение реактивности дыхательных путей в ответ на воздействие ингаляционных аллергенов.
Это открытие показало, что контроль над бронхиальной астмой не сводится только к использованию бронхорасширяющих препаратов. Зародилась идея о возможности контроля воспаления, являющегося причиной развития бронхиальной астмы.
В 1969 году вышел первый избирательно работающий бронхорасширитель сальбутамол (вентолин).
Революцией в лечении бронхиальной астмы стало изобретение нового инструмента – бронхоскопа, с помощь которого стало возможным эндоскопически исследовать бронхи больных бронхиальной астмой и увидеть воспалительный процесс. Именно это явилось фундаментом для понимания развития бронхиальной астмы и разработки принципиально нового препарата для лечения астмы – первого ингаляционного глюкокортикостероида беклометазона дипропионата, выпущенного в 1972 году.
В 1991 году был разработан длительно действующий бронхорасширяющий препарат сальметерол, который способствовал улучшению контроля над бронхиальной астмой.
В начале 90‑х годов назрел революционный прорыв в лечении бронхиальной астмы. В 1995 году была опубликована Глобальная инициатива по диагностике и лечению бронхиальной астмы – GINA, которая предоставила врачам во всем мире руководство по ведению больных с бронхиальной астмой, основываясь на степени тяжести заболевания. Главным показателем эффективности терапии бронхиальной астмы является достижение контроля над заболеванием.
Клинические рекомендации по диагностике, лечению и профилактике астмы, выработанные специалистами GINA, адаптируются и распространяются в странах мира через публикации в профессиональных журналах, доклады на симпозиумах, семинарах и конференциях, привлечение средств профессиональной и массовой информации для повышения информированности людей. При этом в документах GINA отмечается, что во многих странах с низким и средним уровнем дохода астма не считается первоочередной проблемой здравоохранения, потому что в этих странах большее значение имеет борьба с другими, более частыми заболеваниями органов дыхания, в частности с туберкулезом и пневмонией.
Лечение бронхиальной астмы ‑ процесс длительный, требующий постоянного врачебного контроля и высокой ответственности больного.
В настоящее время считается доказанным, что адекватное лечение позволяет контролировать клинические проявления заболевания – симптомы нарушения сна, ограничения повседневной активности, нарушение функции легких, потребность в препаратах неотложной помощи.
Лекарства, используемые для лечения астмы, бывают двух видов: симптоматические (или препараты скорой помощи, снимают бронхоспазм) и препараты базисной терапии (глюкокортикоидные гормоны, назначаются для длительной профилактики обостренной астмы ‑ они уменьшают и подавляют аллергическое воспаление в бронхах).
Препараты для поддерживающей терапии принимают ежедневно и длительно, так как благодаря своему противовоспалительному действию обеспечивают контроль над клиническими проявлениями астмы. Препараты для облегчения симптомов принимают по потребности; эти лекарственные средства действуют быстро, устраняя бронхоспазм и купируя его симптомы. При этом растущее использование, особенно ежедневное, препаратов неотложной помощи указывает на ухудшение контроля астмы и потребность в пересмотре терапии.
Специалисты отмечают, что для успешного лечения астмы необходимо развитие сотрудничества между пациентом и медицинским работниками. Цель такого сотрудничества – дать возможность пациенту с астмой приобретать знания, навыки и уверенность в важности личного участия в лечении своего заболевания. Такой подход получил название управляемого самоведения. Образование населения в области бронхиальной астмы также может помочь – оно дает возможность гражданам распознать симптомы заболевания и их осложнения, побуждает обратиться за медицинской помощью и следовать программам лечения.
Лекарства не являются единственным способом борьбы с астмой. Также важно избегать контактов с веществами, провоцирующими астму, — стимуляторами, раздражающими дыхательные пути и приводящими к их воспалению. При медицинской поддержке каждый пациент с астмой должен узнать, каких провоцирующих веществ он должен избегать.
Лечение при бронхиальной астме должно быть строго индивидуальным с учетом варианта течения, фазы болезни, наличия осложнений, сопутствующих заболеваний, переносимости больным лекарственных средств и т.д.
Как отмечают специалисты, в лечении аллергической бронхиальной астмы хорошо зарекомендовала себя специфическая иммунотерапия лечебными аллергенами. В результате обследования выявляется аллерген, который является причиной страданий. Под кожу больного вводят небольшое количество лечебного аллергена, постепенно увеличивая дозу. Со временем чувствительность организма к аллергену снижается, и он реагирует на него не так бурно. Метод позволяет поддерживать у больных длительную ремиссию. Курс лечения занимает от 10‑12 дней до полугода.
Врачи рекомендуют пациентам с бронхиальной астмой избегать того, что провоцирует приступы удушья: вирусных заболеваний, резких запахов красок, духов, предметов бытовой химии, табачного дыма и прогулок в холодную и ветреную погоду. Они считают, что больным астмой полезен спорт ‑ особенно те виды, которые развивают дыхательный аппарат.
Современные методы терапии бронхиальной астмы существенно отличаются от тех, которые применялись пятьдесят лет назад. Астматики перешли от использования неселективных бронхорасширителей, принимаемых внутрь или через громоздкие ингаляционные устройства к новым симптоматическим и профилактическим методам терапии с использованием удобных ингаляторов.
Медики продолжают искать новые методы лечения астмы, они работают над созданием препаратов, устраняющих основную проблему астматиков ‑ избыточное образование слизи, которое приводит к нарушению дыхания.
Во многих коммерческих центрах для лечения бронхиальной астмы применяют гемопунктуру ‑ внутрикожное введение в рефлексогенные зоны активированной крови больного. Утверждается, что после гемопунктуры у больных нормализуется иммунологический статус, что ведет к уменьшению числа приступов и улучшению самочувствия пациентов.
Новый метод лечения астмы используют в университете города Гамильтон (Канада). Под легким наркозом и контролем рентгена в легкие пациента запускают тонкую антенну, излучающую радиоволны того же диапазона, что в микроволновых печах. Она на 10 секунд прогревает мышечные ткани бронхов до 65 градусов Цельсия. Опыты проводили на группе из 112 астматиков, половина которых получала только обычные лекарства, а другая половина ‑ еще и лечение микроволнами. В результате у пациентов экспериментальной группы за год было вдвое меньше приступов болезни, чем у лечившихся только лекарствами.
Как утверждают медики, пока действие всех известных на сегодня препаратов для лечения бронхиальной астмы направлено на снятие приступов удушья, а эффективный метод лечения будет найден тогда, когда установят причину возникновения заболевания. На сегодняшний день она неизвестна. Поэтому самое главное в лечении астмы ‑ это выявить аллерген и исключить контакт с ним, считают врачи.
Методы лечения, появившиеся в ХХI веке, позволяют добиться такого уровня контроля над бронхиальной астмой, которого и не могли представить себе врачи до 1960 года. Да и само понятие контроля над бронхиальной астмой было сформулировано только в 90‑х годах ХХ века. Эти изменения стали возможными в результате прогресса в понимании и разработки новых технологий в лечении, которые могут быть названы революцией в терапии бронхиальной астмы. Но, как и в любой другой области медицины, изменения терапии бронхиальной астмы в реальной клинической практике происходят медленно. Требуется время для того, чтобы новые идеи и подходы к лечению перешли из клинических испытаний в каждодневную практику и создали фундамент для дальнейших исследований.
Материал подготовлен на основе информации РИА Новости и открытых источников
Новые рекомендации по лечению астмы от Глобальной инициативы по бронхиальной астме (Global Initiative on Asthma, GINA) в корне расходятся с годами клинической практики.
«Основная рекомендация, которую мы дали — не использовать препараты быстрого действия, короткодействующие бета-адреномиметики или КДБА — которые в течение 50 лет были первой линией лечения бронхиальной астмы», — сказала Хелен Реддел (Global Initiative on Asthma), MBBS, PhD, из Институт медицинских исследований Вулкока в Сиднее, Австралия, которая является председателем научного комитета GINA.
По соображениям безопасности, согласно карманному руководству GINA 2019 года, монотерапия короткодействующими бета-адреномиметиками больше не рекомендуется для быстрого облегчения симптомов бронхиальной астмы.
В рекомендациях говорится, что «GINA рекомендует всем взрослым и подросткам, страдающим бронхиальной астмой, получать базисную терапию, содержащую ИГКС [ингаляционный глюкокортикостероид], чтобы снизить риск серьезных обострений и достичь контроля симптомов».
При легкой бронхиальной астме GINA рекомендует при необходимости использовать низкие дозы формотерола – длительно действующего бета-адреномиметика – а если формотерол недоступен, то каждый раз применять низкие дозы ингаляционных кортикостероидов вместе с короткодействующим бета-адреномиметиком.
Парадокс для пациентов
«Парадокс, который мы должны объяснить, заключается в том, что короткодействующий бета-адреномиметик может спасти вам жизнь, но также может и убить вас», — сказала Реддел в интервью Medscape Medical News.
До сих пор для профилактики симптомов легкой бронхиальной астмы рекомендовалось ежедневное применение низких доз ингаляционных глюкокортикостероидов вместе с бета-адреномиметиками в случае необходимости (J Asthma Allergy. 2010;3:169-176).
Реддел объяснила, что лишь немногие пациенты с легкой формой бронхиальной астмы ежедневно соблюдают режим лечения.
«Ежедневное применение низкой дозы очень эффективно и сокращает количество госпитализаций на треть, а количество летальных исходов — вдвое», — сказала Реддел, выступая перед полным залом здесь, на Международном конгрессе Европейского респираторного общества (European Respiratory Society) 2019 года. Тем не менее, «степень соблюдения схемы лечения составляет всего около 25-35%, а в Австралии этот показатель намного ниже».
Пациенты предпочитают использовать лекарства при необходимости вместо того, чтобы применять поддерживающую терапию для профилактики, сказала она. «Они думают: «Я контролирую свою болезнь» — но мы знаем, что это увеличивает риск смерти».
«Эти изменения не являются скоропалительными», — заверила она аудиторию, объяснив, что в их основе лежит долгая история предупреждений, как указано в резюме изменений (Eur Respir J. 2019;53:1901046).
Создание новых рекомендаций
Два предыдущих доклада вызвали тревогу, что монотерапия короткодействующими бета-адреномиметиками может принести больше вреда, чем пользы, после эпидемий бронхиальной астмы на фоне применения изопреналина и фенотерола в 1970-х и 1980-х годах.
Исследование 1994 года показало, что риск смерти от бронхиальной астмы резко возрастает, когда пациент использует 1,4 баллончика (каждый из которых содержит 20000 мкг) ингаляционного бета-адреномиметика в месяц (Am J Respir Crit Care Med. 1994;149[3 Pt 1]:604-610).
А исследование 2001 года показало, что использование бронходилататоров через небулайзер или пероральных стероидов статистически значимо чаще приводит к смерти от бронхиальной астмы (Am J Respir Crit Care Med. 2001;163:12-18). Фактически, в крови умерших пациентов концентрация сальбутамола в 2,5 раза превышала концентрацию сальбутамола в крови пациентов из контрольной группы.
В 2014 году GINA начала призывать к предосторожности, заявив, что лечение короткодействующими бета-адреномиметиками должно ограничиваться пациентами с бронхиальной астмой, у которых симптомы отмечаются не чаще двух раз в месяц, и у которых нет факторов риска обострения, но отметили, что необходимы дополнительные данные. Доктор Реддел участвовала в двух последующих исследованиях, в которых изучался этот вопрос.
В 2018 году исследование показало снижение частоты тяжелых обострений на 64% при использовании комбинации глюкокортикостероида будесонида с формотеролом по сравнению с тербуталином, короткодействующим бета-адреномиметиком (N Engl J Med. 2018;378:1865-1876).
Другое исследование 2018 года показало, что использование комбинации будесонида с формотеролом в случае необходимости не уступало поддерживающей терапии будесонидом у пациентов с тяжелыми обострениями (N Engl J Med. 2018;378:1877-1887)
С тех пор еще несколько исследований показали, что использование комбинации ингаляционных глюкокортикостероидов и формотерола при необходимости эффективно облегчает симптомы. «В апреле мы опубликовали рекомендации с данными от 7000 пациентов, — сказала Реддел в интервью Medscape Medical News. — И теперь у нас есть данные почти от 10000 пациентов».
«Эти рекомендации помогут преодолеть некоторое чрезмерное использование препаратов для облегчения симптомов и недостаточное применение средств для профилактики приступов».
Недавнее исследование из Новой Зеландии, которое показало, что использование комбинации будесонида с формотеролом при необходимости лучше, чем поддерживающая терапия низкими дозами будесонида плюс применение ингалятора для облегчения симптомов в случае необходимости (Lancet. 2019;394:919-928), предоставляет нам данные, подтверждающие новые рекомендации.
Это исследование будет представлено на конгрессе одним из исследователей, Кристиной Багготт (Christina Baggott), MBChB, из Новозеландского Института медицинских исследований в Веллингтоне.
«Эти рекомендации помогут преодолеть некоторое чрезмерное использование препаратов для облегчения симптомов и недостаточное применение средств для профилактики приступов», — сказала она.
«Мы уже ознакомились с результатами исследований SYGMA1 [NCT02149199] и SYGMA2 [NCT02224157]», — сказала она в интервью Medscape Medical News. Тем не менее, «мы были удивлены, что мы получили статистически значимые результаты — просто значимые — демонстрирующие превосходство» комбинации будесонида с формотеролом при необходимости.
Клиницисты должны сесть и обсудить со своими пациентами оптимальную схему лечения, пояснила она. «Каковы ваши приоритеты? Что вы предпочитаете?» Вы любите принимать лекарства каждый день, или в основном действуете, когда у вас появляются симптомы?
Предложены дополнительные меры предосторожности
«Использование длительно действующего бета-адреномиметика без ИГКС при бронхиальной астме несомненно опасно», — сказал Себастьян Джонстон (Sebastian Johnston), MBBS, PhD, из Королевского колледжа Лондона, который представил данные о препаратах.
И данные «указывают, что чрезмерное использование короткодействующего бета-адреномиметика без ИГКС также явно небезопасно. Я подозреваю, что это убивает людей с бронхиальной астмой», добавил он.
Но Джонстон сказал, что, по его мнению, меры предосторожности GINA должны пойти еще дальше, чтобы у пациентов не было возможности самостоятельно принимать короткодействующий бета-адреномиметик.
«По соображениям безопасности бета-адреномиметики должны быть запрещены и заменены комбинированной терапией бета-адреномиметиком-ИГКС в одном ингаляторе, чтобы пациенты не могли принимать бета-адреномиметик без одновременного получения стероида», — сказал он.
Однако он признал, что эта идея может вызвать разногласия.
Реддел сообщает о финансовых отношениях с компаниями AstraZeneca, GlaxoSmithKline, Novartis, Teva, Mundipharma и Boehringer Ingelheim. Джонстон сообщает об отсутствии значимых финансовых отношений. Багготт сообщает о получении платы за обучение от компанийAstraZeneca и Boehringer.
Международный конгресс Европейского респираторного общества (ERS) 2019 года. Представлено 30 сентября 2019 года.

