Аутоиммунная гемолитическая анемия с тепловыми гемолизинами
Под термином «гемолитическая анемия» подразумевается группа наследственных или приобретенных заболеваний, которым свойственно повышенное внутрисосудистое или внутриклеточное разрушение эритроцитов. Гемолитическая анемия может быть иммунной, идиопатической и аутоиммунной. Но чаще всего встречаются именно аутоиммунные гемолитические анемии (АГА) – 1 случай на 75 тысяч населения.
Все аутоиммунные гемолитические анемии включают заболевания, характеризующиеся образованием антител к собственным антигенам эритроцитов.
Причины аутоиммунных гемолитических анемий
Как и любое аутоиммунное заболевание, аутоиммунная анемия является результатом сбоя работы иммунной системы. Причиной такого сбоя может послужить мутация генов и повреждение цепочки ДНК под влиянием различных вредоносных факторов.
Как известно, ДНК – это молекула, которая обеспечивает хранение и передачу информации, а потому анемия может передаваться по наследству. Именно поэтому профилактика и успешное лечение аутоиммунной гемолитической анемии, прежде всего, заключаются в оптимизации работы иммунной системы.
Классификация аутоиммунных гемолитических анемий
В зависимости от причины развития аутоиммунная гемолитическая анемия может быть симптоматической и идиопатической. В первом случае она развивается как осложнение какого-либо иного заболевания. Во втором случае явной причины развития заболевания нет.
В зависимости от антител, атакующих эритроциты, данная болезнь классифицирует на 4 подвида. Итак, бывает аутоиммунная гемолитическая анемия:
- С неполными тепловыми агглютининами: когда эритроциты атакуют иммуноглобулины A и G – молекулы белкового происхождения. Заболевание, как правило, развивается быстро и остро. Основные симптомы: повышение температуры, общая слабость, одышка, боль в пояснице. Разрушение крови происходит в основном в селезенке;
- С тепловыми гемолизинами: разрушение эритроцитов происходит под действием гемолизинов (клеток, повреждающих клетки крови) в кровеносных сосудах. На фоне этого вида болезни повышается свертываемость крови, в результате чего у пациента образуются микротромбы, часто развивается острая почечная недостаточность;
- С полными холодовыми антителами: плохая переносимость холода – главный признак этой формы заболевания. Также больные жалуются на быструю утомляемость, слабость, одышку. Летом болезнь может вообще не давать о себе знать, но обостряется в холодное время года. Наиболее часто страдают люди преклонного возраста;
- С двухфазными антителами-гемолизинами – очень редкий вид анемии, для которого характерно закрепление двухфазного гемолизина на поверхности эритроцита. Данный процесс возможен только при холоде, поэтому гемолизу всегда предшествует переохлаждение.
Хроническая форма аутоиммунной гемолитической анемии обычно протекает практически бессимптомно, периодически обостряясь. На фоне ремиссии при пальпации определяется увеличение селезенки и печени, иногда возникает желтуха.
Развернутый анализ крови у больных АГА показывает увеличение СОЭ, нормальный уровень тромбоцитов, повышенный или нормальный гемоглобин. При обострении хронической анемии или при болезни в острой форме количество лейкоцитов увеличивается (в стадии ремиссии этот показатель находится в норме).
Диагностировать аутоиммунную гемолитическую анемию довольно сложно, для этого проводят ряд специфических диагностических исследований.
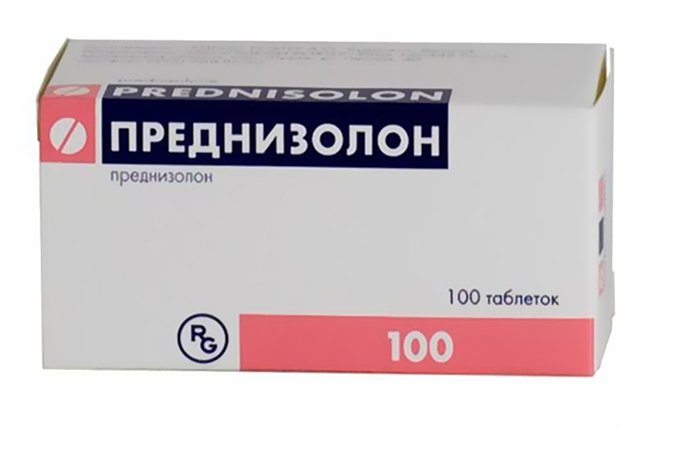
Лечение аутоиммунной гемолитической анемии
Лечение аутоиммунной гемолитической анемии проводят глюкокортикостероидными препаратами, чаще всего это преднизолон. Его назначают в суточной дозе 40-60 мг в течение трех недель. Если этот курс не приводит к ремиссии, дозировку медикамента увеличивают в два раза. К признакам ремиссии относят увеличение содержания в крови ретикулоцитов, после чего либо повышается и уровень гематокрита, либо хотя бы намечается тенденция к положительной динамике. Резистентность к такой схеме лечения считается плохим прогностическим признаком.
Поскольку прямой антиглобулиновый тест длительный период может оставаться положительным, даже несмотря на явные признаки улучшения состояния, больным рекомендуется проводить непрямой антиглобулиновый тест– он чутко реагирует на эффективность терапии.
В стадии ремиссии заболевания, а так же с целью предупреждения рецидивов суточную дозу кортикостероидов постепенно снижают на 2,5-5 мг в сутки и до полной отмены.
При отсутствии желаемого эффекта от терапии препаратами этой группы, а также при повышенной устойчивости к гормональным средствам пациентам, течение болезни у которых практически не поддается медикаментозной коррекции и сопровождается частыми рецидивами, рекомендуют спленэктомию – хирургическую операцию по удалению селезёнки. Такая радикальная мера позволяет значительно улучшить качество их жизни.
В случаях отсутствия результата от применения кортикостероидов больным также могут назначить иммуносупрессирующие медикаменты, к примеру, 6-меркантопурин (из расчета 2 мг на 1 кг веса в сутки) или азатиоприн (1,5-3,0 мг на кг/сутки).
При тяжелых гемолитических кризах, угрожающих жизни человека, показана инфузионная терапия: гемодез, индивидуально подобранная эритроцитарная масса. В некоторых случаях переливают плазму крови, замороженные или отмытые эритроциты. Иногда при аутоиммунной гемолитической анемии прибегают к методу плазмафереза и гемодиализу.
Стоит отметить, что кортикостероидные препараты проявляют малую терапевтическую эффективность при лечении гемолитических анемий, вызванных холодовыми антителами. По этой причине основу профилактики этой формы заболевания составляет предупреждение переохлаждения организма. При тяжелом течении болезни назначают иммуносупрессирующие лекарства (хлорбутин, циклофосфан и др.).
Лечение аутоиммунной гемолитической анемии в хронической стадии проводят преднизолоном в суточной дозировке 20-25 мг. По мере улучшения показателей крови дозу постепенно снижают до поддерживающей, которая составляет 5-10 мг/сутки.
Несмотря на довольно высокий уровень развития современной медицины, лечение всех видов гемолитических анемий – сложный процесс, а диагноз, к сожалению, часто неблагоприятный.
Аутоиммунная гемолитическая анемия с тепловыми антителами — причины, клиникаГенуинная аутоиммунная гемолитическая анемия с тепловыми антителами, выделяемая по специальной характеристике аутоантител, клинически отличается от формы с холодовыми антителами, тем не менее она весьма похожа на хроническую гемолитическую анемию микросфероцитного типа. Этот факт был отмечен Widal и Abramie уже в начале их наблюдений и назван ими приобретенная хроническая гемолитическая желтуха. Показатель частоты заболевания одинаков для женщин и для мужчин, хотя по отдельным статистикам оно преобладает среди женщин (55—60%), в частности после менопаузы. С клинической точки зрения аутоиммунная гемолитическая анемия с тепловыми антителами представляется как гемолитическая анемия, иногда с резким острым началом, с признаками тяжелой анемии, желтухой и даже гемоглобинурией. В иных случаях болезнь развивается медленно, почти незаметно, в связи с чем — так же медленно — появляются признаки желтухи и анемии, характерные хронической гемолитической анемии и микросфероцитозу: на фоне хронического течения наблюдаются острые приступы гемолиза, которым способствуют инфекции, физическое усилие, утомление, травма, эмоциональный стресс и определенное физиологическое состояние, в том числе менструация и беременность у женщин. В период острой деглобулинизации за несколько дней гемоглобин достигает 4—5 г, при этом развивается желтуха, за счет роста показателя прямого билирубина, моча и испражнения окрашиваются в связи с выделением большого количества уробилина и стеркобилина. В межприступные хронические периоды анемия умеренная, легкая или даже не отмечается, в этих случаях преобладающим признаком болезни — желтуха и резко окрашенные моча и испражнения. У отдельных больных наблюдается развитие тромбофлебита — как и при микросфероцитозе —, желчнокаменная болезнь отмечается реже, причем в принципе без клинических признаков желчнопузырной колики. Сплено- и гепатомегалия развиваются спустя определенный период, по меньшей мере у половины больных. Резко выраженная и быстро развивающаяся спленомегалия признак злокачественного лимфопролиферативного заболевания, в отдельных случаях ЛС или PC с исходным поражением селезенки. В порядке микротромботического осложнения наблюдаются венечная боль, ЭКГ сдвиги и даже некоторые расстройства головного мозга с изменениями ЭЭГ. Следует отметить, что, вообще, а в частности у детей, начало острое, с признаками внутрисосудиетого гемолиза, повышением температуры, шоковым состоянием, которое может перейти в кому. Развивается гемоглобинурия, причем если она продолжается несколько дней — прогноз зловещий, хотя в отдельных случаях ремиссия наступает даже спустя 14 дней (Dacie). Известны формы с острыми, повторяющимися ряд лет приступами и чередующимися периодами полного здоровья. Во время острых приступов чрезмерная бледность сопровождается акроцианозом, видимо за счет тромбоза капилляров в результате агглютинации эритроцитов, подобно формам с холодовой агглютинацией. В единичных случаях акроцианоз ведет к гангрене пальцев. Длительность и течение гемолитической анемии с тепловыми антителами предусмотреть не представляется возможным. Во многих случаях заболевания выздоровление наступает самопроизвольно после острого приступа, в других же приступы повторяются независимо от наличия или отсутствия видимых на то причин. Формы хронического течения продолжаются долгое время, причем развиваются они независимо от того было ли резкое или медленное начало. Гематологическая картина аутоиммунной гемолитической анемии с тепловыми антителами выявляет изменения гемолитической анемии регенеративного характера с признаками восстановления в периферических эритроцитах и крупным ретикулоцитозом, достигающем 50— 70% в острые периоды. Красные кровяные тельца уменьшаются до 1—2 млн., причем в отдельных случаях приобретают аспект макросфероцитов.
На мазке они размещаются в виде валиков, в связи с самопроизвольной агглютинацией; агглютинация наблюдается и в свежих препаратах в капиллярной посуде или на стекле — в отобранной на антикоагулянт крови. Агглютинация не подвергается воздействию инкубации при 37° — как наблюдается в гемолитической анемии с Холодовыми антителами —, также дефибринизации. Путем микрокапилляроскопии можно четко проследить процесс агглютинации в конечностях. Осмотическая глобулярная устойчивость в норме, равно как и аутогемолиз. Однако в периоды обострения болезни, одновременно с ростом ретикулоцитов повышается и клеточная хрупкость. Тест осмотического расплавления отражает пониженную устойчивость со свежими красными кровяными тельцами, однако он убедительнее спустя сутки. Положительный результат спустя сутки дает и реакция аутогемолиза, однако под воздействием глюкозы этот процесс не исправляется, а наоборот обостряется. Подобно микросфероцитозу корригируется АТФ и инозином. По мнению отдельных авторов пробы на механическую устойчивость более чувствительны при аутоиммунной гемолитической анемии, чем при микросфероцитозе, при том число положительных результатов много больше, чем при использовании метода осмотической устойчивости. После маркирования Cr51 продолжительность жизни красных кровяных клеток стойко занижена, что составляет основной признак хронического расплавления крови. Понижение носит предельный характер в течение острого периода, достигая 5—10 дней, а при Т 1/2 — менее 5 дней, когда показатель гематокрита понижается до менее 10% и гемоглобина — до 3—4 г. Полезное показание к проведению спленэктомии дает сцинтиграмма, выявляющая наличие процесса секвестрации в селезенке. В результате чрезмерного запроса, предъявляемого организмом к процессу эритропоэза, как на острых, так и на хронических фазах болезни наблюдается, наряду с периферическими эритробластами появление сидероцитов в размере от 2 до 30%. В принципе лейкоциты и тромбоциты укладываются в физиологические пределы, при этом их аспект нормальный. На острых фазах, равно как и при иных гемолитических явлениях лейкоцитоз повышается до показателя лейкемии. В отдельных случаях с комплексными иммунологическими нарушениями развивается тяжелая лейкопения, или, чаще, тромбоцитопения, составляющие синдром Эванса, который рассматривается как аутоиммунный процесс с антителами на эритроциты и тромбоциты. Лейкопения появляется в результате развития аутоантител, но может возникнуть и как следствие вторичного эффекта агглютинации лейкоцитов, сопровождающего процесс агглютинации эритроцитов. В костном мозге наблюдаются признаки повышенного восстановления эритробластов, тем не менее в длительных формах или на острых фазах существует возможность мегало- или макробластического отклонения. В отдельных случаях нами были определены характерные мегалобластические реакции ошибочно диагностированные как мегалобластическая анемия Бирмера. Наряду с гиперпластическим эритроидным костным мозгом, составлющих отличительную черту большинства заболеваний, отмечаются также случаи, в которых эритробластопения носит харакрет апластической или гипопластической анемии, развивающейся на периодах острого расплавления крови. Это «апластические приступы» (Dacie), наблюдаемые и при других гемолитических анемиях, о которых говорят многие авторы (Gasser, Eiseman и Dameshek, Lee). Механизм еще не выяснен тем более что появляются микросфероцитозы. Не исключается возможность антиэритробластического влияния антиэритроцитных аутоантител, подобно тому как доказано в эксперименте иммуными антиэритроцитными гетероспецифичными сыворотками. К тому же установлено, что эритробласть костного мозга страдающих АИГА «обвернуты» неполными антителами, которые смываются как и с красных кровяных клеток. Независимо от патогенетического объяснения в периоды апластического приступа количество регикулоцитов уменьшается, вплоть до полного их исчезновения, что рассматривается как серьезный признак восстановительной неполноценности при анемии. Это состояние может продолжаться долгое время, в связи с чем показано применение энергичных терапевтических мероприятий, в отдельных случаях удаление селезенки. Впрочем высказано мнение, по которому эритробластопения при гемолитической анемии эффект гиперспленизма, поскольку непосредственно угнетается эритропоэз, хотя имются и данные, опровергающие такую гипотезу.
Вторичные аутоиммунные гемолитические анемии с тепловыми антителамиВторичные формы аутоиммунной гемолитической анемии с тепловыми антителами характеризуются полиморфной клинической и биологической картинами в связи с взаимодействием с признаками и симптомами первичного заболевания, обусловливающегося патогенез аутоиммуного гемолиза: лимфопролиферативная, колагенная болезни, в частности РКВ, синдром Sjogren, дерматомиозит, РСЕ, РАNV, аутоиммуная тромбоцитопения (синдром Ewans). Реже наблюдаются в иных болезнях с аутоиммунными последствиями, в том числе аутоиммунный тиреоз, агрессивный хронический гепатит, множественный склероз, хронический гломерулонефрит, отдельные хронические грануломатозные инфекции или дисглобулинемии, с парапротеинемией и преобразующимся в амилоидоз течением. При хронической лимфоцитной лейкемии и ЛС развитие АИГА наблюдается довольно часто — 10—20% случаев (Dameshek). Обычно, в таких условиях, гемолитическая болезнь приобретает аспект хронического гемолиза колеблющейся интенсивности с активными приступами лимфопролиферации, притом полностью исчезает в межриступные периоды и дает резкий рецивид — иногда как признак острого заболевания — при возвратном течении. В отдельных случаях о начале лимфопролиферации и возвратном течении этого процесса дает знать гемолитическое явление, которое, в то же время управляет им. Долгое время гемолитическая болезнь носит генуинный характер, при этом в костном мозге отмечается наличие небольших лимфоидных инфильтратов, рассматриваемых как признак реактивной лимфоидной аутоиммунной пролиферации (Duhamel). Позже развиваются гематологическая и гистопатологическая клинические картины злокачественной лимфоидной пролиферации в виде ХЛЛ или ЛС. В нескольких, находящихся под нашим наблюдением случаев начало ЛС было отмечено признаками острого расплавления крови с деглобулинизацией до 1 млн. Примерно одинаковые но более редкие случаи были выявлены нами и при проявлении недифференцированной или лимфобластической острой лейкемии, равно как и при обретающей аспект костномозговой аплазии PC, но с наличием признаков гемолиза, в которых, в дальнейшем, был обнаружен сакроматозныи процесс с костномозговой и периферической инвазиями. При многих заболеваниях, за счет иммунодефицита, отмечена сопутствующая аутоиммунная гемолитическая анемия в качестве вторичного синдрома. Так, она развивается при агаммаглобулинемии типа Bruton или швейцарского типа, также при отдельных, менее характерных формах дисгаммаглобулинемии (Берчану). По статистике Пировского в развивающейся у взрослого приобретенной агаммаглобулинемии наблюдается ассоциирование аутоиммунной гемолитической анемии с иными аутоиммуными заболеваниями, такими как болезнь Хашимото, ДКВ и пр. Со временем, в среднем спустя 36 месяцев, появляются признаки злокачественной лимфопролиферации, скрытого течения или быть может как последствие злокачественно преобразованной реактивной лимфопролиферации (Берчану, Шварц). — Также рекомендуем «Аутоиммунная гемолитическая анемия с холодовыми антителами — причины, клиника» Оглавление темы «Гемолитические анемии»:
|