Аутоиммунная гемолитическая анемия клиника
Под названием
«гемолитическая анемия» объединена
группа заболеваний крови, характеризующихся
сокращением жизненного цикла красных
кровяных клеток — эритроцитов. Многие
годы в медицинской среде обсуждался
вопрос правомочности использования
термина «анемия» по отношению к подобным
заболеваниям: ведь уровень гемоглобина
у таких больных нормальный. Тем не менее,
в классификаторах заболеваний на
сегодняшний день используется именно
это название.
Виды и причины
гемолитических анемий
Существуют
наследственные и приобретенные
гемолитические анемии.
В первую группу
входят анемии, вызванные генетически
детерминированными отклонениями:
1. структурными
нарушениями эритроцитарных мембран
(мембранопатии),
2. снижением активности
важных для жизнеспособности эритроцитов
ферментов (ферментопатии),
3. нарушениями
структуры гемоглобина (гемоглобинопатии).
Наиболее
распространенные наследственные
гемолитические анемии — это
серповидно-клеточная, связанная с
синтезом «неправильного» гемоглобина,
придающего эритроциту серповидную
форму, и талассемия, проявляющаяся в
замедлении развития гемоглобина.
Приобретенные
анемии связаны с выработкой антител
против собственных эритроцитов
(аутоиммунная гемолитическая анемия)
или воздействием провоцирующих факторов
таких, как токсические вещества, паразиты,
разрушающие эритроциты и механические
повреждения эритроцитов.
Аутоиммунная
гемолитическая анемия является наиболее
часто встречающимся заболеванием среди
приобретенных гемолитических анемий.
Развитие заболевания связано с появлением
в организме больного антител к собственным
эритроцитам, которые агглютинируются
и подвергаются распаду в клетках
ретикулогистиоцитарной системы.
Различают
симптоматические и идиопатические
аутоиммунные гемолитические анемии.
Симптоматические аутоиммунные анемии
возникают на фоне различных заболеваний,
сопровождающихся нарушениями в
иммунокомпетентной системе. Наиболее
часто они встречаются при хроническом
лимфолейкозе, лимфогранулематозе,
остром лейкозе, системной красной
волчанке, ревматоидном артрите,
хронических гепатитах и циррозах печени.
В тех случаях, когда появление аутоантител
не удается связать с каким-либо
патологическим процессом, говорят об
идиопатической аутоиммунной гемолитической
анемии, которая составляет около 50 %
всех аутоиммунных анемий. Образование
аутоантител происходит в результате
нарушения в системе иммунокомпетентных
клеток, которые воспринимают эритроцитарный
антиген как чужеродный и начинают
вырабатывать к нему антитела. После
фиксации аутоантител на эритроцитах
последние захватываются клетками
ретикулогистиоцитарной системы, где
подвергаются агглютинации и распаду.
Гемолиз эритроциов происходит главным
образом в селезенке, печени, костном
мозге. Аутоантитела к эритроцитам
принадлежат к различным типам. По
серологическому принципу аутоиммунные
гемолитические анемии делятся на
несколько форм:
анемии с неполными
тепловыми агглютининамианемии с тепловыми
гемолизинамианемии с полными
холодовыми агглютининамианемии с двухфазными
гемолизинамианемии с агглютининами
против нормобластов костного мозга
Каждая из этих форм
имеет некоторые особенности в клинической
картине, течении и серологической
диагностике. Наиболее часто встречаются
анемии с неполными тепловыми агглютининами,
составляющие 70 — 80 % всех аутоиммунных
гемолитических анемий.
Клиническая картина
По клиническому
течению выделяют острую и хроническую
аутоиммунную гемолитическую анемию.
При острых формах у больных внезапно
появляется резкая слабость, сердцебиение,
одышка, лихорадка, желтуха. При хронических
формах заболевание развивается исподволь.
Общее состояние больных изменяется
мало. Одышка и сердцебиение могут
отсутствовать, несмотря на выраженную
анемизацию, что связано с постепенной
адаптацией больных к гипоксии. Объективно
выявляется увеличение селезенки, реже
— печени. При аутоиммунной анемии,
связанной с холодовыми агглютининами
(холодовая агглютининовая болезнь),
отмечается плохая переносимость холода
и развитие на холоду таких симптомов,
как крапивница, синдром Рейно,
гемоглобинурия. Течение заболевания
характеризуется наклонностью к
обострениям (гемолитическим кризам)
под влиянием инфекций чаще вирусных
или при воздействии холода. Отмечается
нормохромная или умеренно гиперхромная
анемия различной степени, ретикулоцитоз,
нормоцитоз. Для аутоиммунной гемолитической
анемии с холодовыми агглютининами
характерна агглютинация эритроцитов,
наблюдающаяся сразу после взятия крови
и в мазке. При подогревании агглютинация
исчезает. Осмотическая резистентность
эритроцитов в большинстве случаев
снижена. Количество лейкоцитов при
идиопатических формах подвержено
колебаниям в случае острого гемолитического
криза встречается лейкоцитоз со сдвигом
влево до миелоцитов. При хронических
формах количество лейкоцитов, близко
к норме. Число тромбоцитов не изменено.
СОЭ сильно увеличена. В костном мозге
наблюдается резко выраженная гиперплазия
эритроидного ростка. Среди лабораторных
признаков повышенного гемолиэа отмечается
увеличение содержания непрямого
билирубина, повышенная экскреция
стеркобилина с калом.
Диагноз
Аутоиммунной
гемолитической анемии ставится на
основании признаков повышенного
гемолиза, с одной стороны, и выявления
фиксированных на поверхности эритроцита
антител — с другой. Основным методом
выявления на эритроцитах аутоантител
является проба Кумбса, основанная на
преципитации антиглобулиновой сыворотки
эритроцитов с фиксированными на них
антителами. Различают прямую и непрямую
пробы Кумбса. Прямая проба выпадает
положительной в большинстве случаев
аутоиммунной гемолитической анемии.
Отрицательный результат прямой пробы
означает отсутствие антител на поверхности
эритроцита и не исключает наличия
свободных циркулирующих антител в
плазме. Для выявления свободных антител
применяют непрямую пробу Кумбса.
Лечение
Средством выбора
при лечении аутоиммунной гемолитической
анемии являются глюкокортикоидные
гормоны, которые практически всегда
прекращают или уменьшают гемолиз.
Необходимым условием гормональной
терапии является достаточная дозировка
и длительность. В острой фазе назначают
преднизолон в больших дозах — 60 — 80 мг/сут
(из расчета 1 мг/кг массы) или эквивалентные
дозы других глюкокортикоидов. После
наступления ремиссии доза преднизолона
постепенно уменьшается. Поддерживающая
доза составляет 5 — 10 мг/сут. Лечение
проводится на протяжении 2 — 3 месяцав,
до исчезновения всех признаков гемолиза
и негативации пробы Кумбса. У некоторых
больных эффект оказывают иммунодепрессанты
(6-меркаптопурин, азатиоприн, хлорамбуцил),
а также противомалярийные препараты
(делагил, резохин). Особенно выраженный
эффект иммунодепрессанты оказывают
при аутоиммунной гемолитической анемии,
связанной с холодовыми агглютининами.
Доза 6-меркаптопурина и азатиоприна
составляет 100 — 150 мг/сут, хлорамбуцил
назначают в дозе 10 — 15 мг. При рецидивирующих
формах заболевания и отсутствии эффекта
от применения глюкокортикоидов и
иммунодепрессантов показана спленэктомия.
Гемотрансфузии у больных аутоиммунной
гемолитической анемией следует проводить
только по жизненным показаниям (резкое
падение гемоглобина, сопорозное
состояние). Рекомендуется специально
подбирать доноров, чьи эритроциты дают
отрицательную пробу Кумбса.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
 Аутоиммунная гемолитическая анемия (autoimmune-hemolytic-anemia, AIHA) – редкое заболевание крови, характеризующееся нарушением иммунной системы и разрушением эритроцитов. Механизм заболевания выражается в выработке аутоантител, которые воспринимают собственные эритроциты как чуждые, и атакуют их.
Аутоиммунная гемолитическая анемия (autoimmune-hemolytic-anemia, AIHA) – редкое заболевание крови, характеризующееся нарушением иммунной системы и разрушением эритроцитов. Механизм заболевания выражается в выработке аутоантител, которые воспринимают собственные эритроциты как чуждые, и атакуют их.
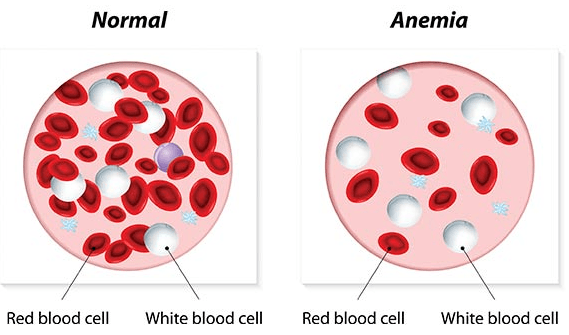
В здоровом организме эритроциты, или красные кровяные тела, живут от 100 до 120 дней, в то время как в случае заболевания AIHA их жизненный цикл может ограничиваться всего несколькими днями.
Эритроциты в организме отвечают за доставку кислорода к жизненно важным органам. Когда костный мозг не вырабатывает достаточное количество красных кровяных клеток или же они быстро погибают, наступает кислородное голодание клеток, что отрицательно сказывается на общем состоянии больного.
Лечение в Израиле
Выбор протокола лечения зависит о множества факторов, в том числе типа, стадии и характера протекания заболевания, возраста пациента, реакции организма на лекарственные препараты и т.п. Если заболевание носит легкий характер, то довольно часто можно обойтись без медицинского вмешательства (70-80% случаев). Тем не менее, некоторым пациентам требуется медикаментозное или хирургическое лечение, а также переливание крови.
Обозначим наиболее распространенные методы лечения аутоиммунной гемолитической анемии:
Медикаментозное лечение
Врач может назначить кортикостероиды или иммунодепрессанты, которые предотвращают атаку иммунной системы на собственный костный мозг, подавляющей рост эритроцитов. Этот тип лечения в большей степени подходит пациентам с первичной AIHA. Медикаментозное лечение может улучшить состояние больного, но если этого не происходит, то приходится менять протокол лечения и назначать другие иммунодепрессанты.
Лечение первопричины заболевания
Речь идет о так называемой вторичной AIHA, когда болезненные явления вызваны другим заболеванием (например, красной волчанкой) или приемом лекарственных препаратов. В таком случае следует устранить первопричину – заняться лечением болезни, вызывающей анемию или прекратить прием препаратов, разрушающих красные кровяные клетки, и заменить их другими.
В некоторых случаях, особенно когда заболевание спровоцировано вирусами, специфическое лечение не требуется и болезнь со временем проходит сама. В этом случае рекомендуется сбалансированная диета, отдых и обильное питье.
Переливание крови
Применяется на запущенных стадиях болезни с целью улучшения состояния пациента. Имеет кратковременный эффект.
Хирургия
В некоторых случаях показано удаление селезенки (спленэктомия), чтобы исключить источник разрушения эритроцитов.
Лечение холодовой AIHA
При лечении холодовой аутоиммунной гемолитической анемии иногда используются иммунодепрессанты. Кроме того, следует избегать холода для улучшения общего состояния больного.
Профилактика
Несмотря на то, что некоторые типы заболевания предотвратить невозможно, контроль над состоянием пациента с вирусным заболеванием или принимающего определенные препараты позволяет избежать развития осложения в виде AIHA. Главное – не допустить развития тяжелой формы анемии, которая может усугубить многие уже имеющиеся проблемы, такие как болезни сердца и легких.
В Израиле накоплен большой опыт лечения разных видов гемолитической анемии. Современные протоколы лечения позволяют значительно улучшить общее состояние пациента и повысить качество его жизни на продолжительное время. Своевременное обращение к врачу при первых признаках, которые могут указывать на AIHA, позволяет рассчитывать на благоприятный прогноз.
Признаки
Симптомы могут различаться в зависимости от типа заболевания. Назовем общие симптомы:
- Бледная или пожелтевшая кожа
- Усталость
- Головокружение
- Учащенное сердцебиение, аритмия, в некторых случаях сердечная недостаточность
- Озноб
- Сбивчивое дыхание
- Боли в груди
- Ощущение заполненности живота, связанное с увеличением селезенки
Холодовая аутоиммунная гемолитическая анемия, помимо общих, свойственных другим типам анемии, характеризуется специфическими симптомами. В их числе:
- Холодные конечности
- Боль в груди
- Рвота или диарея
- Боли и посинение в конечностях
- Моча темно-коричневого цвета
У некоторых пациентов симптомы могут не проявляться, особенно когда разрушение эритроцитов происходит постепенно. В других случаях, когда разрушение происходит быстрее, заболевание развивается с общими симптомами.
По характеру происхождения аутоиммунная гемолитическая анемия подразделяется на первичную (когда не выявлена другая первопричина заболевания) и вторичную (когда AIHA спровоцирована другим заболеванием или состоянием).
Факторы риска
Аутоиммунная гемолитическая анемия может развиться в любом возрасте, при этом заболевание чаще поражает женщин, чем мужчин. Около 50% случаев заболевания имеют неопределенную природу происхождения (идиопатическая аутоиммунная гемолитическая анемия). В числе установленных причин болезни называют следующие:
- Системная красная волчанка (lupus).
- Рак, в том числе хронический лимфолейкоз и неходжкинская лимфома.
- Лекарственные средства, такие как пенициллин, метилдопа (Альдомет), хинин и сульфаниламиды.
- Вирусы, такие как вирус Эпштейна-Барра, цитомегаловирус, ВИЧ и гепатит.
Типы
Различают два типа заболевания:
- Тепловая AIHA составляет 80 – 90% всех случаев. При этом типе заболевания тепловые антитела связывают эритроциты при температуре около 37° или при нормальной температуре тела.
- При холодовой AIHA, которую называют также болезнью холодовых антител, холодовые агглютинины связывают эритроциты, когда кровь подвергается воздействию низких температур. Она составляет от 10 до 20% случаев.
диагностика
При появлении одного или нескольких симптомов анемии следует обратиться к врачу, который соберет анамнез и при необходимости направит вас к гематологу — специалисту по заболеваниям крови. Далее врач может назначить несколько диагностических процедур:
- Развернутый анализ крови (CBCDiff). Эта проверка выявит количество эритроцитов, лейкоцитов и тромбоцитов, определит размер эритроцитов, уровень гемоглобина (белка красных кровяных клеток, переносящих кислород) и гематокрита (показатель уровня содержания красных кровяных клеток в крови). Если анализ покажет низкий уровень гемоглобина и гематокрита, это может свидетельствовать об анемии.
- Проба Кумбса. Этот анализ выявляет антитела, влияющие на эритроциты.
- Проверка на ретикулоциты. Рекулоцитами называют незрелые эритроциты. Этот анализ показывает, насколько быстро костный мозг вырабатывает красные кровяные клетки. Высокая скорость выработки эритроцитов может свидетельствовать об анемии.
- Периферический мазок – исследование клеток крови под микроскопом, показывающий признаки разрушения.
- Анализ на билирубин: его высокий уровень может свидетельствовать как о заболевании печени, так и об анемии.
- Анализ на гаптоглобин – белок, вырабатываемый печенью и связывающий определенный тип гемоглобина в крови. Уровень гаптоглобина может показывать, насколько быстро разрушаются эритроциты.
Источники:
https://www.medicalnewstoday.com/articles/312508.php
https://www.msdmanuals.com/home/blood-disorders/anemia/autoimmune-hemolytic-anemia
Под термином «гемолитическая анемия» подразумевается группа наследственных или приобретенных заболеваний, которым свойственно повышенное внутрисосудистое или внутриклеточное разрушение эритроцитов. Гемолитическая анемия может быть иммунной, идиопатической и аутоиммунной. Но чаще всего встречаются именно аутоиммунные гемолитические анемии (АГА) – 1 случай на 75 тысяч населения.
Все аутоиммунные гемолитические анемии включают заболевания, характеризующиеся образованием антител к собственным антигенам эритроцитов.
Причины аутоиммунных гемолитических анемий
Как и любое аутоиммунное заболевание, аутоиммунная анемия является результатом сбоя работы иммунной системы. Причиной такого сбоя может послужить мутация генов и повреждение цепочки ДНК под влиянием различных вредоносных факторов.
Как известно, ДНК – это молекула, которая обеспечивает хранение и передачу информации, а потому анемия может передаваться по наследству. Именно поэтому профилактика и успешное лечение аутоиммунной гемолитической анемии, прежде всего, заключаются в оптимизации работы иммунной системы.
Классификация аутоиммунных гемолитических анемий
В зависимости от причины развития аутоиммунная гемолитическая анемия может быть симптоматической и идиопатической. В первом случае она развивается как осложнение какого-либо иного заболевания. Во втором случае явной причины развития заболевания нет.
В зависимости от антител, атакующих эритроциты, данная болезнь классифицирует на 4 подвида. Итак, бывает аутоиммунная гемолитическая анемия:
- С неполными тепловыми агглютининами: когда эритроциты атакуют иммуноглобулины A и G – молекулы белкового происхождения. Заболевание, как правило, развивается быстро и остро. Основные симптомы: повышение температуры, общая слабость, одышка, боль в пояснице. Разрушение крови происходит в основном в селезенке;
- С тепловыми гемолизинами: разрушение эритроцитов происходит под действием гемолизинов (клеток, повреждающих клетки крови) в кровеносных сосудах. На фоне этого вида болезни повышается свертываемость крови, в результате чего у пациента образуются микротромбы, часто развивается острая почечная недостаточность;
- С полными холодовыми антителами: плохая переносимость холода – главный признак этой формы заболевания. Также больные жалуются на быструю утомляемость, слабость, одышку. Летом болезнь может вообще не давать о себе знать, но обостряется в холодное время года. Наиболее часто страдают люди преклонного возраста;
- С двухфазными антителами-гемолизинами – очень редкий вид анемии, для которого характерно закрепление двухфазного гемолизина на поверхности эритроцита. Данный процесс возможен только при холоде, поэтому гемолизу всегда предшествует переохлаждение.
Хроническая форма аутоиммунной гемолитической анемии обычно протекает практически бессимптомно, периодически обостряясь. На фоне ремиссии при пальпации определяется увеличение селезенки и печени, иногда возникает желтуха.
Развернутый анализ крови у больных АГА показывает увеличение СОЭ, нормальный уровень тромбоцитов, повышенный или нормальный гемоглобин. При обострении хронической анемии или при болезни в острой форме количество лейкоцитов увеличивается (в стадии ремиссии этот показатель находится в норме).
Диагностировать аутоиммунную гемолитическую анемию довольно сложно, для этого проводят ряд специфических диагностических исследований.
Лечение аутоиммунной гемолитической анемии
Лечение аутоиммунной гемолитической анемии проводят глюкокортикостероидными препаратами, чаще всего это преднизолон. Его назначают в суточной дозе 40-60 мг в течение трех недель. Если этот курс не приводит к ремиссии, дозировку медикамента увеличивают в два раза. К признакам ремиссии относят увеличение содержания в крови ретикулоцитов, после чего либо повышается и уровень гематокрита, либо хотя бы намечается тенденция к положительной динамике. Резистентность к такой схеме лечения считается плохим прогностическим признаком.
Поскольку прямой антиглобулиновый тест длительный период может оставаться положительным, даже несмотря на явные признаки улучшения состояния, больным рекомендуется проводить непрямой антиглобулиновый тест– он чутко реагирует на эффективность терапии.
В стадии ремиссии заболевания, а так же с целью предупреждения рецидивов суточную дозу кортикостероидов постепенно снижают на 2,5-5 мг в сутки и до полной отмены.
При отсутствии желаемого эффекта от терапии препаратами этой группы, а также при повышенной устойчивости к гормональным средствам пациентам, течение болезни у которых практически не поддается медикаментозной коррекции и сопровождается частыми рецидивами, рекомендуют спленэктомию – хирургическую операцию по удалению селезёнки. Такая радикальная мера позволяет значительно улучшить качество их жизни.
В случаях отсутствия результата от применения кортикостероидов больным также могут назначить иммуносупрессирующие медикаменты, к примеру, 6-меркантопурин (из расчета 2 мг на 1 кг веса в сутки) или азатиоприн (1,5-3,0 мг на кг/сутки).
При тяжелых гемолитических кризах, угрожающих жизни человека, показана инфузионная терапия: гемодез, индивидуально подобранная эритроцитарная масса. В некоторых случаях переливают плазму крови, замороженные или отмытые эритроциты. Иногда при аутоиммунной гемолитической анемии прибегают к методу плазмафереза и гемодиализу.
Стоит отметить, что кортикостероидные препараты проявляют малую терапевтическую эффективность при лечении гемолитических анемий, вызванных холодовыми антителами. По этой причине основу профилактики этой формы заболевания составляет предупреждение переохлаждения организма. При тяжелом течении болезни назначают иммуносупрессирующие лекарства (хлорбутин, циклофосфан и др.).
Лечение аутоиммунной гемолитической анемии в хронической стадии проводят преднизолоном в суточной дозировке 20-25 мг. По мере улучшения показателей крови дозу постепенно снижают до поддерживающей, которая составляет 5-10 мг/сутки.
Несмотря на довольно высокий уровень развития современной медицины, лечение всех видов гемолитических анемий – сложный процесс, а диагноз, к сожалению, часто неблагоприятный.


