Атеросклероз современные подходы к лечению
Лечебная программа:
1. Устранение факторов риска атеросклероза и нормализация образа жизни.
2. Рациональное лечебное питание (антиатеросклеротическая диета) и нормализация массы тела.
3. Медикаментозная коррекция атерогенных дислипопротеинемий.
4. Фитотерапия.
5. Эфферентная терапия.
6. Коррекция атерогенных дислипопротеинемий методом генной терапии.
7. Гепатотропная терапия (улучшение функциональной способности печени).
8. Санаторно-курортное лечение.
1.Устранение факторов риска атеросклероза и нормализация образа жизни
Лица, имеющие хотя бы один из факторов риска, более склонны к развитию атеросклероза, чем лица не их имеющие. Наличие нескольких фактор риска еще в большей степени способствует развитию и прогрессированию атеросклероза.
Факторы риска развития атеросклероза:
1. Необратимые:
1. Возраст (у большинства больных атеросклероз проявляется в возрасте около 40-50 лет и старше);
2. Мужской пол (у мужчин атеросклероз проявляется чаще и на 10 лет раньше, чем у женщин);
3. Генетическая предрасположенность к развитию атеросклероза;
2. Обратимые:
1. Курение;
2. Артериальная гипертензия;
3. Ожирение;
3. Потенциально или частично обратимые:
1. Гиперлипидемия – гиперхолестеринемия и /или гипертриглицеридемия;
2. Гипергликемия и сахарный диабет;
3. Низкий уровень липопротеинов высокой плотности (a-ЛП) в крови (менее 35 мг/дл или 0,9 ммоль/л);
4. Другие возможные факторы:
1. Низкая физическая активность (гиподинамия);
2. Психический и эмоциональный стресс.
Устранение обратимых и частично обратимых факторов риска значительно снижает не только вероятность развития атеросклероза, но и задерживает прогрессирование уже имеющихся клинических проявлений атеросклероза.
Следует настойчиво рекомендовать больному прекратить курение. Известно, что у лиц, выкуривающих пачку сигарет в день, смертность на 70%, а риск развития ИБС в 3-5 раз выше, чем у некурящих. Атеросклероз венечных артерий у курящих выражен в значительно большей степени у курящих, чем у некурящих.
Борьба с артериальной гипертензией в данном реферате рассматриваться не будет, так как заслуживает отдельного реферата.
Устранение гиподинамии, высокая физическая активность замедляют атерогенез, уменьшают смертность от ИБС, повышают содержание в крови антиатерогенных липопротеинов высокой плотности. Больным следует рекомендовать, с учетом возможных противопоказаний, утреннюю гимнастику, дозированную ходьбу и бег, занятия в оздоровительных группах, спортивные игры, ходьбу на лыжах и т.д.
Коррекция нарушений углеводного обмена, лечение сахарного диабета чрезвычайно важна, так как гипергликемия способствует атерогенезу.
Также больной, страдающий ожирением, должен стремиться нормализовать массу своего тела, так как ожирение тесно связано с такими факторами риска как гипергликемия, гипертриглицеридемия, гиперхолестеринемия, артериальная гипертензия.
Важнейшим лечебным мероприятием при атеросклерозе является нормализация образа жизни, что предполагает:
· Использование антиатеросклеротической диеты;
· Режим физической активности;
· Устранение отрицательных психоэмоциональных стрессовых ситуаций, создание психического комфорта, как на работе, так и дома, использование психотерапии;
· Отказ от курения и злоупотребления алкоголем.
2.Рациональное лечебное питание (антиатеросклеротическая диета) и нормализация массы тела
Рациональное лечебное питание (антиатеросклеротическая диета) имеет огромное значение в комплексной терапии атеросклероза, так как позволяет нормализовать нарушенный липидный обмен или хотя бы уменьшить явления атерогенной дислипопротеинемии.
Коррекция дислипидемий обычно начинается с диеты. Одновременное применение гиполипидемических препаратов с началом диетотерапии рекомендуется лишь тогда, когда необходимо немедленно снизить уровень липидов плазмы у лиц с генетически обусловленной резко выраженной дислипидемией и высоким риском развития ИБС или панкреатита (при высокой гипертриглицеридемии).
Общая тактика коррекции дислипопротеинемии в зависимости от уровня липидов в крови .
Уровень общего холестерина в крови следует определять у всех лиц старше 20 лет (желательно неоднократно для большей достоверности).
С учетом уровня холестерина и других факторов риска ИБС обследуемых распределяют на следующие группы.
· Нормальный уровень общего холестерина (< 200 мг% или < 5,2ммоль/л). Лица, относящиеся к этой группе должны быть информированы о существовании факторов риска атеросклероза и ИБС и о возможности влиять на них, ознакомлены с основами рационального питания. Периодически у них следует повторно определять содержание холестерина в крови.
· Пограничный уровень общего холестерина (200-240 мг% или 5,2-5,6 ммоль/л). Тактика лечения зависит от наличия ИБС и факторов ее риска:
Если у обследуемого отсутствует ИБС и имеется не более одного фактора риска ИБС, рекомендуется диета;
Если у обследуемого имеется ИБС или два и более фактора риска ИБС, необходимо определить профиль липопротеинов и уровень холестерина липопротеинов низкой плотности. Уровень холестерина липопротеинов низкой плотности является критерием для лечения только диетой или сочетанного применения медикаментозных средств и лечебного питания.
Высокий уровень общего холестерина (>240 мг% или >6,2ммоль/л). В этом случае обязательным является применение сочетанного применения медикаментозных гиполипидемических средств и лечебного питания.
Также существует схема выбора метода терапии в зависимости от уровня триглицеридов сыворотки:
· Нормальный уровень триглицеридов (< 250 мг/дл, или <2,7 ммоль/л). Рекомендуется рациональный режим питания, здоровый образ жизни.
· Пограничный уровень триглицеридов (250-500 мг/дл, или 2,7-5,4 ммоль/л). Лечение начинается с диеты. Медикаментозное лечение показано при ИБС, неэффективности диетотерапии, отягощенной по ИБС наследственности и наличии других факторов риска ИБС.
· Высокий уровень триглицеридов (>500 мг/дл, или >5,4 ммоль/л). Лечение начинается с диеты. В связи с высоким риском развития панкреатита тем больным, у которых уровень триглицеридов на фоне диеты остается выше 500мг%, показана медикаментозная терапия.
Основные принципы диетотерапии атеросклероза
Существует 7 ¢¢золотых¢¢ правил диеты, соблюдение которых необходимо для устранения нарушения обмена липопротеинов:
1. Резко уменьшить общее потребление жиров.
2. Резко уменьшить потребление насыщенных жирных кислот (животные жиры, сливочное масло, сливки, яйца), так как они способствуют гиперлипидемии.
3. Увеличить употребление продуктов, обогащенных полиненасыщенными жирными кислотами (жидкие растительные масла, рыба, птица, морские продукты) т.к. они снижают уровень липидов в крови.
4. Увеличить употребление клетчатки и сложных углеводов (овощи, фрукты). Количество клетчатки в диете 35 мг/день.
5. Заменить при приготовлении пищи сливочное масло растительным маслом.
6. Резко уменьшить употребление продуктов, богатых холестерином.
7. Ограничить количество поваренной соли в пище до 3-5 г в сутки.
Этим условиям соответствует диета № 10с, разработанная Институтом питания РАМН. Общая характеристика диеты: нормальное содержание белка, ограничение жира (преимущественно животного), углеводов (преимущественно простых), поваренной соли до 3-5 г в сутки, обогащение полиненасыщенными жирными кислотами за счет растительного жира, пищевыми волокнами и липотропными веществами, ограничение содержания холестерина.
3.Медикаментозная коррекция атерогенных дислипопротеинемий
Медикаментозное лечение атерогенных дислипопротеинемий назначается в том случае, если строгая гиполипидемическая диета, соблюдавшаяся в течение не менее 6 месяцев, нормализация или снижение массы тела и физические нагрузки (тренировки) не приводят к адекватному снижению уровня липидов в крови.
Классификация антиатерогенных средств
1. Анионообменные смолы или секвестранты желчных кислот и средства, подавляющие абсорбцию холестерина в кишечнике
2. Никотиновая кислота (ниацин) и ее производные.
3. Пробукол.
4. Фибраты или производные фибровой кислоты.
5. Ингибиторы 3-гидрокси-глютарил-коэнзим-А-редуктазы (ГМК-Ко-А-редуктазы), или вастатины (статины).
По механизму действия:
1. Препараты, препятствующие образованию атерогенных липопротеинов:
1. вастатины (статины);
2. производные фибровой кислоты;
3. никотиновая кислота;
4. пробукол;
5. бензафлавин.
1. Препараты, тормозящие всасывание холестерина в кишечнике:
1. секвестранты желчных кислот;
2. b-ситостерин;
3. гуарем;
2. Физиологические корректоры липидного обмена, содержащие эссенциальные фосфолипиды и ненасыщенные жирные кислоты:
1. эссенциале;
2. липостабил.
Дата добавления: 2015-09-18 | Просмотры: 686 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 |
Источник
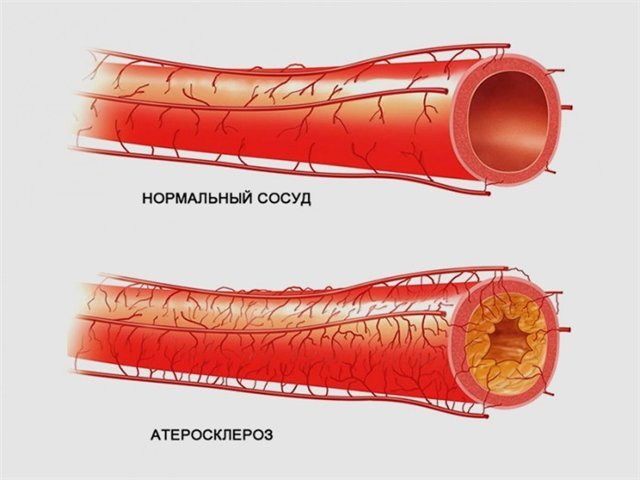
В норме липидное соединение обеспечивает синтез витамина D, желчных кислот и многих гормонов. Однако высокая его концентрация в крови может послужить фактором риска для развития атеросклероза – причины инфарктов и инсультов.
Атеросклероз распространен среди населения большинства стран мира и уже долгие годы является наиболее частой причиной инвалидности и смертности. Поэтому только своевременное выявление и терапия патологии способны улучшить прогноз для жизни пациента
Почему общий холестерин — не самый важный показатель?
В течение последних нескольких десятилетий повышенный холестерин называли главной причиной многих болезней. При этом за основу брался так называемый «общий» холестерин. Он представляет собой обобщённый показатель соединений холестерина со всеми липопротеинами организма.
Очень важно разделять его на «хороший», или холестерин липопротеинов высокой плотности (ЛПВП, холестерин А), и «плохой», холестерин липопротеинов низкой плотности (ЛПНП, холестерин В). Именно показатель соединения с липопротеинами низкой плотности, или с апобелками В, отражает риск возникновения атеросклерозных бляшек и, как следствие, инфарктов и ишемических инсультов. В то время как холестерин А, или ЛПВП, наоборот, препятствует развитию атеросклероза.
Разделение холестерина на фракции ЛПНП и ЛПВП даёт объективную картину риска заболевания.
Нормальный уровень холестерина в крови определяется в зависимости от групп риска пациентов. В результатах лабораторных исследований чаще всего содержится уровень «общего» холестерина, поэтому он также указан в таблице:
Второе врачебное мнение
Эксперты из ведущих российских и зарубежных медицинских
учреждений дадут свое заключение по результатам анализов
и обследований, прокомментируют поставленный ранее диагноз
и назначенное лечение.
Узнать больше
Группа риска пациента | Нормальная (не переносил сердечно-сосудистые заболевания)
| Высокая (подвержены факторам риска, указанным ниже) | Очень высокая (перенесённые инфаркты или ишемические инсульты) |
Показатель повышенного уровня холестерина (ммоль/л.) | |||
Общий | >5 | >4,5 | >4 |
ЛПНП | >3 | >2,5 | >1,8 |
В особо тяжёлых и экстремальных случаях (инфаркт или инсульт + сахарный диабет или + гиперхолестеринемия) врачи рекомендуют поддерживать уровень холестерина ЛПНП на уровне не более 1,3-1,5 ммоль/л. крови.
Кроме соединений с ЛПНП и ЛПВП холестерин в организме также существует в виде комбинации с липопротеидом а(малое), который по своей структуре схож с ЛПНП, но имеет ряд особенностей.
Последние исследования доказали, что повышенные показатели липопротеида а(малое) также напрямую связаны с риском атеросклероза и довольно распространены (у каждого пятого жителя планеты).
Виды атеросклероза и способы диагностики
Факторы риска развития атеросклероза
Диагноз атеросклероз устанавливают на основании имеющихся факторов риска заболевания, клинической симптоматики и специальных лабораторных методов исследования.
Среди всех факторов риска наибольшее значение имеют:
- артериальная гипертония;
- курение;
- сахарный диабет;
- изменение концентрации холестерина, липопротеидов и глюкозы в плазме крови (гиперхолестеринемия);
- приобретённый избыточный вес тела вследствие неправильного питания и малоподвижного образа жизни, особенно у мужчин;
- возраст пациента;
- отягощённая наследственность в области сердечно-сосудистых болезней;
К второстепенным факторам риска относятся:
- некоторые вирусные заболевания;
- нарушение нормального кислородного обмена;
- гормональные и аутоиммунные нарушения;
- наличие врожденных патологий кровеносных сосудов;
- хронические заболевания печени (в т.ч. гепатит).
Исходя из этих данных врач определяет вероятность развития сердечно-сосудистых заболеваний у конкретного больного. Пациенту с высоким кардиологическим риском рекомендуются профилактические мероприятия (диетический режим, посильная физическая нагрузка, применение медикаментов).
Виды атеросклероза
Проявления заболевания обусловлены локализацией атеросклеротических бляшек, объемом нарушений циркуляции крови и наличием осложнений. Чаще всего поражаются аорта и ее крупные ветви, а также коронарные сосуды сердца.
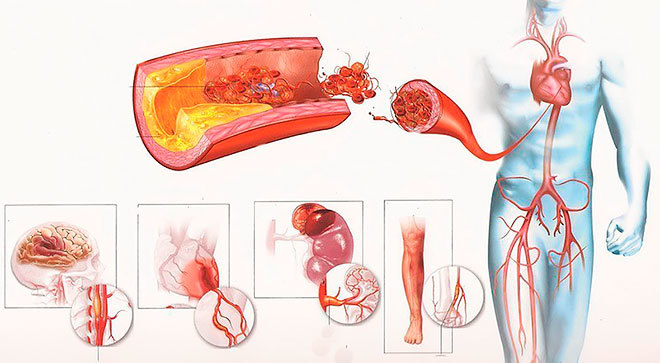
Различают такие клинические формы атеросклероза:
- Атеросклероз аорты наиболее опасен серьезными осложнениями со стороны сердца. К таким патологиям относят аневризму какого-либо отдела аорты, разрыв которой в подавляющем большинстве случаев заканчивается летальным исходом. Атеросклеротический процесс может затрагивать разные отделы сосуда:
- Клапаны аорты при атеросклерозе деформируются, в результате чего формируется стеноз устья аорты. Симптомами данного порока сердца будут выраженная слабость, головокружения, одышка и стенокардия, нарушения со стороны давления, а также эпизоды потери сознания.
- Поражение дуги аорты и восходящей ее части проявляется значительным повышением систолического артериального давления.
- Атеросклероз брюшной аорты и мезентериальных артерий (кровоснабжают кишечник) протекает в двух формах. При остром варианте заболевания развивается тромбоз брыжеечных сосудов, заканчивающийся гангреной кишки. Хроническое течение характеризуют периодические боли в верхней половине живота и нарушения стула по типу запора.
- Атеросклероз коронарных сосудов сердца характеризуется клинической картиной ишемической болезни сердца. Пациент предъявляет жалобы на одышку и жгучие загрудинные боли при физической нагрузке или эмоциональном перенапряжении. Приступ снимается приемом таблетки нитроглицерина. Заболевание опасно развитием грозных осложнений, например, инфаркта миокарда, и требует регулярного наблюдения у кардиолога.
- Мозговая форма характеризуется соответствующей неврологической симптоматикой, которая проявляется при таких патологических процессах:
- Атеросклероз сосудов шеи (атеросклероз брахиоцефальных артерий и общей сонной артерии), который на ранних стадиях не имеет специфических клинических признаков. Больного беспокоят частые головные боли, головокружения, периодическое потемнение в глазах, шум в ушах и приступы потери сознания.
- Атеросклероз позвоночных артерий, симптомы которого, помимо вышеперечисленных жалоб, включают нарушения памяти, бессонницу, чувство недостатка кислорода.
- Атеросклероз сосудов головного мозга наиболее опасен возникновением симптомов нарушения мозгового кровообращения и требует срочного лечения. Для ишемического инсульта характерны резкие головные боли с упорной рвотой, не облегчающей состояние больного, нарушения сознания и речи, судорожные сокращения мышц, парезы или параличи. Заподозрив данное осложнение, требуется как можно скорее вызвать бригаду скорой медицинской помощи.
- Атеросклероз сосудистого бассейна уха проявляется резким снижением слуха или ощущением постоянного шума в ушах. Беспокоят постоянные головные боли, которые не уменьшаются при приеме обезболивающих препаратов.
- Атеросклероз сосудов верхних конечностей начинается с похолодания, онемения, судорожных подергиваний и изменений чувствительности в руках. При длительном прогрессировании атеросклероза в дальнейшем возникает тромбоз артерий и некротическое поражение пальцев рук.
- Атеросклероз сосудов нижних конечностей характеризуется рядом специфических симптомов и требует грамотного подхода к лечению на ранних этапах заболевания. Патологический процесс при этой форме длительное время протекает бессимптомно, что затрудняет диагностику. Со временем больной начинает жаловаться на резкую мышечную слабость, незаживающие трофические язвы кожи стоп. Происходит деформация походки – перемежающая хромота. Нередко развивается гангрена конечности, требующая срочной хирургической коррекции.
- Поражение почек проявляется стойкой артериальной гипертензией, устойчивой к антигипертензивной терапии. В таком случае обычно прибегают к хирургическим методикам лечения.
Диагностика атеросклероза
Современная диагностика атеросклероза может включать в себя следующие исследования:
- Ангиография. Рентгенологические исследования сосудов с введением контрастного вещества.
- Ультразвуковая допплерография. С помощью данного метода диагностики выявляются нарушения целостности структуры кровеносных сосудов.
- Дуплексное сканирование сосудов. Условно является одной из вариаций ультразвуковой допплерографии. Проводится для диагностики состояния сосудов нижних конечностей, шеи, головного мозга.
- Внутрисосудистое ультразвуковое сканирование. Позволяет получить максимум информации о состоянии пациента при поражении атеросклерозом коронарных сосудов сердца. Преимущественно проводится в тех случаях, когда ангиография по каким-либо показателям противопоказана.
- Томография (магнитно-резонансная и компьютерная). Сканирование проводится при воздействии радиоволн или магнитного поля.
- Реография. Позволяет установить состояние вен и венозного кровотока в большинстве органов.
- Термография. На текущий момент данный метод практически не используется. Позволяет изучить состояние кровотока по инфракрасному излучению сосудов.
- Флебография. Подразумевает сканирование венозного кровотока с применением контрастного вещества и рентгенографии. Может использоваться для диагностики атеросклероза при поражении органов.
Методы диагностики выбирает лечащий врач, который ведет историю болезни пациента.
Современные подходы к лечению атеросклероза
Образование тромбов на холестериновых бляшках напрямую ведёт к инфаркту миокарда. Для профилактики и предотвращения риска инфарктов и инсультов сейчас используются, часто совместно, два метода.
Первый – это разжижение крови, чтобы исключить образование тромбов. Для этого прописывают обычную ацетилсалициловую кислоту. Однако её приём показан только пациентам с уже выявленными случаями образования тромбов. Разжижение крови, например, у людей с высоким артериальным давлением, может дать обратный эффект и привести к ишемическому инсульту. Поэтому вопрос о том, полезен ли аспирин для профилактики тромбов и риска инсультов, до сих пор остаётся открытым.
Второй способ – приём статинов — замедлителей некоторых функций печени по выработке фермента, синтезирующего холестерол. Он связан с предотвращением образования самих холестериновых бляшек. То, что статины – главный враг холестерина, доказано уже 25 годами клинических исследований. Поэтому приём статинов – это на данный момент основной метод лечения и профилактики атеросклероза.
Однако есть врачи, которые не одобряют применение статинов для борьбы с атеросклерозом:
Медицинские научные исследования привели к появлению новых препаратов для лечения атеросклероза, которые используются при непереносимости статинов, либо при недостаточности эффекта от них. Они называются ингибиторы (от лат. «задерживать») и работают по механизму, отличному от статинов. Если последние влияют на функции печени, тормозя выработку ферментов, то ингибиторы не дают попадать этим ферментам в организм через тонкий кишечник. Сейчас в России используют два вида ингибиторов:
- ингибиторы всасывания холестерина из тонкого кишечника;
- ингибиторы PCSK9 (фермент, регулирующий в печени выработку холестерола).
Кроме этого, ведётся разработка лекарств, содержащих полинасыщенные жирные кислоты высокой очистки, которые улучшают работу печени, делают сосудистую стенку более эластичной. Они хорошо влияют на пациентов с риском сердечно-сосудистых заболеваний и с повышенным содержанием триглицеридов (ещё один транспортировщик холестерина в организме). Однако такие лекарственные препараты пока не сертифицированы в РФ, поэтому в качестве профилактики атеросклероза можно принимать омега-3 кислоты, содержащиеся в обычном рыбьем жире.
Новейшие разработки медикаментов для лечения атеросклероза связаны с применением моноклональных антител в виде уколов. Это раздел таргетной, или направленной терапии, когда точечная доставка моноклональных антител замедляет выработку только одного вышеупомянутого фермента PCSK9 в печении и не влияет на производство всех остальных. Тем самым исключается возможное развитие дисфункций печени и желчного пузыря.
Таргетная терапия моноклональными антителами, а также новейшая разработка под названием антисмысловые олигонуклеотиды позволяют снижать и уровень холестериновых соединений с липопротеидами а(малое). До последнего времени лечение здесь сводилось к очистке крови и применению никотиновой кислоты, что сопровождалось серьёзными побочными эффектами.
Развитие современных медицинских технологий позволяет делать оптимистичные прогнозы в области лечения атеросклероза. Однако профилактика всегда лучше лечения.
Следует помнить, что
80% холестерина в организме вырабатывается печенью и желчным пузырём, а остальные 20% попадают с пищей. Поэтому, прежде всего, нужно заботиться о здоровье печени, вести здоровый образ жизни.
Также следует в меру употреблять в пищу жирное и сладкое, особенно стараться исключать трансжиры и быстрые углеводы. Это позволит в значительной мере уменьшить риск сердечно-сосудистых и других заболеваний.
Источник


