Атеросклероз сосудов без признаков стенозирования
Заболевание, при котором образования атеросклеротического происхождения закрывают просвет сосудов не более чем на 50% называется нестенозирующим атеросклерозом. Это не самостоятельная патология, а одна из стадий развития атеросклероза. С данным заболеванием может столкнуться любой человек достигший возраста 50 лет и старше. Болезнь опасна тем, что ранние этапы её развития сложно поддаются диагностике, но со временем она может стать причиной осложнений, затрагивающих различные внутренние органы.
Характеристика заболевания

Атеросклеротические изменения начинают развиваться ещё в юности, а с возрастом происходит усиление этого процесса
При нестенозирующем атеросклерозе патологические процессы захватывают стенки сосудов, а не их просвет. Обычно жировой сгусток перекрывает сосуд на половину – это приводит к появлению признаков данной патологии. При расширении холестериновых сгустков происходит нарушение циркуляции крови и наступает фаза стенозирования.
При нестенозирующем атеросклерозе происходит образование холестериновых сгустков на стенках сосудов с внутренней стороны, при этом они не препятствуют циркуляции крови. Сгустки располагаются вдоль стенок артерий – это главная отличительная черта заболевания от стенозирующей формы атеросклероза, при которой кальцинозы распространяются внутрь сосудистых просветов и препятствуют движению крови.
Атеросклеротические изменения начинают развиваться ещё в юности, а с возрастом происходит усиление этого процесса. Сначала на сосудистых стенках начинают формироваться небольшие липидные пятна, постепенно они увеличиваются в размерах. Так формируются атеросклеротические бляшки.
Виды
Эта патология способна поражать любые крупные сосуды. Клиническая картина болезни полностью зависит от расположения и стадии развития, на которой она находится. Выделяют несколько основных видов заболевания, каждый из них имеет свои особенности.
Нестенозирующий атеросклероз брахиоцефальных артерий

В брахиоцефальной артерии часто образуются холестериновые бляшки
Обеспечение кровью головного мозга происходит тремя путями: по сонной артерии, левой подключичной артерии, брахиоцефальному стволу.
При закупорке брахиоцефального ствола жировыми сгустками возможно развитие разнообразных патологий, а в некоторых случаях и летальный исход.
Брахиоцефальная артерия является самым крупным ответвлением сердечной аорты. Именно она обеспечивает ровную и непрерывную подачу крови к отделам головного мозга. Этот круг кровообращения в медицинской терминологии называется «Веллизиевым кольцом».
В брахиоцефальной артерии часто образуются холестериновые бляшки, они локализуются в стенках сосудов. Бугорки, которые образуются при этом мешают движению крови, замедляют или останавливают его совсем.
Во время ранней стадии развития болезни пациент чаще всего ничего не замечает, а дальнейшее её развитие способно стать причиной появления инсульта или энцефалопатии.
Признаки, которые при этом проявляются:
- частые головокружения;
- шум в ушах;
- общая слабость, онемение нижних конечностей;
- темнеет в глазах.
Нестенозирующий атеросклероз артерий нижних конечностей
Нестенозирующий атеросклероз сопровождается болевыми ощущениями в области бёдер, ягодицах, в некоторых случаях в пояснице. Главный симптом этой патологии – болевые ощущения в икроножных мышцах, усиливающиеся при физических нагрузках.
В начале развития патология протекает совершенно без симптомов. В результате нарушения циркуляции крови появляется ишемия, которая проявляется холодностью кожи ног и изменением её цвета.
С развитием заболевания в нижние конечности кровь поступает в меньшем количестве. Органы и ткани питаются витаминами и полезными веществами хуже. Образуются незаживающие раны, со временем, переходящие в гангрену.
Патология имеет 4 стадии развития:
- первая характеризуется появлением болевых ощущений после выполнения умеренных физических нагрузок;
- вторая – возникновением болей при ходьбе на короткие расстояния;
- третья – пациент не способен без остановки пройти и пятидесяти метров;
- четвёртая – терминальная – происходят трофические изменения тканей кожи, иногда способна развиться гангрена.
Нестенозирующий атеросклероз аорты

У нестенозирующей атеросклероза аорты нет ярких проявлений
Наиболее часто нестенозирующему атеросклерозу подвержены некоторые участки аорты, расположенные в грудном или брюшном отделах. В некоторых случаях жировыми скоплениями покрыт почти каждый сантиметр поверхности аорты.
У данного заболевания нет ярких проявлений. К основным признакам относятся:
- локализация боли в груди и брюшной полости;
- при аускультации отмечается присутствие грубых шумов в аорте;
- головные боли, кашель, сиплость голоса.
Причины развития
Высокое содержание холестерина является главной причиной развития этого недуга. Скопление жирных веществ и кальция на поверхностях стенок сосудов приводит к нарушению кровообращения. Дополнительными причинами, способствующими образованию холестериновых бляшек, являются:
- Чрезмерное потребление алкогольной продукции. Напитки, содержащие спирт, нарушают обменные процессы, оказывают пагубное влияние на работу нервной системы, способствуют увеличению концентрации холестерина в организме.
- Ожирение, лишний вес. У людей с избыточной массой тела нарушены обменные процессы, проблемы с ЖКТ, накоплениями жира в различных частях тела.
- Гипертония. Повышенное кровяное давление принято считать следствием атеросклероза. Но нередко жировые сгустки образуются по причине повышенного артериального давления, которое способствует загущению крови, что ведёт к нарушению кровотока.
- Возраст. При постановке диагноза определяется стадия развития патологии – это относится к каждому пациенту в возрасте от 50 лет.
- Стрессы. Работу нервной системы всегда нарушают стрессовые ситуации, также они изменяют её работоспособность, а это провоцирует сбои в поступлении питательных веществ и кислорода к органам и тканям организма, способствует затруднению выведения холестерина и токсичных веществ.
- Курение. Зависимость от никотина гарантирует развитие атеросклероза. Присутствие никотина в организме приводит к микроспазмам сосудов. Со временем это становится причиной их деформации, что способствует нарушениям нормальной циркуляции крови и провоцирует засорение стенок сосудов холестериновыми сгустками.
- Переедание. При потреблении большого количества продуктов питания, употребляемых ежедневно приводит к перенасыщению организма жирами, имеющими животное происхождение, способствует накоплению холестерина в сосудах.
- Малоподвижный образ жизни. В такой ситуации происходит замедление кровообращения. Ткани и органы получают недостаточное количество кислорода и микроэлементов. Снижается скорость обменных процессов.
Атеросклероз других кровеносных сосудов – первичный этап развития патологии, а поражение основных сосудов возникает в следствии последующего осложнения.
Важно! Поваренная соль, стрессы, курение – враги наших сосудов. Об этом нельзя забывать.
Симптоматика

Болезнь проявляется повышениями возбудимости, шумом в ушах, головными болями
Обычно это заболевание протекает без симптомов, но в запущенных случаях происходит появление специфических клинических признаков.
Люди на начальных стадиях развития болезни даже не подозревают о ней. Болезнь внешне способна проявиться повышениями возбудимости, нервозностью, шумом в ушах, головными болями, раздражительностью. Больные в этот период не часто обращают внимание на подобные проявления и болезнь прогрессирует дальше.
Болезнь проходит три клинические фазы: склеротическая, ишемическая, тромбонекротическая.
Диагностика
Обследованием пациента занимается специалист. Любые диагностические мероприятия должны проводиться только в медицинских учреждениях. Во время проведения исследований доктор даёт оценку клинической картины патологии.
Для установления точного диагноза доктор назначает проведение аппаратных исследований с помощью УЗИ. По итогам полученных данных разрабатывается тактика лечения. Специальной подготовки перед исследованиями не требуется.
Чтобы поставить диагноз нужно провести ряд диагностических процедур:
- измерение пульса;
- ультразвуковое исследование, реоэнцефалография, сфигмография, реовазография сосудов;
- исследование аорты посредством рентгенографии с контрастным веществом;
- изитопная аортография и эхографические способы диагностики.
Оценка полной клинической картины производится по данным УЗИ основных магистральных сосудов.
Проведение допплерографии способно выявить:
- участки локализации липидных отложений, их объёмы, контуры;
- уровень нарушений в сосудистых стенках, их деформацию;
- скорость кровотока;
- количество поражённых участков и липидных ядер;
- присутствие тромбов внутри сосудистых просветов, участки, на которых способны образоваться тромбы;
- степень сужения артерий.
Лечение

Врачи рекомендуют хороший сон; качественный отдых и полезное питание
Когда, учитывая итоги все диагностических мероприятий всё-таки поставлен диагноз нестенозирующий атеросклероз – не нужно впадать в крайности и отчаиваться. Не сегодняшний день медицина находится на таком уровне развития, которые позволяет пациенту жить полноценной жизнью без особых ограничений.
Специалист назначит необходимое лечение, в том числе антикоагулянты и антиагреганты.
Для лечения используются разные средства в зависимости от вида и стадии болезни:
- предотвращающие всасывание сахара кровью;
- выводят липиды;
- снижающие уровень холестерина;
- замедляющие производство холестерина.
Все средства должны применяться только после посещения специалиста и проведения диагностики.
Главную роль в терапии играет сам пациент, потому что успех лечения зависит от его настроя. Он должен беспрекословно выполнять все рекомендации специалиста:
- хороший сон;
- качественный отдых;
- полезное питание;
- регулярные занятия спортом;
- контроль уровня холестерина в крови;
- приём лекарств;
- отказ от курения и алкоголя.
Профилактика

Для профилактики необходимо правильно питаться, отказаться от вредных привычек и ходить каждый день
Нестенозирующий атеросклероз в наши дни лечится, так что по этому поводу не стоит отчаиваться. В профилактических целях необходимо придерживаться правильного питания, полностью отказаться от вредных привычек, обязательно ежедневно выполнять физические упражнения.
Вполне достаточным будет регулярно заниматься плаванием, быстрой ходьбой. Ходить нужно каждый день, полезно будет пройти пешком пару остановок до дома или сходит в магазин и обратно.
Стараться избегать стрессовых ситуаций.
Ночной сон должен быть полноценным.
Отказаться от употребления вредной пищи, что поможет не только снизить содержание холестерина в крови, но избавиться от избыточного веса.
Запрещено есть продукты с избыточным содержанием соли, сахара и жира.
В рационе обязательно должны присутствовать каши и растительная пища – овощи и фрукты, молочные продукты.
Соблюдая перечисленные меры можно сохранить здоровье на долгие годы.
Источник
Атеросклеротическое заболевание может быть вызвано разными причинами: вязкостью крови, повышенным давлением, гипертонией, нарушенным обменом веществ и т.д. Поражает атеросклероз стенки кровеносных сосудов и относится к полиэтиологическим заболеваниям. Методы диагностики и лечения зависят от степени поражения сосудов и сторонних хронических процессов, а прогноз — от точности соблюдения предписаний врача.
Стадии и причины болезни
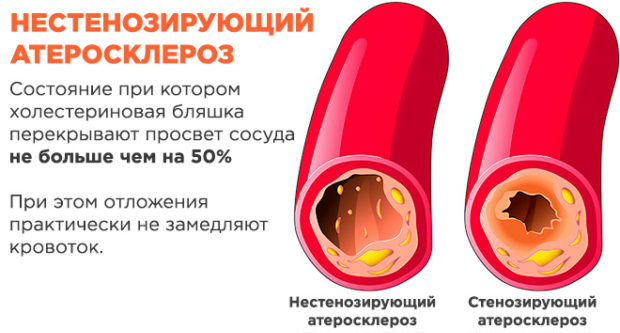
Что такое нестенозирующий атеросклероз — это начальная стадия атеросклеротического поражения сосудов, для которой характерно закрытие просвета сосудов не более, чем на 50%.
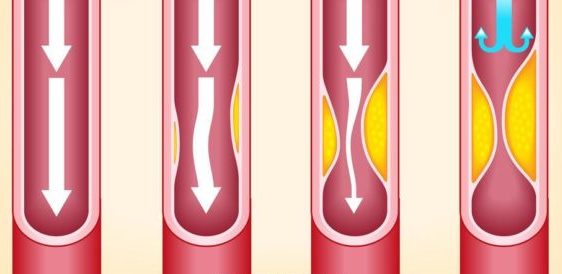
Механизм развития болезни объясняется длительным и стойким повышением уровня липопротеидов низкой и очень низкой плотности и триглицеридов. Под воздействием внешних факторов (курение, ожирение, алкоголь, хронические болезни) происходит усиление этого процесса.
На первой стадии развития атеросклероза стенка сосуда начинает отекать и разрыхляться из-за действия ферментов, растворяющих липиды. При снижении защитных функций на стенках начинают откладываться соединения липидов и белков. На второй стадии (липосклероз) происходит разрастание жировых отложений, а формирующаяся бляшка состоит из соединительной ткани и жиров. Следующий этап — атерокальциноз. Сопровождается он отложением солей калия, ростом размера бляшки и снижением просвета сосуда. Со временем начинается новая стадия атеросклероза — стенозирующая, когда бляшки перекрывают просвет сосуда более, чем на 50%.
Причины развития
Повышение холестерина вызывается множеством причин, которые условно разделяют на 3 группы. К первой относятся факторы, которые можно устранить самостоятельно. Это:
- курение: никотин сужает сосудистые стенки и нарушает циркуляцию крови;
- переедание: частое употребление жирной пищи приводит к повышению уровня холестерина в крови;
- самостоятельное употребление гормональных препаратов;
- гиподинамия;
- лишний вес, сопровождающийся неправильным обменом веществ.
Вторая группа включает заболевания, провоцирующие нарушение циркуляции крови и возникновение атеросклероза:
- высокое давление, гипертония;
- сахарный диабет;
- вирусные инфекции, приводящий к воспалительным процессам в сердечно-сосудистой системе.

Третья группа — это факторы, которые нельзя изменить или устранить. К ним относят:
- возраст;
- пол;
- генетическую наследственность;
- врожденную патологию стенок сосудов;
- плохую экологию.
К частым причинам развития болезни также относят частые стрессы, нарушенный режим сна, повышенную физическую или эмоциональную нагрузку, травмы спины, грудной клетки, конечностей. Атеросклероз всегда развивается быстрее при наличии нескольких факторов.
Эхографические признаки болезни
К эхографическим признаками нестенозирующего атеросклероза сосудов относят патологию состояния артерий и изменения кровотока, которую устанавливают при помощи аппаратной диагностики. Данные УЗИ помогают выявить:
- сужение сосудов;
- наличие бляшек;
- аневризму;
- наличие тромбов;
- характер нарушения течения крови.

Нестенозирующий атеросклероз — методы диагностики — методы диагностики: эхографические, доплерография, МРТ, сонография
Все признаки выявляются даже на начальной стадии заболевания, если к врачу обращаться своевременно при появлении первых симптомов.
Симптоматика болезни
Отличительной чертой нестенозирующего атеросклероза является длительное отсутствие постоянных симптомов. Признаки болезни часто путают с проявлением других заболеваний нервной или сердечно-сосудистой системы. Яркая симптоматика атеросклероза зависит уже от локализации поражения.
При поражении сосудов головы
Атеросклероз развивается как левой подключичной, так и на сонной артерии и брахиоцефальных сосудах. Патология сонных артерий проявляется в:
- слабости, покалывании или онемении части тела;
- ухудшении зрения;
- утрате контроля за движениями конечностей;
- частых обмороках;
- нарушении речи.

Если поражение затронуло левую подключичную артерию, то возникает частая головная боль и головокружения, слабость, нарушение координации движения.
При поражении брахиоцефальных артерий
При патологии брахиоцефальных артерий отмечается нарушение зрения и слуха, резкая перемена артериального давления, стенокардия, тошнота, зуд. При существенном сокращении притока крови может развиться мозговая недостаточность, которая проявляется в провалах памяти, головными болями, снижением интеллекта.
Патология коронарных артерий сопровождается:
- сильной отдышкой и болью в грудине после физических нагрузок и стрессов;
- головокружением;
- сильной болью, отдающей в руки, ноги, плечи, лопатки.
При поражении сосудов сердца
Патология сосудов сердца проявляется в:
- отдышке;
- жгучей боли в груди, которая появляется после физической нагрузки или стресса;
- тошноте;
- головной боли, сопровождающейся головокружением.

Если изменения затронули коронарные артерии сердца, то начинает развиваться ишемическая болезнь. А закупорка сосудов приводит к инфаркту миокарда.
Симптомы патологии аорты
При заболевании грудной аорты часто наблюдаются:
- судороги и обмороки;
- затрудненное глотание;
- головокружения;
- повышение систолического давления при нормальном показателе диастолического давления.
Если поражение затронуло брюшную аорту, то появляется ноющая боль после приема пищи, а также вздутие живота, отсутствие пульса в пупочной области, в паху, подколенных ямках и на стопах.
Симптомы патологии сосудов ног
Главной отличительной чертой начальной стадии атеросклероза сосудов ног является изменение цвета кожи и изменение ее температуры. Также возникают частые боли в сосудах икроножных мышц и бедер, боли в мышцах при физических нагрузках.
Виды нестенозирующего атеросклероза
Классифицируют виды атеросклероза в зависимости от пораженной области. К распространенным формам относят патологию аорты, нижних конечностей, брахиоцефальных сосудов и сосудов головного мозга.
Атеросклероз аорты
Аорта отвечает за питание органов и тканей и является крупнейшим артериальным сосудом. Развитие болезни может привести к таким последствиям, как:
- аневризма аорты;
- ишемический инсульт головного мозга;
- некроз почек;
- ишемия кишечника;
- язва желудка.
Поражение артерий в брюшном отделе негативно сказывается на кровотоке в конечностях и проявляется в похолодании кожи, перемежающейся хромоте и частом онемении ног.

Поражение брахиоцефальных артерий
Патология сосудов в данной области вызывает хроническую недостаточность мозгового кровообращения, инфаркт мозга, постоянное напряжение внутриклеточных систем и межклеточных связей. В результате происходит необратимое нарушение работы мозга. Часто симптомы патологии появляются только на втором этапе, когда болезнь приобретает хроническое течение.
Патология сосудов головного мозга
Опасность нестенозирующего атеросклероза магистральных артерий головы в осложнениях, к которым относят инсульт головного мозга, слабоумие, необратимые нарушения психики, кровоизлияние. Осложнения развиваются на фоне кислородного голодания мозга из-за нарушения кровообращения и длительного отсутствия проявления симптомов. Особенности развития болезни часто требуют экстренного хирургического вмешательства.
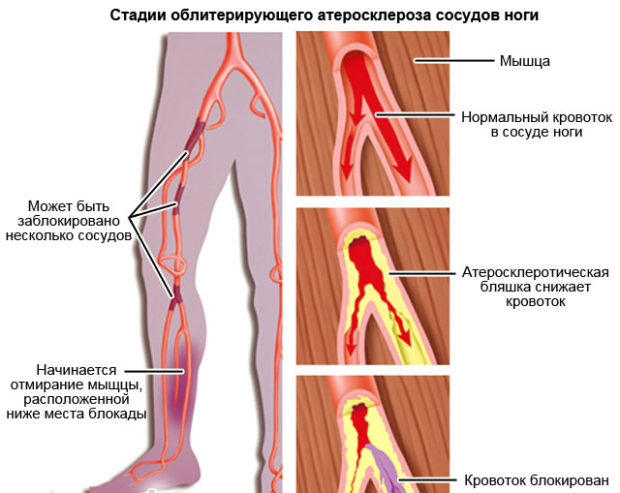
Атеросклероз сосудов ног
Основными процессами, приводящими к развитию атеросклероза нижних конечностей, являются:
- нарушение кровотока;
- ишемия тканей;
- травмы;
- повышенная физическая нагрузка на ноги.
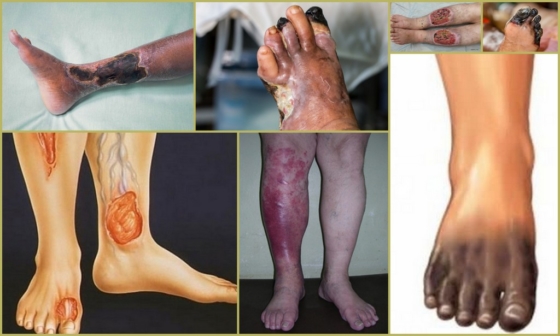
С развитием патологии человек не только становится ограниченным в свободном передвижении, но и находится под угрозой развития гангрены. В зависимости от стадии заболевания без боли пациент может пройти от 50 м до 1 км, а на запущенной стадии сильная боль не оставляет даже в состоянии покоя.
Диагностика болезни
Диагностические мероприятия начинаются с осмотра пациента, выявления жалоб, измерения давления, пульса и аускультативных обследований. Лабораторные исследования включают обязательные анализы на уровень:
- глюкозы;
- общего билирубина;
- аланина-АТ;
- аспартата-АТ;
- ЛПНП и ЛПОНП;
- холестерина;
- альбумина;
- креатинина;
- С-реактивного белка;
- мочевой кислоты.
Инструментальные способы диагностики подбираются уже по результатам анализов. Обычно инструментальная диагностика проводится при помощи:
- УЗИ;
- рентгенографии;
- аортографии;
- электрокардиографии;
- магнитно-резонансной томографии;
- МР-перфузии;
- реоэнцелографии;
- реовазографии;
- велоэргометрии;
- церебральной ангиографии.
Методы направлены на оценку состояния сосудов, на определение скорости движения крови и степени поражения магистральных артерий и т.д.
Лечение заболевания
При появлении регулярных симптомов болезни нужно срочно обратиться к врачу. Своевременная диагностика и начало лечения является залогом выздоровления. Лечением атеросклероза занимаются врачи-неврологи, флебологи и ангиологи.
Первая помощь на начальной стадии заболевания — назначение медикаментозной терапии и изменение образа жизни. Больным назначают препараты, способные не только снизить уровень холестерина в крови, но и нормализовать давление, уровень сахара, обменные процессы. Обычно назначаются препараты следующих групп:
- статины;
- фибраты;
- никотиновая кислота;
- секвестранты желчной кислоты;
- антикоагулянты;
- успокаивающие;
- антагонисты кальция;
- мочегонные.

Курс медикаментозного лечения предполагает назначение и витаминов, и антиоксидантов. На запущенных стадиях заболевания обязательно хирургическое вмешательство для сохранения жизни пациента. Дополнительные методы лечения включают кислородные ванны, лечебную физкультуру и массаж, средства народной медицины, диету.
Профилактика атеросклероза
Прогноз развития заболевания зависит от выполнения рекомендаций врача и готовности изменить образ жизни. Характеристика профилактики — устранение факторов, которые ухудшают течение болезни и провоцируют развитие новой патологии.
В комплекс необходимых профилактических мер входят:
- постоянный контроль уровня АД;
- отказ от курения;
- снижение уровня сахара в крови;
- снижение веса;
- повышение физических нагрузок;
- улучшение психологического климата;
- контроль питания.
Пациентам обычно назначают диеты, исключающие наличие животного белка в рационе, а также диеты с низким гликемическим индексом. Правильное питание является важной частью здорового образа жизни и предполагает отказ от:
- жирной, острой, соленой пищи;
- консервов;
- фаст-фуда;
- газированных напитков;
- алкоголя;
- крепкого чая, кофе.
В меню необходимо включить больше овощей и фруктов, травяных чаев, орехов, морепродуктов, меда, сухофруктов, нежирного мяса (кролик, индейка, телятина), рыбы и круп, молочных продуктов.

Чтобы справиться со стрессами, врачи советуют заниматься йогой, различными медитативными практиками, плаванием, посещать расслабляющие массажные сеансы. Также необходимо регулировать режим работы и отдыха, отказаться от работы в вечернее и ночное время. Нежелательно работать в сложном эмоциональном климате и постоянных стрессовых ситуациях.
Для повышения физических нагрузок хорошо подходят долгие прогулки, водная аэробика, танцы, лечебная верховая езда, фитнесс-занятия с инструктором или езда на велосипеде. В день этому необходимо уделять от 60 минут для поддержания хорошей физической формы.

Атеросклерозом называется сложный хронический процесс образования бляшек на стенках сосудов, а нестенозирующая форма — это начальная стадия, при которой перекрытие просвета сосуда менее 50%. Симптоматика болезни зависит от места локализации патологии и обычно проявляется в виде головной боли или боли в области сердца, слабостью, головокружением, тошнотой. С развитием атеросклероза начинают появляться более опасные осложнения, такие как ишемия тканей, аневризма, язвы. Нарушение кровотока лишает ткани нормального питания, что может обернуться гангреной, инфарктом или инсультом. Темпы улучшения состояния будут зависеть от своевременности обращения к врачу и следования курсу лечения. А чтобы продлить жизнь, сделать ее более насыщенной и полноценной желательно постоянно придерживаться правильного питания и здорового образа жизни.
Источник


