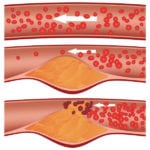
Атеросклероз с изъязвлениями бляшек
Такое понятие, как атеросклеротические бляшки, неразрывно связано с атеросклерозом – заболеванием, характеризующимся патологическим изменением стенок сосудов, сужением их просвета и, как следствие, нарушением кровообращения. Это одна из самых опасных болезней, которая начинает развиваться уже в молодости, но до определенного времени никак себя не обнаруживает. Обычно симптоматика появляется в среднем или даже в старшем возрасте.
Что такое атеросклеротические бляшки?
Атеросклероз начинается с того момента, когда на стенках артерий появляются отложения холестерина. Нормальный ток крови обеспечивается эластичностью и гладкостью внутренней поверхности сосуда – эндотелия. При образовании липидного слоя просвет артерий сужается, эндотелий повреждается из-за внедрения в него вредного холестерина, стенки сосуда становятся жесткими. Постепенно наросты увеличиваются и формируются атеросклеротические бляшки в виде бугорков, которые могут частично или полностью перекрыть просвет. Кроме холестерина, в них есть кальций и инородные вещества. Как правило, процесс образования бляшек в сосудах затрагивает весь организм.
Причины
Точные причины отложений в артериях неизвестны. Есть мнение, что главное – это высокий уровень в крови плохого холестерина (ЛПНП). Кроме этого, медики выделяют целый ряд факторов, способствующих прогрессированию болезни и более быстрому формированию атеросклеротических бляшек:
- курение;
- повышенное артериальное давление;
- большое количество животных жиров в пище;
- малое количество овощей, зелени, фруктов;
- лишний вес и отложение жира по абдоминальному типу;
- постоянное переедание;
- повышенный уровень глюкозы в крови;
- гиподинамия;
- злоупотребление спиртными напитками;
- естественные процессы старения организма.
Образование бляшки и их состав
В здоровых сосудах формированию нароста препятствуют пристеночные ферменты, растворяющие жиры. Для того чтобы начался процесс образования сложного соединения из жиров, протеинов и кальция, необходимы определенные условия: нарушение работы защитных механизмов, повреждение сосудистой стенки, которая становится рыхлой.

Формирование бляшки происходит постепенно. Сначала откладывается холестерин, со временем он обрастает соединительной тканью и появляется ярко выраженный бугорок
Бляшка, состоящая из липидов и волокон соединительной ткани, представляет собой ядро с внешней оболочкой. В ядре находится холестерин и эфиры. Окружают его клетки макрофаги с пенистой структурой, включающие жиры, которые разрушают макрофаги и поступают в ядро. Внешняя часть бляшки, находящаяся в просвете артерии, – это фиброзная оболочка, включающая эластин и коллаген, от содержания которых зависит вероятность ее разрыва.
В начале своего формирования липидные наросты имеют полужидкую структуру, поэтому их части могут в любой момент оторваться, начать передвигаться по сосуду и закрыть его просвет. Также в этот период бляшки еще можно растворить, поэтому лечение лучше всего начинать на ранней стадии заболевания.
Постепенно в оболочке нароста откладывается кальций, и он становится все более плотным. Таким образом формируется кальцинированная бляшка, которая растет очень медленно. Она препятствует току крови и приводит к ухудшению кровоснабжения.
Итак, образование бляшки происходит следующим образом:
- Накопление в стенке артерии жира.
- Включение в процесс лейкоцитов, формирующих воспалительные реакции (моноцитов, T-лимфоцитов).
- Переход моноцитов в стенки сосудов, образование макрофагов с пенистой структурой, патологические изменения внутренней поверхности артерии.
- Прилипание тромбоцитов к поврежденной части сосудистой стенки.
- Иммунный ответ в виде выделения медиаторов защиты и факторов роста клеток.
- Продукция и скопление эластина и коллагена и появление их участков в эндотелии.
- Увеличение нароста в размере и его уплотнение.

Виды бляшек
В зависимости от размера, строения и структуры холестериновые бляшки делят на нестабильные и стабильные. К осложненным формам относят гетерогенную.
Нестабильные состоят в основном их жиров. Они более рыхлые и склонны к разрыву с образованием тромба и перекрытием просвета в сосуде.
Стабильные содержат много коллагеновых волокон, а значит, более эластичны, что препятствует разрыву. Такие бляшки постоянны и прогрессируют медленно. Кальцинированные наросты отличаются стабильностью, менее опасны, чем полужидкие, практически не изъязвляются, но не рассасываются.

Гетерогенная имеет углубления и наросты, отличается рыхлой структурой, склонна к кровоизлияниям и изъязвлениям.
Атеросклеротические бляшки могут проявлять себя по-разному:
- Остаются в стенке артерии, растут медленно, затем прекращают расти, путь кровотоку не перекрывают, никак не проявляют себя.
- Медленно растут внутрь артериального просвета, могут полностью и частично его закупорить.
- Могут разорваться, и кровь свернется внутри сосуда. Если это случится в сердце, произойдет инфаркт, если в головном мозге – инсульт.
Чем опасны
Холестериновые бляшки способствуют развитию тяжелых заболеваний, которые могут закончиться смертью человека:
- ИБС (ишемия сердца). Бляшки в сосудах сердца приводят к стенокардии. При их разрыве и образовании тромбов происходит гибель ткани миокарда, то есть сердечный приступ (инфаркт).
- Разрыв бляшек в сосудах головного мозга приводит к инсульту и гибели клеток мозга. ТИА (транзиторные ишемические атаки) развиваются при временных закупорках сосудов без повреждения мозга. Такое состояние – предвестник инсульта.
- При сужении периферических артерий, например, в ногах, ухудшается кровообращение нижних конечностей, при этом появляется боль, раны плохо заживают, может развиться гангрена, влекущая ампутацию ног.

Как узнать, что в сосудах есть бляшки
Формирование бляшек и стеноз (сужение просвета) артерий – процесс долгий, и на ранней стадии признаки отсутствуют. Если наросты стабильны, не разрушаются, прекратили расти и не закрывают просвет сосуда, то симптомов нет.
Проявления бляшек могут быть разными в зависимости от их размеров, расположения и пр. Но все они сводятся к симптоматике расстройств кровообращения и нарушения питания органов и тканей.
Если бляшки на сосудах растут и все больше закрывают просвет, препятствуя току крови, то основной признак – болезненные ощущения в месте пораженного сосуда, особенно после физической нагрузки.
Симптоматика появляется при распаде бляшки и миграции ее частиц по кровяному руслу. В этом случае велика вероятность образования тромбов и развития инсульта и инфаркта.
В целом клиническая картина может разворачиваться следующим образом:
- Время от времени наступает резкая слабость.
- Чувство ползания мурашек в правой или левой части тела или в одной руке или в одной ноге.
- Внезапное оцепенение.
- Онемение одной руки или одной ноги.
- Ухудшение зрения в одном из глаз.
- Спутанная речь.
Симптоматика может отличаться в зависимости от локализации патологического процесса.
В грудном отделе аорты
Появляются достаточно сильные боли в области сердца, за грудиной, отдающие в шею, плечо, руку, лопатку, и они не проходят от нитроглицерина. Может повыситься артериальное давление, появляется одышка и признаки ишемии:
- головная боль;
- бледность кожи лица;
- быстрая утомляемость;
- снижение памяти;
- помутнение сознания;
- судороги.

Головная боль может быть одним из симптомов формирования атеросклеротических бляшек в сосудах головного мозга
В голове
При стенозе или закупорке околопозвоночных, общей сонной (ОСА) и подключичных артерий, питающих кровью головной мозг, обычно наблюдаются психические нарушения:
- снижение работоспособности;
- быстрая утомляемость;
- снижение памяти;
- депрессивные настроения;
- бредово-тревожное состояние;
- нарушения речи и слуха;
- слабоумие;
- инсульт.
Признаки подразделяются в зависимости от стадии развития:
- Быстрая утомляемость, снижение работоспособности, головная боль, снижение внимания, ухудшение памяти, капризность.
- Депрессия, тревожность.
- Речевые и слуховые нарушения, дезориентация в пространстве, парезы, инсульты, развитие слабоумия.
В нижних конечностях
В начале болезни симптомов может и не быть. Постепенно появляются боли в мышцах ног при ходьбе, хромота, а позднее и трофические проявления:
- бледность кожи;
- выпадение волос;
- трофические язвы;
- атрофия мышечной ткани.
В брюшном отделе
При появлении бляшек в брюшном отделе аорты появляются следующие симптомы:
- плохой аппетит, снижение массы тела;
- болевые ощущения в районе пупка;
- затруднение дефекации, метеоризм;
- похолодание конечностей;
- онемение конечностей;
- перемежающаяся хромота;
- отеки ног.
Последствия
Осложнения и последствия атеросклероза непредсказуемы и зависят от локализации и степени тяжести поражения.
Самое частое осложнение при бляшках в артериях мозга – это инсульт, а также ишемическая транзисторная атака. Реже заболевание приводит к слабоумию.
Самые тяжелые последствия поражения аорты (брюшного и грудного отдела) – это гангрена кишечника, гангрена ноги, аневризма аорты, непроходимость кишечника.
Диагностика
Схема, по которой проводится диагностика, выглядит следующим образом:
- Осмотр больного.
- Сбор анамнеза.
- Лабораторные исследования крови.
- Инструментальные методы: УЗИ сосудов (дуплексное сканирование и триплексное сканирование) дает представление о кровотоке и структуре сосудов; рентгенография аорты позволяет определить кальциноз, расширение окна аорты, аневризму; ангиография – рентгенологическое обследование сосудов с введением контрастного вещества.
При диагностике холестериновых бляшек важно отличать их от других патологий:
- при атеросклерозе сосудов мозга – от травм головы, неврастении, сифилиса мозга и других;
- при поражении аорты – от заболеваний пищеварительной системы и органов брюшной полости;
- при закупорке сосудов ног – от варикоза, состояния после травм и других.

Ангиография позволяет выявить атеросклеротические бляшки, определить их размер и локализацию
Лечение
Атеросклероз лучше поддается лечению на ранних стадиях. Особенно хороших результатов можно ожидать при комплексном подходе. Важно знать, что полностью закупорку убрать невозможно, но есть шанс остановить рост бляшек или хотя бы замедлить его.
Основные пункты лечения – это диета и медикаментозная терапия. Кроме этого, применяют народные методы, гомеопатию и удаление бляшек хирургическим путем. Большое значение имеет образ жизни и привычки.
Образ жизни
В первую очередь нужно исключить факторы риска, связанные с вредными привычками и питанием. Нужно бросить курить, стараться употреблять алкоголь как можно реже, наладить правильное питание, заниматься физкультурой. В результате будет снижена вероятность развития инсульта и инфаркта, хотя закупорка останется.
Питание
Без соблюдения специальной диеты борьба с атеросклерозом не будет иметь успеха. В первую очередь придется отказаться от продуктов с высоким содержанием холестерина или ограничить в своем рационе:
- животные жиры;
- субпродукты;
- мясо;
- консервы (рыбные и мясные);
- жирную молочную пищу;
- яйца;
- какао и шоколад.
Кроме это, нужно значительно снизить потребление соли, сахара и сладостей.
Животные жиры нужно заменить растительными, которые богаты ненасыщенными жирными кислотами. В рационе должно быть больше продуктов, содержащих витамины группы B , аскорбиновую кислоту, йод. К ним относятся:
- цветная капуста;
- брокколи;
- баклажаны;
- кабачки;
- бобы;
- орехи;
- морская капуста;
- цитрусовые;
- ягоды;
- арбуз (способствует выведению из крови вредного холестерина);
- зеленый чай (благодаря антиоксидантным свойствам укрепляет и тонизирует сосудистые стенки).

Медикаменты
При атеросклерозе основными лекарственными препаратами выступают статины. Они не только снижают выработку холестерина в печени, но и улучшают обменные процессы в организме. К ним относятся:
- Правастатин;
- Ловастатин;
- Симвастатин;
- Аторвастатин.
В дополнение к статинам, если они с задачей не справляются, могут назначить другие снижающие холестерин лекарства – фибраты:
- Ципрофибрат;
- Фенофибрат;
- Клофибрат.
Еще одно средство против холестерина – никотиновая кислота, которое назначается короткими курсами из-за побочных эффектов.
При атеросклерозе необходимо принимать витамины:
- Аевит;
- Витамин C;
- Аскорутин.
Таким образом, с помощью медикаментов снижается выработка холестерина организмом, в то время как диета помогает уменьшить его приход извне (из пищи).
Оперативное лечение
В тяжелых случаях, когда закупорившая сосуд бляшка становится угрозой жизни, показаны инвазивные методы лечения:
- Стентирование. Это самая частая процедура, при которой проводится катеризация сердца и ангиография сосудов. В артерию на руке или ноге с помощью тонкой трубки вводят стент с баллоном, чтобы он достиг поврежденного сосуда, который можно видеть на мониторе ангиографа. Чтобы раскрыть стент, надувают баллон. Образовавшаяся конструкция остается в сосуде для поддержания постоянного просвета.
- Аорто-коронарное шунтирование. Проводится для возобновления нарушенного кровообращения. В обход забитых сосудов с помощью шунтов прокладывается новое русло для крови. В качестве шунта может быть использован здоровый кровеносный сосуд, взятый, например, на ноге.

Эти методы опасны осложнениями, поэтому такое лечение проводится только в крайних случаях
Народные методы
В народе известно много рецептов для снижения в крови уровня холестерина. Чаще борются с бляшками на сосудах травяными сборами.
Рецепт 1
Для приготовления настоя потребуется смесь трав:
- по 20 грамм тмина и листьев барвинка;
- 40 грамм корневища боярышника;
- 60 грамм омелы белой.
Залить кипятком (0,5 л) четыре ложки смеси и дать настояться. Процедить готовый настой и принимать внутрь по два стакана в день в любое время.
Рецепт 2
Этот настой готовится на основе цветков арники (10 грамм), травы зверобоя (50 грамм) и травы тысячелистника (20 грамм). Три ложки измельченных компонентов заливают 0,4 л кипятка, настаивают, процеживают и выпивают это количество в течение дня.
При холестериновых бляшках применяют и спиртовые настойки. Особенно эффективным считается чесночная, которую пьют в течение месяца по три раза в день по 20 капель. На 150 грамм очищенного чеснока нужно взять 150 грамм спирта. Чеснок измельчить, залить спиртом, закрыть крышкой и поместить в темное место на две недели. Затем процедить, жидкую часть опять закупорить и убрать в темное место на три дня. По истечении этого срока достать банку с настойкой и, не бултыхая, слить жидкость, чтобы осадок остался внизу.

Прогноз
Прогноз атеросклероза обусловлен в первую очередь локализацией, а также стадией развития. Считается, что он более благоприятен при поражении аорты и чаще плохой при закупорке коронарных артерий. Потеря трудоспособности обычно происходит в запущенных случаях и при наличии осложнений. Следует всегда помнить, что атеросклеротические бляшки могут привести к тяжелым и смертельно опасным болезням – инфаркту и инсульту.
Источник
Патологическая
анатомия и морфогенез атеросклероза.
Сущность процесса хорошо отражает
термин: в интиме артерий появляются
кашицеобразный
жиробелковый детрит (аthеге)
и очаговое разрастание соединительной
ткани (5с1его51з), что приводит
к формированию атеросклеротической
бляшки, суживающей просвет сосуда.
Обычно поражаются, как уже упоминалось,
артерии эластического и мышечно-эластического
типа, т. е. артерии крупного и среднего
калибра; значительно реже вовлекаются
в процесс мелкие артерии мышечного
типа.
Атеросклеротический
процесс проходит определенные
стадии (фазы), которые имеют
макроскопическую и микроскопическую
характеристику
(морфогенез атеросклероза).
Макроскопически
различают следующие
виды атеросклеротических изменений,
отражающие
динамику процесса
1) жировые
пятна или полоски;
2) фиброзные
бляшки;
3) осложненные
поражения, представленные
фиброзными бляшками с изъязвлением,
кровоизлияниями и наложениями
тромботических
масс;
4) кальциноз,
или атерокальциноз.
Жировые пятна
или полоски
— это участки желтого или желто-серого
цвета (пятна), которые иногда сливаются
и образуют полоски,
но не возвышаются над поверхностью
интимы.
Они содержат липиды, выявляемые при
тотальной окраске сосуда жировыми
красителями,
например Суданом (такие препараты
называются суданированными). Раньше
всего
жировые пятна и полости появляются в
аорте
на задней стенке и у места отхождения
ее ветвей,
позже — в крупных артериях.
Фиброзные бляшки
— плотные, овальные
или округлые, белые или бело-желтые
образования,
содержащие липиды и возвышающиеся
над поверхностью интимы. Часто они
сливаются
между собой, придают внутренней
поверхности
сосуда бугристый вид и резко суживают
его просвет (стенозирующий атеросклероз).
Наиболее часто фиброзные
бляшки наблюдаются в брюшной аорте, в
отходящих от аорты ветвях, в артериях
сердца,
мозга, почек, нижних конечностей, сонных
артериях и т. д. Наиболее часто поражаются
те участки сосудов, которые испытывают
гемодинамическое (механическое)
воздействие
(области отхождения, ветвления изгибов
артерий, та сторона их стенки, которая
имеет жесткую подстилку).
Осложненные
поражения возникают
тогда, когда в толще бляшки преобладает
распад жиробелковых комплексов и
образуется
детрит, напоминающий содержимое
ретен-ционной
кисты сальной железы, т. е. а т е р о -м
ы. Поэтому такие изменения называют а
т е -роматозными.
Прогрессирование атерома-тозных
изменений ведет к деструкции покрышки
бляшки, ее изъязвлению (атероматозная
язва), кровоизлияниям в
толщубляшки (интрамуральная гематома)
и образованию тромботических
наложений на месте изъязвления бляшки.
С осложненными поражениями связаны:
острая закупорка артерии тромбом и
развитие
инфаркта, эмболия как тромботическими,
так и атероматозными массами, образование
аневризмы сосуда в месте его изъязвления,
а также артериальное кровотечение при
разъедании
стенки сосуда атероматозной язвой.
Кальциноз,
или атерокальциноз,
— завершающая фаза атеросклероза,
которая
характеризуется отложением в фиброзные
бляшки солей кальция, т. е. их
обызвествлением.
Бляшки приобретают каменинистую
плотность (петрификация бляшек),
стенка сосуда в месте петрификации
резко
деформируется.
Различные
виды атеросклеротических изменений
нередко сочетаются; в одном и том
же сосуде, например в аорте, можно видеть
одновременно жировые пятна и полосы,
фиброзные
бляшки, атероматозные язвы с тромбами
и участки атерокальциноза, что
свидетельствует
оволнообразности течения
атеросклероза.
Микроскопическое
исследование
уточняет и дополняет характер и
последовательность
развития изменений, свойственных
атеросклерозу. На основании данных
микроскопического
исследования выделены
следующие стадии морфогенеза
атеросклероза:
1) долипидная;
2) липоидоз;
3) липосклероз;
4) атероматоз;
5) изъязвление;
6) атерокальциноз.
Долипидная
стадия
характеризуется изменениями,
отражающими общие метаболические
нарушения при атеросклерозе
(гиперхолестеринемия
и гиперлипопротеинемия, диспротеинемия,
накопление грубодисперсных белков и
мукосубстанций в плазме крови, повышение
гиалуронидазной активности и т. д.) и
«травму» интимы продуктами нарушенного
метаболизма.
Эти изменения представлены:
1) повышением
проницаемости эндотелия
и мембран интимы, что ведет
к накоплению во внутренней оболочке
белков
плазмы, фибриногена (фибрина) и образованию
плоских пристеночных тромбов;
2) накоплением
кислых гексозамингликанов
(в основном сульфатированных
му-кополисахаридов)
в интиме, с чем связано появление
мукоидного отека внутренней оболочки,
а поэтому благоприятных условий для
фиксации в ней (3-липопротеидов,
холестерина,
белков;
3) деструкцией
базальных
мембран интимы, эластических
и коллагеновых волокон, способствующей
еще большему повышению проницаемости
интимы для продуктов нарушенного
метаболизма.
Не
исключено, что такие вещества, как
хондроитинсульфаты и холестерин,
откладываются в интиме вследствие
травмы эластических структур.
Ряд
веществ нарушенного обмена, в частности
липиды, холестерин и фибрин, хорошо
выявляются в эндотелии
и за базальной его мембраной при
электронно-микроскопическом
исследовании. Из этого следует,
что понятие «долипидная стадия»
исключается результатами
электронно-микроскопического анализа
начальных
изменений интимы при атеросклерозе.
Сущность этих
изменений в адаптивной реакции интимы
на первичные
гуморально-метаболические и
нервно-сосудистые нарушения.
Время
существования долипидной стадии
определяется возможностью липолитических
и протеолитических (фибринолитических)
ферментов интимы «очищать» ее от
«засорения» продуктами
нарушенного метаболизма. Как правило,
активность липолитических и
протеолитических
ферментов интимы в долипидной стадии
повышена, истощение их знаменует начало
стадии липоидоза.
В
стадии липоидоза
отмечается очаговая
инфильтрация интимы, особенно
поверхностных
ее отделов, липидами (холестерином),
р-липопротеидами,
белками (рис. 198), что ведет
к образованию жировых пятен и
полос. Липиды диффузно пропитывают
ткань
интимы и накапливаются в макрофагах,
которые
получили название ксантомных клеток
(от греч. — желтый). Роль
ксантомных клеток выполняют гистиоциты
и гладкомышечные
клетки, В эндотелии также появляются
липидные включения, что свидетельствует
о процессе инфильтрации интимы липидами
плазмы крови. Отчетливо выражены
набухание и деструкция эластических
мембран.
У
детей наблюдается физиологический
липоидоз сосудов.
У 50% детей в возрасте моложе 1 года можно
обнаружить
ё
аорте
липидные пятна. В юношеском возрасте
липоидоз усиливается, жировые пятна
появляются
не только в аорте, но и в коронарных
артериях. С возрастом
изменения, характерные для физиологического
раннего
липоидоза, в подавляющем большинстве
случаев
исчезают и не являются источником
развития дальнейших
атеросклеротических изменений,
Липосклероз
характеризуется разрастанием
молодых соединительнотканных элементов
интимы в участках отложения и распада
липидов и белков, появлением большого
количества
макрофагов — ксантомных клеток,
разрушением
эластических и аргирофильных мембран.
Очаговое разрастание в интиме молодой
соединительной ткани и ее последующее
созревание
ведут к формированию фиброзной
бляшки (рис. 199), в которой появляются
тонкостенные сосуды, связанные с
vasa
vasorum
.
При
атероматозе
липидные массы, составляющие
центральную часть бляшки, а также
прилежащие коллагеновые и эластические
волокна распадаются (рис. 200). Образуется
мелкозернистая аморфная масса, в которой
обнаруживаются кристаллы холестерина
и
жирных кислот, обрывки эластических и
коллагеновых
волокон, капельки нейтрального жира
(атероматозный детрит). В краях и у
основания
бляшки появляется много новообразованных
сосудов, врастающих из vasa
vasorum,
а также ксантомные клетки, лимфоциты,
плазматические
клетки. Атероматозные массы отграничены
от просвета сосуда слоем зрелой, иногда
гиалинизированной соединительной ткани
(покрышка бляшки). В связи с тем что
атероматозному
распаду подвергаются гладкие
мышечные волокна средней оболочки,
бляшка
«погружается» довольно глубоко, достигая
в некоторых случаях адвентиции.
Атероматоз
— начало осложненных поражений.
При прогрессировании атероматоза
в связи с разрушением новообразованных
сосудов происходит кровоизлияние в
толщу
бляшки (интрамуральная гематома),
покрышка
бляшки разрывается.
Наступает
стадия изъязвления,
характеризующаяся
образованием атероматозной
язвы. Края ее подрытые, неровные, дно
образовано
мышечным, а иногда наружным слоем
стенки сосуда. Дефект интимы очень часто
покрывается тромботическими наложениями,
причем тромб может быть не
только пристеночным, но и обтурирующим.
Атерокальциноз
— завершающая
стадия морфогенеза атеросклероза, хотя
отложение извести начинается уже в
стадии
атероматоза и даже липосклероза. Известь
откладывается
в атероматозные массы, в фиброзную
ткань, в межуточное вещество между
эластическими волокнами. При значительных
отложениях извести в покрышке бляшки
образуются плотные и ломкие пластинки.
Обызвествлению
бляшек способствует эласто-лиз.
В связи с деструкцией эластических
мембран
происходит накопление аспарагиновой
и глутаминовой
кислот. Ионы кальция связываются
со свободными карбоксильными группами
этих кислот и осаждаются в виде фосфата
кальция.
Морфогенез
атеросклероза в значительной мере
определяет
выделение клинических периодов и стадий
болезни (А. Л. Мясников). Начальный
(доклинический)
период, характеризующийся вазомоторными
и метаболическими нарушениями, охватывает
период долипидной стадии, липоидоза и
нестено-зирующего
липосклероза. В период клинических
проявлений
развитие ишемической стадии
связано со стенозирующим атеросклерозом
(стенозирующие
фиброзные бляшки), ведущим к развитию
ишемии
и дистрофии соответствующих органов и
тканей. Некротическая
стадия — стадия осложненных
атеросклеротических
поражений, острой окклюзии артерий,
развития инфарктов, а склеротическая
стадия
— стадия медленной окклюзии артерий,
хронической
ишемии и развития мелкоочагового
склероза, либо стадия исхода инфарктных
изменений, чаще в крупноочаговый
склероз.
Морфологическое
обоснование получило и волнообразное
течение атеросклероза,
складывающееся клинически из чередования
фаз прогрессирования (активная
фаза), стабилизации (неактивная
фаза) и регрессирования.
Прогрессирование
атеросклероза характеризуется
морфологией волны липоидоза, которая
наслаивается на старые поздние изменения
(липосклероз, атероматоз, атерокальци-ноз)
и ведет к развитию осложненных поражений
(атероматоз, кровоизлияние в толще
бляшки,
тромбоз). При регрессировании атеросклероза
происходят макрофагальная резорбция
и вымывание липидов из бляшек, количество
соединительной ткани в них увеличивается.
О
волнообразном течении атеросклероза
можно судить по гистологическому
строению
бляшек: они многослойны, состоят
из чередующихся прослоек соединительной
ткани с участками нерассосавшихся
липидов
в глубоких слоях и более свежего
выпадения
липидов в поверхностных слоях покрышки.
Этиология
и патогенез атеросклероза
тесно связаны и изучены еще недостаточно.
В развитии
атеросклероза наибольшее значение
имеют
следующие факторы:
1) гиперлипемия
(гиперхолестеринемия);
2) гормональные
факторы;
3) артериальная
гипертония;
4)
стрессовые и конфликтные
ситуации, ведущие к
психоэмоциональному перенапряжению;
5) состояние
сосудистой стенки;
6)
наследственные и этнические
факторы.
Гиперлипемии
(гиперхолестеринемии)
придается чуть ли не ведущая роль
в этиологии атеросклероза. В этом
отношении
доказательны экспериментальные
исследования.
Скармливание животным холестерина
приводит к гиперхолестеринемии,
отложению
холестерина и его эстеров в стенке
аорты и артерий, развитию
атеросклеротических изменений.
У больных атеросклерозом людей также
нередко отмечаются гиперхолестеринемия,
ожирение. Эти данные позволили
в свое время
считать, что в развитии атеросклероза
исключительное
значение имеет алиментарный
фактор (алиментарная ин-фильтрационная
теория атеросклероза
Н. Н. Аничкова). Однако в даль
нейшем было доказано, что избыток
экзогенного
холестерина у человека во многих случаях
не
приводит к развитию атеросклероза,
корреляция
между гиперхолестеринемией и выраженностью
морфологических изменений, свойственных
атеросклерозу, отсутствует.
В
настоящее время в развитии атеросклероза
придается значение не столько самой
гиперхолестеринемии,
сколько нарушению соотношений
холестерина с фосфолипидами (нарушение
холестерино-лецитинового коэффициента)
и белками (избыточное образование
(3-липопротеидов).
Подчеркивается важное значение
крупномолекулярных жиробелковых
комплексов
— /3-липопротеидов, которые могут
выступать в роли атерогениых веществ
и аутоантигенов.
Доказательство
антигенных свойств /3-липопротеидов
явилось основанием для создания
иммунологической
теории
атеросклероза.
Согласно этой теории, при атеросклерозе
образуются иммунные комплексы
«р-липонротеид
— аутоантитело», которые, циркулируя
в крови, откладываются в интиме артерий,
что ведет к развитию характерных
изменений.
Таким
образом, атеросклероз рассматривается
как иммунокомплексная болезнь.
Эта заманчивая концепция нуждается,
однако, в веских иммуноморфологических
доказательствах.
В
развитии атеросклероза велика роль
нарушений
не только липидного, но и белкового
обмена.
Об этом свидетельствует хотя бы частое
возникновение атеросклероза при подагре,
желчнокаменной
болезни. Поэтому правильнее
говорить о значении в патогенезе
атеросклероза
не гиперлипемии, а метаболического
(обменного) фактора.
Значение
гормональных
факторов
в
развитии атеросклероза несомненно.
Так, сахарный диабет и гипотиреоз
способствуют, а гипертиреоз,
эстрогены препятствуют развитию
атеросклероза. Несомненна и роль
артериальной
гипертонии в атерогенезе. Вне
зависимости от характера гипертонии
при ней
отмечается усиление атеросклеротического
процесса. При гипертонии атеросклероз
развивается
даже в венах (легочные вены — при
гипертензии малого круга, воротная
вена—
при портальной гипертензии). Эти данные
свидетельствуют о значении гемодинамического
фактора в патогенезе атеросклероза.
Исключительная роль в этиологии
атеросклероза
отводится стрессовым и конфликтным
ситуациям, т. е. нервному
фактору. С этими ситуациями связано
психоэмоциональное перенапряжение,
ведущее к нарушению нейроэндокринной
регуляции жиробелкового обмена и
вазомоторным
расстройствам, что определяет развитие
атеросклеротических изменений (нервно
-метаболическая теория атеросклероза
А. Л. Мясникова).
Поэтому атеросклероз
рассматривается как болезнь урбанизации,
болезнь сапиентации.
Атеросклероз —
заболевание жителей города,
а не деревни, работников в основном
умственного
(интеллектуального), а не физического
труда.
Состояние
сосудистой стенки
в значительной
мере определяет развитие атеросклероза.
Имеют значение заболевания (инфекции,
интоксикации, артериальная гипертония),
ведущие к поражению стенки артерий
(артериит,
плазматическое пропитывание, тромбоз,
склероз), что «облегчает» возникновение
атеросклеротических изменений.
Избирательное
значение при этом имеют пристеночные
и интрамуральные тромбы, на которых
«строится»
атеросклеротическая бляшка (тромбогенная
теория Рокитанского
— Дьюгеда).
Некоторые
исследователи придают основное значение
в атеросклерозе возрастным
изменениям
артериальной стенки
и рассматривают
атеросклероз как «проблему возраста»,
как «геронтологическую проблему» (И.
В. Давыдовский); нозологическая сущность
атеросклероза отвергается. Эта концепция
большинством клиницистов и патологов
не разделяется.
Роль
наследственных факторов
в атеросклерозе
доказана (например, атеросклероз
у молодых людей при семейной
гиперхоле-стеринемии),
но изучена недостаточно. Имеются
данные о роли в атеросклерозе этнических
факторов.
Таким
образом, атеросклероз следует считать
полиэтиологическим
заболеванием,
возникновение и развитие которого
связаны
с влиянием экзогенных и эндогенных
факторов.
Эти факторы находятся в сложных
причинно-следственных
отношениях и могут рассматриваться
как патогенетические (см,
схему).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник