Атеросклероз почечной артерии этиология
Атеросклероз почечных артерий — это отложение липидных бляшек в артериальных сосудах, кровоснабжающих почки, приводящее к их стенозированию. Состояние проявляется реноваскулярной гипертензией, для которой характерны высокие цифры АД и рефрактерность к стандартной терапии. Позже присоединяются признаки снижения функциональной активности почек. Для диагностики используют инструментальные методы (дуплексное УЗИ ренальных артерий, МР- или КТ-ангиографию почечных сосудов), лабораторные анализы (липидограмма, анализ мочи, определение СКФ). Лечение включает прием гиполипидемических и гипотензивных средств, методики хирургической коррекции.
Общие сведения
Атеросклеротическое поражение почечных артерий занимает второе место по распространенности после коронарного атеросклероза. Оно наблюдаются в 90% случаев реноваскулярной гипертензии. Заболевание встречается у 7% больных старше 65 лет. Характерны половые различия: атеросклероз артерий почек регистрируется у 9,1% пожилых мужчин и у 5,5% женщин. Типично сочетание почечно-сосудистой локализации процесса и атеросклероза брюшной аорты, артерий нижних конечностей.
Атеросклероз почечных артерий
Причины
Атеросклероз почечных артерий является одним из проявлений системного атеросклеротического поражения сосудов, поэтому в его развитии участвуют такие же причины. Точная этиология поражения эндотелия (внутреннего сосудистого слоя) не установлена. В современной кардиологии ведущей является теория о полиэтиологическом характере атеросклероза. Для формирования патологии необходимо сочетание эндогенных и экзогенных воздействий.
Факторы риска
Поражение ренальных артерий обусловлено управляемыми и неуправляемыми факторами риска. Неуправляемых причин существует всего три:
- возраст: частота заболевания возрастает после 50-55 лет;
- пол: чаще болеют мужчины;
- наследственная предрасположенность: наличие в роду ИБС и атеросклероза.
В возрастной структуре определяется увеличение заболеваемости среди женщин старше 60 лет, что обусловлено гормональными изменениями в постменопаузе.
Большое значение придается управляемым факторам риска, которые значительно повышают вероятность атеросклероза. Специфические изменения, как правило, обнаруживаются на фоне дислипидемии, которая в свою очередь является результатом неправильного питания и избыточного веса. Вредные привычки (курение, употребление алкоголя) в 3-5 раз повышают риск поражения почечных сосудов. Важным предрасполагающим фактором является неконтролируемая гипертония.
Патогенез
Отложение холестериновых бляшек на поверхности артерий объясняется несколькими патогенетическими механизмами. Проникновению ЛПНП в макрофаги сосудистой стенки способствует локальное повреждение эндотелия и наличие хронического воспалительного процесса. В дальнейшем происходит разрушение пораженных клеток, при этом липиды накапливаются в межклеточном пространстве. На поздних стадиях атеросклероза развивается кальциноз.
Когда почечные артерии стенозируются липидными бляшками, начинается ишемия паренхимы органа и юкстагломерулярного аппарата, клетки которого продуцируют вазоактивные вещества. Повышается выработка ренина, который связывается с рецепторами и увеличивает периферическое сосудистое сопротивление. Ишемическое повреждение почечных клубочков и канальцев сопровождается нарушениями концентрационной и выделительной функции — в организме задерживается вода и натрий.
Классификация
Существуют 2 типичные локализации атеросклеротических бляшек: место отхождения почечной артерии от брюшной аорты (74%) и средние отделы сосуда (16%). В 10% случаев процесс захватывает бифуркацию ренальной артерии, ее дистальные ветви. В клинической практике используется классификация реноваскулярной гипертензии, как основного проявления атеросклероза почечных артерий. Выделяют 3 стадии болезни:
- Период компенсации. Для этого этапа характерно умеренное повышение артериального давления, которое легко контролируется гипотензивными препаратами. Почечные функции не нарушены.
- Относительная компенсация. На фоне развивающегося атеросклероза наблюдается стабильная гипертензия, для контроля которой требуется комбинация нескольких медикаментов. Снижается выделительная функция.
- Декомпенсация. Возникает рефрактерная к медикаментозному лучению гипертония с частыми кризами. Почки быстро уменьшаются в размерах, их функции прогрессирующе нарушаются вплоть до ХПН 4-5 стадии.
Симптомы
Для атеросклероза более типично двустороннее вовлечение в процесс почечных артерий, которое сопровождается неспецифическими почечными симптомами. Патогномоничные признаки заболевания регистрируются в среднем спустя 8-10 лет существования атеросклероза. Выраженные клинические проявления зачастую определяются на поздней стадии болезни при прогрессирующей ишемии почек.
Основной симптом атеросклеротического сужения почечных артерий — реноваскулярная гипертензия. Выявляется повышение давления до высоких цифр (систолическое АД 170 мм рт. ст. и более), которое плохо купируется медикаментами. Чтобы достичь целевого уровня артериального давления, пациенты вынуждены принимать 3-5 гипотензивных препаратов. О возможном развитии атеросклероза также свидетельствует внезапное ухудшение самочувствия при стабильной гипертонии.
При длительно протекающей ишемической нефропатии атеросклеротического генеза развивается застойная сердечная недостаточность. Становятся заметными отеки на ногах, которые появляются к вечеру. Кожа и слизистые оболочки приобретают синюшный оттенок. Характерна одышка при повседневной активности, иногда одышка сохраняется в покое. По ночам периодически беспокоят приступы удушья, для облегчения которых больные садятся и опираются на вытянутые руки.
Вторая группа клинических симптомов связана с поражением паренхимы почек. Характерно повышение частоты мочеиспусканий в ночное время, из-за чего у человека нарушается качество сна. На ранних этапах возникают беспричинная апатия и усталость, снижение аппетита. Наблюдается тошнота и рвота, не связанная с приемом пищи. Появляется покалывание и чувство «ползания мурашек», возможны кратковременные судороги икроножных мышц.
Осложнения
Патология почечных сосудов ассоциируется с крайне высоким риском сердечно-сосудистых кризов. Длительно существующий стеноз артерий в 2 раза повышает вероятность развития инфаркта миокарда или инсульта, увеличивает риск внезапной сердечной смерти. Возникновение реноваскулярной гипертонии на фоне атеросклероза чревато поражением органов-мишеней: сердца, головного мозга, сетчатки глаз.
Ишемия почечной паренхимы приводит к хронической болезни почек, которая со временем прогрессирует в терминальные стадии ХПН. При отсутствии терапии происходит постепенное сморщивание органа со снижением функциональной активности до 10-15% от нормы. Таким пациентам для продления жизни требуется заместительная почечная терапия (гемодиализ или перитонеальный диализ).
Диагностика
Обследование организует терапевт-кардиолог совместно с нефрологом. Физикальные данные неспецифичны: выявляется отечность нижних конечностей, характерно выслушивание сердечных шумов и абдоминального сосудистого шума. Для обнаружения атеросклероза почечных артерий проводится комплекс лабораторно-инструментальных мероприятий, который включает:
- Лабораторные методы. В биохимическом анализе крови повышено содержание креатинина и мочевины, снижено количество общего белка. Липидограмма показывает повышение холестерина и триглицеридов. В анализе мочи определяется протеинурия, гипоизостенурия. Измеряется скорость клубочковой фильтрации (СКФ), по результатам которой ставят степень ХПН.
- УЗИ почек и почечных артерий. Предпочтительным является дуплексное цветное сканирование, которое показывает локализацию, степень и протяженность участка стеноза. С помощью дуплексного УЗИ измеряют скорость кровотока в почечной артерии, индекс сопротивления. Исследование недостаточно информативно при поражении дистальных отделов сосуда.
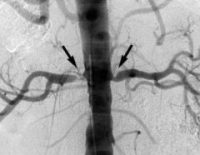
- КТ-ангиография. Томографическое рентгеноконтрастное исследование — самый точный диагностический метод. При ангиографии получают трехмерное изображение артерий почек и аорты, на которых хорошо видны атеросклеротические бляшки. Для пациентов со сниженной СКФ целесообразно использовать МР-ангиографию почечных артерий.
- ИДСА. Интраартериальная дигитальная субтракционная ангиография дает точное морфологическое изображение пораженного атеросклерозом сосуда. Методика также применяется для внутриартериального измерения давления. Исследование в основном выполняется в рамках подготовки к хирургическому лечению.
Лечение атеросклероза почечных артерий
Консервативная терапия
Лечение представлено комплексом мероприятий, которые применимы при признаках атеросклероза любой локализации. Пациентам назначают диету с ограничением насыщенных жиров и поваренной соли, рекомендуют нормализовать массу тела. Медикаментозная схема направлена на коррекцию гипертензии, улучшение мочевыделительных функций и снижение риска кардиоваскулярных осложнений. Чаще всего для терапии применяют следующие группы препаратов:
- Гиполипидемические средства. С учетом степени дислипидемии и преобладающей фракции липидов подбирают оптимальную фармакологическую группу: фибраты, статины, препараты никотиновой кислоты. Для достижения клинического эффекта лекарства принимают длительно или пожизненно.
- Гипотензивные препараты. Основной задачей терапии является достижение оптимального уровня АД, для чего назначают комбинацию из 2-3 лекарств. При одностороннем стенозе используют ингибиторы АПФ или антагонисты рецепторов ангиотензина II. Также применяются бета-блокаторы и антагонисты кальциевых каналов.
- Антиагреганты. Препараты назначаются для улучшения реологических свойств крови, профилактики тромботических осложнений. Средства принимаются длительно в невысоких дозах, при склонности к тромбозу в схему лечения добавляют непрямые антикоагулянты.
Хирургическое лечение
К оперативной коррекции прибегают у больных с выраженной степенью стеноза (более 70%), злокачественной формой реноваскулярной гипертензии. Операция показана при быстром прогрессировании двустороннего атеросклероза почечных сосудов или поражении артерии единственной функционирующей почки. Используется несколько методов хирургических вмешательств, таких как:
- Транслюминальная ангиопластика. Эндоваскулярная операция является методом выбора благодаря малой инвазивности и низкому проценту осложнений. Баллонная ангиопластика с последующим стентированием эффективна при атеросклерозе начального отдела почечной артерии .
- Хирургическая реваскуляризация почки. Радикальный метод лечения связан с риском тромбоэмболических и геморрагических осложнений, поэтому рекомендуется намного реже. Предполагает проведение трансаортальной эндартерэктомии или установку аортально-ренального шунта.
Прогноз и профилактика
Выполнение комплекса медикаментозных и малоинвазивных мероприятий восстанавливает кровоток в пораженной почечной артерии и улучшает состояние больного. Прогноз для таких пациентов благоприятный: при дальнейшей коррекции атеросклероза риск осложнений минимальный. Профилактика включает неспецифические методы: коррекцию образа жизни для ликвидации причин заболевания, регулярное обследование людей из группы риска.
Рациональная диета при атеросклерозе должна способствовать коррекции нарушений липидного обмена и поддержанию нормальной массы тела.
Общие принципы гиполипидемической диеты:
Пища должна быть разнообразной, а количество потребляемых с пищей калорий должно быть таким, чтобы поддерживать идеальный для конкретного больного вес тела.
Около 15% энергетической ценности диеты должны составлять белки, 30% — жиры и 55% — углеводы.
Ограничения потребления жиров животного происхождения — количество жира (включая растительные жиры), содержащееся во всех потребляемых в течение суток продуктах, не должно превышать 30% от общей энергетической ценности пищи, причем на долю насыщенных (животных) жиров должно приходиться не более 7% от этого количества.
У лиц без дислипопротеидемий, атеросклероза и высокого 10-летнего риска смерти от сердечно-сосудистых заболеваний поступление холестерина с пищей не должно превышать 300 мг/сут.
При наличии этих состояний суточное потребление пищевого холестерина следует ограничить до 200 мг/сут. Следует отметить, что отрицательное влияние пищевого холестерина на липидный обмен менее значительно, чем потребление насыщенных жиров. Оно проявляется только в случаях, когда пищевой холестерин поступает в организм в значительных количествах, причем снижение его потребления на 100 мг в сутки уменьшает содержание
общего холестерина
в среднем всего на 1%. Поэтому при разъяснении пациентам принципов рациональной диеты необходимо подчеркивать необходимость сокращения потребления с пищей именно насыщенных (животных) жиров, а также трансизомеров жирных кислот (не рекомендуется не только сливочное масло, но и твердые маргарины, кулинарные жиры).
Мясо и мясные продукты с высоким содержанием жира целесообразно заменять бобовыми, рыбой, птицей или тощими сортами мяса. Молоко и молочные продукты должны употребляться низкожировые – ежедневно.
Увеличение потребления мононенасыщенных и полиненасыщенных жирных кислот (до 10-15% от общей энергетической ценности пищи).
Данные жиры находятся в растительном масле, морепродуктах.
Жирную морскую рыбу (лосось, тунец, скумбрия) следует употреблять не реже 2 раз в неделю.
Ограничение потребления легкоусвояемых простых углеводов (содержащихся в сахаре, варенье, конфетах) до не более 10% калорийности.
Обеспечение больных углеводами, содержащимися в свежих овощах и фруктах (моркови, свекле, капусте), бобовых (горохе, фасоли). Разнообразные фрукты и овощи необходимо употреблять несколько раз в день в общем количестве не менее 400г, не считая картофеля.
Общее потребление соли, включая соль, содержащуюся в хлебе, консервированных продуктах и т.п., не должно превышать 6г (1 чайная ложка) в сутки.
Эта рекомендация особенно важна для больных артериальной гипертензией.
Целесообразно добавление в пищевой рацион растительных стеролов/станолов (2г/сут), которые конкурентно ингибируют всасывание холестерина в кишечнике (например, в составе маргарина «Бенекол» и молочного продукта «Данакор» — рекомендовано Всероссйским Научным Обществом Кардиологов).
В ряде случаев (выраженная гиперлипопротеинемия, сахарный диабет) может потребоваться консультация специалиста – диетолога.
Следует помнить, что даже строгое соблюдение диеты позволяет снизить содержание
холестерина
не более чем на 10%.
Подробнее:
Лечебное питание при атеросклерозе
.
Диета № 10
.
Нарушенное кровообращение в области мочеполовой системы может привести к серьезным осложнениям. Атеросклероз почечных артерий приводит к нарушению работы почек, а также к артериальной гипертензии и вазоренальной симптоматической гипертензии.
Так что же такое почечный атеросклероз и почему он так опасен? Эти и другие вопросы мы разберем в данной статье.
Этиология и патогенез заболевания
Атеросклероз почечных артерий — это поражение артерий в организме, которое сопровождается гипертензией, нарушением работы мочевыводящей системы, накоплению и разрастанию липидов и фиброзных тканей.
Данное заболевание относится к хроническим. В результате, которого развивается вазоренальная и артериальная гипертензия, что приводит к дегенеративным изменениям стенок артерий.

У атеросклероза существует несколько стадий развития:
- Появляются липидные пятна. Симптомы у больного на данном этапе отсутствуют, именно поэтому развитие заболевания достаточно трудно определить;
- Липидные пятна образовываются в больших количествах, что приводит к появлению фиброзной бляшки и, как следствие, воспалению липидных пятен. Наличие воспалительного процесса приводит к расщеплению и разложению жиров, из-за чего они обрастают соединительными тканями. Фиброзная бляшка на данном этапе имеет плотную текстуру, а гемодинамика значительно нарушена;
- В фиброзной бляшке появляются отложения кальциевых солей, при этом осложнения развиваются и приводят к появлению характерных симптомов. Гемодинамика сильно нарушена, что способствует возникновению таких заболеваний и патологий, как гангрена, инфаркт, перитонит и т.д.
Данное заболевание возникает из-за холестериновых отложений на стенках сосудов, которые стремительно разрастаются. Приводит это к нарушению гемодинамики, потере эластичности артерий и появлению атрофии.
Причины появления заболевания
Существуют неизменные и модифицированные (на которые можно повлиять) причины развития данного заболевания. К модифицированным относятся следующие факторы:
- Гипертония. Если у вас повышенное артериальное давления, то это может стать провоцирующим фактором развития заболевания. При повышенном АД процесс абсорбции жира стенками сосудов происходит интенсивнее, что провоцирует появление атеросклероза;
- Курение. У курящих людей велик риск возникновения гипертензии, а также повышенного давления, что и вызывает предрасположенность к атеросклерозу;
- Гиподинамия. Происходит ухудшение обменных процессов в связи с нарушением физической активности;
- Сахарный диабет. Возникает нарушение липидного обмена. Также люди имеющие данную болезнь в 10 раз чаще подвергаются атеросклерозу нежели здоровые люди;
- Ожирение и нарушение обмена веществ. Люди, употребляющие в пищу большое количество вредных, жирных продуктов входят в группу риска, поскольку это провоцирует нарушение уровня холестерина, а также липидного обмена.
Неизменными причинами являются возраст, пол, а также генетические особенности человека. Мужчины в четыре  раза чаще, чем женщины подвержены данному заболеванию, особенно на рубеже 50-ти лет.
раза чаще, чем женщины подвержены данному заболеванию, особенно на рубеже 50-ти лет.
Бляшки появляются из-за нарушения липидного обмена. Если организм здоровый, то данный процесс происходит в балансе холестерина и липопротеинов.
Если же количество холестерина превышает норму, то это может стать причиной развития атеросклероза сосудов почек.
Симптоматика атеросклероза почек
Атеросклероз почечных артерий, симптомы которого чаще всего проявляется в форме ишемической болезни, которая в свою очередь, провоцирует возникновение и развитие гипертонии.
Высокие показатели артериального давления очень опасны при возникновении атеросклероза, поскольку АД еще больше провоцирует развитие болезни. Эти симптомы могут также дополняться проблемами с мочеиспусканием, недомоганием и головной болью.
Иногда присутствует тошнота, рвота и кровь в моче, а также боли в области живота и поясницы. Одним из главных симптомов появления и развития заболевания становится низкий уровень калия в крови.
Нередко симптомами являются появление таких заболеваний, как: интерстициальный нефрит, хроническая почечная недостаточность, сердечный и церебральный атеросклероз.
Диагностика заболевания
Первичную диагностику пациента проводит терапевт посредством сбора анамнеза, визуального осмотра, а также измерения давления и ИМТ.
Если первичный осмотр подтвердил диагноз или же возникли сомнения в правильности поставленного заболевания, то назначают аппаратные осмотры, среди которых:
- МРТ. Помогает определить состояние сосудистых стенок, а также выявить сформировавшиеся фиброзные бляшки;
- ЭхоКГ. Позволяет выявить функциональные изменения сердца и его сосудов;
- УЗИ. Чаще всего данный метод сочетают с ЭхоКГ для более точной интерпретации диагноза;
- Почечная сцинтиграфия и ангиография;
- Дуплексное и триплексное сканирование. Позволяет провести визуализацию сосудов и определить скорость кровотока.

Такая полная диагностика поможет лечащему врачу точно определить заболевание и его характеристику, что позволит ему провести наиболее эффективное лечение.
Лечение атеросклероза почечных артерий
Лечение атеросклероза проходит комплексно, помимо специальных препаратов и процедур пациенту следует сесть на гипохолестериновую диету, отказаться от вредных привычек в питании и образе жизни.
Комплекс лекарственных и процедурных методов имеет следующую направленность:
- Снижение уровня холестерина в организме, улучшения механизмов его вывода, а также предотвращение его большого скопления на сосудистых стенках;
- Воздействие на тонус и эластичность сосудов;
- Улучшение мочевыводящей функции;
- Снижение фактора развития эмболии и тромбоза.
Нормальной гемоциркулиции в области почек можно достичь только при помощи хирургического вмешательства. К сожалению таблетки и уколы не дадут 100% результат.
Проводят следующие виды операций:
- Шунтирование почечных артерий (открытое);
- Увеличение просвета сосудов с помощью эндоваскулярного метода.
Медикаментозное лечение проходит посредством нескольких групп препаратов, таких как:
- Фибраты. Вырабатывают «хороший» холестерин, тем самым снижая «плохой»;
- Статины;
- Секвестранты. Обеспечивают качественный вывод холестерина и желчных кислот;
- Никотиновая кислота. Регулирует количество липопротеидов низкой плотности, холестерина и триглециридов;
- Антигипертензивные препараты.
Лечение атеросклероза сосудов почек не проводится с помощью народных средств. Поскольку данные средства могут только ухудшить ваше состояние, развить заболевание еще больше и в целом, нанести серьезный вред организму больного.
При консультации с лечащим врачом выясните можно ли вам принимать определенные настои, которые помогают нормализовать артериальное давление и укрепить стенки сосудов. Однако рекомендуем проводить данные мероприятия только после консультации со своим врачом и никак не самостоятельно.
Прогнозы лечения
При прогнозировании выздоровления необходимо учитывать не только течение болезни и степень ее развития, но еще и индивидуальные особенности организма, образ жизни, а также лечение.
Если было применено хирургическое вмешательство, то вероятность благоприятного исхода значительно повышается.
Худшее течение заболевания прогнозируется, если в организме возникли некротические участки, а также серьезные проблемы с кровообращением. Во всяком случае, составление прогноза для каждого человека индивидуально и за этим необходимо обратиться к своему лечащему врачу.


