Атеросклероз как избежать ампутация
Некрэктомия предполагает иссечение части органа, пораженного некротическим процессом (омертвением тканей). Полная ампутация ноги всегда проводится с целью спасения жизни пациента при риске развития потенциально опасных осложнений. В большинстве случаев нашим хирургам удается обойти данную процедуру, но порой она бывает действительно необходимой.

Разновидности ампутаций конечности
Патологии периферических артерий в основном предполагают их деформацию и окклюзию (закупорку) тромбом или эмболом. Теоретически могут быть заблокированы артерии, идущие к руке, но куда чаще подобные процессы затрагивают именно нижние конечности. Ввиду окклюзии сосудов происходит резкое нарушение циркуляции крови в ногах, а их ткани не получают должного, полноценного питания.
В запущенных случаях это чревато некротическим поражением, или гангреной. Это характерно при критической ишемии, тромбоэмболии, синдроме диабетической стопы (особенно в гнойно-некротической форме). Ампутация необходима при наступившем омертвении тканей с целью предохранения пациента от смертельно опасных побочных эффектов. Жизнеспособные ткани, окружающие пораженную область, могут быть сохранены, если получают адекватное питание.
Ампутация ноги бывает низкой (резекция пальцев, стопы или голени) и высокой (резекция ноги выше колена).
Оперативное вмешательство также классифицируют по следующим типам:
• Первичное – проводится в случае невозможности восстановления кровообращения/
• Вторичное – применяется после неудачных реконструктивных хирургических вмешательств/
• Экстренное («гильотинная» ампутация) – выполняется по жизненным показаниям, когда невозможно определить границы некротизированных тканей.
Напомним, что своевременное обращение к специалисту может предохранить вас от проведения радикальной операции.
Главным и самым ранним симптомом тяжелых сосудистых патологий нижних конечностей является перемежающаяся хромота.
Факторы риска
Фактически попадая в потенциальную группу риска и имея проблемы с сосудами в анамнезе, вы можете минимизировать риск развития тяжелых хронических заболеваний, связанных с сосудами, а значит, избежать ампутации ног в дальнейшем.
Факторы риска включают в себя:
• Курение;
• Гиперхолестеринемию;
• Декомпенсированный сахарный диабет (ангиопатию на его фоне);
• Ожирение;
• Атеросклероз;
• Эндартерииты и эмболиты артерий;
• Острые тромбозы и тромбоэмболии;
• Пожилой возраст (изнашивание сосудов на его фоне).
При текущих диагнозах следует неукоснительно соблюдать все персональные рекомендации лечащего сосудистого хирурга и корректировать свой образ жизни в соответствии с ними.
Профилактика ампутации с вашей стороны должна обстоять в следующем:
1. Своевременное обращение к специалисту при обнаружении признаков сосудистых патологий;
2. Регулярные обследования (при существующем диагнозе);
3. Категорический отказ от курения;
4. Компенсация сахарного диабета и постоянный мониторинг уровня глюкозы;
5. Рационализация питания и периодическая сдача анализов на уровень холестерина;
6. Соблюдение здоровой диеты с целью снижения веса и закрепления результата;
7. Частое пребывание в движении (особенно касается лиц с гиподинамией при возможности ходить).
Отметим, что наиболее сложными пациентами в данном случае являются диабетики. Сахарный диабет в декомпенсированной форме затрагивает не только сосуды, но и нервные окончания. Поэтому синдром диабетической стопы может коснуться и тех, кто не имеет проблем с артериями.
Больной, испытывая дискомфорт в ногах, продолжает оказывать на них полноценную нагрузку. Развивается обширный гиперкератоз, после чего появляются изъязвления. Инфицированная язва может стать прямой угрозой тканям всей стопы. Лечение в данном случае может заключаться в санации раны и местном уходе за пораженным участком, локальной резекции тканей и частичной реконструкции стопы. При наличии осложнений возникает прямая необходимость в ампутации пальцев или части стоп.
Альтернативные варианты лечения
В последние десятилетия сосудистая хирургия претерпела настоящую революцию. В нее были внедрены разнообразные щадящие методики, позволяющие эффективно излечивать больных с патологиями периферических сосудов. Сейчас они широко распространенны и доступны практически каждому, кто не находится в критическом состоянии и не нуждается в экстренной ампутации на фоне распространяющейся гангрены.
В нашей клинике применяются следующие процедуры:
· Ангиопластика и стентирование – операция, в ходе которой в пораженный (суженный) сосуд вводится баллон на конце длинного катетера. Под определенным давлением баллон раздувается, принимая форму контуров сосуда и равномерно распределяя атеросклеротическую бляшку по стенке артерии. Все манипуляции осуществляются под рентгеновским контролем с применением контрастного вещества. После достижения сосудом нормальных параметров, баллон аккуратно удаляется.
· Классическое стентирование – вмешательство, предполагающее внедрение стента (металлического трубчатого протеза, обеспечивающего нормальный кровоток) с целью сохранения сосудистого просвета. Каркас стента вводится при помощи катетера и расширяется с применением баллона. Сам протез остается в сосуде на постоянной основе, сохраняя нужную форму навсегда.
· Шунтирование – хирургическая манипуляция, целью которой является создание дополнительного обходного пути при закупорке артерии тромбом или атеросклеротической бляшкой. Основная задача операции – восстановление кровотока. В качестве шунта обычно используется вена пациента, реже – аналогичные синтетические конструкции.
Большинство подобных процедур выполняется в амбулаторных условиях, с применением местной анестезии и легкой внутривенной седации. Благодаря этому, больной может «участвовать» в ходе операции, выполняя просьбы хирурга (например, глубоко вдохнуть или выдохнуть).
Малоинвазивные методы примечательны тем, что не требуют длительной госпитализации. У вас не возникнет необходимости в стационарном наблюдении на протяжении долгого времени. Все дискомфортные и болезненные ощущения проходят спустя 2-3 дня, а возобновление двигательной активности допускается, и даже приветствуется сразу.
Помимо оперативных вмешательств используется консервативное медикаментозное лечение, направленное на оптимизацию реологии крови, болеутоление, терапию смежных и провоцирующих патологий. Схема подбирается в соответствии с показаниями в каждом индивидуальном случае.
Отзывы пациентов
Щербаков Николай Николаевич
Находился в отделении в октябре-ноябре 2013 г. Хочу выразить благодарность всему коллективу отделения под руководством Калинина Андрея Анатольевича за внимательность, чуткость и настоящий профессионализм. Огромное спасибо моему лечащему врачу Алдошиной Виктории Викторовне за…
Все отзывы

Ампутация нижних конечностей при атеросклерозе – это оперативное вмешательство, при котором удаляется поврежденная нога на уровне верхней трети бедра. Хирурги стараются избежать радикальной меры, но в тяжелых, запущенных случаях без операции не обойтись.

Причины и признаки заболевания
Атеросклероз на ногах называется облитерирующим. Он часто сочетается с атеросклерозом коронарных, церебральных сосудов. К предрасполагающим факторам относятся:
- Вредные привычки (злоупотребление алкоголем, курение).
- Высокий уровень холестерина крови.
- Отягощенный наследственный анамнез.
- Малоподвижный образ жизни.
- Постоянные стрессовые ситуации.
- Наличие сердечно-сосудистых, эндокринных заболеваний: артериальной гипертензии, ишемической болезни, сахарного диабета, гипотиреоза.
- Лишний вес.
- Обморожения, травмы, ожоги нижних конечностей.
- Пожилой возраст.
Клиническая картина проявляется:
- больной начинает прихрамывать, возникает быстрая усталость при ходьбе;
- во время движения икроножные, бедренные мышцы сильно болят;
- кожные покровы нижних конечностей становятся бледными с синюшным оттенком;
- в состоянии покоя появляется онемение, похолодание ног.

В каких случаях показана ампутация конечностей
Постоянно появляются новые методы консервативного и хирургического лечения. Некрэктомия при хронической ишемии нижних конечностей не отходит на задний план. Каждый четвертый случай заболевания требует оперативного вмешательства. Показания к ампутации при атеросклерозе нижних конечностей:
- Развитие на ногах влажной или сухой гангрены.
- Отсутствие эффективности от медикаментозного, оперативного лечения на сосудах.
- Прогрессирование заболевания после неэффективной реваскуляризирующей операции.
- Четвертая стадия облитерирующего атеросклероза (необратимые ишемические процессы).

Как избежать ампутации
Игнорировать проблему нельзя. У трети пациентов без своевременного лечения болезнь заканчивается летальным исходом. Проще предотвратить развитие атеросклероза, чем бороться с осложнениями.
Меры профилактики атеросклероза нижних конечностей:
- ограничить прием жирной пищи, сладостей, жирных молочных продуктов;
- контролировать уровень холестерина, сахара крови (дважды в год сдавать общий анализ крови, липидный комплекс);
- скорректировать вес (нормальный индекс массы тела = 18,5-24,99);
- избавиться от вредных привычек;
- носить обувь комфортную, по размеру, соответствующую сезону;
- порезы, травмы, ожоги, ссадины ног обрабатывать своевременно антисептиками, антибактериальными мазями;
- избегать переохлаждения конечностей;
- заниматься спортом, физическими нагрузками. Ежедневные прогулки на воздухе значительно снижают риск развития заболевания;
- при наличии сахарного диабета, гипертонической болезни и других системных заболеваний обращаться за помощью к врачу, лечить и не запускать патологический процесс. Высокое артериальное давление и повышенные сахара — главные причины инсультов, тромбозов, инфарктов.
Правильное лечение поможет избежать нежелательных последствий, сохранит долгую жизнь.
Виды антитромботической терапии при атеросклерозе ног
Благодаря развитию современной медицины, атеросклероз нижних конечностей в зависимости от стадии, длительности процесса лечится медикаментами или хирургически. Главное — убрать провоцирующие факторы (не курить, соблюдать диету). В борьбе с заболеванием помогут антитромбоцитарные препараты и здоровый образ жизни.

Консервативное лечение
- Нормализация уровня холестерина крови. Назначают гиполипидемические препараты (Ловастатин, Аторвастатин, Симвастатин). Применяют одну таблетку на ночь в течение всей жизни. Стоимость некоторых статинов высокая, но они не дают прогрессировать хронической ишемии.
- Антигипертензивные препараты. Повлияв на артериальную гипертензию, можно предупредить осложнения.
- Антитромботическая терапия при атеросклерозе ног представлена аспирином, клопидогрелем. Первый нужно осторожно использовать людям с язвенной болезнью желудка (вызывает кровотечения). Второй имеет меньше противопоказаний, но не радует стоимостью. Антитромбоцитарная терапия профилактирует развитие атеросклероза, тромбозов, инфарктов, инсультов. Антиагреганты продлевают жизнь на долгие годы.
- Антикоагулянты назначаются для профилактики тромбоза вен нижних конечностей, тромбоэмболии легочной артерии. Антитромботическим эффектом обладает Варфарин и Аценокумарол. Врач после детального обследования назначает препараты, влияющие на свертываемость крови.
- Ангиопротекторы для улучшения микроциркуляции (пентоксифиллин).

Эндоваскулярное лечение
Если у больного атеросклеротическое повреждение небольшого участка сосуда, рекомендовано эндоваскулярное лечение. Процедура проводится в рентгеноперационной. В стерильных условиях хирург прокалывает бедренную или подмышечную артерию, вводит в нее катетер. Направляет его к патологической области под контролем рентгена. Артериографическое исследование помогает уточнить уровень, степень окклюзии, протяженность патологического процесса.
В патологический артериальный участок вводят специальный проводник. По нему устанавливается баллон-катетер. Потом раздувают несколько раз баллон в суженном месте. Атеросклеротические бляшки вдавливаются в стенку артерии, сосудистый просвет увеличивается. В конце манипуляции делают контрольную артериографию. Существует две ситуации: завершение процедуры и установка стента. Первая происходит, когда после манипуляции артериальный просвет удовлетворительного диаметра. Вторая — пораженный участок сужен, закрыт. Тогда ставят стент, который не дает артерии спадаться. После восстановления просвета, инструменты удаляются из сосуда. Накладывается асептическая давящая повязка на полдня. Пациент должен придерживаться постельного режима до следующего утра.

Загрузка …
Лазерное лечение
Физиотерапевтическое процедуры рекомендовано проводить дважды в год для предупреждения рецидивов заболевания. Научно доказано, что лазерное облучение улучшает микроциркуляцию, работу тромбоцитов, эритроцитов при атеросклерозе нижних конечностей. Повышает поступления кислорода, обменные процессы, снижает уровень холестерина, глюкозы. Облучение не приносит вреда здоровью. Под действием лазерного излучения уменьшаются ишемические проявления заболевания. Через пару сеансов исчезает болевой и отечный синдром, регрессируют холестериновые бляшки.
Положительные моменты лазерной терапии:
- снимает воспаление;
- проходит боль;
- повышается устойчивость организма к внешним факторам;
- под действием лазера разрушаются атеросклеротические бляшки;
- лучевое воздействие очищает кровь от патологических веществ.
Можно ли облучать пораженный участок, решает только врач!
Хирургическое лечение
При отсутствии эффекта от консервативной, лазерной, эндоваскулярной терапии убирают бляшки на нижних конечностях с сосудов при атеросклерозе хирургическим путем. От степени патологического процесса зависит вид операции на сосудах. При лечении проводят хирургические вмешательства:
- Удаление сосудистого участка с холестериновой бляшкой.
- Протезирование суженой области артерии. На месте пораженного сосуда устанавливается протез.
- Создание дополнительных анастомозов, шунтов. Кровь течет в обход окклюзионного участка артерии.
- Если после использования всех видов лечения атеросклероз прогрессирует, ампутация ноги остается единственным способом лечения. Операция имеет два вида: низкая, высокая. В первом случае проводят резекцию пальцев ног, стопы, голени. Во втором — ногу ампутируют выше колена.
Облитерирующий атеросклероз – коварная болезнь, очистить от нее организм непросто. Без лечения развиваются тяжелые осложнения. После ампутации больной остается инвалидом пожизненно. При наличии сопутствующих заболеваний (сахарного диабета, гипертонической болезни) риск смерти увеличивается. Отсутствие вредных привычек, ежедневный уход за ногами, ограничение животных жиров помогут избежать развития заболевания. Когда болезнь настигнет, меры профилактики помогут предотвратить его прогрессирование.
Статья была одобрена редакцией
Мультифокальный атеросклероз сосудов ног в возрасте от 55 до 70 лет выявляют у 17% населения. Ампутация нижних конечностей при атеросклерозе показана одной трети среди всех заболевших («Русский медицинский журнал», выпуск № 36 от 2012 года). Многие пациенты отказываются от проведения столь серьезной операции из-за боязни вероятных осложнений и дальнейшей инвалидизации. Категорический отказ влечет за собой не только ухудшение общего самочувствия, но и смертельный исход в тяжелых случаях.

Как предупредить ампутацию?
Облитерирующий атеросклероз сосудов нижних конечностей — частное проявление генерализованного атеросклероза. Он поражает крупные артерии и приводит к ишемии (нехватке кровоснабжения тканей), впоследствии — к развитию гангрены и некрозам.
Основными причинами развития патологического процесса специалисты называют:
- дислипидемию и повышение прогностически неблагоприятных групп холестерина в крови;
- наличие вредных привычек (табакокурение, алкоголизм);
- избыточную массу тела и гиподинамию;
- заболевания эндокринной и сердечно-сосудистой систем (болезни щитовидной железы, сахарный диабет, гипертоническая болезнь);
- наследственную предрасположенность;
- наличие в анамнезе травм нижних конечностей.
 Медицинская консультация необходима при ощущении холода в нижних конечностях.
Медицинская консультация необходима при ощущении холода в нижних конечностях.
При первых же признаках атеросклероза сосудов ног, таких как перемежающаяся хромота, похолодание нижней конечности, чувство онемения, боли в ней в покое и горизонтальном положении, необходимо обратиться за медицинской помощью. После комплекса анализов и обследований большинству пациентов назначают консервативную медикаментозную терапию. Для того чтобы получить хороший результат после лекарств и избежать ампутации, ангиохирурги указывают на обязательное изменение образа жизни.
Вернуться к оглавлению
Основные правила
- Отказаться от употребления алкоголя и курения.
- Стараться понемногу корректировать вес до показателей нормы, заниматься умеренной физической нагрузкой.
- Соблюдать диету, ограничить в рационе сладости, жирную и острую пищу.
- Контролировать показатели холестерина крови, принимать назначенные врачом лекарственные средства.
- Избегать рода деятельности, который приводит к травмам, переохлаждениям.
- При наличии фоновых заболеваний не запускать их, ежегодно обследоваться и принимать медикаментозную терапию.
Вернуться к оглавлению
Показания к оперативному вмешательству
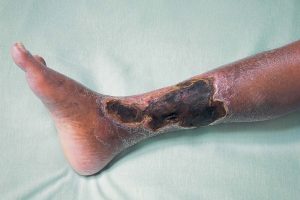 Такой способ терапии необходим, если у больного началась гангрена.
Такой способ терапии необходим, если у больного началась гангрена.
В части случаев вышеизложенных рекомендаций бывает недостаточно. Даже медикаментозная терапия не приносит желаемого облегчения. В таком случае врачи советуют отнять пораженную конечность на одном из уровней. Операция, безусловно, серьезная, пациент приобретает инвалидность, однако эти меры необходимы для спасения жизни. Об оперативном лечении говорят при таких условиях:
- нарастание необратимого ишемического процесса — гангрены;
- недостаточная положительная динамика на фоне консервативного лечения;
- отрицательная динамика заболевания или отсутствие улучшения кровоснабжения пораженного ноги после эндоваскулярного протезирования (стентирования).
Удаление части нижней конечности — не завершающий этап в лечении. Согласно исследованиям кафедры общей хирургии ГОУ ВПО Саратовского ГМУ им. В. И. Разумовского, для улучшения прогноза и выживаемости после ампутации необходима сосудистая реконструкция.
Вернуться к оглавлению
Как проводится операция по ампутации ноги?
 Для обсуждения тактики проведения вмешательства собирается консилиум врачей.
Для обсуждения тактики проведения вмешательства собирается консилиум врачей.
В зависимости от наличия некротической ткани и уровня поражения сосудов различают варианты операции: низкая и высокая. Удаление пальцев, стопы, голени проводят в первом случае. Во втором показана резекция выше колена. Сама ампутация проводится в несколько этапов:
- Проводится врачебный консилиум, на котором определяются с уровнем резекции, объясняют пациенту риски оперативного вмешательства, берут согласие на него, собирают анамнез жизни для выявления аллергических реакций или побочных действий на какой-либо препарат.
- В операционной врач-анестезиолог подает наркоз. Хирурги разрезают мягкие ткани, перевязывают сосуды и отсекают кость. Образовавшаяся культя закрывается кожными лоскутами.
- Начинается этап реабилитации, во время которого пациенту обрабатывают послеоперационный рубец, учат самостоятельно передвигаться и контролируют развитие осложнений.
Важно понимать, что удаление конечности — травматичная и крайне тяжелая операция, которая тем не менее позволяет сохранить жизнь. Существуют реабилитационные центры, силами психотерапевтов и физиотерапевтов помогающие справится с серьезными переменами в организме. Полноценное восстановление — возможно, но зависит оно не только от специалистов, но и от самого пациента.


