Атеросклероз и тромбоз коронарных артерий
Думаю, что каждый человек в нашей стране знает, что есть «хороший» и «плохой» холестерин.
«Хороший» — это тот самый, который участвует в выработке жизненно необходимых стероидных гормонов (например, тестостерона), желчных кислот и витамина D. Он очень важен для нормального функционирования организма, вырабатывается в организме самостоятельно, участвует в местной регуляции и входит в состав многих биологически-активных веществ.
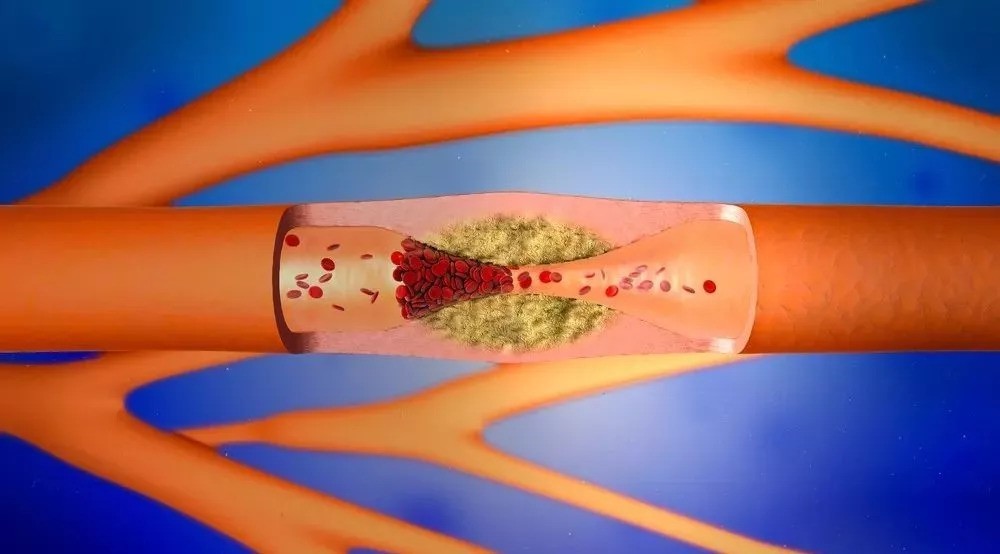
Кроме того, существует фракция «вредного» или «плохого» холестерина, которая не перерабатывается и не утилизируется, что и приводит к ее накоплению, циркуляции в крови и пропитыванию им стенок сосудов.
Именно таким образом избыток холестерина в крови приводит к образованию атеросклеротических пятен и полос из жира, которые со временем обрастают фибрином, образуя бляшку. Конечно, это очень образное деление, всё в действительности куда сложнее. Но всё же.
Что такое тромбоз и атеросклероз?
Тромбозом называется свертывание крови внутри сосуда, то есть образование плотного сгустка, прикрепленного к стенке сосуда.
Чаще всего тромбы образуются в сосудах с небольшим давлением и маленькой скоростью кровотока, например, в венах нижних конечностей. Но иногда, чаще всего при повреждении сосудистой стенки, тромб может образоваться и в иных сосудах, даже не самых подходящих для этого. Именно тогда может возникнуть артериальный тромб – опасное заболевание, которое требует немедленного лечения.
Еще чаще тромбы образуются в сердце (например, при нарушениях его ритма, что является весомым фактором тромбообразования), отрываются от его стенок и закупоривают какой либо сосуд, питающий определенный орган.
Симптомы и причины возникновения
Эти два процесса – атеросклероз и тромбоз – связаны между собой, да и тромбируются чаще уже измененные стенки сосудов.
Причинами возникновения тромбоза артерий чаще всего являются случаи повреждения их стенки – травматические (механическое повреждение при ушибах, переломах, при сдавлении сосуда), химические (действие химических агентов или лекарственных препаратов), инфекционное (воспалительные процессы тканей вокруг сосудов) либо ятрогенные (возникают после хирургических вмешательств, операций на сосудах).
Процесс образования атеросклеротической бляшки протекает не быстро, поэтому у больного есть время обратить внимание на признаки заболевания. Примерно такие же симптомы, но гораздо более выраженные, наблюдаются при внезапной закупорке артерий тромбом. Поэтому разберем симптомы вместе:
- Болезненные ощущения – ткани, которые недополучают кислород и питательные вещества из-за перекрытого полностью или частично сосуда, находятся в состоянии ишемии. Они медленно повреждаются, клетки отмирают – это и вызывает боль. Болезненные ощущения в мышечной ткани чаще возникают при физических нагрузках, а в органах сохраняются постоянно.
- Бледность кожных покровов – артериальное малокровие вызывает недостаточное кровенаполнение капиллярного русла, из-за чего и возникает бледный цвет кожных покровов. По этой же причине снижается чувствительность участка кожи, ведь нервные окончания не питаются. Могут наблюдаться и другие нарушения, в зависимости от локализации тромба – специфические симптомы органной недостаточности, в зависимости от того, какой орган страдает.
- Отсутствие пульса – наличие тромба и его локализация может быть установлена по наличию пульса на артерии. Например, если в области паховой артерии пульс сохранен, бедренной также присутствует, а в подколенной ямке не пальпируется, значит – тромб находится где то в районе бедра. Ну а точнее, конечно же, определяется по данным УЗИ или артериографии.
«Забиваться» атеросклерозом или тромбом может абсолютно любая артерия человеческого тела. И в зависимости от того, какую часть тела эта артерия кровоснабжает и насколько она крупная, и зависит клиническая картина.
Разберем три примера
- Брыжеечные артерии. Это артерии, по которым снабжается кровью кишечник. Соответственно, при закупорке одной из артерий (а их всего две, но они питают разные части кишечника) возникает клиника мезентериального тромбоза. И обусловлена она сначала обратимой ишемией, а затем необратимой гибелью какой то его части или всего кишечника целиком. Возникают сильные нестерпимые боли в животе, тошнота, рвота, вздутие живота, стул с примесью крови.
- Инфаркт миокарда. Это пожалуй тот самый яркий пример, о котором все знают. При закупорке коронарных артерий начинает страдать сердце. И чем дольше оно остается без кислорода и питательных веществ, тем необратимее изменения. Главный признак — это боли в сердце. Они могут локализоваться за грудиной или левой половине грудной клетки, отдавать в левую руку (плечо или кисть), даже быть локализованы в верхней части живота.
- Нижние конечности. При закупорке артерий нижних конечностей наблюдается их ишемия с последующими необратимыми изменениями — развивается гангрена конечности. Она может развиваться только на одном из пальцев, занимать стопу или даже всю конечность — зависит от уровня окклюзии.
Но так или иначе, признаки будут похожи: внезапно возникший острый, сильный и постоянный болевой синдром, похолодание и бледность её с дальнейшим переходом в мраморный или синюшный цвет, а затем — развитие некроза. Любой из этих признаков — веский повод вызвать скорую медицинскую помощь.
Профилактика
Лечения, зная о любви русского человека начитаться советов из Интернета, специально касаться не буду. Лишь скажу, что существует достаточное большое количество лекарств, снижающих уровень холестерина в крови. В первую очередь это статины.
Можно ли снизить его содержание правильным питанием? Оказывается, можно.
При помощи питания содержание вредного холестерина можно уменьшить – в первую очередь, уменьшив его потребление в составе жареных продуктов, животных жиров, сладостей, кондитерских изделий с кремом. Для улучшения метаболизма холестерина нужно больше потреблять эти продукты:
- Цитрусовые – чистят организм механически, потому как содержат пектин, который связывается с жирами в желудке и выводит их. Рекомендуется к употреблению как раз после жирной пищи, по окончанию застолья.
- Бобовые – обладают отличным свойством детоксикации и содержат много белка, что позволяет заменить ими жареное мясо.
- Морковь – богата пектином еще больше, чем цитрусовые. Витамины, которые входят в ее состав, нормализуют все виды обмена, в том числе улучшают метаболизм холестерина.
- Овсянка – подходит для регулярного употребления, при этом достаточно эффективно снижает уровень холестерина.
- Фисташки – богаты полезными жирными кислотами, которые необходимы организму и вытесняют «вредный» холестерин. Растительные стеролы уменьшают количество холестерина в свободной циркуляции, препятствуя его попаданию в кровь.
- Чай – содержит танин, который снижает уровень холестерина незначительно, но равномерно, что подходит для контроля его уровня. В этом смысле более полезен зеленый или травяной чай.
- Болгарский перец – сок сладкого перца богат витаминами, укрепляет стенку сосудов, обладает отличным антисклеротическим эффектом.
- Авокадо. В нем содержится большое количество фитостеринов (спиртов растительного происхождения), которые снижают количество «вредного» и повышают уровень «хорошего» холестерина. Кроме авокадо, схожими свойствами обладают свежая клубника, клюква, черноплодная рябина и малина.
- Морепродукты. К победе над «плохим» холестерином подходят далеко не все дары моря. Диетологи рекомендуют употреблять больше нежирной рыбы, такой как сардина и красный лосось. Не забывайте употреблять природный статин — рыбий жир.
Напоследок лишь добавлю, что в любом лечении важно не переусердствовать. Берегите себя, и начинайте лечение с небольших дозировок.Обязательно посоветуйтесь со специалистом на предмет противопоказаний!
Понравилась статья? Делитесь своими впечатлениями в комментариях, мне всегда важна обратная связь. Также подписывайтесь на мой канал в Telegram.
Среди всех заболеваний сердца коронарный атеросклероз занимает особое место. Эта патология сопровождается выраженными симптомами, которые, к сожалению, нередко игнорируются до тех пор, пока не произойдет катастрофа сердца в виде инфаркта. Это заболевание считается неизлечимым, но при своевременном обнаружении и комплексной терапии врачи могут облегчить состояние больного и сохранить его трудоспособность до глубокой старости.
Что представляет собой патология
В медицине атеросклерозом коронарных артерий называют заболевание сосудов, которое сопровождается образованием плотных липидных отложений на интиме сосудов. Развивается патология постепенно и в большинстве случаев обнаруживается на поздних стадиях. В основе проблемы лежит изменение липидного обмена, при котором в крови накапливается большое количество липопротеидов высокой плотности. Со временем эти вещества оседают на внутренней стенке сосуда — интиме, из-за чего сужается его просвет.

Как правило, начинается атеросклероз в аорте коронарных сосудов, то есть в наиболее крупных отделах кровеносного русла. Располагаются липидные отложения ближе к разветвлениям. Патологический процесс затрудняет кровоток, в результате чего сердце испытывает дефицит кислорода и питательных элементов. Так как работа органа непрерывна и достаточно интенсивна, это вызывает заметную клиническую симптоматику.
Развивается атеросклероз аорты коронарных артерий с молодого возраста. Однако в связи с тем, что рост липидных отложений идет медленно, манифест (первое обострение) заболевания происходит ближе к пенсионному возрасту — в 50-55 лет. Именно поэтому болезнь нередко считают естественным спутником старости. Однако в медицинской статистике за последние годы появилась тенденция к росту ишемии сердца и летальности из-за оторвавшихся тромбов у молодых людей.
Кардиологи настоятельно рекомендуют проверять свои сосуды на атеросклероз, начиная с 30-летнего возраста, а при наличии предрасположенности к болезни гораздо раньше.
Развитие болезни
 При внимательном отношении к собственному здоровью человек может обнаружить первые симптомы атеросклероза коронарных артерий задолго до наступления старости. Это, по словам специалистов, является нормой, особенно если учитывать образ жизни современных людей. Он предрасполагает к более раннему появлению массивных холестериновых бляшек в сосудах, питающих сердечную мышцу.
При внимательном отношении к собственному здоровью человек может обнаружить первые симптомы атеросклероза коронарных артерий задолго до наступления старости. Это, по словам специалистов, является нормой, особенно если учитывать образ жизни современных людей. Он предрасполагает к более раннему появлению массивных холестериновых бляшек в сосудах, питающих сердечную мышцу.
В своем развитии заболевание проходит несколько этапов, каждый из которых может длиться десятки лет:
- Начальная до клиническая стадия сопровождается незначительным отложением холестерина в виде жирового пятна на стенках сосудах. Обычно это происходит там, где интима артерии повреждена. Со временем липопротеидное пятно преобразуется в продольные или поперечные полоски, толщина которых не превышает несколько микрон. Клинические признаки атеросклероза коронарных сосудов на этой стадии отсутствуют.
- Вторая клиническая стадия атеросклероза сосудов сердца сопровождается разрастанием липидных отложений. Из-за увеличения их толщины заметно снижение кровоснабжения сердца, особенно если больной находится в состоянии активности. На этом этапе к холестериновым бляшкам присоединяются волокна фибрина, красные кровяные тельца, может образоваться достаточно крупный тромб. Такой процесс специалисты называют мультифокальным атеросклерозом коронарных артерий, который нередко осложняется отрывом тромба и летальным исходом. Симптоматика на этой стадии уже достаточно выражена: появляется сердцебиение и одышка при физических нагрузках, наблюдается аритмия.
- Третья завершающая стадия атеросклероза коронарных и венечных сосудов сопровождается уплотнением бляшки за счет присоединения к ней кальция. Просвет артерий при этом значительно сужается, стенки артерий деформируются, становятся менее эластичными и плотными. Сопровождается состояние резкими болями под грудиной во время нагрузок любой интенсивности, аритмией, периодическими сердечными приступами, общей слабостью.
Несмотря на то, что современная медицина располагает обширными возможностями для устранения атеросклероза, лечение более результативно при обнаружении болезни на начальных стадиях.
Диагностика
 Выявление коронарного атеросклероза в большинстве случаев происходит во время плановых обследований сердца. Врач может заподозрить патологию по результатам ЭКГ: на нем будут явно видны признаки ишемии. Для подтверждения диагноза используют комплексные методы диагностики коронарного атеросклероза. Обычно они включают:
Выявление коронарного атеросклероза в большинстве случаев происходит во время плановых обследований сердца. Врач может заподозрить патологию по результатам ЭКГ: на нем будут явно видны признаки ишемии. Для подтверждения диагноза используют комплексные методы диагностики коронарного атеросклероза. Обычно они включают:
- стресс-сцинтиграфию, которая позволяет установить местонахождение липидных отложений, их размер и степень выпячивания в просвет сосуда;
- допплерографию сосудов в сочетании с внутрисосудистым УЗИ коронарных артерий, которые необходимы для выявления участков артерий с нарушениями кровотока и сократительных функций;
- рентгенографию сосудов сердца с контрастом (коронарографию), которая призвана определить локализацию и протяженность атеросклеротических очагов;
- эехокардиографию с пристрессом, которая позволяет выявить нарушения сократительной способности сердца и изменения кровотока, которые появляются периодически, например, во время эмоциональных или физических нагрузок.
Кроме того, проводится ряд лабораторных тестов, которые позволяют установить концентрацию липопротеидов высокой плотности в крови.
Заболевание редко поражает один отдел кровеносной системы. При диагностировании коронарного атеросклероза может потребоваться исследование других групп сосудов (головы, нижних конечностей, брюшной полости и так далее).
Видео: коронарография сердца — доступы, техника и этапы
Методы лечения
Подход к терапии заболевания всецело зависит от стадии атеросклеротических изменений и имеющихся симптомов. На начальной стадии атеросклероза коронарных артерий лечение подразумевает консервативное. Для предотвращения дальнейшего развития болезни достаточно изменить образ жизни:
- отказаться от курения и алкоголя;
- нормализовать питание, прежде всего, исключить из меню животные жиры и сладости, заменив их свежими овощами и фруктами, белым диетическим мясом и рыбой;
- регулярно заниматься посильными видами спорта — плаванием, йогой, гимнастикой или спортивной ходьбой (оптимальный вид спорта и степень нагрузок определит лечащий врач).
Помимо укрепления сосудов и нормализации уровня вредных липопротеидов в крови эти меры помогут нормализовать вес.
Показаны при атеросклерозе коронарных артерий сердца и медикаменты. Больным с таким диагнозом назначают комплексную терапию для снижения вредных липидов в крови. Помимо специальной диеты используют статины: Аторвастатин, Розувастатин, Питавастатин и их аналоги. Препараты этой группы активно угнетают ферменты, отвечающие за синтез вредных жировых соединений в гепатоцитах. Помимо этого они способствуют восстановлению внутренней оболочки сосудов. Благодаря такому свойству они незаменимы на начальных стадиях атеросклероза.
Статины не назначаются пациентам с серьезными нарушениями функций печени: при гепатозе, гепатитах, печеночной недостаточности, циррозе.

Помимо этого больным коронарным атеросклерозом назначают препараты, снижающие потребность миокарда в кислороде, уменьшающие выраженность ишемических изменений и уменьшающие риск тромбообразования. С этой целью используют лекарства нескольких групп:
- препараты с содержанием бета-блокаторов — Бисопролол, Небилет, Беталок, Анаприлин;
- препараты, блокирующие АПФ — Эналаприл, Лизиноприл, Периндоприл;
- ингибиторы кальциевых каналов — Амлодипин, Амлотоп, Дилтиазем, Кардилопин;
- средства для разжижения крови и предотвращения тромбообразования — Клопидогрел, Аспикор, Аспирин Кардио.
Дозировка и сочетание препаратов подбирается врачом индивидуально с учетом текущего состояния больного, результатов анализов и имеющихся сопутствующих заболеваний.
Если у больного наблюдаются признаки стенозирующего атеросклероза коронарных артерий, прибегают к хирургическому вмешательству. В ходе операции применяются различные методы:
- аортокоронарное шунтирование для создания искусственного русла в обход пораженных участков артерии;
- баллонная ангиопластика для принудительного расширения просвета артерии;
- стентирование артерии для расширения ее просвета.
Подобные методы позволяют радикально решить проблему в запущенных случаях, однако они не отменяют пожизненный прием перечисленных ранее препаратов.
Прогноз коронарного атеросклероза всецело зависит от своевременного выявления болезни и выполнения пациентом всех предписаний кардиолога. При адекватной и грамотной терапии прогнозы благоприятные, в то время как запущенные случаи атеросклероза сердца часто заканчиваются тяжелыми осложнениями и летальным исходом.
Видео: баллонная ангиопластика и стентирование коронарных артерий
В большинстве случаев летальных исходов при атеросклерозе обнаруживают тромбы в тех или иных сосудистых областях. При тщательном изучении состояния сосудов 350 больных, умерших от атеросклероза и гипертонической болезни, у 85% обнаружил тромбы. В большинстве случаев тромб в коронарных сосудах формируется на фоне выраженных атеросклеротических изменений. Лишь в незначительном количестве случаев тромб может образоваться в неизмененных сосудах сердца.
Клинико-анатомические исследования последних лет, особенно в связи с внедрением контрастных методов изучения сосудов, позволили выявить значительную частоту тромбоза и при атеросклерозе почечной артерии. Как показали эти исследования, значительный процент почечных гипертоний связан именно с этим видом патологии почечных сосудов. Обнаружили тромбоз почечной артерии у 4% больных, оперированных по поводу поражения главных почечных артерий и гипертонии.
Чем же объяснить частоту тромбоза при атеросклерозе? Длительное время причиной подобной частоты считали нарушение поверхности сосудистой стенки, появление атеросклеротических бляшек, на которых оседают и распадаются форменные элементы крови, давая начало тромбу.
Экспериментальные, клинические и патоморфологические наблюдения доказали сложность механизмов возникновения тромбоза, который предстал как результат комплекса функционально-биохимических нарушений, связанных с состоянием всего организма, в том числе и с центральной нервной системой. Было подчеркнуто значение функционального фактора, фактора спазма сосуда. В то же время известно, что атеросклероз характеризуется изменением реактивности организма, склонностью к функциональным расстройствам, И этот факт имеет, вероятно, большое значение в развитии тромбоза в ранних стадиях атеросклероза, когда еще может и не быть больших изменений стенки сосуда, но налицо, значительные функциональные расстройства. Отсюда становится понятным один из механизмов нередкого возникновения тромбоза в ранних стадиях атеросклероза.
Тромбоз при атеросклерозе связан и с теми биохимическими нарушениями, которые характерны для этого процесса. Работы прежних лет, посвященные биохимической сущности патологического тромбообразования, касались в основном роли коагулянтов в возникновении тромбоза. В ряде работ было изучено содержание коагулянтов главным образом при атеросклеротическом поражении коронарных сосудов, которое сопровождается увеличением содержания некоторых факторов свертывания крови: тромбина, V и VII факторов, тромбопластической активности крови, антигемофилического глобулина.
В процессе тромбообразования большое значение придавали содержанию протромбина в крови. Его увеличение рассматривается как показатель предтромботического состояния.
Нередко высокие показатели протромбина в крови были единственным симптомом «болезни» и, как правило, даже при вполне удовлетворительном состоянии больного вызывали тревогу; больному назначали антикоагулянты, часто постельный или полупостельный режим. В то же время в эксперименте удается увеличить содержание протромбина крови до 180% без появления тромбов в сосудистом русле. Вместе с тем клинические наблюдения указывают на возможность возникновения тромбозов при низком уровне протромбина крови, даже на фоне вполне достаточных для терапии показателей при применении антикоагулянтов.
Свертывание крови может нормально протекать при содержании 10% протромбина, 35% Ас-глобулина и 50% Кристмас-фактора.
Основываясь на подобных наблюдениях, в настоящее время большинство патофизиологов и клиницистов не придает большого значения в возникновении тромбоза уровню протромбина крови. То же можно сказать и о некоторых других факторах свертывания крови, например о факторе VII, повышение содержания которого, играет известную роль в развитии тромбоза. Гораздо большее значение в патогенезе тромбоза придается повышению тромбопластической активности крови.
Работы последних лет все больше и больше убеждают, что стенка сосуда не является просто механическим фактором, отграничивающим сосудистое русло, или фактором, обеспечивающим метаболизм но системе кровь — орган и обратно. В стенке сосуда вырабатывается ряд ферментов, участвующих в различных обменных процессах, в том числе и в коагуляции крови. Тромбопластической активностью обладают отдельные слои сосудистой стенки, причем внутренний слой больше, чем средний. У больных атеросклерозом, тромбопластическая активность сосудов больше, чем у здоровых людей. Отложение липидов в стенке сосуда увеличивает тромбопластическую активность тканей, повышает возможность отложения фибрина в этой области.
Сообщается об увеличении содержания в крови больных атеросклерозом антигемофилического глобулина, способствующего превращению протромбина в тромбин и тем самым активирующего систему свертывания крови. Исследуя в Институте терапии АМН содержание антигемофилического глобулина у 62 больных атеросклерозом, обнаружили его повышение во всех стадиях болезни. Так, если у здоровых людей содержание антигемофилического глобулина, колебалось от 100 до 146% в зависимости от возраста, то при атеросклерозе оно повышалось до 294—364%- Считается увеличение антигемофилического глобулина наряду с повышением содержания фибриногена важным фактором в развитии тромбоза при атеросклерозе. Таким образом, полученные данные указывают на активацию системы свертывания крови при атеросклерозе, причем активность свертывающей системы наиболее выражена в далеко зашедших стадиях болезни. Все это подтверждает, что с развитием атеросклероза происходит увеличение содержания в крови коагулянтов.
Казалось бы, ясно, что увеличение содержания коагулянтов, с одной стороны, наличие значительных изменений стенки сосуда—с другой, являются теми факторами, которые обусловливают частоту тромбоза при атеросклерозе. Однако тромбоз не может возникнуть, каково бы ни было увеличение содержания свертывающих факторов, если оно будет компенсировано защитным увеличением антикоагулирующих и фибринолитических веществ. Вот почему изучение состояния противосвертывающих механизмов при атеросклерозе представляет интерес пе только с. точки зрения характера их изменений при этом процессе, но и с точки зрения значения нарушений для возникновения тромбоза. По мере развития экспериментального атеросклероза не только снижается содержание в крови гепарина и уровень фибринолитическои активности, но и уменьшаются возможности их компенсаторного повышения при искусственном увеличении содержания в крови тромбина.
Клинические наблюдения подтверждают угнетение противосвертывающих механизмов при атеросклерозе: уменьшение в крови содержания гепарина и фибринолитическои активности. Исследуя содержание гепарина и уровень фибринолитическои активности у 100 больных с ранними проявлениями атеросклероза (I стадия по классификации А. Л. Мясникова) и у 100 больных со значительными атеросклеротическими изменениями (III стадия), мы обнаружили выраженную депрессию антикоагулирующих и фибринолитических свойств в III стадии болезни. Так, если в 1 стадии заболевания снижение содержания гепарина крови наблюдалось лишь у 22 больных и угнетение фибринолизина у 30, то в 111 стадии уже у 72 больных были низкие показатели гепарина, а у 83 оказалась резко сниженной фибринолитическая активность крови.
Интересно, отметить, что в ранней стадии болезни в известном проценте случаев встречалось повышение содержания гепарина в крови и увеличение фибринолитической активности. Подобное повышение мы склонны рассматривать как компенсаторный, защитный механизм. Компенсаторные возможности в ранних стадиях атеросклероза могут быть еще велики, и они соответственно реагируют на возникновение спазма сосудов и изменения в системе свертывания крови, что характерно для этой стадии болезни.
Создается впечатление, что при угрозе возникновения тромбоза у больных атеросклерозом происходит истощение компенсаторных возможностей повышать антикоагулируюпще и фибринолитические свойства крови. Особенно отчетливо это проявляется при изучении содержания гепарина крови на высоте приступа стенокардии. Оказалось, что у больных ранними стадиями атеросклероза на высоте приступа стенокардии наблюдается значительно более высокое повышение содержания гепарина, чем у больных с тяжелыми формами заболевания, перенесшими в прошлом инфаркт миокарда. Показательно уменьшение компенсаторных возможностей и при воспроизведении стресса у животных. При воспроизведении повторных стрессов в эксперименте происходит постепенное истощение противосвертывающих возможностей организма.
Почему же происходит угнетение антикоагулирующих и фибринолитических свойств крови? Прежде всего необходимо указать, что как содержание гепарина и гепариноидов, так и фибринолитическая активность крови зависит от состояния сосудистой стенки, ибо их выработка связана с ретикуло-эндотелием. С развитием атеросклероза происходят не только морфологические изменения стенки сосуда, но нарушаются обменные процессы, выработка ферментов.
Оказалось, что развитие атеросклероза сопровождается гипоплазией и уменьшением числа гепариноцитов, в результате чего уменьшается содержание гепарина в крови.
Мукополисахариды, содержащиеся в стенке сосуда, обладают выраженными антикоатулянтными свойствами. Развитие же атеросклероза сопровождается значительными изменениями муко-полисахаридов в стенке сосудов- Возможно, что это приводит к уменьшению антикоагулирующих свойств той или иной области стенки сосуда.
Таким образом, одной из важнейших причин нарушения противосвертывающих механизмов при атеросклерозе является уменьшение выработки сосудистой стенкой противосвертывающих компонентов крови. И, наконец, уменьшение противосвертывающих возможностей при атеросклерозе связано с увеличением содержания ингибиторов, антикоагулирующих и фибринолитических компонентов крови.
В настоящее время выделен в чистом виде антифибринолизин, относящийся к альбуминовой фракции белков.
С целью выяснения состояния ингибиторпых свойств крови в отношении гепарина и фибринолизина у больных атеросклерозом антигепариновые и антифибринолизиновые свойства были изучены 30 больных с ранними проявлениями атеросклероза (I стадия) и 30 больных с выраженными атеросклеротическими изменениями (III стадия). При этом наблюдалось четкое увеличение антифибринолитических и антигепариновых свойств крови у больных с выраженными атеросклеротическими изменениями. Если у больных с I стадией коронарного атеросклероза антигепариновая активность была повышена незначительно (образование сгустка происходило в среднем через 2 минуты 44 секунды при норме 3 минуты 30 секунд при определении по методу Поллера), то у больных с III стадией атеросклероза, перенесших в прошлом инфаркт миокарда, это увеличение было уже значительным (образование сгустка осуществлялось в среднем за 1 минуту 18 секунд).
Такая же закономерность выявлена и в отношении антифибринолитических свойств крови.
Если у больных с ранними проявлениями коронарного атеросклероза антифибринолитическая активность крови была у большинства такой же, как и у здоровых людей (у 25 больных из 30 обследованных), то у больных с выраженными атеросклеротическими изменениями наблюдалось значительное увеличение антифибринолитических свойств крови. У всех 30 обследованных больных антифибринолитическая активность была значительно выше нормы (время лизиса сгустка во всех случаях было более 260 секунд при исследовании по методу Сандберг при норме 200 секунд). В депрессии противосвертывающих механизмов при атеросклерозе важную роль играет увеличение антифибринолитических и антигепариновых свойств крови. Выясняется еще один патогенетический механизм, обусловливающий частоту тромбоза при атеросклерозе, — увеличение антигепариновой активности тромбоцитов и тканей. Причины такого увеличения еще неясны и требуют дальнейших исследований.
Известно, что при атеросклерозе не только изменяется содержание факторов свертывания крови, но и свойства тромбоцитов. Придают значение нарушению нормальной функции тромбоцитов, изменению их электропотенциала как фактору, способствующему развитию тромбоза при атеросклерозе. Уменьшение продолжительности жизни тромбоцитов, их распад способствуют увеличению содержания в крови протромбокиназы, тромбопластической активности. В свою очередь изменение электропотенциала увеличивает слипчивость тромбоцитов, их распад.
Несомненно, что при прочих равных условиях местное увеличение тромбопластической активности сосудистой стенки в области бляшки и отложения липидов, местное уменьшение фибринолиза и другие изменения могут способствовать возникновению тромбоза.
Несмотря на то что в последние годы усиленно изучается взаимоотношение липидного обмена и тромбообразующих свойств крови, мы еще не знаем достаточно четко взаимозависимость этих двух процессов. Несомненно, как упоминалось выше, что липиды оказывают влияние на состояние некоторых компонентов свертывающей и противосвертывающей системы крови и могут тем самым усиливать тромбообразующие свойства крови. Однако в этом процессе еще очень много неясного.
Так, например, находят четкую закономерную связь уровня гепарина в крови и содержания β-липопротеинов, тогда как другие не обнаруживают подобной зависимости, а некоторые сообщают об изменении содержания холестерина крови при введении гепарина.
Задача состоит не просто в изучении взаимосвязи общих нарушений липидного обмена и тромбообразования, а в исследовании роли отдельных фракций липидного обмена, различных жирных кислот в изменении свертывающих и противосвертывающих возможностей. Увеличение содержания гепарина в крови, отражаясь на состоянии фактора просветления, нормализует липидный обмен, уменьшает гиперхолестеринемию. Параллельное снижение содержания свободного гепарина крови и уменьшение активности липопротеиновой липазы наблюдаются при самых ранних признаках атеросклероза, даже в его доклинической стадии. Вместе с тем увеличение триглицеридов, которым в настоящее время придают большое значение в патогенезе атеросклероза, повышает тромбопластическую активность и уменьшает протромбиновое время. Нейтральные жиры, холестерин способствуют снижению содержания гепарина в крови и уменьшению фибринолитической активности крови.
Нарушение липидного обмена, являющееся одним из решающих звеньев в патогенезе атеросклероза, отражается и на состоянии тромбообразующих свойств крови, в частности угнетает противосвертывающие механизмы крови.
Тесная связь атеросклероза и тромбоза позволила выдвинуть положение, что не только атеросклероз способствует тромбообразованию за счет морфологических функционально-биохимических изменений, но и тромбообразование оказывает влияние на развитие атеросклероза.
Нельзя полностью отвергать значения состояния коагулирующих свойств крови для развития атеросклероза. Последние наблюдения позволяют утверждать, что увеличение наклонности к тромбообразованию способствует возникновению и развитию атеросклероза.
Обсуждение патогенеза тромбоза при атеросклерозе показывает всю сложность этого процесса. Слишком просто было бы представить частоту его возникновения при атеросклерозе нарушением поверхности сосудистой стенки, появлением шероховатых поверхностей.
Клиническая картина тромбозов при атеросклерозе определяется в основном нарушением кровообращения, которое возникает в органах в связи с образованием в питающей его артерии тромба.
Характер клинической картины при тромбозах зависит, кроме того, от двух важных факторов: сопровождающих тромбоз нейрорефлекторных реакций, выражающихся, в частности, спазмом сосудов, и степени развития, коллатералей. Нейрорефлекторные факторы в большей степени, чем механические, объясняют ряд признаков остро возникающих тромбозов и эмболии сосудов различных сосудистых областей (боль, бледность, общие шоковые явления).
Значение этих факторов различно в зависимости от локализации тромба и характера сосудистой сети. Известно, что хорошее развитие коллатералей в мышце сердца может способствовать значительному ограничению зоны некроза при возникновении коронарного тромбоза. Применение сосудорасширяющих, спазмолитических препаратов при тромбозе артерий голени улучшает течение патологического процесса, уменьшает выраженность многих клинических проявлений болезни, а в некоторых случаях способствует восстановлению кровообращения в ноге. Следует подчеркнуть, что при тромбозах может возникать но только спазм сосудов той области, где формируется тромб, но в связи с рефлекторными реакциями и в сосудах других областей. Примером может служить спазм коронарных сосудов при тромбозе легочной артерии.
Тромбоз при атеросклерозе часто бывает вторичным, связанным с эмболией. Источником эмболов при этом служат обычно пристеночные тромбы в области бляшек, особенно при язвенном атеросклерозе аорты, пристеноч?

