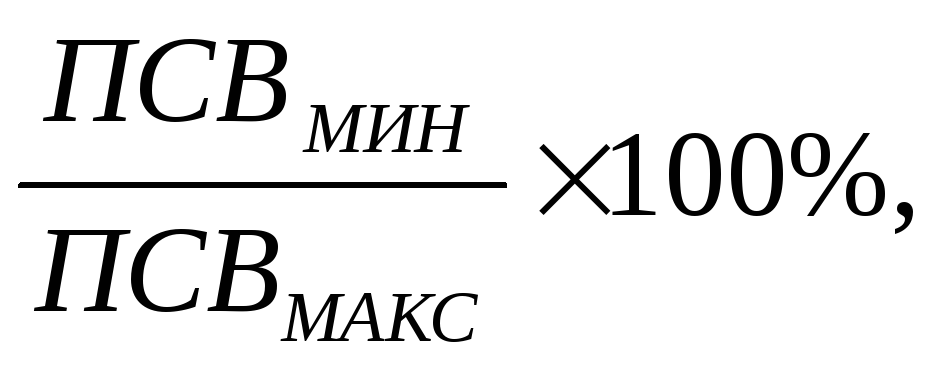Ателектазы при бронхиальной астме
 Инфекционно-аллергические заболевания у детей. Под ред. действительного члена АМН СССР проф. Ю.Ф.Домбровской.Академия медицинских наук СССР. Москва. Медицина. 1965 год.
Инфекционно-аллергические заболевания у детей. Под ред. действительного члена АМН СССР проф. Ю.Ф.Домбровской.Академия медицинских наук СССР. Москва. Медицина. 1965 год.
Ведущие специалисты в области аллергологии и пульмонологии
 Сизякина Людмила Петровна — директор НИИ клинической иммунологии, д.м.н„ профессор, заслуженный врач РФ, лауреат премии главы Администрации (губернатора) Ростовской области «Лучший ученый года»
Сизякина Людмила Петровна — директор НИИ клинической иммунологии, д.м.н„ профессор, заслуженный врач РФ, лауреат премии главы Администрации (губернатора) Ростовской области «Лучший ученый года»
Прочитать о докторе подробнее
 Карпов Владимир Владимирович, Кандидат медицинских наук, Заведующий кафедрой детских болезней №3
Карпов Владимир Владимирович, Кандидат медицинских наук, Заведующий кафедрой детских болезней №3
Прочитать о докторе подробнее
 Андриященко Ирина Ивановна, Врач-педиатр высшей квалификационной категории
Андриященко Ирина Ивановна, Врач-педиатр высшей квалификационной категории
Прочитать о докторе подробнее
 Забродина Александра Андреевна, Врач-педиатр, аллерголог-иммунолог, МБУЗ «Детская городская больница №2» города Ростова-на-Дону
Забродина Александра Андреевна, Врач-педиатр, аллерголог-иммунолог, МБУЗ «Детская городская больница №2» города Ростова-на-Дону
Прочитать о докторе подробнее
 Редактор страницы: Крючкова Оксана Александровна
Редактор страницы: Крючкова Оксана Александровна
Я. А. Тюрин и А. А. Алескер
О значении ателектаза легких при респираторной патологии писал T. Ф. Филатов еще в конце прошлого столетия. Однако до настоящего времени этому вопросу уделялось мало внимания.
В литературе имеются сообщения лишь о единичных случаях ателектаза легкого у детей, страдающих бронхиальной астмой (С. Г. Звягинцева, А. Г. Долгова, Н. А. Тюрин и В. И. Карташова и др.). Существует мнение, что при данном заболевании ателектазы наблюдаются очень редко. Между тем изучение клинико-патофизиологических и патоморфологических изменений при бронхиальной астме у детей заставляет предполагать, что ателектазы легочной ткани во время приступа астмы наблюдаются гораздо чаще, чем диагностируются. У некоторых больных имеется склонность к рецидивирующему течению его. В клинике детских болезней I Московского ордена Ленина медицинского института имени И. М. Сеченова в течение последних 7 лет мы наблюдали 8 детей дошкольного и школьного возраста, у которых во время приступа бронхиальной астмы появлялись ателектазы легочной ткани. (У детей раннего возраста также имелись указанные осложнения, но в настоящее сообщение они не включены.)
Все наблюдавшиеся нами дети родились в срок, с хорошим весом и ростом, в развитии не отставали. С первого года жизни они болели повторными пневмониями и катарами верхних дыхательных путей; 3 детей на первом году перенесли корь и коклюш.
Длительность заболевания бронхиальной астмой колебалась от 1 года до 5 лет. У 5 детей отмечалась тяжелая форма астмы, у остальных—средней тяжести. Все дети страдали также хронической неспецифической пневмонией, причем у большинства имелась выраженная стадия, а у 3—бронхоэктазы, что, безусловно, имело значение в патогенезе ателектаза (А. Е. Прозоров).
Больные были направлены в клинику во время приступа удушья или в ближайшие дни после него. При поступлении ателектазы отмечались лишь у 2 детей; у 6 это осложнение появилось во время пребывания их в стационаре.
В патогенезе приступов астмы отмечалось преобладание гиперергического, экссудативного компонента, набухание слизистой оболочки бронхов и гиперсекреция густой и вязкой слизи. Значение бронхоспазма у них было выражено в меньшей степени. Поэтому приступы астмы у большинства этих детей развивались постепенно, продолжались более длительно. Ателектазы легких обычно появлялись на высоте приступа удушья. У 6 больных ателектазы возникали однократно, у 2 — повторно, т. е. всего мы наблюдали 10 случаев ателектаза легочной ткани (5 — в правом легком и 5 — в левом).
Ателектазы чаще располагались в сегментах средней доли правого легкого (в 4 случаях). В нижнем язычковом сегменте левого легкого они локализовались у 2 больных. У одного больного возник ателектаз VI сегмента нижней доли правого легкого, а затем появился ателектаз того же сегмента левого легкого. Ателектазы в верхней доле наблюдались у 2 больных: у одного в верхушечном сегменте правого легкого, у другого— во II сегменте левого легкого.
Появление ателектазов в указанных сегментах не случайно. Как показали исследования многих авторов, бронхи этих сегментов более длинные, окружены лимфатическими узлами, условия вентиляции в них в значительной степени снижены. Наши наблюдения подтверждаются данными других авторов, которые также отмечали наиболее часто ателектазы в указанных сегментах
Клиническая картина ателектаза в значительной степени маскировалась приступом бронхиальной астмы, что затрудняло правильную и своевременную диагностику. Нередко указанные осложнения впервые обнаруживались при рентгеновском обследовании. Однако на основании некоторых симптомов можно было заподозрить появление ателектаза.
Дети жаловались на кашель, чаще влажный. Температура 5 больных была нормальная, у 3—субфебрильная. Кожа и слизистые оболочки были цианотичны. Имелась одышка обычно экспираторного типа. Отставание той или другой половины грудной клетки при дыхании и западании ее на стороне поражения отмечалось редко. Последнее, по-видимому, объясняется тем, что у больных наблюдалась выраженная эмфизема легких. Грудная клетка у них, как правило, была деформирована.
При перкуссии на фоне коробочного звука у 6 имелось его укорочение в области ателектаза. Аускультативно выявлялись сухие и влажные хрипы. В местах укорочения перкуторного звука дыхание было более ослаблено или не прослушивалось.
Пульс у всех детей был учащенный, у 4—аритмичный. Артериальное давление у 3 детей было несколько ниже возрастной нормы, у одного—повышено, у 4—нормальное. Тоны сердца были глухие. Определялся акцент второго тона на легочной артерии, у 5 больных прослушивался систолический шум.
При исследовании крови у большинства отмечалось повышение количества эритроцитов, что, по-видимому, объясняется наличием у них гипоксемии и циркуляторных нарушений. Количество лейкоцитов и РОЭ — без выраженных отклонений от нормы. Лишь у 3 была ускоренная РОЭ и лейкоцитоз со сдвигом влево. В дальнейшем у этих больных на месте ателектаза развилась пневмония. Эозинофилия имела место у 5 детей.
При рентгеновском исследовании на фоне выраженной эмфиземы и усиления корневого рисунка в соответствующих областях определялись затемнения, которые имели характер треугольника, обращенного вершиной к корню легкого. Края затемнения были четкие, несколько вогнутые. При многоосевом исследовании эти затемнения соответствовали расположению того или иного сегмента. В прилегающих участках эмфизема обычно была более выражена. Экскурсия диафрагмы небольшая. У некоторых детей купол ее на стороне поражения был несколько приподнят. Смещения средостения в пораженную сторону и движения его во время дыхания мы не наблюдали. Возможно, это объясняется выраженной эмфиземой легких и податливостью грудной клетки ребенка. В литературе имеются указания, что перечисленные симптомы наблюдаются лишь при поражении не менее двух долей легкого (Э. Д. Бегак и др.).
При лечении основное внимание обращалось на купирование приступа бронхиальной астмы. С этой целью проводилась комплексная терапия. Внутрь назначали теофедрин, эфедрин, эуфиллин, пипольфен, комплекс витаминов, препараты кальция и др. Делали инъекции адреналина, эфедрина, атропина, кофеина. Двое детей получали преднизолон. Проводилась также аэро- и оксигенотерапия. Состояние больных улучшалось, одышка, кашель и цианоз уменьшались, приступы удушья постепенно прекращались. Ателектаз легкого обычно исчезал в ближайшие дни. У 3 детей он сохранялся длительно и привел к воспалительному процессу в пораженном сегменте с последующим вовлечением прилегающих участков.
Приводим одно из наблюдений.
Надя С., 8 лет, поступила в клинику 2/III 1963 г. по поводу обострения хронической пневмонии и бронхиальной астмы. Родилась от десятой беременности (вторые роды), в срок, с хорошим весом. Асфиксии при рождении не было. Вскармливалась грудью матери до 1 года, прикорм начат с 10 месяцев. Развивалась нормально. Прививки сделаны своевременно. Семейный анамнез без особенностей, материально-бытовые условия удовлетворительные.

СЕГМЕНТАРНЫЕ АТЕЛЕКТАЗЫ ЛЕГКИХ ПРИ БРОНХИАЛЬНОЙ АСТМЕ У ДЕТЕЙ
В 10 месяцев девочка перенесла коклюш, после которого долго кашляла, часто болела катаром верхних дыхательных путей. Ежегодно по 2—3 раза болела пневмонией с высокой температурой. Лечилась антибиотиками. После горчичников состояние девочки обычно ухудшалось, температура повышалась. В мае 1962 г. перенесла тяжелую форму кори, после которой респираторные заболевания участились, сопровождались затрудненным дыханием. В конце февраля 1963 г. температура повысилась до 38°, появилась одышка, кашель, затрудненное дыхание. 27/11 при амбулаторном обследовании в клинике состояние больной было средней тяжести, температура 37,3°. Кашель влажный. Перкуторно справа отмечалось укорочение, дыхание жесткое, хрипы сухие, единичные. Рентгенологически на фоне выраженной эмфиземы легких обнаружено понижение воздухоносности в области верхней доли правого легкого с четкой границей. При многоосевом обследовании это затемнение соответствовало верхушечному сегменту. Корни легких широкие, плотные. Диафрагма

СЕГМЕНТАРНЫЕ АТЕЛЕКТАЗЫ ЛЕГКИХ ПРИ БРОНХИАЛЬНОЙ АСТМЕ У ДЕТЕЙ
расположена низко, экскурсия ее небольшая (рис. 34 и 35).
Анализ крови: НЬ 12 г% (72 единицы), эр. 4 090 000, цветной показатель 0,9, л. 6350, с. 62%, п. 1%, б. 1%, э. 8%, лимф. 20%, мон. 8%; РОЭ 9 мм в час.
Больной было назначено лечение: стрептомицин, фтивазид, отхаркивающая микстура, комплекс витаминов (от госпитализации ребенка в клинику родители отказались). Через 3 дня (2/III) девочка поступила в клинику в удовлетворительном состоянии. Кожа бледная, сухая, питание понижено (вес 20,7 кг). Микрополиадения. Миндалины большие, рыхлые, в носоглотке аденоиды второй степени. Кашель редкий, влажный, дыхание 24 в минуту. На фоне коробочного звука в межлопаточном пространстве определялось укорочение, дыхание жесткое, хрипы сухие, единичные. Пульс 88 ударов в минуту, удовлетворительного наполнения. Артериальное давление 100/60 мм рт. ст. Границы сердца в пределах возрастной нормы. Тоны приглушены, второй тон на легочной артерии акцентуирован. Живот мягкий, безболезненный. Печень выступает из-под реберной дуги на 1,5 см, селезенка не прощупывается.
При рентгенологическом обследовании корни легких умеренно расширены, справа в прикорневой зоне усиление бронхо-сосудистого рисунка. Диафрагма подвижна, синусы свободны (рис. 36, см. на вклейке между стр. 144—145).
Анализ крови: НЬ 13,3 г% (80 ед.), эр. 4 400 000, цветной показатель 0,9, л. 9000, с. 50%, п. 2%, э. 6%, лимф. 39%, мои. 3%; РОЭ 8 мм в час. Реакция Пирке отрицательная. Анализы мочи и кала без отклонения от нормы.
Клинический диагноз: обострение хронической пневмонии, бронхиальная астма. Ателектаз верхушечного сегмента правого легкого. Хронический тонзиллит. Аденоиды.
Лечение было продолжено. Больная получала также аэрозоль пенициллина, йодистый калий, хлористый кальций, сульфаниламидные препараты (банрена), УВЧ (на грудную клетку), холодный кварц (на миндалины). Проводилась лечебная гимнастика. Состояние улучшилось и 19/111 девочка была выписана.
Проведенные наблюдения убедили нас в том, что сегментарные ателектазы легочной ткани у детей во время приступа бронхиальной астмы не являются крайне редким осложнением, как было принято считать до настоящего времени. Наиболее часто это осложнение наблюдается у детей с выраженными экссудативными проявлениями, с преобладанием набухания слизистых оболочек и гиперсекреции слизи.
Ателектазы чаще локализуются в сегментах средней доли правого легкого и язычковой доли левого, что объясняется анатомо-физиологическими особенностями бронхов этих отделов. Клиническая картина ателектаза обычно маскируется изменениями, обусловленными приступом бронхиальной астмы. Однако у большинства больных отмечается укорочение перкуторного звука в области ателектаза. Дыхание в этом отделе ослаблено или не прослушивается. Температура нормальная, в крови изменений не отмечается.
Рентгенологическое обследование (обязательное многоосевое и повторное) оказывает большую помощь в своевременной и правильной диагностике ателектаза.
При лечении основное внимание должно уделяться ликвидации приступа бронхиальной астмы. При этом, помимо адреналина и эфедрина, больным необходимо вводить кофеин и атропин, которые ускоряют разрешение ателектаза. После прекращения приступа удушья набухание слизистой оболочки бронхов уменьшается, спазм их исчезает, увеличивается просвет бронхов. Это создает благоприятные условия для отхождения густой, вязкой мокроты. В ряде случаев легочная ткань расправляется в ближайшее время. Если после прекращения приступа бронхиальной астмы ателектаз не исчезает в ближайшие сутки, показана лечебная бронхоскопия, так как длительный ателектаз может привести к карнификации легочной ткани.
В.ОК. 01.03.2016г.
ОПТ.ОК. 01.03.2016г.
ОСЛОЖНЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ
Течение бронхиальной астмы может осложняться различными патологическими состояниями. В зависимости от особенностей течения патологического процесса различают острые и хронические осложнения.
Острые осложнения
К острым осложнениям бронхиальной астмы относят разрывы легких на фоне тяжелых приступов бронхиальной астмы (пневмоторакс и пневмомедиастинум), закупорку бронхов мокротой легких (ателектаз), а также кратковременную потерю сознания (беттолепсия).
Пневмоторакс
Пневмоторакс[75] – скопление воздуха в плевральной полости.
Механизм развития
На фоне тяжелого приступа бронхиальной астмы происходит разрыв легочной ткани. В результате воздух выходит и скапливается в плевральной полости.
Такие разрывы происходят чаще всего у пациентов, длительно болеющих тяжелой астмой.
Как проявляется
На фоне приступа бронхиальной астмы внезапно появляется острая резкая боль в груди. Характер боли – кинжальная или колющая. Боль может распространяться в лопатку, плечо или брюшную полость. И без того тяжелое состояние пациента ухудшается, значительно усиливается одышка.
Что делать
Немедленно вызвать «скорую помощь».
Пневмомедиастинум
Пневмомедиастинум[76] – скопление воздуха в клетчатке средостения.
Механизм развития
Такой же, как и при пневмотораксе, с той лишь разницей, что при разрыве легкого воздух скапливается в клетчатке средостения. В какое именно место попадет воздух, в плевральную полость или клетчатку средостения, зависит от локализации повреждения легочной ткани.
Как проявляется
На фоне приступа бронхиальной астмы внезапно появляется острая сильная боль за грудиной, которая может распространяться в шею или руки. Состояние ухудшается, значительно усиливается одышка.
Что делать
Немедленно вызвать «скорую помощь».
Беттолепсия
Беттолепсия[77] – нарушение сознания (во время кашля) на высоте кашлевого приступа.
Термин предложен в 1941 г. отечественным ученым профессором М. И. Холоденко (1906 – 1979).
Механизм развития
На фоне приступа удушья, учащенного дыхания и сильного кашля повышается внутригрудное давление, что приводит к нарушению кровоснабжения головного мозга.
Как проявляется
На фоне приступа бронхиальной астмы внезапно наступает нарушение сознания, которое носит обычно кратковременный характер и может осложняться судорогами, недержанием мочи и кала. Как правило, пациент быстро приходит в себя.
Что делать
При потере сознания важно проследить, чтобы пациент не травмировался во время падения. Вызвать «скорую помощь».
После первого приступа требуется консультация невропатолога.
Ателектаз
Ателектаз[78] легкого – патологическое состояние, при котором альвеолы становятся безвоздушными и спадаются, вследствие нарушения легочной вентиляции.
Механизм развития
При бронхиальной астме причиной нарушения легочной вентиляции и развития ателектаза обычно является полная закупорка бронха (бронхов) густой слизью.
Как проявляется
На фоне острого приступа происходит его значительное отягощение, усиливается одышка. На стороне развития ателектаза грудная клетка может значительно отставать в дыхательных движениях по сравнению со здоровой стороной.
Заподозрить ателектаз можно в том случае, если приступ затянулся и обычные лекарственные препараты не помогают.
Что делать
Немедленно вызвать «скорую помощь».
Важно знать!!!
При описанных острых состояниях не столь важна точность диагностики, как срочность доставки пациента в лечебное учреждение. Настораживать должны следующие симптомы: необычность течения приступа, более тяжелый или долго не проходящий приступ.
Хронические осложнения
К наиболее часто встречающимся хроническим осложнениям бронхиальной астмы относят такие патологические состояния, как пневмосклероз, эмфизема, хроническое легочное сердце.
Пневмосклероз
Пневмосклероз[79] – развитие в легких соединительной ткани. Функциональная ткань легких, обеспечивающая нормальное дыхание, начинает замещаться тканью, которая не выполняет никаких полезных функций.
Механизм развития
Это осложнение возникает как закономерный результат патологических процессов, характерных для бронхиальной астмы и других хронических легочных заболеваний, – пневмония, бронхиты и т. д. При пневмосклерозе происходит постепенное уменьшение дыхательной поверхности легкого, развивается эмфизема, возникает ухудшение кровообращения в сосудах грудной клетки и формируется хроническое легочное сердце (см. ниже).
Как проявляется
Проявляется симптоматикой основного заболевания, а также постоянной одышкой, сухим упорным кашлем. Возможно появление болей в груди ноющего характера, похудение, общая слабость, быстрая утомляемость.
Что делать
Эффективное лечение и профилактика основного заболевания позволяют отсрочить и значительно уменьшить тяжесть этого осложнения.
Эмфизема легких
Эмфизема[80] легких – заболевание дыхательных путей, характеризующееся патологическим расширением воздушных пространств конечных бронхиол, которое сопровождается деструктивными изменениями альвеолярных стенок.
Механизм развития
В результате патологических процессов, присущих бронхиальной астме, происходит изменение архитектуры альвеол, в результате чего они перестают выполнять свои функции.
Как проявляется
Характерна одышка, кашель вне приступа бронхиальной астмы, синюшность кожных покровов.
Что делать
Эффективное лечение и профилактика основного заболевания позволяют отсрочить и значительно уменьшить тяжесть этого осложнения.
Лечение симптоматическое, направленное на устранение отдельных проявлений заболевания.
Хроническое легочное сердце
Согласно определению ВОЗ, хроническое легочное сердце – это патологическое увеличение в размерах и (или) расширение полости правого желудочка сердца, развивающиеся вследствие заболевания, поражающего функцию и (или) структуру легких. Таким заболеванием является бронхиальная астма.
Механизм развития
При бронхиальной астме имеет место недостаточное содержание кислорода в крови и повышенное содержание углекислого газа, в избыточном количестве циркулируют в крови биологически активные вещества (гистамин, лейкотриены, простагландины и др.), что приводит с течением времени к повышению артериального давления в малом кругу кровообращения. Это служит причиной развития так называемого хронического легочного сердца.
Как проявляется
Различают компенсированное и декомпенсированное хроническое легочное сердце.
В стадии компенсации не имеется каких-либо особенных характерных признаков. В стадии декомпенсации появляются следующие симптомы: слабость, головокружение, головные боли, шум в голове, сонливость, апатия, быстрая утомляемость, снижение выносливости и переносимости физических нагрузок, при физической нагрузке могут отмечаться обмороки. Ощущение сердцебиения, боли в области сердца и за грудиной могут имитировать приступ стенокардии. Отмечается ухудшение аппетита. Появляются периферические отеки.
Что делать
Эффективное лечение основного заболевания является действенным методом профилактики этого осложнения.
На стадии компенсации требуется лечение только основного заболевания.
При подозрении на декомпенсацию этого патологического процесса требуется соответствующее лечение врачами-терапевтами.
* * *
К другим осложнениям бронхиальной астмы относят побочные эффекты лекарственной терапии, появляющиеся, как правило, при длительном лечении. Эти осложнения описаны в инструкциях к лекарственным средствам и встречаются редко. Поэтому в книге они не описываются.