Анемия при беременности клинические рекомендации по лечению
Введение
Анемия – патологическое состояние, характеризующееся уменьшением концентрации гемоглобина и, в подавляющем большинстве случаев, числа эритроцитов в единице объема крови. Частота анемии у беременных колеблется от 15 до 30% и, по данным Минздрава России, за последние 10 лет увеличилась в 6,3 раза, причем наиболее распространенной является железодефицитная анемия (ЖДА), на ее долю приходится около 90% от всех анемий [1]. Синдром ЖДА характеризуется ослаблением эритропоэза из-за дефицита железа вследствие несоответствия между поступлением и расходом (потреблением, потерей) железа, снижением наполнения гемоглобина железом с последующим уменьшением содержания гемоглобина в эритроците [2].
В соответствии с МКБ 10-го пересмотра учитывают следующие формы анемий, связанных с дефицитом железа:
D50 – железодефицитная анемия (асидеротическая, сидеропеническая, гипохромная);
D50.0 – железодефицитная анемия, связанная с хронической кровопотерей (хроническая постгеморрагическая анемия);
D50.1 – сидеропеническая дисфагия (синдромы Келли – Паттерсона и Пламмера – Винсона);
D50.8 – другие железодефицитные анемии;
D50.9 – железодефицитная анемия неуточненная.
ЖДА – нарушение, при котором снижается содержание железа в сыворотке крови, в костном мозге и депо, что приводит к нарушению образования гемоглобина, эритроцитов, возникновению анемий и трофических расстройств в тканях.
ЖДА занимают одно из ведущих мест в структуре экстрагенитальной заболеваемости беременных, т. к. во время беременности потребность в железе резко увеличивается вследствие высокой потребности в нем плаценты и плода, и возникает дисбаланс поступления и потребности необходимого микроэлемента. Согласно современным данным, дефицит железа в конце гестационного процесса развивается у всех без исключения беременных [2].
В организме человека содержится около 4 г железа: основная часть его (75%) входит в состав гемоглобина, меньшая часть входит в состав миоглобина (3,5%) и тканевых ферментов (0,5%), а также депонируется в печени и селезенке в виде ферритина и гемосидерина. Часть ферритина присутствует в плазме, а его концентрация служит индикатором запасов железа в организме [3].
Во время беременности потребность в железе неуклонно увеличивается (I триместр – на 1 мг/сут, II триместр – на 2 мг/сут, III триместр – на 3–5 мг/сут). Для выработки дополнительного железа используется 300–540 мг этого элемента. У большинства женщин к 28–30-недельному сроку физиологически протекающей беременности развивается анемия, связанная с неравномерным увеличением объема циркулирующей плазмы крови и объема эритроцитов. В результате показатель гематокрита снижается с 0,4 до 0,32, количество эритроцитов уменьшается с 4 до 3,5×1012/л, концентрация гемоглобина также снижается со 140 до 110 г/л (от I до III триместра). Подобные изменения картины красной крови, как правило, не отражаются на состоянии и самочувствии беременной. Истинная анемия беременных сопровождается типичной клинической картиной и оказывает влияние на течение беременности и родов. По сравнению с анемией, развившейся до беременности, анемия беременных протекает тяжелее, поскольку представляет собой осложнение, подобное гестозу. При наличии у женщины анемии, возникшей до наступления беременности, организм, как правило, успевает адаптироваться [3]. Суммарная потеря железа к окончанию беременности составляет примерно 1000–1200 мг. Процесс всасывания железа на протяжении беременности усиливается и составляет в I триместре 0,6–0,8 мг/сут, во II триместре – 2,8–3,0 мг/сут, в III триместре – до 3,5–4,0 мг/сут [4, 5]. Однако это не компенсирует повышенный расход элемента во время беременности. Более того, уровень депонированного железа у 100% беременных к концу гестационного периода снижается. Для восстановления запасов железа, потраченного в период беременности, родов и лактации, требуется не менее 2–3-х лет [6].
Биологическая значимость железа определяется его участием в тканевом дыхании. При дефиците железа у беременных возникает прогрессирующая гемическая гипоксия с последующим развитием вторичных метаболических расстройств. Поскольку при беременности потребление кислорода увеличивается на 15–33%, это усугубляет развитие гипоксии [4, 7].
ЖДА характеризуется нарушениями белкового обмена с возникновением дефицита белков в организме, что приводит к развитию отеков у беременной. При ЖДА развиваются дистрофические процессы в матке и плаценте, которые ведут к нарушению функции и формированию плацентарной недостаточности, у 10–15% отмечаются гипотония и слабость родовой деятельности. При этом развивающийся плод не получает в достаточном количестве полагающиеся ему питательные вещества и кислород, вследствие чего возникает задержка роста плода. Основными осложнениями беременности при ЖДА являются: угроза прерывания беременности (20–42%); гестоз (40%); артериальная гипотония (40%); преждевременная отслойка плаценты (25–35%); задержка роста плода (25%); преждевременные роды (11–42%). Роды часто осложняются кровотечениями. В послеродовом периоде могут возникать различные воспалительные осложнения (12%) [3, 5]. Даже при скрытом дефиците железа у 59% женщин отмечено неблагоприятное течение беременности в виде угрозы ее прерывания и гестоза [2, 5].
Одним из основных критериев ЖДА служит уровень гемоглобина, экспертами ВОЗ принята классификация анемии у беременных по концентрации гемоглобина (Hb) в крови:
• анемия легкой степени тяжести – концентрация Hb в крови от 90 до 110 г/л;
• умеренно выраженная анемия – концентрация Hb в крови от 89 до 70 г/л;
• тяжелая анемия – концентрация Hb в крови < 70 г/л.
Также к диагностическим критериям ЖДА относятся: цветовой показатель – < 0,85, микро- и анизоцитоз; средний диаметр эритроцитов – < 6,5 мкм; общая железосвязывающая способность сыворотки – > 64,4 мкмоль/л; сывороточное железо – < 12,6 мкмоль/л и уровень сывороточного ферритина (в норме 32–35 мкг/л), который служит индикатором дефицита железа в организме (≤ 12 мкг/л).
Для лечения ЖДА необходимы сбалансированная диета и назначение железосодержащих препаратов.
Cогласно Национальным рекомендациям «Клинические рекомендации (протоколы лечения) – железодефицитная анемия» (2015 г.), терапия железодефицитных состояний требует комплексного подхода, который включает коррекцию питания, применение лекарственных средств, строго соответствующих определенному патогенетическому варианту анемии, использование преимущественно препаратов орального применения, адекватно высокие суточные дозы одного препарата с хорошей переносимостью. Возможно назначение трансфузии эритроцитов по жизненным показаниям. Оценивают эффект лечения по клинико-лабораторным признакам, в т. ч. по ретикулоцитарному кризу [8].
В первую половину беременности рекомендуется суточный рацион, состоящий из 110 г белков, 80 г жиров и 350–400 г углеводов. Общая энергетическая ценность суточного рациона должна составлять 2600–2800 ккал. Во вторую половину беременности количество белков должно быть увеличено до 125 г, жиров – до 70–90 г, углеводов – до 400–420 г, калорийность питания составляет в этом случае 2900–3050 ккал. Таким образом, в физиологических условиях коррекция рациона может обеспечивать потребности организма в железе и предупреждать развитие железодефицитных состояний.
Однако, учитывая тот факт, что из пищи всасывается 2,5 мг железа в сутки, а из лекарственных препаратов – в 15–20 раз больше, необходима дотация железа лекарственными препаратами.
Рекомендуется назначение препаратов, содержащих Fe2+, FeSO4, из-за их лучшей абсорбции. Суточная доза для профилактики анемии и лечения легкой формы заболевания – 50–60 мг Fe2+, а для лечения выраженной анемии – 100–120 мг Fe2+. Железа сульфат назначают внутрь по 320 мг (соответствует 100 мг Fe2+) 2 р./сут строго за 1 ч до или через 2 ч после еды, т. к. на абсорбцию влияют различные ингредиенты пищи.
Наиболее предпочтительным является прием препаратов железа внутрь, а не в виде инъекций, т. к. в последнем случае чаще могут возникать различные побочные эффекты: запор, вздутие живота, понос, изжога, боли в желудке, тошнота, темный стул.
Причинами неэффективной терапии препаратами железа могут быть:
1) отсутствие ЖДА;
2) недостаточная доза лекарства;
3) недостаточная длительность лечения;
4) нарушение всасывания в кишечнике;
5) одновременный прием препаратов, уменьшающих всасывание железа;
6) имеющаяся незначительная кровопотеря (геморрой и пр.).
Из лекарственной формы всасывается не более 10–12% содержащегося в ней железа. При тяжелой степени дефицита железа показатель всасываемости железа может возрастать до 3-х раз. Повышению биодоступности железа способствуют присутствие аскорбиновой и янтарной кислот, фруктозы, цистеина и других акселераторов, а также использование в ряде препаратов специальных матриц, замедляющих высвобождение железа в кишечнике [3, 4].
Расчет суточного количества препарата (СКП) для пероральных препаратов железа выполняют по следующей формуле:
СКП = НСД/СЖП
где НСД – необходимая суточная доза двухвалентного или трехвалентного (не элементарного) железа (у взрослых – 200 мг/сут, у детей – 30–100 мг/сут);
СЖП – содержание двухвалентного или трехвалентного (не элементарного) железа в единице препарата (таблетке, капсуле, капле раствора, миллилитре сиропа или раствора) [5].
Расчет ориентировочной курсовой дозы препарата железа, назначаемого парентерально, может быть произведен по формуле с учетом массы тела больного и уровня гемоглобина, отражающего степень дефицита железа:
А=М(Hb1–Hb2) × 0,24+D,
где A – количество железа в мг;
M – масса тела в кг;
Hb1 – нормативная величина гемоглобина для массы тела < 35 кг – 130 г/л, > 35 кг – 150 г/л;
Hb2 – уровень гемоглобина у пациента в г/л;
D – расчетная величина депо железа для массы тела < 35 кг – 15 мг/кг, для массы тела > 35 кг – 500 мг.
Оптимальная суточная доза для препаратов железа при лечении ЖДА должна соответствовать необходимой суточной дозе и рассчитываться по приведенным формулам. Применение меньших доз препаратов не дает адекватного клинического эффекта. При латентном дефиците железа или для насыщения депо после окончания курса терапии применяются половинные относительно лечебных дозы препаратов [9].
Из железосодержащих препаратов особого внимания заслуживают многокомпонентные оральные препараты. Предпочтение данных препаратов обусловлено отсутствием или низкой частотой побочных эффектов, а главное, быстрым увеличением уровня гемоглобина и нормализацией показателей ферростатуса. Положительный эффект объясняется дополнительными компонентами в составе этих препаратов. Оптимальный препарат должен состоять из сульфата железа в достаточном количестве, аскорбиновой кислоты, превышающей в 2–5 раз количество железа в препарате, больших доз фолиевой кислоты и цианокобаламина. Эти компоненты принимают активное участие в процессах метаболизма железа в организме, обеспечивая лучшую абсорбцию этого микроэлемента из ЖКТ.
На сегодняшний день представлен большой выбор ферропрепаратов, различающихся по составу. Препаратом, наиболее удовлетворяющим всем основным требованиям, является Сорбифер.
Форма выпуска препарата в оболочке предотвращает образование желтой каймы на зубах при длительном приеме. Препарат содержит 320 мг сульфата железа (что соответствует100 мг двухвалентного железа) и 60 мг аскорбиновой кислоты (для улучшения всасывания и усвоения микроэлемента). Мы использовали схему приема препарата – 1 таблетка 2 р./сут. Основными достоинствами препарата являются наименьшая частота побочных эффектов, быстрое купирование объективных и субъективных клинических признаков ЖДА, хорошая переносимость [9, 10]. Эти качества наиболее важны при выборе метода лечения ЖДА у беременных. Дополнительные компоненты препарата обеспечивают лучшую абсорбцию железа и профилактику поливитаминной недостаточности у женщин во время беременности. Результаты исследований доказывают, что Сорбифер оказывает положительное влияние на общее состояние беременной.
Основные схемы лечения препаратом Сорбифер с приемом внутрь после еды: при анемии легкой формы – по 1 таблетке 2 р./сут в течение 3–4-х нед.; при среднетяжелом течении – по 1 таблетке 3 р./сут в течение 8–12 нед., при тяжелой форме – по 2 таблетки 3 р./сут в течение 16 нед. и более. Оценка первых результатов лечения (по уровню гемоглобина) проводится уже через 2 нед. от начала терапии [10].
Таким образом, в настоящее время комбинированный препарат Сорбифер можно считать препаратом выбора при лечении беременных с ЖДА.
Цель исследования: оценка эффективности применения препарата Сорбифер в коррекции ЖДА во время беременности.
Материал и методы
Для реализации поставленной цели были проведены клинико-лабораторное обследование и лечение 33 беременных во II триместре гестации (13–20 нед.) с ЖДА в сочетании с угрозой прерывания различного генеза.
Возраст беременных варьировал от 16 до 39 лет (средний возраст – 27,5±5,6 года).
Результаты анализа свидетельствуют, что характерными для обследованных пациенток явились следующие особенности: высокая частота инфекционных заболеваний, наличие сопутствующей экстрагенитальной патологии, особенно со стороны желудочно-кишечного тракта, хронические очаги инфекции, осложненное течение предыдущих беременностей. ЖДА при предыдущей беременности имела место у 14 (42%) женщин. В обследованной группе первобеременных было 5 (15,1%), первородящих – 9 (27,2%). Из 28 (84%) повторно беременных лишь у 11 (33%) женщин предыдущие беременности закончились срочными родами; у 5 (15,1%) пациенток в анамнезе были самопроизвольные выкидыши и у 3-х женщин (9%) – неразвивающаяся беременность.
Все пациентки предъявляли жалобы на общую слабость, утомляемость, нарушение сна и тянущие боли в низу живота.
Для подтверждения диагноза ЖДА проводилось исследование показателей периферической крови: уровня гемоглобина (Hb), эритроцитов, цветового показателя. Для оценки запасов железа использовано также определение уровня сывороточного железа (Fe) и ферритина (SF). О тяжести течения ЖДА судили по уровню гемоглобина. У 20 беременных имела место легкая степень анемии (снижение уровня гемоглобина от 90 до 110 г/л) и у 13 – средняя степень (снижение уровня гемоглобина от 70 до 89 г/л).
Все беременные, помимо терапии, направленной на пролонгирование беременности (спазмолитики, антиоксиданты, гормоны по показаниям), для лечения анемии получали препарат Сорбифер, который назначали внутрь после еды 3 р./сут в течение 3–4-х нед. при ЖДА легкой степени и в течение 8–10 нед. при ЖДА средней степени тяжести.
До назначения Сорбифера лечение другими железосодержащими препаратами не проводилось. У каждой беременной до и после приема препарата Сорбифер определяли гематологические и феррокинетические параметры.
Результаты и обсуждение
Результаты изучения показателей до и после лечения препаратом представлены в таблице 1.
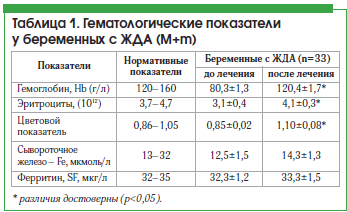
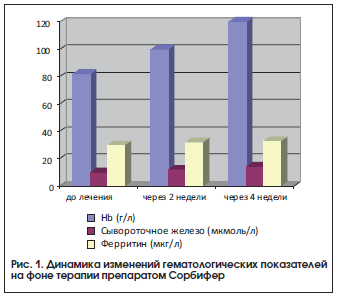
Как видно из приведенных данных, у пациенток после лечения препаратом Сорбифер наблюдались достоверное (р<0,05) увеличение содержания гемоглобина, цветового показателя и уровня эритроцитов, а также увеличение уровня сывороточного железа, хотя разница показателей до и после лечения была недостоверной, что, возможно, связано с наличием легкой степени тяжести ЖДА у большинства пациенток (рис. 1). Нами не выявлено снижение уровня ферритина. Однако, согласно имеющимся данным, содержание сывороточного железа не всегда отражает показатели запасов железа, т. к. оно зависит от скорости высвобождения ферритина из тканей и плазмы [6].
За время наблюдения состояние беременных значительно улучшилось: купировались признаки угрозы прерывания беременности, исчезли жалобы на слабость, утомляемость, нарушение сна. Необходимо также отметить, что за время лечения препаратом Сорбифер побочных эффектов, таких как аллергические реакции, желудочно-кишечные расстройства и др., не наблюдалось.
Таким образом, включение препарата Сорбифер в лечение беременных с ЖДА способствует нормализации показателей периферической крови, улучшению состояния пациенток, а также пролонгированию беременности, что является одним из факторов профилактики невынашивания беременности.
Железодефицитная анемия (ЖДА) — полиэтиологичное заболевание, возникновение которого связано с дефицитом железа в организме из-за нарушения его поступления, усвоения или повышенных потерь, характеризующееся микроцитозом и гипохромной анемией. ВозникновениюЖДА, как правило, предшествует развитие латентного дефицита железа, который рассматривается как приобретенное функциональное состояние и характеризуется латентным (скрытым) дефицитом железа, снижением запасов железа в организме и недостаточным его содержанием в тканях (сидеропения, гипосидероз), отсутствием анемии.
Кодирование по МКБ-10 | Классификация |
Е61.1 Латентный дефицит железа. D50 Железодефицитная анемия. D50.0 Железодефицитная анемия вторичная вследствие потери крови (хроническая). D50.1 Сидеропеническая дисфагия. D50.8 Другие железодефицитные анемии. D50.9 Железодефицитная анемия неуточненная. O99.0 Анемия, осложняющая беременность, деторождение и послеродовой период. | Общепризнанной классификации ЖДА не существует. I. Стадии развития: ● прелатентный дефицит железа; ● латентный дефицит железа; ● собственно ЖДА. II. Степень тяжести: ● легкая (уровень гемоглобина — 90-110 г/л); ● средняя (гемоглобин — 70-90 г/л); ● тяжелая (гемоглобин — менее 70 г/л). III. По этиологии: ● повышенное потребление железа (подростковый возраст, беременность, донорство крови, менструации); ● недостаточное алиментарное поступление железа (недоедание, вегетарианство, социальные причины, старческий возраст); ● нарушение абсорбции железа (гастрэктомия, дуоденальный шунт, бариатрическая хирургия, целиакия, воспалительные заболевания кишечника, атрофический гастрит, глистная инвазия); ● прием лекарственных препаратов [глюкокортикоиды, салицилаты, нестероидные противовоспалительные препараты (НПВП), ингибиторы H+,K+-АТФазы]; ● наследственность (мутация в гене TMPRSS6); ● эритропоэз, ограниченный железом [лечение с использованием эритропоэтинов анемии хронических заболеваний, хронической болезни почек (ХБП)]; ● хроническая кровопотеря: ● желудочно-кишечный тракт — эзофагит, гастрит, язвенная болезнь, дивертикулез, опухоли, воспалительные заболевания кишечника и др.; ● половые и мочевыводящие пути — обильные и/или продолжительные менструации; ● системные кровотечения — геморрагическая телеангиэктазия, хронический шистосомоз. |
class=»tbl»>
Примеры диагнозов
● Язвенная болезнь желудка, обострение. Железодефицитная анемия (ЖДА) тяжелой степени.
● Железодефицитная анемия (ЖДА) средней степени тяжести, алиментарного генеза.
● Кровоточащий геморрой. Железодефицитная анемия (ЖДА) тяжелой степени, постгеморрагическая.
Диагностика
Критерии диагностики | Комментарии |
1. Рекомендован сбор анамнеза и оценка клинических данных (С) | |
1.1. Анемический синдром | ● Бледность кожи и слизистых оболочек. ● Снижение аппетита. ● Физическая и умственная утомляемость, снижение работоспособности, головокружение, шум в ушах. ● Сердечно-сосудистые нарушения (приглушенность сердечных тонов, систолический шум, тахикардия, возможно снижение АД) |
1.2. Сидеропени-ческий синдром | ● Дистрофические изменения кожи и ее придатков (сухость кожи, ломкость и слоистость ногтей, койлонихия, выпадение волос). ● Извращение вкуса и обоняния. ● Мышечные боли вследствие дефицита миоглобина. ● Мышечная гипотония (дизурия, недержание мочи при кашле, смехе, ночной энурез). ● Изменения со стороны желудочно-кишечного тракта (атрофия слизистой оболочки, нарушение всасывания, диспепсия, глоссит, гингивит стоматит, дисфагия) |
2. Рекомендовано лабораторное обследование | |
2.1. Общий анализ крови | ● Гемоглобин: женщины — менее 120 г/л, мужчины — менее 130 г/л. ● Цветовой показатель менее 0,85-0,86. ● Эритроциты — микроцитоз в сочетании с анизоцитозом, пойкилоцитозом. ● МСН менее 27 пг. ● МСНСменее 33% |
2.2. Биохимический анализ крови | ● Сывороточное железо <12-13 мкмоль/л. ● Общая железосвязывающая способность — повышена (норма 30-85 мкмоль/л). ● Латентная железосвязывающая способность сыворотки более 43 мкмоль/л. ● Коэффициент насыщения трансферрина железом (TSat) ≤16%. ● Ферритин <30 нг/мл (мкг/л) |
3. Дополнительные методы исследования Инструментальные исследования проводятся с целью выявления источников кровопотери, патологии других органов и систем, в том числе солидных опухолей: ● фиброэзогастродуоденоскопия; ● рентгенологическое исследование органов желудочно-кишечного тракта; ● рентгенологическое исследование органов грудной клетки; ● фиброколоноскопия; ● ректороманоскопия; ● ультразвуковое исследование (УЗИ) органов малого таза; ● УЗИ органов брюшной полости | |
class=»tbl»>
МСН — показатель, показывающий среднее содержание в определенном эритроците Hb; МСНС — средняя величина, показывающая содержание Hb в эритроцитах.
Ориентировочные сроки временной нетрудоспособности пациентов и ихзаконных представителей (D50.-)
Легкая степень — 10-12 дней; средняя степень — 14-18 дней; тяжелая степень — 30-35 дней.
Критерии выздоровления
Исчезновение клинико-лабораторных проявлений заболевания через 1,0-1,5 мес от начала терапии препаратами железа; преодоление тканевой сидеропении и восполнение железа в депо через 3-6 мес от начала лечения (в зависимости от степени тяжести анемии), что контролируется по нормализации концентрации сывороточного ферритина (более 30 мкг/л).
Организация медицинской помощи
При легкой и средней степени тяжести при отсутствии критических состояний рекомендуется амбулаторное лечение.
Показания для госпитализации (плановой, неотложной и экстренной) | Ориентировочные действия врача |
● Уровень гемоглобина 70-90 г/л. ● Отсутствие положительной динамики через 1 мес ферротерапии при условии, что до начала лечения проведено исследование показателей обмена железа | Плановая госпитализация |
● Уровень гемоглобина менее 70 г/л. ● Признаки продолжающегося или состоявшегося кровотечения со стабильными гемодинамическими показателями. ● Необходимость оперативных вмешательств | Плановая госпитализация в профильное отделение для проведения гемотрансфузий |
● Признаки продолжающейся острой кровопотери. ● Нарушение гемодинамических показателей (снижение АД, тахикардия, тахипноэ) | Экстренная госпитализация в хирургическое отделение для диагностики и лечения |
class=»tbl»>
Реабилитация
Медицинская, физическая и психологическая реабилитация пациентов после излечения ЖДА не требуется.
Диспансерное наблюдение
● В течение одного года с момента установления диагноза. Контролируются самочувствие и общее состояние больного.
● Контроль общего анализа крови не ранее чем через 3 нед от начала лечения заболевания, поскольку на фоне лечения повышение уровней гемоглобина и эритроцитов начинается обычно через 2,5-3,0 нед.
● Нормализация гематологических показателей происходит через 4-6, а при тяжелой анемии и через 8 нед.
● Через 1 мес после начала приема препаратов железа пациент приходит на контроль с общим анализом крови. Терапия считается адекватной, если к концу третьей недели лечения уровень гемоглобина поднимается до отметки, являющейся серединой между начальным и нормальным уровнями.
● При наличии положительной динамики в общем (клиническом) анализе крови через 1 мес необходимо продолжить прием (2-4 мес) препаратов железа в лечебной дозе с контролем общего (клинического) анализа крови ежемесячно до подъема уровня гемоглобина более 120 г/л.
● После нормализации уровня гемоглобина препараты железа не отменяются, уменьшается их доза до 1/2 суточной в сутки. В такой дозе пациент принимает препараты железа еще 2-4 мес в зависимости от исходной глубины анемии с целью восполнения депо.
● При правильном лечении, ликвидации источника кровопотери прогноз благоприятный.
● Перед снятием больного с диспансерного наблюдения выполняется общий (клинический) анализ крови, все показатели которого должны быть в пределах нормы.
Рекомендации по образу жизни в период заболевания
● Полноценная и сбалансированная диета с включением продуктов животного происхождения (прежде всего красного мяса), содержащих гемовое железо.
● Употребление овощей и фруктов с высоким содержанием аскорбиновой кислоты, с целью стимуляции и улучшения всасывания железа из продуктов как растительного, так и животного происхождения.
● Употребление кисломолочных продуктов, содержащих молочную кислоту, способствующую всасыванию негемового железа в кишечнике.
● Ограничение употребления крепкого чая, кофе и других продуктов, содержащих полифенолы (бобы, орехи), препятствующих всасыванию негемового железа из продуктов растительного происхождения.
Фармакотерапия
Препараты выбора | Особенности применения |
1. Препараты (II) валентного железа для приема внутрь (3С) | |
1.1. Железа глюконат | 300 мг; по 2 таблетки 2-3 раза в день |
1.2. Железа сульфат | 325 мг [105 мг иона (II) железа (Fe2+)] 2 раза в день |
1.3. Железа фумарат | 200 мг (65 мг железа) 3 раза в день |
2. Комбинированные препараты железа для приема внутрь (3С) | |
2.1. Железа сульфат + аскорбиновая кислота | (Сульфат железа 320 мг + аскорбиновая кислота 60 мг) 1-2 раза в сутки |
2.2. Железа фумарат + фолиевая кислота | [Железа фумарат 163,56 мг (50 мг железа) и фолиевая кислота 540 мкг] 2 раза в сутки |
3. Препараты (III) валентного железа для приема внутрь (2В) | |
3.1. Железа (III) гидроксид полимальтозат | 400 мг (100 мг железа) 2-3 раза в сутки |
4. Препараты железа для парентерального введения (2В) | |
4.1. Железа оксида сахарат | Железа (III) гидроксид сахарозный комплекс 540 мг (железа 20 мг); ампулы 5,0 развести 0,9% раствором NaCl в соотношении 1:20, например 1 мл (20 мг железа) в 20 мл 0,9% раствора NaCl; полученный раствор вводится со следующей скоростью: 100 мг железа — не менее чем за 15 мин; 200 мг железа — в течение 30 мин; 300 мг железа — в течение 1,5 ч; 400 мг железа — в течение 2,5 ч; 500 мг железа — в течение 3,5 ч |
4.2. Железа (III) гидроксид декстран | Железа (III) гидроксид-декстрановый комплекс 312,5 мг (50 мг железа); ампулы 2,0, парентеральное введение нутривенно капельно, разводится в 0,9% растворе NaCl или в 5% растворе глюкозы; доза 100-200 мг железа (2-4 мл препарата) разводится в 100 мл растворителя |
4.3. Железа оксида полимальтозные комплексы | Железа карбоксимальтозат 156-208 мг (50 мг железа); внутривенно струйно, в максимальной однократной дозе до 4 мл (200 мг железа) в день, но не чаще 3 раз в неделю |
5. Показания к назначению парентеральных форм препаратов железа ● Непереносимость пероральных препаратов железа. ● Необходимость быстрого восполнения запасов железа (тяжелая ЖДА, послеоперационный период, последние недели беременности, повторные кровотечения при геморрагических заболеваниях). ● Заболевания желудочно-кишечного тракта (неспецифический язвенный колит, болезнь Крона). ● Нарушения всасывания железа. ● Хронический гемодиализ. Критерии эффективности лечения ЖДА препаратами железа: ● улучшение общего состояния больного к концу первой недели лечения; ● увеличение количества ретикулоцитов до 30-50% к концу первой недели лечения; ● повышение гемоглобина (обычно начинается через 2-3 нед), уровень гемоглобина нормализуется через 4-5 нед; ● улучшение качественного состава эритроцитов (исчезают микроцитоз и гипохромия); постепенная регрессия эпителиальных изменений. Причины неэффективности лечения ЖДА препаратами железа Если критерии эффективности лечения не выполняются и лечение оказывается безуспешным, следует рассмотреть следующие позиции: ● правильность постановки диагноза ЖДА; ● адекватность режима дозирования препаратов железа; ● необходимую длительность лечения ЖДА; ● выполняемость курса лечения ЖДА пациентом; ● наличие у больного проблем со всасываемостью; ● переносимость больным назначенного препарата железа. | |
class=»tbl»>
Приверженность терапии
Приверженность терапии — соответствие поведения пациента рекомендаци- ям врача, включая прием препаратов.
ПРОГНОЗ ЗАБОЛЕВАНИЯ
• ЖДА при своевременной диагностике, выявлении причин возникновения, правильном лечении подлежит излечению в 100% случаев
• Так называемые «рецидивы» ЖДА чаще всего свидетельствуют о неустраненной причине заболевания или о прекращении приема препаратов железа еще до нормализации уровня гемоглобина
КАЧЕСТВО ТЕРАПИИ
• Терапия соответствует национальным клиническим рекомендациям по лечению анемии.
• Несоблюдение врачебных назначений, например отказ или прерывание лечения из-за улучшения самочувствия, побочных эффектов, неприятного вкуса или запаха препаратов, затягивают сроки выздоровления и повышают верояность развития тяжелых и опасных для жизни осложнений
ЦЕЛЬ ТЕРАПИИ — ЛИКВИДАЦИЯ ДЕФИЦИТА ЖЕЛЕЗА И ПОВЫШЕНИЕ ГЕМОГЛОБИНА
• Полноценная диета (например, ежедневное употребление 100-200 мг красного мяса в сутки) препятствует прогрессированию дефицита железа, но не может устранить уже имеющуюся анемию и соответственно повысить уровень гемоглобина в организме.
• В проведенных исследованиях доказана высокая эффективность терапии ЖДА препаратами железа (II-III)
ЦЕЛЬ ТЕРАПИИ — НАСЫЩЕНИЕ ДЕПО ЖЕЛЕЗА И ВЫЗДОРОВЛЕНИЕ
• Препараты железа в 100% дозировке назначаются сроком на 3-6 мес в среднем и в зависимости от степени тяжести анемии.
• Нормализация концентрации гемоглобина не является основанием для прекращения терапии или снижения дозы препарата железа до 50%.
• Важно неукоснительно соблюдать рекомендуемые врачом дозы, частоту, сроки, длительность и условия дачи (введения) препарата
ПРИМЕНЯЕМЫЕ ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ
• Все назначенные лекарственные препараты разрешены к медицинскому применению в Российской Федерации.
• При назначении лечения врач учитывает эффективность препарата и возможные побочные эффекты, в данном случае потенциальная польза лечения превышает вероятность развития побочных эффектов.
• Необходимо соблюдать правила приема лекарственных препаратов.
• Не допускать самолечения
Приложение № 3. Развернутые речевые модули формирования приверженности терапии
1. ЖДА — одно из самых распространенных состояний в мире. При отсутствии должного внимания к данной проблеме существенно ухудшается качество жизни пациента, особенно при наличии коморбидных состояний, таких как ишемическая болезнь почек, СД, артериальная гипертензия (АГ), ХБП и др.
2. Для успешного лечения ЖДА необходимо установить и по возможности устранить ее причину (уменьшить объем менструальных кровопотерь, удалить геморроидальные узлы и др.).
3. Диета должна содержать достаточное количество железа, то есть 100-200 мг красного мяса в сутки. К красному мясу не относятся колбасные изделия, курица, бульоны и т.п. Полноценная диета препятствует прогрессированию дефицита железа, но не может устранить уже имеющуюся анемию.
4. Для лечения ЖДА необходимо назначение медикаментозных препаратов. Пероральные препараты железа — эффективные и хорошо переносимые средства для лечения ЖДА.
5. Как понять, подействовал ли препарат? Если на фоне его приема происходит улучшение состояния пациента — уменьшается бледность кожных покровов, улучшается аппетит, повышается переносимость умственной и физической нагрузки, уменьшаются сидеропенические симптомы, то медикаментозная терапия препаратами железа продолжается. Если же улучшений не наступает, то проводится обследование с целью исключения других причин анемии и выявления сопутствующей патологии.
6. Состояние на фоне лечения препаратами железа улучшается уже к концу первой недели, отчетливое повышение уровней гемоглобина и эритроцитов начинается через 2,5-3,0 нед, поэтому контроль общего (клинического) анализа крови ранее чем через 3 нед от начала лечения не имеет смысла. Нормализация гематологических показателей происходит через 4-6 нед, а при тяжелой анемии и через 8 нед.
7. Выбор препарата должен осуществляться квалифицированным специалистом, обладающим большим практическим опытом и способным учесть все факторы, такие как противопоказания, эффективность и побочные действия препарата, а также состояние больного, его возраст, особенности заболевания. В противном случае неправильно подобранный препарат может только навредить.
8. Если лечение пероральными препаратами железа неэффективно [продолжающаяся кровопотеря, неправильный прием или неадекватная доза препарата; анемия хронических заболеваний, талассемия, сидеробластная анемия, комбинированный дефицит (чаще всего — железа и витамина В12), нарушение всасывания железа], то в этом случае квалифицированным специалистом подбирается препарат железа для парентерального (внутримышечного, внутривенного) введения.
9. Следует строго соблюдать указанную врачом дозировку препаратов. Нерегулярный прием может свести на нет весь терапевтический эффект лекарств из-за того, что в крови не будет достаточной концентрации вещества. Если у больного появились признаки улучшения, не стоит бросать прием препарата, необходимо довести курс лечения до срока, который рекомендовал врач.
Рекомендации по профилактике
● Ранняя диагностика ЖДА при проведении профилактических медицинских осмотров и т.д.
● Адекватное, сбалансированное питание человека в любом возрасте.
● Ежедневная потребность взрослого человека в железе составляет около 1-2 мг; обычная диета обеспечивает поступление от 5 до 1

